НЕКРОТИЧЕСКИЙ ОСТЕОМИЕЛИТ
Это такая форма остеомиелита, при которой как в симптомах, так и клиническом течении заболевания наблюдается воспаление костной ткани. Сопровождающийся некрозом остеомиелит на нижней челюсти отмечается чаще, чем на верхней. Это объясняется тем, что верхняя челюсть имеет более рыхлую структуру, и кость больше пронизана сосудами, чем нижняя челюсть. В то время как на верхней челюсти острый воспалительный процесс за довольно короткое время распространяется за пределы кости, не вызвав ее поражения, довольно плотная и толстая компактная костная ткань нижней челюсти способствует развитию внутрикостного воспалительного процесса. Таким образом, повышение вирулентности бактерий, а также прогрессирование процесса происходит в костной ткани.
Патологическую картину некротического остеомиелита можно представить пятью стадиями: a) stadium hyperaemicum — стадия полнокровия;
б) stadium phlegmonosum — период гнойноклеточной инфильтрации (рис. 89а); в) stadium thromboticum — период, при котором в центре патологического очага в капиллярах образуются тромбы (рис. 896); г) stadium necro- ticum — период, во время которого в результате образования тромбов наступает гибель костной ткани (рис. 89в); д) stadium demarcationis — период, в процессе которого наступает отделение от живой окружающей среды (рис. 89г).
В первых трех стадиях наблюдаются острые клинические симптомы. В четвертой и пятой стадиях уже отмечается подострое воспаление, т. е.
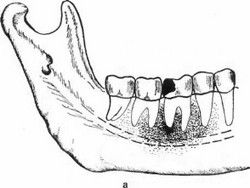
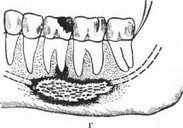
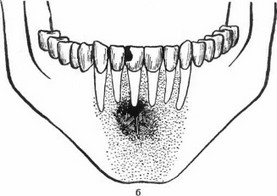
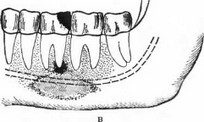
Рис. 89. а) Острый некротический остеомиелит, начавшийся от левого нижнего первого большого коренного зуба, в стадии полнокровия и гнойной инфильтрации, б) Стадия образования тромбов при процессе, начавшемся от правого нижнего среднего резца, в) Некротическая стадия острого остеомиелита, начавшегося от левого нижнего первого большого коренного зуба, г) Стадия секвестрации
хронический процесс. Три клинических стадии (острая, подострая, хроническая) могут продолжаться неделями и месяцами.
С точки зрения локализации процесса различают четыре группы некротического остеомиелита:
а) В случае локализации остеомиелита на альвеолярном сегменте удаленного зуба речь идет об альвеолите. Так как процесс локализуется близко к поверхности на небольшой части ее тонкой костной ткани (рис. 90), продолжительность заболевания бывает до нескольких недель.
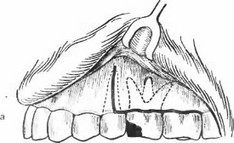
б) Процесс, локализующийся на альвеолярном отростке, соответствующем двум или же трем зубам, в диагностике обозначают как остеомиелит альвеолярного отростка верхней или нижней челюсти (рис. 91). Это заболевание может продолжаться месяцами.
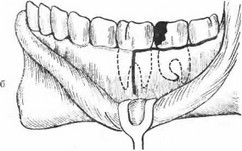
в) Процесс, распространившийся с альвеолярного отростка в пределах трех или же четырех зубов и на тело нижней челюсти, реже — на верхнюю челюсть, в диагностике называют остеомиелитом альвеолярного отростка и тела нижней или верхней челюсти (рис. 92). Процесс может длиться до одного года.
г) Если в процессе участвуют вся область подбородка, тело нижней челюсти вместе с ветвью, включая также и альвеолярный отросток или верхнюю челюсть вместе с отростками, то речь идет о диффузном остеомиелите нижней или верхней челюсти. Продолжительность этой тяжелой болезни может быть свыше года (рис. 93).
Рекомендуется своевременно сообщить больному или его родным о предположительных сроках заболевания. Дело в том, что если какой-нибудь инфекционный процесс зубного происхождения не проходит за две недели
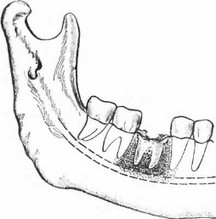
Рис. 90. Острый некротический остеомиелит в области удаленного левого нижнего первого большого коренного зуба (альвеолит)
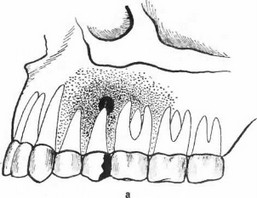
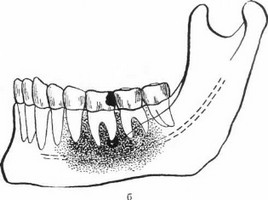
Рис. 91. а) Острый некротический остеомиелит альвеолярного отростка верхней челюсти, начавшийся от левого верхнего второго малого коренного зуба, б) Острый некротический остеомиелит альвеолярного отростка нижней челюсти, начавшийся от левого нижнего первого большого коренного зуба
или не наблюдается существенного улучшения, то больной начинает обвинять врача. Процессы, относящиеся к группам а) и б), могут лечиться амбулаторно, лечение же процессов, относящихся к группам в) и г), должно проводиться в стационарных условиях.
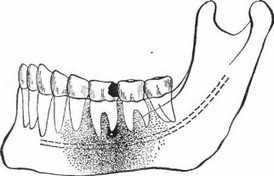
Рис. 92. Острый некротический остеомиелит альвеолярного отростка и тела нижней челюсти, начавшийся от нижнего левого первого большого коренного зуба
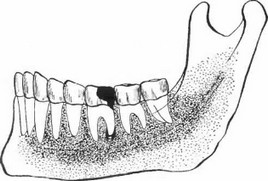 Рис. УЗ. Острый диффузный некротический остеомиелит, начавшийся от левого нижнего первого
Рис. УЗ. Острый диффузный некротический остеомиелит, начавшийся от левого нижнего первого
большого коренного зуба
АЛЪВЕОЛИТ. ОСТЕОМИЕЛИТ, ЛОКАЛИЗУЮЩИЙСЯ НА АЛЬВЕОЛЯРНОМ ОТРОСТКЕ, ПОСЛЕ УДАЛЕНИЯ ЗУБА
После удаления зуба, если оно прошло без осложнений и рану обработали надлежащим образом, лунку корней выполняет кровяной тромб. Через несколько дней поверхность тромба начнет покрываться эпителием с краев десны. Под защитой эпителия кровяной тромб организуется в соединительную ткань. Вслед за удалением зуба нарушается существовавшее раньше кровообращение. Поэтому треть луночкового края вместе с надкостницей и десной начинают недостаточно кровоснабжаться и постепенно рассасываются.
Альвеолит может возникать в следующих случаях:
- Если при удалении зуба щипцами из-за сильно разветвленных корней или ввиду гиперцементоза, а также вследствие шарообразных или веретенообразных утолщений верхушечной трети корня лунки резко деформируются в процессе люксации.
- Если при удалении зуба с сильно сведенными корнями повреждают большую или меньшую часть межкорневой перегородки.
- Если при удалении поломавшегося корня применяли корневые щипцы, а условия для их применения были неблагоприятными, и поэтому костная ткань альвеолярного отростка размозжена и поломана. Одновременно десна и надкостница также будут травмированы. В результате этого костная часть альвеолярного отростка на большей или меньшей поверхности остается не покрытой мягкой тканью.
- Если при удалении поломанного корня грубо действовали элеватором, а также тупым долотом под прямым углом к поверхности кости.
- Если из-за недостаточной подготовленности врача удаление продолжалось длительное время и в течение этого времени травмировались ткани.
В перечисленных случаях в области луночкового края, и без того недостаточно питаемого после удаления зуба, в результате травмы, а также из-за потери слизистой и надкостницы костная ткань на большем или меньшем участке гибнет. Некроз редко распространяется на весь альвеолярный сегмент удаленного зуба.
Хотя альвеолит в большинстве случаев — воспаление костной ткани, начавшееся в результате травмы, в повседневной практике и даже в литературе этому процессу дают неопределенные названия, как: боли после удале- ления, сухая альвеола, тромб-инфекция, альвеолярный остит.
Название «боли после удаления» не совсем точное. Лучше уж говорить «определенный патологический процесс». По одному симптому, по боли, определять характер заболевания нецелесообразно, так как боль - - характерный симптом всякого острого воспаления.
Определение «сухая альвеола» (dry socket) тоже неправильное, так как альвеола в любом случае наполняется кровью, ее сгустком. Этому процессу не может препятствовать даже временный спазм сосудов в результате действия адреналина, добавляемого к обезболивающему раствору. Неоднократно встречающееся в литературе определение основано, очевидно, на ошибочных наблюдениях. Действительно, на третий день после тяжелого удаления зуба альвеола кажется сухой, а правильнее — пустой. Причину этого мы усматриваем в том, что в результате травмы отсутствует биологическая связь между начинающей омертвевать костной поверхностью альвеолы и размозженными, отмирающими мягкими тканями и тромбом. В таком случае тромб в альвеоле не что иное, как неживое органическое вещество, которое является хорошей питательной средой для всегда находящихся во рту гнилостных бактерий. Значит, уже образовавшийся после удаления зуба альвеолярный тромб ввиду деятельности сапрофитов в результате гниения распадается. Следовательно, наименования «инфекция тромба» тоже нужно избегать.
Название «остит альвеолы» тоже не соответствует сущности патологического процесса, так как в процессе принимает участие и костный мозг. Диагноз же остит этого не отражает.
Некоторые авторы считают, что боли, начинающиеся после тяжелого удаления зуба, лишь частично причиняются воспалением костной ткани, локализованным на альвеоле удаленного зуба, частично же — острым воспалением альвеолярного нерва нижней челюсти (Пихлер, Матис).
Предположение неврита подтверждают тем, что упомянутые явления в большинстве случаев наблюдаются у альвеол нижней челюсти. Альвеолит
действительно образуется в результате повреждения более толстой стенки альвеолы, т. е. в альвеолах нижней челюсти. Согласно статистике Холлоши и Доци, из 1000 случаев в 300 альвеолит образовался вслед за удалением нижнего первого большого коренного зуба (в возрастной группе от 20 до 35 лет). Неврит альвеолярного нерва нижней челюсти вероятен только в таком понимании, что plexus dentalis nervosus et vascularis, лежащее в тонком костном слое между дном альвеолы удаленного зуба и каналом нижней челюсти, находится в зоне воспаления. Значит здесь может идти речь не о первичном неврите, а только о распространившемся воспалении (см. рис. 90).
Отрицая травматическое происхождение альвеолита, обычно ссылаются на то, что он возникает даже после совершенно простого, неосложненного удаления зуба. Причиной этого является то обстоятельство, что при удалении фиксированных зубов как треть луночкового края, так и компактный слой стенок у основания лунки часто в большей или меньшей степени повреждаются (рис. 94). Альвеолит потому не наступает после каждого удаления зуба, что поврежденные в малой степени костные структуры рассасываются без некроза окружающей костной ткани.
Доминирующим симптомом острой стадии альвеолита является нестихающая, непрерывная боль, которая при процессе на нижней челюсти через ушно-височный нерв иррадиирует в ухо и в висок. Боль после окончания действия анестезии и удаления зуба может начаться сразу, но чаще — на третий день.
При обследовании больного, даже если за полостью рта хорошо следят, все равно чувствуется зловонный запах.
 Слизисто-надкостничные края раны, в зависимости от участка и степени повреждения, имеют грязноватый зеленовато-коричневый цвет. Альвеолярный тромб рыхлого строения, отдельные его части легко удаляются из аль-
Слизисто-надкостничные края раны, в зависимости от участка и степени повреждения, имеют грязноватый зеленовато-коричневый цвет. Альвеолярный тромб рыхлого строения, отдельные его части легко удаляются из аль-
Рыс. 94. а) При вывихивании нижнего большого коренного зуба в язычную сторону край альвеолярной стенки с этой стороны отломан. Компактный слой дна лунки деформирован в щечном направлении, б) При вывихивании в щечную сторону ломается луноч- ковый край этой стороны. Основание лунки деформируется в язычном направлении
 Рис. 97 а) Хронический альвеолит в области удаленного верхнего первого большого коренного зуба, б) Хронический альвеолит в области удаленного нижнего второго большого коренного зуба
Рис. 97 а) Хронический альвеолит в области удаленного верхнего первого большого коренного зуба, б) Хронический альвеолит в области удаленного нижнего второго большого коренного зуба
веолы зондом. На третий день после удаления зуба альвеолярный тромб, как правило, уже не виден. Экстракционная рана зияет пустотой, виден луночковый край, лишенный мягкой ткани. После же удаления двух соседних зубов видна обнаженная межзубная перегородка. Стенки пустых альвеол покрывает серо-зеленый зловонный налет. Оставшиеся целыми края десен разрыхлились, приобрели сине-красный цвет и чувствительность к давлению. Соседние здоровые зубы при перкуссии чувствительны. Причина чувствительности состоит в том, что их периодонт находится в зоне воспаления (обратимый периодонтит, см. рис. 90). Соответствующая группа подчелюстных лимфатических узлов увеличена, они болезненны при пальпации. Соответствующая часть лица бывает отечна, больной лихорадит.
Продолжительность острого периода 12—14 дней. На рентгеновских снимках этого периода в данной стадии видны узорчатые края альвеолы (перелом края альвеолы, рис. 95). При этом на рентгеновском снимке еще не заметны изменения в структуре кости альвеолы. Причина в том, что сопровождающая процесс декальцинация начинается только спустя две недели.
Если на рентгеновском снимке, сделанном в острой стадии заболевания, не видны ни обломанные края альвеолы, ни структурные изменения кости и края раны в удовлетворительном состоянии, то это еще не означает, что у больного нет острого альвеолита и причину острых болей нужно искать в другом. Если при разведении края раны зондом на стенках лунки виден белый налет, то это может указывать на возможность острого альвеолита.
Через двенадцать дней или две недели наступает подострая стадия заболевания. Зловонный запах из полости рта и боль значительно уменьшаются, края раны очищаются, белый налет на стенках лунок исчезает, они заполняются грануляционной тканью. Лимфаденит и субфебрильная температура исчезают. На рентгеновском снимке, сделанном в подострый период, костная ткань альвеолы имеет на большей или меньшей протяженности мраморный рисунок. Области со сниженным содержанием солей более темные, их структура размытая. Наоборот, костная ткань с нормальным содержанием солей более светлая и имеет структуру здоровой ткани. Чередование более темных и более светлых областей и создает «мраморный» рисунок (рис. 96).
В хронической стадии, которая наступает через 3 4 недели, доминирующим симптомом является образование патологической грануляционной ткани. Между краями раны грануляционная ткань часто разрастается в виде цветной капусты. При давлении на нее из грануляций выделяется жидкий гнойный эксудат. В другом случае края раны соприкасаются между собой, и на десне со щечной и язычной стороны наблюдается уплотнение, состоящее из грануляционной ткани. Из свища, находящегося в области уплотнения, выделяется жидкий, гнойный эксудат. На рентгеновском снимке, сделанном в хронической стадии, виден участок затемнения (секвестры; рис. 97), такие участки окружены черной полоской с неровными краями в виде кружева и имеют большую или меньшую величину и едва видимую структуру.
Для обозначения вышеописанного процесса на основании его патологоанатомической картины и клинического течения считаем более правильным формулировать диагноз, как острый, подострый и хронический альвеолит.
В острой стадии альвеолита обычно осуществляют активное вмешательство, за исключением случаев, сопровождающихся гингивитом или язвенным стоматитом. Больные в результате непрерывной боли ослаблены, плохо питаются, не следят за полостью рта, а поэтому часто наблюдается сопровожда
ющий заболевание язвенный процесс. Хирургическое вмешательство следует производить лишь после лечения язвенного процесса. Исключением является такой острый периостит, после которого вслед за удалением зуба образуется альвеолит. В таких случаях, назначая тетран-Б (3x2 таблетки в день) стараются ликвидировать явления периостита и только после этого производить хирургическое вмешательство. Последнему должен предшествовать внутриротовой рентгеновский снимок. На снимке видны узурирован- ные края лунки, процесс рассасывания в верхушечной области корня, реже — обломавшаяся верхушка корня. Рентгеновский снимок, на котором не выявлено нарушений в области луночкового края и дна лунки, не исключает необходимости хирургического вмешательства.
Учитывая, что манипуляция затрагивает воспаленную костную ткань, необходимо вводить больше анестезирующего раствора, чем в обычных случаях. При хирургическом вмешательстве необходимы тщательная обработка соответственно вскрытой раны, которая не была проведена при удалении зуба (рис. 98), а также удаление серовато-зеленого зловонного налета, покрывающего стенки лунки и распространяющегося на ее дно. Это делается марлевой салфеткой, смоченной в 10% растворе гипероля. После промывания пустые лунки засыпают порошком хлороцида, а затем лунку тампонируют кусочном желатиновой губки. Это повышает эффект действия антибиотика.
Описанного вмешательства недостаточно в том случае, если на стенке лунки с язычной стороны в области моляров отсутствуют мягкие ткани. В этом случае оставшуюся надкостницу десны широко мобилизуют тонким распатором Фрира. Мобилизовав отслоенные мягкие ткани, стенку лунки со стороны языка при помощи костных кусачек Луэра, а в случае необходимости — при помощи шаровидного хирургического бора удаляют в тако.м объеме, чтобы оставшиеся мягкие ткани закрыли дефект в альвеолярной стенке. Иногда потеря мягких тканей настолько велика, что дефект в альвеолярной стенке может быть частично закрыт оставшейся десной, которую подшивают к щечному краю десны (рис. 99).
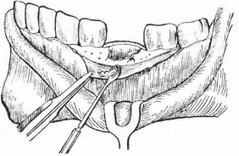 Тщательной обработкой мягких тканей и кости в 65% случаев острого альвеолита достигается прекращение или же уменьшение боли. Значит, только в 35% случаев хирургическое вмешательство не приносит результата, и врачи вынуждены прибегать к различным лекарственным методам
Тщательной обработкой мягких тканей и кости в 65% случаев острого альвеолита достигается прекращение или же уменьшение боли. Значит, только в 35% случаев хирургическое вмешательство не приносит результата, и врачи вынуждены прибегать к различным лекарственным методам
Рис. 98. Вскрытие раны после удаления левого нижнего первого большого коренного зуба с дополнительным разрезом десны. Удаление отломавшихся краев лунки
Рис. 99. а) Удаление стенки лунки с язычной стороны кусачками Луэра; б) обработка кости хирургической фрезой; в) оставшуюся десну с язычной стороны сшивают с десной щечной стороны
лечения. Так, больному в течение двух-трех дней большими дозами (100 мг внутримышечно) вводят витамин (лечение впервые предложил Матис). Если это не дало результатов, то применяют различные сильнодействующие болеутоляющие средства и одновременно в рану вводят турунду, смоченную
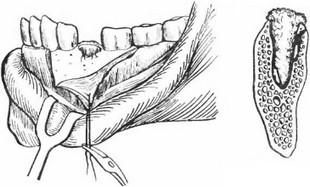
Рис. 100. а) Мобилизация десны в случае хронического альвеолита, наступившего после удаления левого нижнего второго малого коренного зуба; б) грануляционная ткань, заполняющая лунку;
образовавшиеся секвестры
Рис. 101. а) Линия разреза при вскрытии лунки левого верхнего первого большого коренного зуба. Большая ветвистость его корней, б) Левый нижний второй большой коренной зуб. Корни сходятся близко друг к другу
 в растворе Хлумского. Турунду через день меняют или же в рану ежедневно засыпают порошок трипсина. Затем применяют физиотерапию.
в растворе Хлумского. Турунду через день меняют или же в рану ежедневно засыпают порошок трипсина. Затем применяют физиотерапию.
В острой стадии альвеолита страдания больного можно облегчить, но прекратить процесс воспаления костной ткани нельзя. Он продолжается и может привести к отмиранию костной ткани на большем или меньшем участке.
Если больной обращается к врачу при подострой стадии заболевания, то вмешательство производится только в том случае, если край лунки или же межкорневой перегородки свободен.
В хронической стадии, в случае секвестрации, подтвержденной рентгеновским обследованием, проводят секвестротомию. Это вмешательство желательно производить путем образования слизисто-надкостничного лоскута. В области нижних малых коренных и фронтальных зубов вспомогательный разрез в вертикальном направлении производят на два зуба дальше в медиальном направлении. Этим достигается то, что лоскутом можно закрыть более широкий участок поверхности кости (рис. 100). Относительно распространенное вскрытие предлагается потому, что при кюретаже, проведенном через рану, может остаться небольшой секвестр и будет продолжаться вяло текущий процесс. После секвестротомии, которая представляет собой, по существу, тщательный кюретаж, полость с сильно кровоточащей поверхностью тампонируют турундой, смоченной в йодоформе. Турунда удаляется через 3—4 дня. Если вмешательство производилось тщательно, то заживление раны наступает довольно быстро.
Среди осложнений, связанных с удалением зуба, альвеолит составляет слишком высокий процент. Согласно нашему опыту, профилактически число осложнений можно было бы существенно снизить. Возможности по предупреждению осложнений могут сводиться к следующим мероприятиям.
Перед удалением фиксированных зубов и корней систематически нужно прибегать к мобилизации собственно десны и выдалбливанию в виде воротничка трети луночкового края наружной стенки альвеолы (см. рис. 2, 3. 4). Различные авторы, в том числе и Балог, предлагают профилактическое вскрытие лунки в тех случаях, когда это показано. Показания же таковы: зубы со слишком разветвленными или же сведенными корнями, что связано с обхватом широкой межкорневой перегородки (рис. 101); извилистость корней, утолщенные верхушечные трети корней в виде шара или веретена в результате гиперцементоза (рис. 102); количество корней больше обычного (верхний первый малый коренной зуб с тремя корнями, нижний первый малый коренной зуб с двумя корнями, нижний клык с двумя корнями); стертые зубы у пожилых лиц при предполагаемом альвеолярном остеосклерозе. Суть профилактической операции по вскрытию лунки: после образования лоскута удаление наружной стенки лунки выдалбливанием с последующим применением щипцов соответствующего типа (рис. 103).
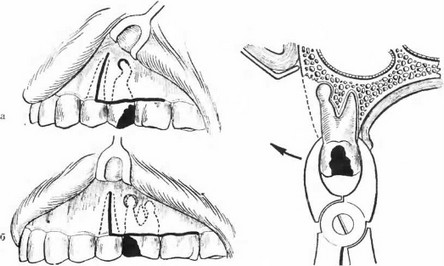
Рис. 702. а) Линия разреза при вскрытии Рис. 103. Удаленная стенка лунки с
лунки левого верхнего второго малого ко- щечной стороны. Направление выви-
ренного зуба, имеющего форму байонета; б) то хивания зуба при гнперцементозе
же самое в случае гиперцементоза щечного корня верхнего большого коренного
корня левого верхнего первого большого ко- зуба
ренного зуба
Возможность оценить состояние корней имелась бы в том случае, если бы перед удалением почти каждого прочно сидящего зуба или корня делался рентгеновский снимок. Из-за отсутствия рентгеновского снимка вышеуказанные особенности зубов и корней нельзя определить точно, и если вскрытие лунки производится после повторных безрезультатных попыток удалить зуб, то в большинстве случаев предупредить альвеолит уже нельзя.
Источник: Сабо Е., «Амбулаторная хирургия зубов и полости рта» 1977
А так же в разделе «НЕКРОТИЧЕСКИЙ ОСТЕОМИЕЛИТ »
- КЛАССИФИКАЦИЯ И СИМПТОМАТИКА
- ОБЕЗБОЛИВАНИЕ ПРИ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССАХ
- ХИРУРГИЯ ЗАБОЛЕВАНИЙ, ОТНОСЯЩИХСЯ К ПЕРВОЙ ГРУППЕ
- ХИРУРГИЯ ЗАБОЛЕВАНИЙ, ОТНОСЯЩИХСЯ КО ВТОРОЙ ГРУППЕ
- ПРОЦЕССЫ С ВОВЛЕЧЕНИЕМ ПОГРАНИЧНЫХ ОБЛАСТЕЙ
- КЛИНИКА ПРОЦЕССОВ, ОТНОСЯЩИХСЯ К ТРЕТЬЕЙ И ЧЕТВЕРТОЙ ГРУППАМ ИНФИЛЬТРАТ-АБСЦЕСС, ФЛЕГМОНА ЩЕКИ
- ИНФИЛЬТРАТ-АБСЦЕСС, ФЛЕГМОНА ПОДБОРОДОЧНОЙ И ПОДЪЯЗЫЧНОЙ ОБЛАСТЕЙ
- ИНФИЛЬТРАТ-АБСЦЕСС, ФЛЕГМОНА ОКОЛОГЛОТОЧНОГО ПРОСТРАНСТВА
- ГЛАВА III ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
- ФОРМЫ ПРОЯВЛЕНИЯ ОСТЕОМИЕЛИТА ОСТРЫЙ ЭКСУДАТИВНЫЙ ОСТЕОМИЕЛИТ
- НЕКРОТИЧЕСКИЙ ОСТЕОМИЕЛИТ, РАСПРОСТРАНИВШИЙСЯ НА АЛЬВЕОЛЯРНЫЕ СЕГМЕНТЫ НЕСКОЛЬКИХ ЗУБОВ И НА ТЕЛО ЧЕЛЮСТЕЙ
- ОСТРЫЙ ДИФФУЗНЫЙ НЕКРОТИЧЕСКИЙ ОСТЕОМИЕЛИТ