Физические и химические свойства местных анестетиков
Местные анестетики — это синтетические ароматические или гетероциклические соединения, которые можно разделить на две основные группы: эфирные и амидные. Эфирные соединения (новокаин) относятся к аминобензойным кислотам эфира. Неэфирные соединения (лидока- ин, тримекаин) являются амидами или аналидами и могут представлять собой кислоты, в молекуле которых гидроксил в карбоксильной группе не заменен на аминогруппу.
Классификация местных анестетиков по химической структуре
Сложные эфиры
Для реализации действия любого анестетика необходимо, чтобы его устойчивая и легко растворимая соль перешла в основание, поэтому эффективность анестетика уменьшается по мере снижения pH тканей. Местные анестетики эфирной группы подвергают гидролизу непосредственно в тканях сразу же после введения. При поступлении анестетика из ткани в кровоток его гидролиз ускоряется за счет энзимного действия новокаина и холинэстеразы (Конобевцев О.Ф., 1985 г.).
Согласно теории диффузии, пучки волокон, расположенных ближе к наружной поверхности нерва, подвергаются действию местного анестетика тем раньше и быстрее, чем выше его концентрация. Клинически это проявляется в том, что аналгезия при периневральной блокаде распространяется от кроксимальных отделов к дистальным. Установлено, что при повышении концентрации анестетика в
Амиды в отличие от сложных эфиров не подвергаются гидролизу холинэстеразой плазмы и могут циркулировать в кровеносном русле, по существу не метаболизиру- ясь. При быстром разрушении анестетика в кровеносном русле и ускоренной его элиминации уменьшается риск развития токсической реакции. Минимальная концентрация лидокаина в плазме крови, способная вызвать токсическую реакцию, составляет 5 мкг/мл, но быстрая инактивация лидокаина (период его полураспада 20 мин.), введенная в сосудистое русло, редко приводит к токсическим явлениям (Томов Л. и др., 1979 г.). Еще меньше период полураспада бупивакаина: введенный в кровь в количестве 3—4 мкг/мл, спустя 5 ч. он уже не определяется в ней.
Таким образом, проникновение молекул анестезирующего средства в возбужденную мембрану и включение их в структуру ее белков и липидов вызывают нарушения обмена натрия и калия. Развивается реакция между катионом анестетика и анионами рецептора, в результате чего инактивируется система перемещения ионов. Происходящие в мембране реакции перемещения носят временный характер. Вмешательство анестетика в метаболизм мембраны вызывает дефицит энергии, вследствие чего блокируется транспорт ионов, ответственных за генерацию и передачу нервного импульса. При этом происходит снижение электрической активности мембраны без ее деполяризации.
К местным анестетикам предъявляют следующие требования.
Системные эффекты местной анестезии. Основные способы применения местной анестезии в стоматологии — инъекционный и аппликационный. Анестетический агент оказывает воздействие на различные системы, органы, ткани. После абсорбции в тканях анестетик распространяется по всему организму (рис. 6).
В стоматологии местный анестетик вводят в ткани челюстно-лицевой области и слизистую оболочку полости рта, в которой имеются значительные сосудистые образования, расположенные в мягких тканях и губчатой субстанции кости. Это может привести к высокой концентрации анестетика в крови. Анеститик кумулируется в пече-
Рис 6 Местная анестезия (геометрия диффузии)
1 — мукоза, 2 — нерв
ни, почках, мозге, оказывая определенное воздействие на эти органы.
Метаболизм местных анестетиков в тканях зависит от многих факторов, в частности от химической структуры анестетика (эстеры или амиды). Амидные местные анестетики метаболизируются более сложным путем, чем эстеры, преобразуясь в печени. Относительно незначительная их часть подвергается трансформации в плазме крови. Для клинициста чрезвычайно важно знать, что больные с заболеваниями печени более чувствительны к повышенным концентрациям амидных анестетиков. Часть анестетиков и их субстратов может метаболизироваться почками.
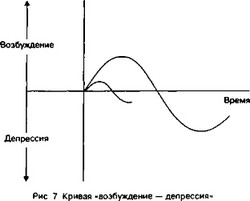
Центральная нервная система наиболее подвержена влиянию местного анестетика. Это связано с близостью зоны введения препарата, откуда агент практически беспрепятственно попадает в мозг через систему сосудов. Важную роль при этом играют дозировка препарата, его концентрация и интраваскулярный путь введения. Все местные анестетики являются депрессантами ЦНС, оказывая воздействие на мембраны мозговых клеток. Начальным признаком токсической реакции является возбуждение, которое может сопровождаться головокружением, ремором рук. В случае тяжелой интоксикации ЦНС возможна судорожная реакция. За состоянием возбуждения следует компенсаторный период клинической депрессии (рис. 7). По мере углубления депрессии изменяется функция органов и систем. После кратковременного периода активное-
ти наступает снижение дыхательной функции, развивается депрессия коронарного кровообращения. Следует отметить, что амидные анестетики (лидокаин, мепивукаин) значительно дольше, чем эстеры, находятся в крови, не метаболизируясь в сосудистом русле.
Влияние анестетика на сердечно-сосудистую систему различается по симптоматике, что зависит от степени токсического воздействия. При интоксикации местными анестетиками наблюдается снижение сократимости миокарда и сердечного выброса вплоть до остановки сердца. Прямое воздействие анестетического агента в месте инъекции проявляется в вазодилатации сосудов. Существуют исключения этого правила. В частности, кокаин — сильный вазоконстриктор, а мебипувакаин не является вазоди- лататором. Системная васкулярная реакция на местную анестезию характеризуется в основном развитием вазодилатации и зависит от дозы препарата. Клинически эта реакция проявляется в виде гипотензии, которая в сочетании с дыхательной депрессией может представлять угрозу для жизни человека.
Местная анестезия и беременность. Проникая в первую очередь в мозг, миокард и почки матери, местные
анестетики легко преодолевают планцентарный барьер (за 1—3 мин.)lt; У плода большое количество анестетика поглощает печень. Чувствительность новорожденных к токсическому действию анестетиков не выше, чем у взрослых.
Применение местной анестезии при стоматологических вмешательствах у беременных имеет свои особенности. Наиболее подходящее время для санации полости рта в плановом порядке — период беременности от 14-й до 25-й недели — 2-й триместр (Шугайлов И.А. и др., 1989 г.). В этот период более стабильны показатели гемодинамики, повышается иммунологическая реактивность организма.
Первый триместр беременности — это критический период, когда существует высокая степень риска медика- ментозно-тератогенного повреждения эмбриона. В этот период стоматологические вмешательства должны быть минимально травматичными, а применение лекарственных препаратов ограничено. Выбор лекарственных препаратов для проведения обезболивания у беременных определяется не только наличием психоэмоционального напряжения, но и сопутствующей экстрагенитальной патологией.
При выраженном беспокойстве беременных рекомендуется премедикация диазепамом. При использовании диазепама в различных схемах премедикации установлено, что концентрация катехоламинов в плазме крови снижается на 13,5 % (Финадеев А.П., 1989 г.). Препарат малотоксичен. Действие бензодиазепинов характеризуется феноменом «потолковый эффект», когда при увеличении дозы препарата не происходит значительного усиления эффекта, а лишь увеличивается длительность его действия. Этим бензодиазепины отличаются от большинства других нейротопных средств, увеличение дозы которых приводит к нарастанию эффекта вплоть до развития расстройств несовместимых с жизнью.
Таким образом, изложенное выше свидетельствует о том, что любой местный анестетик в той или иной мере является потенциально токсическим агентом для организма, особенно для ЦНС. Он беспрепятственно проникает через гематоэнцефалический барьер благодаря общности кровотока челюстно-лицевой области и мозга. Это под
тверждают результаты определения содержания анестетиков в крови, оттекающей от мозга (V.Jugularis), после анестезии 2 % раствором лидокаина. В плазме крови концентрация лидокаина составила 2 мкг/мл. Спустя 3 часа лидокаин в крови не определялся. Некоторые авторы отмечают зависимость между увеличением концентрации анестетика в крови и степенью токсического воздействия его на ЦНС (Brasdly D.J., Martin N.D., 1964).
Классификация местных анестетиков по химической структуре
Сложные эфиры
- Артикаин
- Лидокаин
- Меливакаин
- Прилокаин
- Тримекаин
- Буливакаин
- Этидокаин
Для реализации действия любого анестетика необходимо, чтобы его устойчивая и легко растворимая соль перешла в основание, поэтому эффективность анестетика уменьшается по мере снижения pH тканей. Местные анестетики эфирной группы подвергают гидролизу непосредственно в тканях сразу же после введения. При поступлении анестетика из ткани в кровоток его гидролиз ускоряется за счет энзимного действия новокаина и холинэстеразы (Конобевцев О.Ф., 1985 г.).
Согласно теории диффузии, пучки волокон, расположенных ближе к наружной поверхности нерва, подвергаются действию местного анестетика тем раньше и быстрее, чем выше его концентрация. Клинически это проявляется в том, что аналгезия при периневральной блокаде распространяется от кроксимальных отделов к дистальным. Установлено, что при повышении концентрации анестетика в
- раза продолжительность обезболивания возрастает на 30 % (Конобевцев О.Ф., 1985 г.). В то же время увеличе
ние количества вводимого препарата в 2 раза пролонгирует обезболивание всего на 3,5—9 % (Пащук А.Е., 1969 г.). Эффективность анестезии зависит не от количества введенного анестетика, а от того, какое его количество способно диффундировать через периневрий для создания адекватного порогового блока. На основании этого можно сделать важный практический вывод: при увеличении объема анестетика не повышается степень выраженности анальгетического эффекта, а увеличивается вероятность проявления токсического действия анестетика на организм. Продукты распада местных эфирных анестетиков являются потенциально токсичными для организма (для центральной нервной системы).
Амиды в отличие от сложных эфиров не подвергаются гидролизу холинэстеразой плазмы и могут циркулировать в кровеносном русле, по существу не метаболизиру- ясь. При быстром разрушении анестетика в кровеносном русле и ускоренной его элиминации уменьшается риск развития токсической реакции. Минимальная концентрация лидокаина в плазме крови, способная вызвать токсическую реакцию, составляет 5 мкг/мл, но быстрая инактивация лидокаина (период его полураспада 20 мин.), введенная в сосудистое русло, редко приводит к токсическим явлениям (Томов Л. и др., 1979 г.). Еще меньше период полураспада бупивакаина: введенный в кровь в количестве 3—4 мкг/мл, спустя 5 ч. он уже не определяется в ней.
Таким образом, проникновение молекул анестезирующего средства в возбужденную мембрану и включение их в структуру ее белков и липидов вызывают нарушения обмена натрия и калия. Развивается реакция между катионом анестетика и анионами рецептора, в результате чего инактивируется система перемещения ионов. Происходящие в мембране реакции перемещения носят временный характер. Вмешательство анестетика в метаболизм мембраны вызывает дефицит энергии, вследствие чего блокируется транспорт ионов, ответственных за генерацию и передачу нервного импульса. При этом происходит снижение электрической активности мембраны без ее деполяризации.
К местным анестетикам предъявляют следующие требования.
- Обратимость действия. При распространении местного анестетика с кровотоком его концентрация в месте введения снижается, что предотвращает повреждение нерва.
- Отсутствие системной токсичности. Лекарственные препараты, применяемые для местной анестезии, не должны оказывать неблагоприятное влияние на системы жизнеобеспечения.
- Незначительная местная токсичность. Анестетик, воздействуя на нерв, не должен вызывать его токсическую деструкцию.
- Быстрое начало действия. Продолжительность латентного периода у разных местных анестетиков составляет от 2 до 10 мин. и не должна выходить за эти рамки.
- Достаточная продолжительность действия.
- Соответствие необходимой эффективности безопасной дозе и концентрации препарата.
- Достаточная широта применения.
- Отсутствие негативных или парадоксальных реакций.
- Устойчивое сохранение стерильности.
- Сохранение стабильности независимо от воздействия разных факторов, в том числе от продолжительности хранения.
- Отсутствие токсичных продуктов при метаболизме анестетика в печени и почках.
Системные эффекты местной анестезии. Основные способы применения местной анестезии в стоматологии — инъекционный и аппликационный. Анестетический агент оказывает воздействие на различные системы, органы, ткани. После абсорбции в тканях анестетик распространяется по всему организму (рис. 6).
В стоматологии местный анестетик вводят в ткани челюстно-лицевой области и слизистую оболочку полости рта, в которой имеются значительные сосудистые образования, расположенные в мягких тканях и губчатой субстанции кости. Это может привести к высокой концентрации анестетика в крови. Анеститик кумулируется в пече-

Рис 6 Местная анестезия (геометрия диффузии)
1 — мукоза, 2 — нерв
ни, почках, мозге, оказывая определенное воздействие на эти органы.
Метаболизм местных анестетиков в тканях зависит от многих факторов, в частности от химической структуры анестетика (эстеры или амиды). Амидные местные анестетики метаболизируются более сложным путем, чем эстеры, преобразуясь в печени. Относительно незначительная их часть подвергается трансформации в плазме крови. Для клинициста чрезвычайно важно знать, что больные с заболеваниями печени более чувствительны к повышенным концентрациям амидных анестетиков. Часть анестетиков и их субстратов может метаболизироваться почками.
Центральная нервная система наиболее подвержена влиянию местного анестетика. Это связано с близостью зоны введения препарата, откуда агент практически беспрепятственно попадает в мозг через систему сосудов. Важную роль при этом играют дозировка препарата, его концентрация и интраваскулярный путь введения. Все местные анестетики являются депрессантами ЦНС, оказывая воздействие на мембраны мозговых клеток. Начальным признаком токсической реакции является возбуждение, которое может сопровождаться головокружением, ремором рук. В случае тяжелой интоксикации ЦНС возможна судорожная реакция. За состоянием возбуждения следует компенсаторный период клинической депрессии (рис. 7). По мере углубления депрессии изменяется функция органов и систем. После кратковременного периода активное-

ти наступает снижение дыхательной функции, развивается депрессия коронарного кровообращения. Следует отметить, что амидные анестетики (лидокаин, мепивукаин) значительно дольше, чем эстеры, находятся в крови, не метаболизируясь в сосудистом русле.
Влияние анестетика на сердечно-сосудистую систему различается по симптоматике, что зависит от степени токсического воздействия. При интоксикации местными анестетиками наблюдается снижение сократимости миокарда и сердечного выброса вплоть до остановки сердца. Прямое воздействие анестетического агента в месте инъекции проявляется в вазодилатации сосудов. Существуют исключения этого правила. В частности, кокаин — сильный вазоконстриктор, а мебипувакаин не является вазоди- лататором. Системная васкулярная реакция на местную анестезию характеризуется в основном развитием вазодилатации и зависит от дозы препарата. Клинически эта реакция проявляется в виде гипотензии, которая в сочетании с дыхательной депрессией может представлять угрозу для жизни человека.
Местная анестезия и беременность. Проникая в первую очередь в мозг, миокард и почки матери, местные
анестетики легко преодолевают планцентарный барьер (за 1—3 мин.)lt; У плода большое количество анестетика поглощает печень. Чувствительность новорожденных к токсическому действию анестетиков не выше, чем у взрослых.
Применение местной анестезии при стоматологических вмешательствах у беременных имеет свои особенности. Наиболее подходящее время для санации полости рта в плановом порядке — период беременности от 14-й до 25-й недели — 2-й триместр (Шугайлов И.А. и др., 1989 г.). В этот период более стабильны показатели гемодинамики, повышается иммунологическая реактивность организма.
Первый триместр беременности — это критический период, когда существует высокая степень риска медика- ментозно-тератогенного повреждения эмбриона. В этот период стоматологические вмешательства должны быть минимально травматичными, а применение лекарственных препаратов ограничено. Выбор лекарственных препаратов для проведения обезболивания у беременных определяется не только наличием психоэмоционального напряжения, но и сопутствующей экстрагенитальной патологией.
При выраженном беспокойстве беременных рекомендуется премедикация диазепамом. При использовании диазепама в различных схемах премедикации установлено, что концентрация катехоламинов в плазме крови снижается на 13,5 % (Финадеев А.П., 1989 г.). Препарат малотоксичен. Действие бензодиазепинов характеризуется феноменом «потолковый эффект», когда при увеличении дозы препарата не происходит значительного усиления эффекта, а лишь увеличивается длительность его действия. Этим бензодиазепины отличаются от большинства других нейротопных средств, увеличение дозы которых приводит к нарастанию эффекта вплоть до развития расстройств несовместимых с жизнью.
Таким образом, изложенное выше свидетельствует о том, что любой местный анестетик в той или иной мере является потенциально токсическим агентом для организма, особенно для ЦНС. Он беспрепятственно проникает через гематоэнцефалический барьер благодаря общности кровотока челюстно-лицевой области и мозга. Это под
тверждают результаты определения содержания анестетиков в крови, оттекающей от мозга (V.Jugularis), после анестезии 2 % раствором лидокаина. В плазме крови концентрация лидокаина составила 2 мкг/мл. Спустя 3 часа лидокаин в крови не определялся. Некоторые авторы отмечают зависимость между увеличением концентрации анестетика в крови и степенью токсического воздействия его на ЦНС (Brasdly D.J., Martin N.D., 1964).
Источник: Грицук С.Ф., «Анестезия в стоматологии» 1998