Внутригрудная сегментарная пластика пищевода
В последнее время в связи с успехами восстановительной хирургии пищевода после операций по поводу рака пищевода начала применяться внутригрудная сегментарная пластика пищевода. Под сегментарной пластикой пищевода понимают такое восстановление проходимости пищи по пищеводу, при котором не выключается замыкательная функция кар- дии. Впервые Orsoni (1951) высказал мысль о возможности замещения среднегрудного
отдела пищевода после резекции его по поводу рака коротким толстокишечным трансплантатом на длинной сосудистой ножке.
В последующем внутригрудную сегментарную толстокишечную пластику разрабатывали Б. В. Петровский, Э, Н. Ванцян, Р. А. Тоща- ков (1964, 1965, 1971), В. И. Попов и
В. И. Филин (1965).
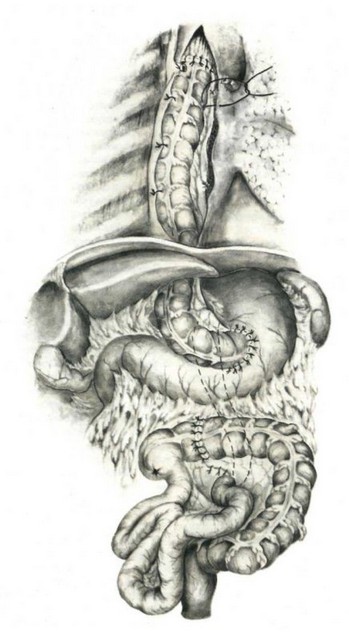
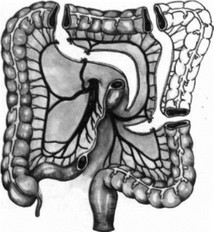
Приводим технику сегментарной толстокишечной пластики пищевода по Б. В. Петровскому, Э. Н. Ванцяну и Р. А. Тощакову (1964) при рубцовом сужении пищевода. После лапа- ротомии производят ревизию толстого кишечника, оценку кровоснабжения различных его участков, выбирают участок кишки, который будет использован в качестве трансплантата. Для пластики могут быть использованы восходящая (рис. 268), поперечная ободочная (рис. 269) или восходящая кишки, кровоснабжение которых может осуществляться за счет любой хорошо выраженной ободочной артерии. Наиболее удобным является выкраивание трансплантата из левой половины поперечной ободочной кишки и селезеночного угла толстой кишки с кровоснабжением по средней ободочной артерии. Удаляют большой сальник и мобилизуют селезеночный угол и левую половину толстой кишки. От развилки среднеободочной артерии до нижнего края трансплантата поочередно, чтобы не укоротить сосудистую ножку, перевязывают прямые сосуды. На уровне верхнего конца трансплантата перевязывают риоланову дугу и рассекают брыжейку поперечной ободочной кишки до места отхождения средней ободочной артерии. Лишенный питания в результате мобилизации трансплантата участок кишки резецируют. Восстанавливают непрерывность толстого кишечника. Трансплантат проводят позади желудка и после диафрагмотомии проводят в правую плевральную полость, где и соединяют с пищеводом выше и ниже места сужения. Нижний анастомоз, накладывающийся первым, формируют конец в бок пищевода, а верхний после избытка кишки по типу бок в бок. Некоторые хирурги рекомендуют и наложение анастомозов конец в конец (рис.270).
В. И. Филин (1968) предложил сегментарную пластику грудного отдела пищевода толстой кишкой, при которой сохраненные участки пищевода и сам трансплантат, соединяющий их, располагаются под кожей груди. В первый этап операции резецируют грудной отдел пищевода. Верхний и нижний концы пищевода выводят под кожу груди как можно ближе друг к другу, мобилизуя при этом частично кардиальный отдел желудка. Во второй этап мобилизуют трансплантат из правой или левой половины толстой кишки на средней ободочной артерии. Сегмент кишки проводят подкожно и соединяют с концами пищевода.
Мы в своей практике не применяем сегментарной толстокишечной пластики, отдавая предпочтение тонкокишечной сегментарной пластике.
Впервые тонкокишечная внутригрудная сегментарная пластика пищевода была применена в 1958 г. Katsura, Ishikawa, Okajama, которые выполнили ее у 5 больных после резекции среднегрудного отдела пищевода по поводу рака его.
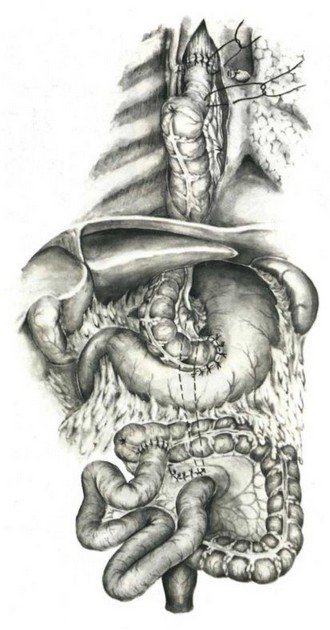
Техника операции Кацура и соавторов следующая. В положении на левом боку вскрывают разрезом по пятому—шестому межре- берью грудную клетку. Производят ревизию и устанавливают возможность выполнения радикальной операции. Больного поворачивают на спину, производят лапаротомию. В рану выводят начальные петли тонкой кишки и оценивают сосудистые аркады. Берут на лигатуры участок тонкой кишки, достаточной для замещения дефекта в пищеводе. Верхний конец трансплантата находится между I и II кишечными аркадами. На этом уровне перевязывают и пересекают сосудистую аркаду. Начиная от нижнего края трансплантата до уровня IV—V кишечных аркад перевязывают все прямые сосуды. Лишенный питания участок кишки резецируют над сосудистыми аркадами. Затем перевязывают II—III, а если необходимо, и IV кишечные сосуды. По бессосу- дистым участкам трансплантат отсекают до сосудистой ножки. Отсекают конец трансплантата. Восстанавливают проходимость тонкого кишечника. Трансплантат проводят через отверстие в брыжейке поперечной ободочной кишки, в малом сальнике, расширенное пище-
а — обходное шунтирование; б — удаление пищевода с анастомозом конец в конец
а — обходное шунтирование; б — удаление пищевода с анастомозом конец в конец.
водное отверстие диафрагмы в плевральную полость. Резецируют пораженный участок пищевода. Анастомозируют оба конца пищевода с трансплантатом конец в конец, хотя некоторые хирурги и применяют анастомозы конец в бок пищевода по типу обходного анастомоза (рис. 271).
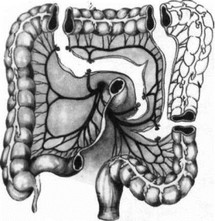
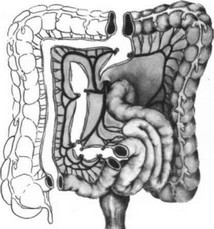 В. И. Попов и В. И. Филин предложили сегментарную пластику участком подвздошной кишки с питанием сегмента за счет средней ободочной артерии с удалением правой половины ободочной кишки (рис. 272).
В. И. Попов и В. И. Филин предложили сегментарную пластику участком подвздошной кишки с питанием сегмента за счет средней ободочной артерии с удалением правой половины ободочной кишки (рис. 272).
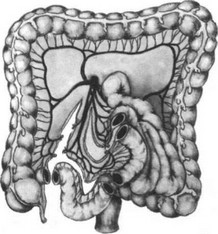 Мы применяем сегментарную тонкокишечную эзофагопластику, разработанную А. А. Шалимовым (1971), с использованием участка подвздошной кишки. Техника этой операции следующая. Комбинированным торако-абдоми- нальным разрезом справа по пятому межре- берью с рассечением реберной дуги и продлением разреза по средней линии до пупка вскрывают без рассечения диафрагмы грудную и брюшную полости. Рассекают медиасти- нальную плевру, перевязывают и пересекают непарную вену. Определяют величину резецируемого участка пищевода.
Мы применяем сегментарную тонкокишечную эзофагопластику, разработанную А. А. Шалимовым (1971), с использованием участка подвздошной кишки. Техника этой операции следующая. Комбинированным торако-абдоми- нальным разрезом справа по пятому межре- берью с рассечением реберной дуги и продлением разреза по средней линии до пупка вскрывают без рассечения диафрагмы грудную и брюшную полости. Рассекают медиасти- нальную плевру, перевязывают и пересекают непарную вену. Определяют величину резецируемого участка пищевода.
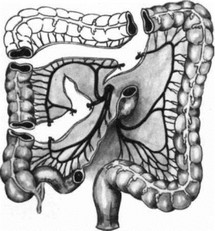
Производят ревизию конечного отдела тонкого кишечника, оценку его кровоснабжения, выбирают участок кишки, который будет использоваться в качестве трансплантата. Источником кровоснабжения трансплантата является подвздошно-ободочная артерия. Выделение трансплантата с питающей подвздошно-ободочной артерией мы применяем при опухолях среднегрудного отдела пищевода. Вначале мобилизуют илео-цекальный угол и терминальный отдел подвздошной кишки путем рассечения париетальной брюшины. Перевязывают восходящую ветвь подвздошно-ободочной артерии у места ее отхождения, сохраняя кровоснабжение илео-цекального угла.
Верхний конец трансплантата находится на расстоянии 40—50 см от илео-цекального угла. Длина трансплантата 25—30 см. На уровне верхнего края трансплантата перевязывают и пересекают сосудистую аркаду. Начиная от нижнего края трансплантата — до участка, расположенного на расстоянии 10—12 см от илео-цекального угла, перевязывают все пря-- мые сосуды. Лишенный питания участок под-
вздошной кишки резецируют над сосудистыми аркадами. Последовательно перевязывают и пересекают 2—4 радиарные артерии брыжейки тонкой кишки (рис. 273). Рассекают брюшину по ходу подвздошно-ободочной артерии и верхней брыжеечной артерии, что создает подвижность корню брыжейки. Восстанавливают непрерывность кишечника. Выделенный трансплантат проводят позади желудка, через малый сальник, через расширенное путем пересечения правой ножки пищеводное отверстие диафрагмы в плевральную полость, где оба конца трансплантата соединяют с пищеводом по типу конец в конец. При этом на пищеводе с обоих концов оставляют мышечные манжетки, которые на 1,5—2 см длиннее, чем отсеченная слизистая оболочка. Все слои кишки сшивают со слизистой оболочкой и под- слизистым слоем пищевода, а мышечную манжетку надвигают на анастомоз и подшивают к серозно-мышечному слою кишки (рис. 274).
Сегментарную пластику свободным кишечным трансплантатом с сосудистыми анастомозами впервые предложили Seidenberg и соавторы (1959). После ларингэктомии, шейной эзофагоэктомии и правостороннего иссечения лимфатических узлов дефект между глоткой и пересеченным пищеводом был восстановлен с помощью свободного участка тонкой кишки с сосудистым анастомозом (рис. 275) между радиарной брыжеечной артерией и левой нижней щитовидной артерией; радиарная брыжеечная вена была соединена с левой общей лицевой веной. Для венозного анастомоза авторы использовали танталовые кольца. Больной умер на 7-е сутки после операции от расстройств мозгового кровообращения. На вскрытии трансплантат не был изменен, и сосуды его были проходимы.
В. И. Попов и В. И. Филин (1959) для пластики использовали участок тощей кишки длиной 20 см с основными сосудами. Из сосудов шеи была взята наружная сонная артерия и ветвь общей лицевой вены. В последующем они использовали язычную, верхнюю щитовидную артерии, наружную яремную вену и ее ветви. В. И. Попов и В. И. Филин рекомендуют при свободной пересадке кишки на шею с сосудистым анастомозом двухэтапную тактику. В первый этап накладывают сосудистые анастомозы, а спустя 2 недели выполняют пластику пищевода, соединяя кишку с глоткой и пищеводом. Это связано с тем, что в течение 7—10 дней происходит нормализация кровоснабжения пересаженной петли кишки и заживление ран на месте механического шва сосудов. Применение антикоагулянтов в послеоперационном периоде может также ухудшить заживление анастомозов. Одномоментное выполнение операции нежелательно также из-за опасности инфицирования раны.
Hiebert и Cummings (1961) восстановили дефект шейного отдела пищевода после фарин- голарингоэзофагоэктомии с помощью реваску- ляризованного антрального отдела желудка. Правая желудочно-сальниковая артерия была соединена с левой верхней щитовидной артерией, желудочно-сальниковая вена соединена с лицевой веной.
Свободный сегмент сигмовидной кишки с реваскуляризацией впервые применил Накая- ма (1962). Нижняя брыжеечная артерия была соединена с наружной сонной артерией, нижняя брыжеечная вена — с внутренней яремной веной.
Техника операции пластики шейного отдела пищевода свободной кишкой следующая. После удаления пораженного участка и формирования трахеостомы готовят ложе для трансплантата, выделяют из окружающих тканей сосуды, с которыми будут соединены сосуды трансплантата. Обычно это основные стволы наружной сонной артерии и наружной яремной вены или же их ветви. Затем выполняют срединную лапаротомию, производят ревизию кишечника и его брыжейки с целью оценки кровоснабжения различных участков кишечника. Из сосудов тонкой кишки, по данным
В. И. Филина, наиболее пригодными для накладывания сосудистого анастомоза являются первые шесть—восемь артерий, которые имеют достаточную длину и большой диаметр. Из сосудов толстой кишки наиболее удобными для наложения сосудистого анастомоза являются средняя, левая ободочная и подвздошно-ободочные артерии и вены. Выбранный короткий сегмент кишечника пересекают
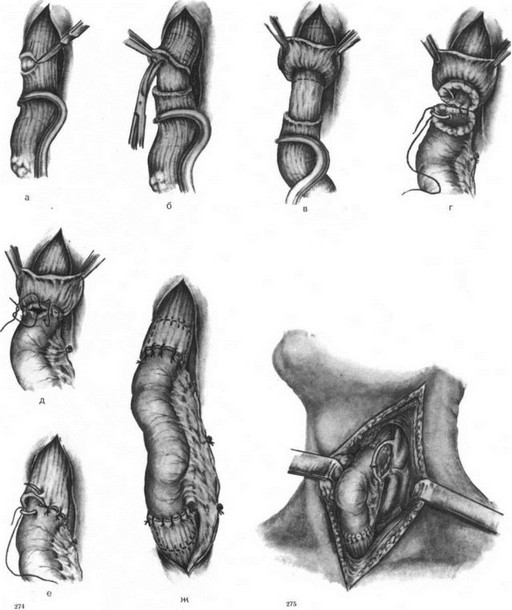
а—ж этапы операции.
и, не выделяя питающих сосудов, восстанавливают проходимость кишечника. Затем вводят новокаин в брыжейку, осторожно выделяют и пересекают брыжеечные сосуды кишечного трансплантата. Через артерию трансплантат промывают раствором гепарина для предупреждения тромбирования сосудов. Аппаратом для наложения кругового сосудистого шва или вручную атравматической иглой накладывают венозный и артериальный анастомозы. Nakayama (1964) рекомендует накладывать вначале артериальный анастомоз, чтобы током крови вымыть микроэмболы;
В. И. Попов и В. И. Филин (1965) первыми накладывают венозный анастомоз.
Убедившись в достаточности кровоснабжения трансплантата, последний соединяют с глоткой и культей пищевода по типу конец в бок. Трансплантат укрывают кожным лоскутом. Шейную рану дренируют.
Наибольшую опасность после подобных операций представляет тромбоз сосудистых анастомозов и некроз трансплантата. С целью предупреждения тромбирования сосудистых анастомозов В. И. Попов и В. И. Филин (1965) предложили капельное введение слабого раствора гепарина через тонкий полиэтиленовый катетер, введенный в наружную сонную артерию через одну из ее ветвей.


- Внутриплевральная пластика пищевода правой половиной толстой кишки, мобилизованной по Лафаргу.



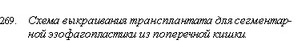
- Схема выкраивания трансплантата для сегментарной эзофагопластики из поперечной кишки.
- Схема выкраивания трансплантата для сегментарной эзофагопластики из правой половины толстой кишки.
отдела пищевода после резекции его по поводу рака коротким толстокишечным трансплантатом на длинной сосудистой ножке.
В последующем внутригрудную сегментарную толстокишечную пластику разрабатывали Б. В. Петровский, Э, Н. Ванцян, Р. А. Тоща- ков (1964, 1965, 1971), В. И. Попов и
В. И. Филин (1965).
Приводим технику сегментарной толстокишечной пластики пищевода по Б. В. Петровскому, Э. Н. Ванцяну и Р. А. Тощакову (1964) при рубцовом сужении пищевода. После лапа- ротомии производят ревизию толстого кишечника, оценку кровоснабжения различных его участков, выбирают участок кишки, который будет использован в качестве трансплантата. Для пластики могут быть использованы восходящая (рис. 268), поперечная ободочная (рис. 269) или восходящая кишки, кровоснабжение которых может осуществляться за счет любой хорошо выраженной ободочной артерии. Наиболее удобным является выкраивание трансплантата из левой половины поперечной ободочной кишки и селезеночного угла толстой кишки с кровоснабжением по средней ободочной артерии. Удаляют большой сальник и мобилизуют селезеночный угол и левую половину толстой кишки. От развилки среднеободочной артерии до нижнего края трансплантата поочередно, чтобы не укоротить сосудистую ножку, перевязывают прямые сосуды. На уровне верхнего конца трансплантата перевязывают риоланову дугу и рассекают брыжейку поперечной ободочной кишки до места отхождения средней ободочной артерии. Лишенный питания в результате мобилизации трансплантата участок кишки резецируют. Восстанавливают непрерывность толстого кишечника. Трансплантат проводят позади желудка и после диафрагмотомии проводят в правую плевральную полость, где и соединяют с пищеводом выше и ниже места сужения. Нижний анастомоз, накладывающийся первым, формируют конец в бок пищевода, а верхний после избытка кишки по типу бок в бок. Некоторые хирурги рекомендуют и наложение анастомозов конец в конец (рис.270).
В. И. Филин (1968) предложил сегментарную пластику грудного отдела пищевода толстой кишкой, при которой сохраненные участки пищевода и сам трансплантат, соединяющий их, располагаются под кожей груди. В первый этап операции резецируют грудной отдел пищевода. Верхний и нижний концы пищевода выводят под кожу груди как можно ближе друг к другу, мобилизуя при этом частично кардиальный отдел желудка. Во второй этап мобилизуют трансплантат из правой или левой половины толстой кишки на средней ободочной артерии. Сегмент кишки проводят подкожно и соединяют с концами пищевода.
Мы в своей практике не применяем сегментарной толстокишечной пластики, отдавая предпочтение тонкокишечной сегментарной пластике.
Впервые тонкокишечная внутригрудная сегментарная пластика пищевода была применена в 1958 г. Katsura, Ishikawa, Okajama, которые выполнили ее у 5 больных после резекции среднегрудного отдела пищевода по поводу рака его.
Техника операции Кацура и соавторов следующая. В положении на левом боку вскрывают разрезом по пятому—шестому межре- берью грудную клетку. Производят ревизию и устанавливают возможность выполнения радикальной операции. Больного поворачивают на спину, производят лапаротомию. В рану выводят начальные петли тонкой кишки и оценивают сосудистые аркады. Берут на лигатуры участок тонкой кишки, достаточной для замещения дефекта в пищеводе. Верхний конец трансплантата находится между I и II кишечными аркадами. На этом уровне перевязывают и пересекают сосудистую аркаду. Начиная от нижнего края трансплантата до уровня IV—V кишечных аркад перевязывают все прямые сосуды. Лишенный питания участок кишки резецируют над сосудистыми аркадами. Затем перевязывают II—III, а если необходимо, и IV кишечные сосуды. По бессосу- дистым участкам трансплантат отсекают до сосудистой ножки. Отсекают конец трансплантата. Восстанавливают проходимость тонкого кишечника. Трансплантат проводят через отверстие в брыжейке поперечной ободочной кишки, в малом сальнике, расширенное пище-
-
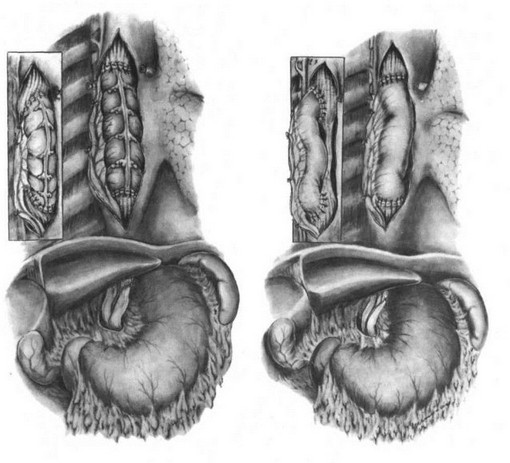 Окончательный вид сегментарной толстокишечной эзофагопластики.
Окончательный вид сегментарной толстокишечной эзофагопластики.
а — обходное шунтирование; б — удаление пищевода с анастомозом конец в конец
- Окончательный вид сегментарной тонкокишечной эзофагопластики.
а — обходное шунтирование; б — удаление пищевода с анастомозом конец в конец.
водное отверстие диафрагмы в плевральную полость. Резецируют пораженный участок пищевода. Анастомозируют оба конца пищевода с трансплантатом конец в конец, хотя некоторые хирурги и применяют анастомозы конец в бок пищевода по типу обходного анастомоза (рис. 271).
 В. И. Попов и В. И. Филин предложили сегментарную пластику участком подвздошной кишки с питанием сегмента за счет средней ободочной артерии с удалением правой половины ободочной кишки (рис. 272).
В. И. Попов и В. И. Филин предложили сегментарную пластику участком подвздошной кишки с питанием сегмента за счет средней ободочной артерии с удалением правой половины ободочной кишки (рис. 272).
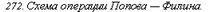
 Мы применяем сегментарную тонкокишечную эзофагопластику, разработанную А. А. Шалимовым (1971), с использованием участка подвздошной кишки. Техника этой операции следующая. Комбинированным торако-абдоми- нальным разрезом справа по пятому межре- берью с рассечением реберной дуги и продлением разреза по средней линии до пупка вскрывают без рассечения диафрагмы грудную и брюшную полости. Рассекают медиасти- нальную плевру, перевязывают и пересекают непарную вену. Определяют величину резецируемого участка пищевода.
Мы применяем сегментарную тонкокишечную эзофагопластику, разработанную А. А. Шалимовым (1971), с использованием участка подвздошной кишки. Техника этой операции следующая. Комбинированным торако-абдоми- нальным разрезом справа по пятому межре- берью с рассечением реберной дуги и продлением разреза по средней линии до пупка вскрывают без рассечения диафрагмы грудную и брюшную полости. Рассекают медиасти- нальную плевру, перевязывают и пересекают непарную вену. Определяют величину резецируемого участка пищевода.
Производят ревизию конечного отдела тонкого кишечника, оценку его кровоснабжения, выбирают участок кишки, который будет использоваться в качестве трансплантата. Источником кровоснабжения трансплантата является подвздошно-ободочная артерия. Выделение трансплантата с питающей подвздошно-ободочной артерией мы применяем при опухолях среднегрудного отдела пищевода. Вначале мобилизуют илео-цекальный угол и терминальный отдел подвздошной кишки путем рассечения париетальной брюшины. Перевязывают восходящую ветвь подвздошно-ободочной артерии у места ее отхождения, сохраняя кровоснабжение илео-цекального угла.
Верхний конец трансплантата находится на расстоянии 40—50 см от илео-цекального угла. Длина трансплантата 25—30 см. На уровне верхнего края трансплантата перевязывают и пересекают сосудистую аркаду. Начиная от нижнего края трансплантата — до участка, расположенного на расстоянии 10—12 см от илео-цекального угла, перевязывают все пря-- мые сосуды. Лишенный питания участок под-
вздошной кишки резецируют над сосудистыми аркадами. Последовательно перевязывают и пересекают 2—4 радиарные артерии брыжейки тонкой кишки (рис. 273). Рассекают брюшину по ходу подвздошно-ободочной артерии и верхней брыжеечной артерии, что создает подвижность корню брыжейки. Восстанавливают непрерывность кишечника. Выделенный трансплантат проводят позади желудка, через малый сальник, через расширенное путем пересечения правой ножки пищеводное отверстие диафрагмы в плевральную полость, где оба конца трансплантата соединяют с пищеводом по типу конец в конец. При этом на пищеводе с обоих концов оставляют мышечные манжетки, которые на 1,5—2 см длиннее, чем отсеченная слизистая оболочка. Все слои кишки сшивают со слизистой оболочкой и под- слизистым слоем пищевода, а мышечную манжетку надвигают на анастомоз и подшивают к серозно-мышечному слою кишки (рис. 274).
Сегментарную пластику свободным кишечным трансплантатом с сосудистыми анастомозами впервые предложили Seidenberg и соавторы (1959). После ларингэктомии, шейной эзофагоэктомии и правостороннего иссечения лимфатических узлов дефект между глоткой и пересеченным пищеводом был восстановлен с помощью свободного участка тонкой кишки с сосудистым анастомозом (рис. 275) между радиарной брыжеечной артерией и левой нижней щитовидной артерией; радиарная брыжеечная вена была соединена с левой общей лицевой веной. Для венозного анастомоза авторы использовали танталовые кольца. Больной умер на 7-е сутки после операции от расстройств мозгового кровообращения. На вскрытии трансплантат не был изменен, и сосуды его были проходимы.
В. И. Попов и В. И. Филин (1959) для пластики использовали участок тощей кишки длиной 20 см с основными сосудами. Из сосудов шеи была взята наружная сонная артерия и ветвь общей лицевой вены. В последующем они использовали язычную, верхнюю щитовидную артерии, наружную яремную вену и ее ветви. В. И. Попов и В. И. Филин рекомендуют при свободной пересадке кишки на шею с сосудистым анастомозом двухэтапную тактику. В первый этап накладывают сосудистые анастомозы, а спустя 2 недели выполняют пластику пищевода, соединяя кишку с глоткой и пищеводом. Это связано с тем, что в течение 7—10 дней происходит нормализация кровоснабжения пересаженной петли кишки и заживление ран на месте механического шва сосудов. Применение антикоагулянтов в послеоперационном периоде может также ухудшить заживление анастомозов. Одномоментное выполнение операции нежелательно также из-за опасности инфицирования раны.
Hiebert и Cummings (1961) восстановили дефект шейного отдела пищевода после фарин- голарингоэзофагоэктомии с помощью реваску- ляризованного антрального отдела желудка. Правая желудочно-сальниковая артерия была соединена с левой верхней щитовидной артерией, желудочно-сальниковая вена соединена с лицевой веной.
Свободный сегмент сигмовидной кишки с реваскуляризацией впервые применил Накая- ма (1962). Нижняя брыжеечная артерия была соединена с наружной сонной артерией, нижняя брыжеечная вена — с внутренней яремной веной.
Техника операции пластики шейного отдела пищевода свободной кишкой следующая. После удаления пораженного участка и формирования трахеостомы готовят ложе для трансплантата, выделяют из окружающих тканей сосуды, с которыми будут соединены сосуды трансплантата. Обычно это основные стволы наружной сонной артерии и наружной яремной вены или же их ветви. Затем выполняют срединную лапаротомию, производят ревизию кишечника и его брыжейки с целью оценки кровоснабжения различных участков кишечника. Из сосудов тонкой кишки, по данным
В. И. Филина, наиболее пригодными для накладывания сосудистого анастомоза являются первые шесть—восемь артерий, которые имеют достаточную длину и большой диаметр. Из сосудов толстой кишки наиболее удобными для наложения сосудистого анастомоза являются средняя, левая ободочная и подвздошно-ободочные артерии и вены. Выбранный короткий сегмент кишечника пересекают

- //ищеводно-тонкокишечный анастомоз по методике А. А. Шалимова.
а—ж этапы операции.
- Эзофагопластика свободной кишкой с сосудистым анастомозом.
и, не выделяя питающих сосудов, восстанавливают проходимость кишечника. Затем вводят новокаин в брыжейку, осторожно выделяют и пересекают брыжеечные сосуды кишечного трансплантата. Через артерию трансплантат промывают раствором гепарина для предупреждения тромбирования сосудов. Аппаратом для наложения кругового сосудистого шва или вручную атравматической иглой накладывают венозный и артериальный анастомозы. Nakayama (1964) рекомендует накладывать вначале артериальный анастомоз, чтобы током крови вымыть микроэмболы;
В. И. Попов и В. И. Филин (1965) первыми накладывают венозный анастомоз.
Убедившись в достаточности кровоснабжения трансплантата, последний соединяют с глоткой и культей пищевода по типу конец в бок. Трансплантат укрывают кожным лоскутом. Шейную рану дренируют.
Наибольшую опасность после подобных операций представляет тромбоз сосудистых анастомозов и некроз трансплантата. С целью предупреждения тромбирования сосудистых анастомозов В. И. Попов и В. И. Филин (1965) предложили капельное введение слабого раствора гепарина через тонкий полиэтиленовый катетер, введенный в наружную сонную артерию через одну из ее ветвей.
Источник: Шалимов А.А., Полупан В.Н., «Атлас операций на пищеводе, желудке и двенадцатиперстной кишке» 1975
А так же в разделе « Внутригрудная сегментарная пластика пищевода »
- Кожная пластика пищевода
- Пластика пищевода тонкой кишкой
- Эзофагопластика пищевода желудком
- Внутригрудная пластика пищевода желудком
- Создание искусственного пищевода из толстой кишки
- Внутриплевральная пластика пищевода
- Оперативные вмешательства на пищеводе при портальной гипертензии
- операции на желудке и двенадцатиперстной кишке
- Оперативные доступы
- Швы на желудочно-кишечном тракте
- Г астростомия
- Гастротомия
- Пилоропластика
- Ушивание перфоративных язв желудка и двенадцатиперстной кишки
- Гастроэнтероанастомоз
- Анатомо-физиологические предпосылки к резекции желудка
- Резекция желудка
- Мобилизация желудка при резекции его по поводу язвы
- Мобилизация желудка при раке
- Резекция желудка по Бильрот 1
- Резекция желудка в модификации А. А. Шалимова
- Резекция желудка со вставкой по Куприянову — Захарову
- Резекция желудка по Бильрот II — Финстереру
- Селективная желудочная ваготомия
- Селективная ваготомия обкладочных клеток или селективная проксимальная ваготомия
- Ваготомия с дренирующей операцией
- Селективная ваготомия с экономной резекцией желудка или антрумэктомией
- Операции при постгастрорезекционных синдромах
- Операции при разрывах двенадцатиперстной кишки
- Операции при дивертикулах двенадцатиперстной кишки