Метод направленной регенерации
После экстракции зубов, цистэктомии и некоторых других операций или их осложнений возникает дефект кости. Для создания условий регенерации костной ткани в области дефекта и возможности установки в этом месте имплантата в последнее время применяется метод направленной регенерации. При этом дефект кости заполняют аутокостью, или искусственной костью (Коллапаном, коллаполом, Biooss, Fisiograft и др.), прикрывают мембраной из титана или коллагена, поверх которой мягкие ткани сближаются швами. Мембрана препятствует врастанию эпителия и соединительной ткани слизистой десны, благодаря чему регенерация идет только за счет костных клеток. Результатом метода является образование ровной костной поверхности без потери объёма кости, свойственной обычной регенерации.
В качестве матрицы для заполнения дефекта или дефицита костной ткани используют биологические (костные трансплантаты, костная стружка, коллаген и т.д.) или биологически активные материалы (гидроксиапатит, биосовме- стимое стекло и т.д.).
С точки зрения клинической медицины направленная регенерация коста состоит из таких приемов и принципов:
Метод направленной регенерации кости позволяет расширить возможности для имплантации, а в некоторых случаях - сократить сроки лечения
Среди хирургических вмешательств, направленных на увеличение объёма костной ткани на верхней челюсти, заслуживают внимания следующие:
При перечисленных операциях может быть применён один из таких костнопластических материалов, как:
вздошной или берцовой кости, из подбородка, ветви нижней челюсти, бугра верхней челюсти в виде пластинки компактного или губчатого слоя. Наличие детерминированных остеогенных продромальных клеток, обладающих собственной потенцией костеобразования, обеспечивает остеоблас- тичсски!! остеогенез;
В зависимости от применяемого материала сроки восстановления костной ткани могут быть от 4—6 до 12-18 месяцев. Процент формирования органотипичной костной ткани («живой лакунарной структуры») за этот промежуток времени достигает 90% и более.
Если хирургические вмешательства выполнены до или одновременно с имплантацией, то они называются «субант- ральная имплантация».
В качестве матрицы для заполнения дефекта или дефицита костной ткани используют биологические (костные трансплантаты, костная стружка, коллаген и т.д.) или биологически активные материалы (гидроксиапатит, биосовме- стимое стекло и т.д.).
С точки зрения клинической медицины направленная регенерация коста состоит из таких приемов и принципов:
- атравматичное оперативное вмешательство, которое обеспечит выживаемость клеток, участвующих в репаратив- ной регенерации, и минимальное нарушение кровоснабжения пограничной с дефектом зоны;
- тщательная ревизия дефекта кости и последующим кюретажем с полным удалением фиброзной или грануляционной ткани;
- заполнение дефекта костной ткани материалами, обладающими остеоивдуктивными или осгеоковдукгивными свойствами.
- изоляция заполненного таким материалом дефекта от окружающих мягких тканей и клеток барьерными мембранами или методом мобилизации слизисто-надкостничного лоскута. При этом надкостница и её остеогенный слой прилежит к биоматериалу, изолирует от окружающих клеток эпителия десны и фибробластов, присутствие которых нежелательно для регенерации кости.
Метод направленной регенерации кости позволяет расширить возможности для имплантации, а в некоторых случаях - сократить сроки лечения
Среди хирургических вмешательств, направленных на увеличение объёма костной ткани на верхней челюсти, заслуживают внимания следующие:
- большой синус-лифтинг (классический) (рис. 41) — поднятие слизистой оболочки и формирование нового дна верхнечелюстной пазухи за счет внутреннего смещения остеото- мированного костного фрагмента переднебоковой стенки;
- малый синус-лифтинг, или синуспак (антропластика)
- заполнение вновь созданного объёма одним из существующих биопластических материалов или их комбинацией;
- пластика альвеолярного отростка.
При перечисленных операциях может быть применён один из таких костнопластических материалов, как:
- - аутокость (аутотрансплантация - пересадка тканей или органов в пределах собственного организма) из подго
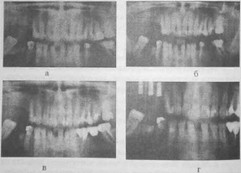
Рис. 41 Большой синуслифтинг
а - рентгенограмма пациента до операции. Низкое расположение верхнечелюстного синуса;
б — рентгенограмма пациента после операции синуслифтинга с подсадкой аутокости из подбородочного отдела (7 суток); в - рентгенограмма пациента через 6 месяцев после реконструктивной операции;
г — рентгенограмма пациента через I год. Установлены 3 винтоывх имплантата.
вздошной или берцовой кости, из подбородка, ветви нижней челюсти, бугра верхней челюсти в виде пластинки компактного или губчатого слоя. Наличие детерминированных остеогенных продромальных клеток, обладающих собственной потенцией костеобразования, обеспечивает остеоблас- тичсски!! остеогенез;
- - аллогенная (аллотрансплантация или гомотрансплан- тация — пересадка между неидентичными особями в пределах вида) или реже ксеногениая (ксенотрансплантация или гетеротрансплантация - между особями разных видов) деминерализованная кость, содержащая костный морфогенетический белок и определяющая остеогенез индуктивного типа;
- - другие материалы, являющиеся биологическими аналогами кости. Примером может служить животный (ксено- генный) неорганический костный матрикс с сохраненной архитектоникой, на 95 % состоящий из природного гидроксиа- патита; синтетические (аллопластические) её заменители, например, искусственный гидроксиапатит, трикальцийфос- фатная керамика, сульфат кальция (Капсет — сверхчистый хирургический гипс), биокомпозиционные материалы (кергап, колопол, биоматрикс, biooss, fisiograft и др.).
В зависимости от применяемого материала сроки восстановления костной ткани могут быть от 4—6 до 12-18 месяцев. Процент формирования органотипичной костной ткани («живой лакунарной структуры») за этот промежуток времени достигает 90% и более.
Если хирургические вмешательства выполнены до или одновременно с имплантацией, то они называются «субант- ральная имплантация».
Источник: Куцевляк В.И., Гречко Н.Б. и др , «Дентальная имплантология. Вводный курс:» 2005
А так же в разделе « Метод направленной регенерации »
- Планирование операции
- Планирование лечения
- ХИРУРГИЧЕСКАЯ ПОДГОТОВКА ПАЦИЕНТА К ИМПЛАНТАЦИИ
- Экстракция зубов и корней
- Подготовка челюстей к имплантации при неблагоприятных анатомических условиях
- Пластика альвеолярного отростка
- ФАРМАКОЛОГИЧЕСКОЕ ОБЕСПЕЧЕНИЕ ПАЦИЕНТА ПРИ СТОМАТОЛОГИЧЕСКОЙ ИМПЛАНТАЦИИ
- Особенности премедикации и обезболивания
- Особенности обезболивания
- Профилактика воспалительных осложнений имплантации
- ЗАДАЧИ И ХИРУРГИЧЕСКИЕ ПРИНЦИПЫ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ
- Принципы имплантации