ГАСТРОШИЗИС
Мальчик К. переведен из родильного дома в отделение реанимации хирургической клиники в возрасте 2 ч жизни с диагнозом «гастрошизис».
Из анамнеза: диагноз установлен антенатально при УЗИ на 20-й неделе гестации. Ребенок консультирован неонатальным хирургом, даны рекомендации по ведению беременности и родов. Роды произведены на 36-й неделе путем планового кесарева сечения, вес при рождении — 2920 г. Ребенок транспортирован специализированной неонатальной бригадой в кювезе, петли кишечника укрыты пластиковой пленкой и ватно-марлевой повязкой.
При осмотре: справа от пуповинного остатка дефект передней брюшной стенки 2x2 см, через который эвентрированы петли кишечника, расширенные, покрытые фибриновым панцирем (рис. 19.1). Выполнена очистительная клизма, промывание желудка, начата предоперационная подготовка.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Диагностика гастрошизиса, как правило, не вызывает затруднений. Определяется эвентрация органов брюшной полости через дефект передней брюшной стенки.
Необходимо дифференцировать гастрошизис и омфалоцеле с разрывом эмбриональной оболочки. Выделяют неосложненные формы гастрошизиса и осложненные — при сочетании с пороком развития кишечника. Возможна антенатальная диагностика порока — начиная с 12—15-й недели гестации. При подозрении на порок необходима консультация детского хирурга еще во время беременности для определения рекомендаций по ведению беременности и родов. Несмотря на тяжесть порока, выживаемость детей при правильной тактике лечения составляет около 95%.
После 4-часовой предоперационной подготовки выполнена первичная радикальная пластика брюшной полости. Под наркозом петли кишечника последовательно низведены в брюшную полость, дефект передней брюшной стенки ушит (рис. 19.2). В послеоперационном периоде ребенок в течение 6 дней находился в отделении интенсивной терапии, экстубирован на 5-е сутки после операции. Пассаж по кишечнику восстановился с 6-х суток после операции, энтеральная нагрузка — с 8-х. Ребенок выписан домой в удовлетворительном состоянии на 21-е сутки жизни (рис. 19.3).
При осмотре через 6 мес: ребенок растет и развивается по возрасту.
ЛЕЧЕНИЕ
Выбор тактики лечения при неосложненной форме гастроши- зиса определяется в зависимости от соответствия объема брюшной полости объему эвентрированных органов. При невозможности первичной пластики передней брюшной стенки первым этапом необходимо создать временную брюшную полость путем подшивания к краю дефекта силиконового мешка с последующей отсроченной пластикой передней брюшной стенки. Успех лечения и прогноз во многом зависят от взаимодействия перинатальных служб — начиная от родовспоможения до момента оперативного лечения и последующего выхаживания. Необходимо полное взаимопонимание между хирургами и врачами интенсивной терапии для предупреждения необоснованных действий. При соблюдении всех правил выхаживания детей с гастрошизисом прогноз при этом пороке благоприятный.
КЛЮЧЕВОЙ МОМЕНТ! Несмотря на видимую тяжесть порока, при гастрошизисе прогноз на дальнейшую жизнь ребенка благоприятный при условии четкого взаимодействия всех перинатальных служб.
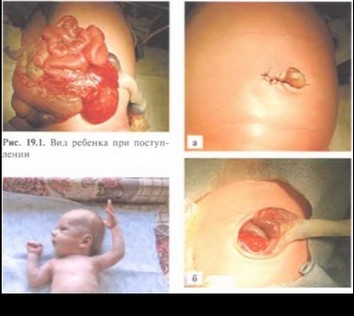

Рис. 19.3. Внешний вид ребенка через 2 нед после операции
Из анамнеза: диагноз установлен антенатально при УЗИ на 20-й неделе гестации. Ребенок консультирован неонатальным хирургом, даны рекомендации по ведению беременности и родов. Роды произведены на 36-й неделе путем планового кесарева сечения, вес при рождении — 2920 г. Ребенок транспортирован специализированной неонатальной бригадой в кювезе, петли кишечника укрыты пластиковой пленкой и ватно-марлевой повязкой.
При осмотре: справа от пуповинного остатка дефект передней брюшной стенки 2x2 см, через который эвентрированы петли кишечника, расширенные, покрытые фибриновым панцирем (рис. 19.1). Выполнена очистительная клизма, промывание желудка, начата предоперационная подготовка.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Диагностика гастрошизиса, как правило, не вызывает затруднений. Определяется эвентрация органов брюшной полости через дефект передней брюшной стенки.
Необходимо дифференцировать гастрошизис и омфалоцеле с разрывом эмбриональной оболочки. Выделяют неосложненные формы гастрошизиса и осложненные — при сочетании с пороком развития кишечника. Возможна антенатальная диагностика порока — начиная с 12—15-й недели гестации. При подозрении на порок необходима консультация детского хирурга еще во время беременности для определения рекомендаций по ведению беременности и родов. Несмотря на тяжесть порока, выживаемость детей при правильной тактике лечения составляет около 95%.
После 4-часовой предоперационной подготовки выполнена первичная радикальная пластика брюшной полости. Под наркозом петли кишечника последовательно низведены в брюшную полость, дефект передней брюшной стенки ушит (рис. 19.2). В послеоперационном периоде ребенок в течение 6 дней находился в отделении интенсивной терапии, экстубирован на 5-е сутки после операции. Пассаж по кишечнику восстановился с 6-х суток после операции, энтеральная нагрузка — с 8-х. Ребенок выписан домой в удовлетворительном состоянии на 21-е сутки жизни (рис. 19.3).
При осмотре через 6 мес: ребенок растет и развивается по возрасту.
ЛЕЧЕНИЕ
Выбор тактики лечения при неосложненной форме гастроши- зиса определяется в зависимости от соответствия объема брюшной полости объему эвентрированных органов. При невозможности первичной пластики передней брюшной стенки первым этапом необходимо создать временную брюшную полость путем подшивания к краю дефекта силиконового мешка с последующей отсроченной пластикой передней брюшной стенки. Успех лечения и прогноз во многом зависят от взаимодействия перинатальных служб — начиная от родовспоможения до момента оперативного лечения и последующего выхаживания. Необходимо полное взаимопонимание между хирургами и врачами интенсивной терапии для предупреждения необоснованных действий. При соблюдении всех правил выхаживания детей с гастрошизисом прогноз при этом пороке благоприятный.
КЛЮЧЕВОЙ МОМЕНТ! Несмотря на видимую тяжесть порока, при гастрошизисе прогноз на дальнейшую жизнь ребенка благоприятный при условии четкого взаимодействия всех перинатальных служб.


Рис. 19.3. Внешний вид ребенка через 2 нед после операции
Источник: Под ред. проф. А.В. Гераськина, «Детская хирургия: клинические разборы» 2011
А так же в разделе « ГАСТРОШИЗИС »
- «МОКНУЩИЙ» ПУПОК: НЕОБЛИТЕРИРОВАННЫЙ ОМФАЛО-МЕЗЕНТЕРИАЛЬНЫЙ ПРОТОК
- БОЛЕВОЙ АБДОМИНАЛЬНЫМ СИНДРОМ: ДИВЕРТИКУЛ подвздошной кишки (ДИВЕРТИКУЛ МЕККЕЛЯ)
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ИНОРОДНЫЕ ТЕЛА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА, ОСЛОЖНЕННОЕ ТЕЧЕНИЕ
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: КИСТА ЯИЧНИКА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: КИШЕЧНАЯ ИНВАГИНАЦИЯ
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ЭНТЕРОКИСТОМА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ДВУСТОРОННЯЯ НЕФРОБЛАСТОМА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ГИДРОНЕФРОЗ. ЛАПАРОСКОПИЧЕСКАЯ ПЛАСТИКА ПИЕЛОУРЕТЕРАЛЬНОГО СЕГМЕНТА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: НАГНОИВШАЯСЯ СОЛИТАРНАЯ КИСТА ПОЧКИ
- болевой абдоминальный СИНДРОМ: РУБЦОВЫЙ СТЕНОЗ МОЧЕТОЧНИКА
- АМПУТАЦИЯ ПОЛОВОГО ЧЛЕНА
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: ОСТЕОИД-ОСТЕОМА БЕДРА
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: ФИБРОЗНАЯ ОСТЕОДИСПЛАЗИЯ (БОЛЕЗНЬ ЛИХТЕНСТАЙНА-БРАЙЦЕВА)
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: юношеский эпифизеолиз
- БОЛЬ В ОБЛАСТИ ПЛЕЧЕВОГО СУСТАВА: ХОНДРОСАРКОМА ПЛЕЧЕВОЙ КОСТИ
- БОЛЬ И ДЕФИГУРАЦИЯ В ОБЛАСТИ КЛЮЧИЦЫ: САРКОМА ЮИНГА
- БРОНХООБСТРУКТИВНЫЙ СИНДРОМ: АХАЛАЗИЯ ПИЩЕВОДА
- ВРОЖДЕННЫЙ ложный СУСТАВ ключицы
- ДИСПЛАСТИЧЕСКИЙ ВЫВИХ НАДКОЛЕННИКА
- ДИСПЛАСТИЧЕСКИЙ СКОЛИОЗ: КОРРЕКЦИЯ С ПОМОЩЬЮ ДВУХПЛАСТИНЧАТОГО ЭНДОКОРРЕКТОРА
- ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ У НОВОРОЖДЕННОГО: КИСТА ПРАВОГО ЛЕГКОГО
- ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ:СОСУДИСТОЕ КОЛЬЦО ТРАХЕИ
- ЗАСТАРЕЛОЕ ПОВРЕЖДЕНИЕ МОНТЕДЖИ
- ЗАСТАРЕЛОЕ ПОВРЕЖДЕНИЕ СУХОЖИЛИИ СГИБАТЕЛЯ 5-го ПАЛЬЦА ЛЕВОЙ КИСТИ
- ИНОРОДНОЕ ТЕЛО СРЕДОСТЕНИЯ: ТОРАКОСКОПИЧЕСКОЕ УДАЛЕНИЕ
- ИНОРОДНЫЕ ТЕДА ЖЕДУДКА
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: РАБДОМИОСАРКОМА МОЧЕВОГО ПУЗЫРЯ
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ГИПЕРАКТИВНЫИ МОЧЕВОЙ ПУЗЫРЬ
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ДВУСТОРОННИЙ МЕГАУРЕТОР
- КИСТА БРЮШНОЙ ПОЛОСТИ, ОСЛОЖНИВШАЯСЯ ЭНТЕРОКОЛИТОМ
- КИСТА БРЮШНОЙ ПОЛОСТИ: ГИГАНТСКАЯ КИСТА ЯИЧНИКА
- ЛИМФАНГИОМА БРЮШНОЙ ПОЛОСТИ
- КИШЕЧНАЯ НЕПРОХОДИМОСТЬ У НОВОРОЖДЕННОГО: ИЗОЛИРОВАННЫЙ ЗАВОРОТ подвздошной кишки
- КИШЕЧНОЕ КРОВОТЕЧЕНИЕ: ПСЕВДООПУХОЛЬ ПРЯМОЙ кишки
- КОЖНАЯ ФОРМА СИНДАКТИЛИИ В СТАРШЕМ ВОЗРАСТЕ
- КРЕСТЦОВО-КОПЧИКОВАЯ КИСТА
- НЕДЕРЖАНИЕ МОЧИ: ЭКТОПИЯ МОЧЕТОЧНИКА
- НЕРЕНГЕНКОНТРАСТНОЕ ИНОРОДНОЕ ТЕЛО МЯГКИХ ТКАНЕЙ
- ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ ОБЛАСТИ ШЕИ: ЛИМФАНГИОМА
- ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ ОБЛАСТИ ЩЕКИ:БЫСТРОРАСТУЩАЯ ГЕМАНГИОМА
- ФИБРОМАТОЗ ГЕМИТОРАКСА И ПОЯСНИЧНОЙ ОБЛАСТИ СПРАВА С ПРОРАСТАНИЕМ В ПОЗВОНОЧНЫЙ КАНАЛ
- ПАРАФИМОЗ
- ПЕРЕЛОМ КЛЮЧИЦЫ
- ПОСТТРАВМАТИЧЕСКАЯ АЛОПЕЦИЯ: РЕЗУЛЬТАТ ЛЕЧЕНИЯ С ИСПОЛЬЗОВАНИЕМ МЕТОДА БАЛЛОННОЙ ДЕРМАТЕНЗИИ
- ПУПОЧНАЯ ГРЫЖА, АБЕРРАНТНЫЙ СОСУД ПУПОЧНОЙ ОБЛАСТИ
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ПЕРЕКРУТ ЯИЧКА
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ПЕРЕКРУТ ЯИЧКА У НОВОРОЖДЕННОГО
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ТЕРАТОМА ЯИЧКА