ЛИМФАНГИОМА БРЮШНОЙ ПОЛОСТИ
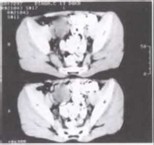
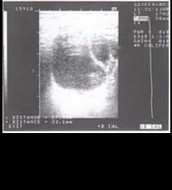
Больной, 6 лет, оперирован в клинике по поводу гидронефроза слева, выполнена пластика пиелоуретрального сегмента. При контрольном УЗИ органов брюшной полости выявлено объемное образование: за мочевым пузырем справа визуализировалось многокамерное кистозное образование размером 45x25 мм с наличием перегородок, взвеси, граничащее с правыми подвздошными сосудами (рис. 33.1). По данным КТ в правой подвздошной области медиально от подвздошных сосудов определялось образование 25x40x36 мм неправильной округлой формы с ровными четкими контурами и однородным содержимым плотностью +37 НИ (рис. 33.2).
Больной, 14 лет, госпитализирован по направлению из поликлиники по месту жительства. При УЗИ в поликлинике выявлено объемное образование в брюшной полости. При госпитализации — состояние мальчика удовлетворительное, жалоб нет. Живот мягкий, безболезненный, при пальпации живота определяется бугристое плотное образование, малоподвижное. Занимает практически всю центральную часть брюшной полости от эпигастрия до середины расстояния между пупочным кольцом и лонным сочленением. При УЗИ и КТ выявлено объемное образование размером 20x18x8 см с четкими контурами, занимающее центральные и левые отделы живота до малого таза, оттесняющее печень вправо, почки книзу, кишечник кзади. Образование с множественными перегородками (рис. 33.4). После введения контрастного вещества происходит его накопление в перегородках.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
ЛОКАЛИЗАЦИЯ ЛИМФАНГИОМ
Лимфангиома — доброкачественная опухоль врожденного характера, микроскопическая структура которой напоминает тонкостенные кисты различных размеров от узелков диаметром 0,2—0,3 см до крупных образований, расположенных в области скопления регионарных лимфатических узлов. Кистозная лимфангиома может состоять из одной или множества кист величиной от 0,3 до 15 см, которые могут сообщаться между собой. Внутренняя поверхность кист выстлана эндотелием, а стенки содержат плотную соединительную ткань.
Растут лимфангиомы относительно медленно, чаще синхронно с ростом ребенка, но иногда они быстро увеличиваются независимо от возраста. Клинические проявления лимфангиом брюшной полости и забрюшинного пространства обусловлены, как правило, увеличением образования (симптом пальпируемой опухоли брюшной полости). Для уточнения диагноза и локализации лимфангиом брюшной полости используется УЗИ и КТ.
В первом случае, у больного 6 лет, с небольшим кистозным образованием, отсутствовали клинические проявления. Диагноз установлен на основании данных инструментального обследования (УЗИ, КТ). Во втором случае отмечена типичная клиническая картина — пальпируемая опухоль брюшной полости.
Больному 6 лет выполнена диагностическая лапароскопия, при которой выявлено кистозное образование в правой подвздошной ямке, плотно примыкающее к подвздошным сосудам. Выполнена операция — лапароскопическое иссечение кисты забрюшинного пространства (см. фильм). Послеоперационный период протекал без осложнений. При повторном УЗИ объемных образований брюшной полости не выявлено. По данным гистологического заключения стенки кисты представлены грубой волокнистой соединительной тканью, выстланы эндотелием.
Больному 14 лет с лимфангиомой больших размеров проведена лапаротомия (рис. 33.4). Практически всю свободную брюшную полость занимала кистозная лимфангиома, которая с трудом была выведена в рану, так как имела очень короткое основание. Основание
интимно охватывало брыжеечные сосуды и уходило в корень брыжейки тонкой кишки (рис. 33.5-33.6). Постепенно лимфангиома была отделена от сосудов, перевязана и отсечена (рис. 33.7—33.10). Лимфангиома — до 20 см в диаметре, плотная, бугристая, заполнена хилезной жидкостью (рис. 33.11—33.12). Гистологическое заключение: лимфангиома.
Послеоперационный период протекал гладко, мальчик выписан домой через 7 дней после операции в удовлетворительном состоянии. Осмотрен через год — здоров, проведено УЗИ, признаков рецидива заболевания нет.
ЛЕЧЕНИЕ
Хирургическое лечение заключается в иссечении лимфангиомы в пределах неизмененных тканей. Подобные вмешательства легче осуществляются при кистозных лимфангиомах. Кавернозные лимфангиомы бывают спаяны с окружающими органами и тканями, поэтому их полное иссечение не всегда возможно. В этих случаях оставшиеся участки лимфангиомы прошивают шелковыми или капроновыми нитями. Весьма эффективна высокочастотная коагуляция (электрокоагуляция).
В первом случае ребенку 6 лет полное иссечение кистозной лимфангиомы выполнено малоинвазивным методом с использованием лапароскопической техники. Во втором случае у больного 14 лет, несмотря на большие размеры образования и сложную анатомическую локализацию, проведено радикальное удаление лимфангиомы.
КЛЮЧЕВОЙ МОМЕНТ! Даже при сложных анатомическихлокали- зациях лимфангиом брюшной полости и забрюшинного пространства возможно выполнение радикальных операций, в ряде случаев с использованием малоинвазивной оперативной техники.
 ¦864МН
¦864МН
 R12164 3 Si 12 Ш
R12164 3 Si 12 Ш
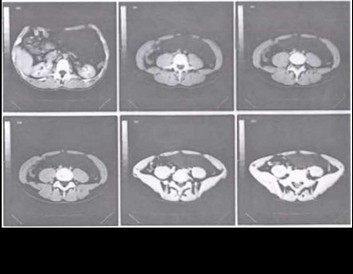
Рис. 33.2. КТ больного 6 лет. Образование размером 25x40x36 мм неправильной округлой формы с ровными четкими контурами и однородным содержимым плотностью +37 НИ
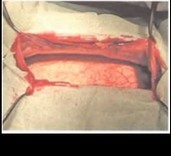
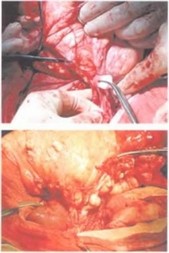
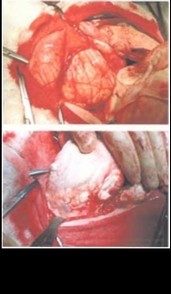
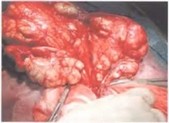
Рис. 33.7—33.9. Интраоперационная картина, больной 14 лет. Мобилизация основания лимфангиомы в корне брыжейки
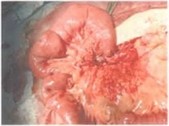
Рис. 33.10. Интраоперационная картина, больной 14 лет. Корень брыжейки после удаления лимфангиомы
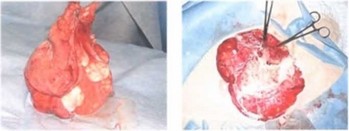
Рис.33.11—33.12. Интраоперационная картина,больной 14лет. Макропрепарат лимфангиомы брыжейки
Больной, 14 лет, госпитализирован по направлению из поликлиники по месту жительства. При УЗИ в поликлинике выявлено объемное образование в брюшной полости. При госпитализации — состояние мальчика удовлетворительное, жалоб нет. Живот мягкий, безболезненный, при пальпации живота определяется бугристое плотное образование, малоподвижное. Занимает практически всю центральную часть брюшной полости от эпигастрия до середины расстояния между пупочным кольцом и лонным сочленением. При УЗИ и КТ выявлено объемное образование размером 20x18x8 см с четкими контурами, занимающее центральные и левые отделы живота до малого таза, оттесняющее печень вправо, почки книзу, кишечник кзади. Образование с множественными перегородками (рис. 33.4). После введения контрастного вещества происходит его накопление в перегородках.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
ЛОКАЛИЗАЦИЯ ЛИМФАНГИОМ
- Подмышечная область.
- Шея.
- Лицо (в области щек, губ, языка).
- Паховая область.
- Область корня брыжейки.
- Забрюшинное пространство.
- Средостение.
Лимфангиома — доброкачественная опухоль врожденного характера, микроскопическая структура которой напоминает тонкостенные кисты различных размеров от узелков диаметром 0,2—0,3 см до крупных образований, расположенных в области скопления регионарных лимфатических узлов. Кистозная лимфангиома может состоять из одной или множества кист величиной от 0,3 до 15 см, которые могут сообщаться между собой. Внутренняя поверхность кист выстлана эндотелием, а стенки содержат плотную соединительную ткань.
Растут лимфангиомы относительно медленно, чаще синхронно с ростом ребенка, но иногда они быстро увеличиваются независимо от возраста. Клинические проявления лимфангиом брюшной полости и забрюшинного пространства обусловлены, как правило, увеличением образования (симптом пальпируемой опухоли брюшной полости). Для уточнения диагноза и локализации лимфангиом брюшной полости используется УЗИ и КТ.
В первом случае, у больного 6 лет, с небольшим кистозным образованием, отсутствовали клинические проявления. Диагноз установлен на основании данных инструментального обследования (УЗИ, КТ). Во втором случае отмечена типичная клиническая картина — пальпируемая опухоль брюшной полости.
Больному 6 лет выполнена диагностическая лапароскопия, при которой выявлено кистозное образование в правой подвздошной ямке, плотно примыкающее к подвздошным сосудам. Выполнена операция — лапароскопическое иссечение кисты забрюшинного пространства (см. фильм). Послеоперационный период протекал без осложнений. При повторном УЗИ объемных образований брюшной полости не выявлено. По данным гистологического заключения стенки кисты представлены грубой волокнистой соединительной тканью, выстланы эндотелием.
Больному 14 лет с лимфангиомой больших размеров проведена лапаротомия (рис. 33.4). Практически всю свободную брюшную полость занимала кистозная лимфангиома, которая с трудом была выведена в рану, так как имела очень короткое основание. Основание
интимно охватывало брыжеечные сосуды и уходило в корень брыжейки тонкой кишки (рис. 33.5-33.6). Постепенно лимфангиома была отделена от сосудов, перевязана и отсечена (рис. 33.7—33.10). Лимфангиома — до 20 см в диаметре, плотная, бугристая, заполнена хилезной жидкостью (рис. 33.11—33.12). Гистологическое заключение: лимфангиома.
Послеоперационный период протекал гладко, мальчик выписан домой через 7 дней после операции в удовлетворительном состоянии. Осмотрен через год — здоров, проведено УЗИ, признаков рецидива заболевания нет.
ЛЕЧЕНИЕ
Хирургическое лечение заключается в иссечении лимфангиомы в пределах неизмененных тканей. Подобные вмешательства легче осуществляются при кистозных лимфангиомах. Кавернозные лимфангиомы бывают спаяны с окружающими органами и тканями, поэтому их полное иссечение не всегда возможно. В этих случаях оставшиеся участки лимфангиомы прошивают шелковыми или капроновыми нитями. Весьма эффективна высокочастотная коагуляция (электрокоагуляция).
В первом случае ребенку 6 лет полное иссечение кистозной лимфангиомы выполнено малоинвазивным методом с использованием лапароскопической техники. Во втором случае у больного 14 лет, несмотря на большие размеры образования и сложную анатомическую локализацию, проведено радикальное удаление лимфангиомы.
КЛЮЧЕВОЙ МОМЕНТ! Даже при сложных анатомическихлокали- зациях лимфангиом брюшной полости и забрюшинного пространства возможно выполнение радикальных операций, в ряде случаев с использованием малоинвазивной оперативной техники.
 ¦864МН
¦864МН
 R12164 3 Si 12 Ш
R12164 3 Si 12 Ш

Рис. 33.2. КТ больного 6 лет. Образование размером 25x40x36 мм неправильной округлой формы с ровными четкими контурами и однородным содержимым плотностью +37 НИ




Рис. 33.7—33.9. Интраоперационная картина, больной 14 лет. Мобилизация основания лимфангиомы в корне брыжейки

Рис. 33.10. Интраоперационная картина, больной 14 лет. Корень брыжейки после удаления лимфангиомы

Рис.33.11—33.12. Интраоперационная картина,больной 14лет. Макропрепарат лимфангиомы брыжейки
Источник: Под ред. проф. А.В. Гераськина, «Детская хирургия: клинические разборы» 2011
А так же в разделе « ЛИМФАНГИОМА БРЮШНОЙ ПОЛОСТИ »
- «МОКНУЩИЙ» ПУПОК: НЕОБЛИТЕРИРОВАННЫЙ ОМФАЛО-МЕЗЕНТЕРИАЛЬНЫЙ ПРОТОК
- БОЛЕВОЙ АБДОМИНАЛЬНЫМ СИНДРОМ: ДИВЕРТИКУЛ подвздошной кишки (ДИВЕРТИКУЛ МЕККЕЛЯ)
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ИНОРОДНЫЕ ТЕЛА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА, ОСЛОЖНЕННОЕ ТЕЧЕНИЕ
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: КИСТА ЯИЧНИКА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: КИШЕЧНАЯ ИНВАГИНАЦИЯ
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ЭНТЕРОКИСТОМА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ДВУСТОРОННЯЯ НЕФРОБЛАСТОМА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: ГИДРОНЕФРОЗ. ЛАПАРОСКОПИЧЕСКАЯ ПЛАСТИКА ПИЕЛОУРЕТЕРАЛЬНОГО СЕГМЕНТА
- БОЛЕВОЙ АБДОМИНАЛЬНЫЙ СИНДРОМ: НАГНОИВШАЯСЯ СОЛИТАРНАЯ КИСТА ПОЧКИ
- болевой абдоминальный СИНДРОМ: РУБЦОВЫЙ СТЕНОЗ МОЧЕТОЧНИКА
- АМПУТАЦИЯ ПОЛОВОГО ЧЛЕНА
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: ОСТЕОИД-ОСТЕОМА БЕДРА
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: ФИБРОЗНАЯ ОСТЕОДИСПЛАЗИЯ (БОЛЕЗНЬ ЛИХТЕНСТАЙНА-БРАЙЦЕВА)
- БОЛИ В НИЖНЕЙ КОНЕЧНОСТИ: юношеский эпифизеолиз
- БОЛЬ В ОБЛАСТИ ПЛЕЧЕВОГО СУСТАВА: ХОНДРОСАРКОМА ПЛЕЧЕВОЙ КОСТИ
- БОЛЬ И ДЕФИГУРАЦИЯ В ОБЛАСТИ КЛЮЧИЦЫ: САРКОМА ЮИНГА
- БРОНХООБСТРУКТИВНЫЙ СИНДРОМ: АХАЛАЗИЯ ПИЩЕВОДА
- ВРОЖДЕННЫЙ ложный СУСТАВ ключицы
- ГАСТРОШИЗИС
- ДИСПЛАСТИЧЕСКИЙ ВЫВИХ НАДКОЛЕННИКА
- ДИСПЛАСТИЧЕСКИЙ СКОЛИОЗ: КОРРЕКЦИЯ С ПОМОЩЬЮ ДВУХПЛАСТИНЧАТОГО ЭНДОКОРРЕКТОРА
- ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ У НОВОРОЖДЕННОГО: КИСТА ПРАВОГО ЛЕГКОГО
- ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ:СОСУДИСТОЕ КОЛЬЦО ТРАХЕИ
- ЗАСТАРЕЛОЕ ПОВРЕЖДЕНИЕ МОНТЕДЖИ
- ЗАСТАРЕЛОЕ ПОВРЕЖДЕНИЕ СУХОЖИЛИИ СГИБАТЕЛЯ 5-го ПАЛЬЦА ЛЕВОЙ КИСТИ
- ИНОРОДНОЕ ТЕЛО СРЕДОСТЕНИЯ: ТОРАКОСКОПИЧЕСКОЕ УДАЛЕНИЕ
- ИНОРОДНЫЕ ТЕДА ЖЕДУДКА
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: РАБДОМИОСАРКОМА МОЧЕВОГО ПУЗЫРЯ
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ГИПЕРАКТИВНЫИ МОЧЕВОЙ ПУЗЫРЬ
- ИНФЕКЦИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ: ДВУСТОРОННИЙ МЕГАУРЕТОР
- КИСТА БРЮШНОЙ ПОЛОСТИ, ОСЛОЖНИВШАЯСЯ ЭНТЕРОКОЛИТОМ
- КИСТА БРЮШНОЙ ПОЛОСТИ: ГИГАНТСКАЯ КИСТА ЯИЧНИКА
- КИШЕЧНАЯ НЕПРОХОДИМОСТЬ У НОВОРОЖДЕННОГО: ИЗОЛИРОВАННЫЙ ЗАВОРОТ подвздошной кишки
- КИШЕЧНОЕ КРОВОТЕЧЕНИЕ: ПСЕВДООПУХОЛЬ ПРЯМОЙ кишки
- КОЖНАЯ ФОРМА СИНДАКТИЛИИ В СТАРШЕМ ВОЗРАСТЕ
- КРЕСТЦОВО-КОПЧИКОВАЯ КИСТА
- НЕДЕРЖАНИЕ МОЧИ: ЭКТОПИЯ МОЧЕТОЧНИКА
- НЕРЕНГЕНКОНТРАСТНОЕ ИНОРОДНОЕ ТЕЛО МЯГКИХ ТКАНЕЙ
- ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ ОБЛАСТИ ШЕИ: ЛИМФАНГИОМА
- ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ ОБЛАСТИ ЩЕКИ:БЫСТРОРАСТУЩАЯ ГЕМАНГИОМА
- ФИБРОМАТОЗ ГЕМИТОРАКСА И ПОЯСНИЧНОЙ ОБЛАСТИ СПРАВА С ПРОРАСТАНИЕМ В ПОЗВОНОЧНЫЙ КАНАЛ
- ПАРАФИМОЗ
- ПЕРЕЛОМ КЛЮЧИЦЫ
- ПОСТТРАВМАТИЧЕСКАЯ АЛОПЕЦИЯ: РЕЗУЛЬТАТ ЛЕЧЕНИЯ С ИСПОЛЬЗОВАНИЕМ МЕТОДА БАЛЛОННОЙ ДЕРМАТЕНЗИИ
- ПУПОЧНАЯ ГРЫЖА, АБЕРРАНТНЫЙ СОСУД ПУПОЧНОЙ ОБЛАСТИ
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ПЕРЕКРУТ ЯИЧКА
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ПЕРЕКРУТ ЯИЧКА У НОВОРОЖДЕННОГО
- СИНДРОМ ОТЕЧНОЙ МОШОНКИ: ТЕРАТОМА ЯИЧКА