КЛИНИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОЛУХОЛЕПОДОБНЫХ ОБРАЗОВАНИИ ЧЕЛЮСТЕЙ
Доброкачественные опухоли и опухолеподобные образования челюстей, являясь очень разнообразными по тканевому генезу и соответственно по гистологическому строению, в то же время крайне неспецифичны по своим симптомам и клиническим проявлениям.
Эти опухоли и опухолеподобные образования, развиваясь в толще челюстных костей, длительное время ничем себя не проявляют и обнаруживаются только тогда, когда изменяется форма челюстей или появляются болевые ощущения. Поэтому при описании клиники опухолей и опухолеподобньгх образований челюстей мы отметим лишь клинические особенности их
течения, обратив особое внимание на рентгенологическую и морфологическую характеристику этих образований.
В клинико-морфологической классификации опухолей и опухолеподобных образований челюстей, одобренной Комитетом по изучению опухолей головв1 и шеи Всесоюзного научного медицинского общества онкологов в разделе «Опухоли из эпителия» под № 1 значится амелобластома (адамантинома).
Амелобластома (адамантинома) является одонтогенной эпи- телиалвной опухолвю, имеющей сходство с тканвю эмалевого органа зубного зачатка, поэтому некоторые авторв1 полагают, что она возникает в резулвтате нарушения развития этого зачатка. Имеются также мнения, что амелобластома развивается из эпителия слизистой оболочки полости рта или из остатков зубообразующего эпителия (островков Малассе) и даже из эпителия оболочки ф ол л и кул я р н ы х кист. Амелобластома (адамантинома) чаще наблюдается у лиц в возрасте 20—40 лет. Поражается преимущественно нижняя челюств в области тела или ветви. Отмечают две ее формвг плотную (солидную) и кистозную.
Развитие амелобластомв1 вначале происходит бессимптомно, но затем челюств постепенно деформируется, возникает асимметрия лица. Кожные покровв1 обвшно не изменяются в цвете. При палвпации челюсти отмечается вздутие кости с гладкой или слегка бугристой поверхноствю. Открвшание рта, как правило, не нарушено. В полости рта соответственно расположению опухоли определяется вздутие алввеолярного отростка верхней челюсти или алввеолярной части нижней челюсти, иногда (при нагноении) — смещение и подвижноств зубов. Перкуссия их вдолв оси безболезненна, но, как указвшают И. И. Ермолаев, А А Колесов, П. М. Горбушина (1972), при этом отмечается четкое укорочение перкуторного звука, свидетель- ствующее о поражении околоверхушечных тканей. Амелобла- ctombi могут нагнаиватвся. Описанв1 случаи озлокачествления этой опухоли.
При рентгенологическом обследовании на рентгенограммах часто обнаруживаются одна или несколвко полостей, отделенных тонкими перегородками, или же отмечаются множествен - нвю кисты (рис. 13).
Морфологическое строение амелобластом крайне разнообразно. И. И. Ермолаев (1964) ввщелил 9 гистологических вариантов этой опухоли. В классическом варианте паренхима опухоли представлена эпителиалвнвши разрастаниями в виде тяжей или округло-овальных образований, состоящих из разно- образнвк по форме клеток, располагающихся в определенном порядке: по периферии — цилиндрических, в средней части — полигональных, в центральных участках — звездчатых. Строма в одних случаях представлена рыхлой соединительной тканью,
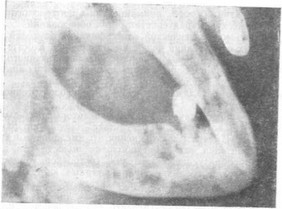
Рис. 13. Рентгенологическая картина мелкоячеистого типа амелобластомы (адамантиномы) нижней челюсти.
в других — рубцовой с тенденцией к гиалинозу. В ряде случаев наблюдается множество сосудов, полостей с кровяными элементами.
Внутрикостная фиброма челюстей встречается редко. Развитие е.е происходит медленно и вначале бессимптомно. По мере роста выявляется деформация челюсти, возможно появление болей ноющего характера.
При рентгенологическом исследовании в типичных случаях центрально расположенной фибромы выявляется бесструктурный очаг разрушения костной ткани с четкими границами округлой или овальной формы, окаймленный истонченным слоем кости без периостальной реакции. В центре очага иногда отмечаются плотные тени — участки петрификации.
При морфологическом исследовании внутрикостных фибром установлено, что они содержат небольшое количество клеточных элементов, расположенных среди плотно прилегающих друг к другу волокон, в которых иногда наблюдаются гиали- ноз и отложение солей извести. Истинные внутрикостные фибромы остеобластов не содержат.
Ховдрома — опухоль из хрящевидной ткани. Относится к редким новообразованиям челюстных костей. Наблюдается преимущественно у женщин. Располагается снаружи (экхон- дрома) или внутри (энхондрома). Наиболее частая локализация — передний отдел верхней челюсти по ходу срединного шва. Развивается медленно. При неполном удалении имеет склонность к рецидивам и злокачественному перерождению.
При рентгенологическом обследовании выявляется чередование участков затенения с участками просветления. Иногда отмечается картина кисты, где на фоне просветления в проецирующихся корнях определяется рассасывание их верхушек. В некоторых случаях участки просветления почти не выявляются, а пораженная часть представлена плотной тенью в результате обызвествления и окостенения опухолевой ткани.
Остеобластокластома в челюстных костях встречается довольно часто. Различают центральные остеобластокластомы, локализующиеся в толще челюсти, и периферические, располагающиеся на альвеолярной части нижней челюсти или альвеолярном отростке верхней (гигантоклеточные эпулисы). Очень редко эти опухоли наблюдаются в скуловой кости. А. А. Колосов (1959), основываясь на клинико-рентгенологических данных и морфологическом строении опухолей, различает три основные разновидности остеобластокластом: ячеистую, кистозную и литическую.
Клинические проявления опухоли определяются разновидностью ее форм.
При ячеистой форме, которая чаше встречается в зрелом и пожилом возрасте, остеобластокластома развивается весьма медленно. При этом асимметрия лица появляется постепенно за счет диффузного вздутия челюсти. При пальпации этого вздутия отмечаются твердая его консистенция, нечеткие границы и бугристая поверхность. Слизистая оболочка альвеолярной части челюсти в области вздутия несколько бледновата. Зубы, расположенные в зоне опухоли, как правило, не смещены и не расшатаны.
На рентгенограмме выявляется множество полостей или ячеистых образований, разделенных костными перегородками, различной толщины. Реакция со стороны надкостницы отсутствует.
Клинические симптомы кистозной формы остеобластокластомы могут сопровождаться появлением боли в зубах. Участок поражения челюсти представляется вздутым, имеющим полукруглую или полуовальную форму и гладкую поверхность. При пальпации стенки опухоли податливы. При этом иногда отмечается симптом «пергаментного хруста».
На рентгенограмме эта форма остеобластокластомы имеет вид одонтогенной кисты челюсти (рис. 14).
Литическая форма остеобластокластомы обычно наблюдается в детском и юношеском возрасте. Развивается весьма быстро. Ее клинические проявления иногда начинаются с возникновения самопроизвольных болей в пораженной части челюсти. По мере развития опухолевого процесса и истончения кортикального слоя, наряду с самопроизвольными болями, появляются и боли при пальпации пораженного участка челюсти. В преддверье полости рта отмечается выбухание альвеолярного
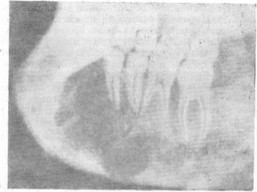
Рис. 14. Рентгенологическая картина ячеистой формы остеобластокластомы нижней челюсти.
отростка верхней челюсти или альвеолярной части нижней челюсти. Венозные сосуды слизистой оболочки, покрывающей пораженную часть челюсти, расширены. Зубы в ряде случаев смещены, подвижны. Могут возникать патологические переломы нижней челюсти. На верхней челюсти опухоль может распространиться в носовую полость, верхнечелюстную пазуху, окружающие мягкие ткани.
На рентгенограмме отмечается бесструктурный очаг просветления. При микроскопическом исследовании остеобластокластомы обнаруживаются мелкие одноядерные клетки типа остеобластов с округлым или овальным ядром. Между этими клетками располагаются многоядерные клетки-гиганты типа остеокластов с центральным расположением ядер. Остеобласты плотно группируются вокруг остеоидных балочек, что и определяет остеогенный характер опухоли. В опухолевой ткани встречаются серозные и кровяные кисты, окруженные гигантскими клетками.
Остеобластокластома иногда может озлокачествляться.
Остеома — опухоль, состоящая из относительно зрелой костной ткани. Локализуется преимущественно на нижней челюсти, но может располагаться и на верхней (на внутренней стенке верхнечелюстной пазухи), в носовой полости. Развивается остеома сравнительно медленно. Первые ее признаки зависят от локализации и величины опухоли. При расположении в толще нижней челюсти она вызывает постепенное увеличение соответствующего ее участка, обусловливая деформацию челюсти и появление боли. Локализуясь на венечном отростке, остеома
приводит к постепенному ограничению подвижности нижней челюсти. Остеомы верхней челюсти, располагающиеся на внутренней стенке верхнечелюстной пазухи, проявляются очень поздно, когда опухоль выполнит пазуху, деформирует верхнюю челюсть, вызывая при этом экзофтальм, невралгию тройничного нерва, слезотечение, диплопию, понижение зрения. Может наблюдаться затруднение носового дыхания, обусловленное прорастанием опухоли в носовую полость.
 При рентгенологическом обследовании на рентгенограмме в кости отмечается тень плотного (по сравнению с окружающей костью) образования с резко очерченными границами (рис. 15). При губчатой остеоме определяется нарушение нормальной структуры кости с чередованием участков разрежения и уплотнения.
При рентгенологическом обследовании на рентгенограмме в кости отмечается тень плотного (по сравнению с окружающей костью) образования с резко очерченными границами (рис. 15). При губчатой остеоме определяется нарушение нормальной структуры кости с чередованием участков разрежения и уплотнения.
Микроскопическая картина компактной остеомы характеризуется отсутствием типичного строения коркового вещества кости. Каналы остеонов узкие, в небольшом количестве, располагаются беспорядочно. В губчатой остеоме отсутствуют каналы остеонов, костные бал очки имеют необычную форму, расположены беспорядочно, костномозговые пространства увеличены в размерах, прослойки клеточно-волокнистой ткани имеют значительную ширину.
Остеоид-остеома в челюстных костях встречается очень редко. Развивается из костеобразующей соединительной ткани. Располагается в кортикальном или губчатом слое, а также поднадкостнично, имеет размеры от 5 до 20 мм в диаметре. Первым проявлением этой опухоли является чувство неловкости в области ее расположения, которое затем переходит в зуд различной интенсивности и, наконец, в ноющую боль, усиливающуюся в ночное время.
При локализации в губчатом слое альвеолярной части нижней челюсти изменений в виде деформации не наблюдается. При расположении в кортикальном слое отмечаются умеренно выраженная деформация, гиперемия и болезненность слизистой
оболочки альвеолярной части челюсти в месте расположения опухоли.
При рентгенологическом обследовании в начале заболевания остеоид-остеома обнаруживается в виде нечеткого, округлой формы очага деструкции кости альвеолярной части или тела челюсти, окруженного кольцом склерозированной костной ткани. В поздних стадиях очаг деструкции заполняется новообразованной костью, и его контуры на рентгенограмме как бы размываются.
Микроскопическое строение остеоид-остеомы в начальных стадиях характеризуется наличием богатой клетками и сосудами мезенхиальной ткани, обладающей остеопластической способностью. Опухоль содержит одноядерные клетки типа остеобластов, которые окружают остеоидное вещество. Встречаются и многоядерные клетки типа остеокластов. В более поздних стадиях остеоидная ткань обызвествляется и представляет образование, состоящее из неправильно расположенных и переплетающихся между собой костных балочек, напоминающих строение остеомы.
Внутрикостная гемангиома в челюстных костях длительное время может ничем себя не проявить и во многих случаях обнаруживается случайно при рентгеновском обследовании по какому-либо другому поводу или при небольших хирургических вмешательствах, которые в таких случаях становятся крайне опасными из-за профузного кровотечения.
Первым клиническим симптомом внутрикостной гемангиомы в ряде случаев является деформация челюсти в результате вздутия пораженного участка. При поражении альвеолярной части нижней челюсти или альвеолярного отростка верхней, помимо вздутия, иногда отмечается подвижность зубов. В других случаях первым клиническим симптомом служат гипертрофия и кровоточивость десен, имеющих сине-багровую окраску, а также появление чувства тяжести и прилива к голове при ее наклоне или физической нагрузке.
При пальпации пораженного участка челюсти он может представляться в виде твердого выпячивания с гладкими контурами, либо, при значительном истончении компактного слоя, иметь зыблюще-эластическую, в ряде случаев пульсирующую, поверхность. Иногда при этом выявляется «симптом провала»— палец исследующего как бы проваливается в нишу [Рогинский В. В., Колесов А. А, Воробьев Ю. И., Паникаров- ский В. В., Ермилова В. Д., 1979].
Во многих случаях поражение челюсти сочетается с развитием ангиом в околочелюстных мягких тканях.
При рентгенологическом обследовании внутрикостная гемангиома может давать весьма разнообразную картину. Обычно на рентгенограмме отмечается крупноячеистое строение костной ткани пораженного участка челюсти. На этом фоне
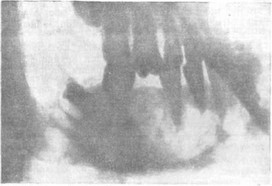
Рис. 16. Рентгенологическая картина внутрикостной гемангиомы нижней челюсти.
Очаги просветления — проекция сосудов опухоли.
видны круглые или овальные кольцевидные просветления, окаймленные полоской склероза, соответствующие просвету геман- гиоматозных сосудов (рис. 16). По мнению Ю. И. Воробьева, их обнаружение на рентгенограмме патогномонично для сосудистой опухоли.
Дальнейшее распространение опухоли обусловливает разрушение костного вещества, что на рентгенограмме выявляется в виде очагов деструкции с выраженными полициклическими контурами в одних участках и смазанными — в других. Иногда отмечается ряд кистевидных очагов деструкции, окружающих центрально расположенный очаг разряжения, что создает ложное восприятие поликистозности поражения.
При росте опухоли деформация челюсти происходит главным образом в щечно-язычном направлении. Компактный слой кости при этом неравномерно истончается, а потом разрушается, надкостница не смещается, и опухоль проникает в мягкие ткани. Надкостница реагирует периостальными наслоениями в виде «козырька», а иногда в виде лучей заходящего солнца, имитирующих злокачественный характер поражения [Воробьев Ю. И., 1979].
Микроскопическая структура внутрикостной гемангиомы имеет кавернозный тип строения.
Одонтома является одонтогенной опухолью, состоящей из конгломерата элементов тканей зуба и пародонта.
Различают два вида одонтом: мягкие одонтомы, представляющие собой образования, состоящие из низкодифференциро-
ванных зубных тканей, и твердые одонтомы, сформировавшиеся из петрифицированных высокодифференцированных тканей зуба.
Мягкая одонтома имеет большое сходство с амело- бластомой (адамантиномой), встречается крайне редко у лиц молодого возраста в период формирования постоянных зубов, главным образом моляров. Локализуется она в большинстве случаев в области расположения этих зубов как в верхней, так и в нижней челюстях, клинически ничем себя не проявляет. По мере развития опухоли в месте ее расположения возникает равномерное или бугристое вздутие челюсти. Постепенно разрушив (компактный слой, опухоль прорастает в окружающие мягкие ткани или выступает в полость рта в виде бугристого образования, упругоэластичной консистенции, по внешнему виду налом и* нающего эпулис.
Мягкие одонтомы считаются доброкачественными опухолями, но при недостаточно радикальном удалении рецидивируют. Возможно также их превращение в злокачественную опухоль.
Рентгенологические признаки мягкой одонтомы напоминают амелобластому, но отличаются от нее нечеткостью границ тени опухолевого образования со здоровой костью, нарушением компактного слоя кости.
В тени опухолевой ткани иногда прослеживаются контуры зуба или его зачатка.
Микроскопическое строение мягкой одонтомы характеризуется наличием эпителиальных разрастаний и нежноволокнистой соединительной ткани, которые вместе как бы составляют паренхиму опухоли, образующую тканевые комплексы, свойственные ранним стадиям развития зубного зачатка [Ермолаев И. И., Ланюк Е. В., 1972].
Твердая одонтома (обызвествленная) представляет собой опухоль, состоящую из всех или части тканей зуба и пародонта, располагающихся в различном порядке и имеющих разную степень обызвествления, а в ряде случаев и разную выраженность зрелости. Встречается значительно чаще, чем мягкая одонтома.
В зависимости от структурных особенностей принято различать: простые, сложные и кистозные одонтомы.
Простая одонтома развивается из одного зубного зачатка. Она может быть полной и неполной. Полная простая одонтома имеет все ткани зуба, а неполная — лишь некоторые из них.
Сложная одонтома состоит из тканей нескольких зубов или их зачатков.
Кистозная одонтома представляет собой кисту, имеющую оболочку, выстланную многослойным плоским эпителием, в стенке которой располагается одонтома.
Локализуются твердые одонтомы чаше всего в области угла нижней челюсти. На верхней челюсти они встречаются реже. Однако есть данные [Ермолаев И. И., 1964], что частота поражения верхней и нижней челюстей одинакова.
Развитие твердой одонтомы происходит в период формирования постоянных зубов. Медленно, постепенно и безболезненно увеличиваясь, она, достигнув определенного размера, останавливается в своем развитии. В таких случаях твердая одонтома обнаруживается случайно при рентгеновском исследовании по другому поводу. В других случаях твердая одонтома, истончив и разрушив участок костной ткани и перфорировав прилегающие к ней мягкие ткани, оказывается покрытой только слизисто-надкостничным лоскутом. В результате этого может возникнуть воспалительный процесс, подобный тому, который наблюдается при затрудненном прорезывании зуба мудрости.
Довольно часто инфицирование одонтомы происходит со стороны разрушенных зубов, находящихся вблизи опухоли. В результате воспалительного процесса возникают свищи, при зондировании которых ощущается твердое образование, иногда ошибочно принимаемое за секвестр.
Рентгенологическая картина опухоли довольно типична. Простая полная одонтома на рентгенограмме выявляется в виде округлой или зубоподобной интенсивной тени с неоднородным рисунком. Простая неполная одонтома дает интенсивную тень деформированной коронковой или корневой части зуба. Сложная одонтома представляется в виде интенсивной тени, имеющей округлую, овальную или неправильную форму с шаровидными выступами. Между опухолевой тканью и тканью кости челюсти отмечается полоска просветления, свидетельствующая о наличии у опухоли соединительнотканной оболочки (рис. 17).
Одонтогенные кисты представляют собой полостные опухолеподобные образования, выстланные оболочкой, состоящей из соединительнотканной основы и эпителиальной внутренней выстилки, заполненные жидкостью, содержащей холестерин.
Среди них различают: околокорневые (радикулярные) кисты, связанные с корнем депульпированного зуба или с корнем зуба с омертвевшей пульпой, и околокоронковые (фолликулярные) кисты, связанные с ретинированными зубами, коронка которых находится в полости кисты.
Околокорневые кисты, по мнению всех исследователей, занимавшихся изучением этого вопроса, развиваются из околокорневых кистогранулем. Вопрос о происхождении фолликулярных кист до настоящего времени не решен. И. И. Ермолаев и Е. В. Ланюк (1972) полагают, что термин «фолликулярные кисты» можно рассматривать как собирательный, объединяющий одонтогенные кистозные образования, одни из которых
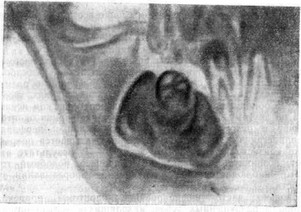
Рис. 17. Рентгенологическая картина твердой сложной одонтомы нижней челюсти.
имеют воспалительную природу, а другие являются результатов порочного развития зубообразовательного эпителия.
Околокорневые кисты могут образовываться в любом участке альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти, где имеются зубы с омертвевшей пульпой или депульпированные зубы. Фолликулярные кисты чаще располагаются на нижней челюсти в области тела и угла.
Клинические проявления одонтогенных кист обусловливаются главным образом их расположением, размерами и анатомическими изменениями, вызванными ими.
Кисты развиваются медленно, вначале незаметно для больного. Рост кисты может происходить на верхней челюсти в сторону верхнечелюстной пазухи, полости носа или преддверья полости рта. При распространении кисты в сторону верхнечелюстной пазухи длительное время наружных ее проявлений не отмечается, хотя она при этом вызывает ряд анатомических изменений: костная перегородка, отделяющая кисту от верхнечелюстной пазухи, постепенно рассасывается, сама пазуха уменьшается, представляя иногда узкое щелевидное пространство. Затем, если киста располагается в нижних отделах верхнечелюстной пазухи, отмечается выбухание альвеолярного отростка верхней челюсти, при локализации кисты в средних отделах происходит выбухание в области собачьей ямки, где определяется шаровидное выпячивание.
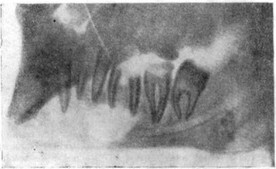
Рис. 18. Рентгенологическая картина околокорневой кисты нижней челюсти.
При возникновении кисты от корней верхних передних зубов по мере роста ее в сторону полости носа выпячивание выявляется в области нижнего носового хода. Киста, возникшая в области верхнего бокового резца, распространяется в направлении твердого нёба, где появляется полушаровидное вздутие.
На нижней челюсти рост кисты наблюдается главным образом в сторону преддверья полости рта. При этом из-за значительной плотности компактного слоя развитие кисты вначале происходит в губчатом слое, который под ее давлением постепенно разрушается. По мере роста кисты альвеолярная часть или тело челюсти в месте ее локализации увеличивается в объеме, компактный слой истончается, становится податливым, при пальпации пружинит, вызывая появление симптома «пергаментного хруста». В последующем здесь возникает дефект кости, и при пальпации обнаруживается «симптом флюктуации». В ряде случаев зубы, находящиеся в зоне кисты, смещаются, корни их веерообразно расходятся, а коронки наклоняются одна к другой. Кисты довольно часто нагнаиваются.
При околокоронковых кистах реже отмечается выраженное истончение костной ткани, и они реже нагнаиваются, чем околокорневые.
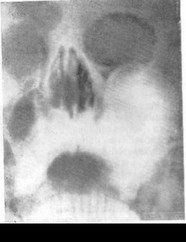
В диагностике одонтогенных кист важное значение принадлежит рентгенографии. На рентгенограмме при околокорневой кисте определяется тень округлой или овальной формы с четкими границами с изображением погруженного в нее корня зуба (рис. 18). При околокоронковых кистах в округлой или овальной тени очага резорбции кости выявляются контуры непрорезавшегося зуба или его коронки.
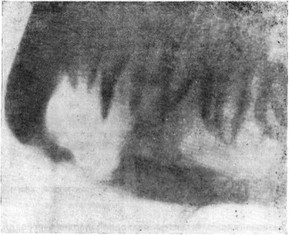
Рис. 19. Рентгенологическая картина эозинофильной гранулемы нижней челюсти.
Эозинофильная гранулема челюстных костей является своеобразным гиперпластическим процессом в костном мозге, представляющем собой избыточное развитие ретикулоэндотелиаль- ных элементов с наличием эозинофильных лейкоцитов. При этом происходит разрушение кости челюсти и замещение ее ретикулярной тканью.
В настоящее время выделяют три клинико-рентгенологические формы эозинофильной гранулемы: очаговую, диффузную и множественную.
Очаговая форма не имеет выраженных клинических проявлений. На рентгенограмме выявляются округло-овальная тень «дырчатого» остеологического дефекта тела или ветви челюсти с четкими, иногда фасетчатыми, контурами.
Диффузная форма в начале заболевания проявляется зудом, кровоточивостью десен, гнилостным запахом изо рта, умеренными болями в области интактных зубов, а затем их расшатыванием и обнажением корней. После удаления расшатанных зубов эпителизация лунок обычно не наступает.
На рентгенограмме выявляются деструктивные изменения межзубных перегородок с выраженной горизонтальной их резорбцией. В последующем деструктивный процесс распространяется на тело и ветвь (рис. 19).
При множественной форме, кроме челюстей, отмечаются очаги поражения и в других костях скелета.
А так же в разделе «КЛИНИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОЛУХОЛЕПОДОБНЫХ ОБРАЗОВАНИИ ЧЕЛЮСТЕЙ »
- АКТИНОМИКОЗ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- КЛИНИКА АКТИНОМИКОЗА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАЕНОС ТИКА
- ТУБЕРКУЛЕЗНЫЕ ПОРАЖЕНИЯ ЧЕЛЮСТЕЙ И ОРЕАНОВ ПОЛОСТИ РТА
- КЛИНИКА ТУБЕРКУЛЕЗНЫХ ПОРАЖЕНИЙ ЧЕЛЮСТЕЙ
- КЛИНИКА ТУБЕРКУЛЕЗНЫХ ПОРАЖЕНИЙ СЛИЗИСТОЙ ОБОЛОЧКИ ОРГАНОВ ПОЛОСТИ РТА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАЕНОС ТИКА
- КЛИНИКА СИФИЛИТИЧЕСКИХ ПОРАЖЕНИИ ЧЕЛЮСТЕЙ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАЕНОСТИКА
- КЛИНИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАЕНОСТИКА ВОСПАЛИТЕЛЬНЫХ, СИСТЕМНЫХ ЗАБОЛЕВАНИИ СЛЮННЫХ ЖЕЛЕЗ И СЛЮННОКАМЕННОЙ БОЛЕЗНИ
- КЛИНИКАСИАЛОАДЕИИТАВИРУСНОГО ПРОИСХОЖДЕНИЯ-ЭПИДЕМИЧЕСКОГО ПАРОТИТА (СВИНКА)
- ДИФФЕРЕНЦИАЛЬНАЯДИАТНОСТИКА
- КЛИНИКА ОСТРОГО НЕСПЕЦИФИЧЕСКОГО СИАЛОАДЕНИТА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- ХРОНИЧЕСКИЕ НЕСПЕЦИФИЧЕСКИЕ СИАЛОАДЕНИТЫ
- КЛИНИКА ХРОНИЧЕСКОЕО ПАРЕНХИМАТОЗНОЕО СИАЛОАДЕНИТА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА ХРОНИЧЕСКОЮ ИНТЕРСТИЦИАЛЬНОЮ СИАЛОАДЕНИТА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКАХРОНИЧЕСКОГО СИАЛОДОХИТА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- СИАЛОАДЕНИТЫ СПЕЦИФИЧЕСКИЕ
- КЛИНИКА АКТИНОМИКОЗА СЛЮННЫХ ЖЕЛЕЗ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА ТУБЕРКУЛЕЗА СЛЮННЫХ ЖЕЛЕЗ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА СИФИЛИСА СЛЮННЫХ ЖЕЛЕЗ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- СИСТЕМНЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
- КЛИНИКА БОЛЕЗНИ МИКУЛИЧА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА СИНДРОМА ШЕЕРЕНА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА СИАЛОАДЕНИТОВ, ВЫЗВАННЫХ ВНЕДРЕНИЕМ ИНОРОДНЫХ ТЕЛ В ПРОТОКИ ЖЕЛЕЗ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКАКАЛЬКУЛЕЗНЫХ С И АЛО А ТТЕНИТОВ (слюннокаменной болезни)
- КЛИНИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
- КЛИНИКА ИНФЕКЦИОННОЮ НЕСПЕЦИФИЧЕСКОГО ВИСО ЧНО- НИЖНЕЧЕЛЮСТНОГО АРТРИТА
- ДИФФЕРЕНЦИАЛЬНАЯДИАТНОСТИКА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ АРТРОЗОВ (неинфекционныхдистрофическихартрозов)
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА АНКИЛОЗА ВИСОЧНО- НИЖНЕЧЕЛЮСТНОГО СУСТАВА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- КЛИНИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОПУХОЛЕПОДОБНЫХ ОБРАЗОВАНИЙ ОРГАНОВ ПОЛОСТИ РТА, ЧЕЛЮСТЕЙ, МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
- КЛИНИКА ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОПУХОЛЕПОДОБНЫХ ОБРАЗОВАНИИ ОРЕАНОВ ПОЛОСТИ РТА, МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАРНОС ТИКА
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА