ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ЗАБОЛЕВАНИЯМИ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА И ПАРОДОНТА
Диспансеризация детей с рецидивирующими афтами.
Рецидивирующие афты на слизистой оболочке полости рта долгое время называли хроническим рецидивирующим афтозным стоматитом. Лечение стоматита проводилось нередко симптоматически.
Достижением последних лет в детской стоматологии явилось раскрытие сущности такого «стоматита», выделение разных форм его тяжести и определение тактики лечения и диспансерного наблюдения детей [Максимова О. И., 1984, 1987]. Рецидивирующие афты следует рассматривать как симптом мукозного синдрома атопического аллергического диатеза у детей.
Аллергический диатез у детей протекает в двух основных формах: 1) преимущественно кожной (стойкие опрелости, ягодичная эритема, молочный струп, истинная детская экзема, нейродермит грудного возраста и др.);
- в форме мукозного синдрома, проявляющегося респираторными симптомами (ринит и фарингит), симптомами аллергических проявлений на слизистой оболочке мочеполовых путей (вульвовагиниты), на слизистой оболочке полости рта («географический» язык, рецидивирующие афты), на слизистой оболочке кишечника. Последний проявляется десквамацией эпителия и воспалением, выражается клинически нарушениями моторики, снижением аппетита, иногда болями в животе, непереносимостью той или иной пищи и др.; копрологически — наличием десква- мированного эпителия, лейкоцитов, непереваренных продуктов, явлений дисбактериоза, имеющих вторичное происхождение; биохимически — снижением уровня витаминов в крови (за счет нарушения их метаболизма и всасывания).
По степени тяжести всего синдрома следует выделять три формы.
Легкая форма. Рецидивы афт развиваются один раз в несколько лет. Афты одиночные, малоболезненные. Дети незначительно страдают при еде. У детей с легкой формой заболевания выявлены лишь отдельные, малозначительные симптомы патологии органов пищеварения, в основном в анамнезе — склонность к запорам, редкие периодические боли в животе, не связанные с приемами пищи. Копрологическое исследование выявляет единичные нарушения в процессе пищеварения (незначительное количество непереваренных мышечных волокон), что свидетельствует о нарушениях в деятельности желудка и поджелудочной железы, в переваривании белка, особенно часто молока.
Среднетяжелая форма. Рецидивы афт развиваются ежегодно, чаще несколько раз в год (1—2—3). Афты болезненные, располагаются в различных местах слизистой оболочки, но, как правило, в переднем отделе полости рта! Слизистая оболочка полости рта бледная, несколько отечная. Эволюция афты происходит в течение 7—9 дней, приносит беспокойство ребенку. По данным анамнеза, при среднетяжелой стадии болезни у детей отсутствуют хронические заболевания. Однако при опросе больного врач выявляет такие симптомы, как отсутствие аппетита, запоры, боли в животе (чаще в области пупка), «овечий кал», непереносимость отдельных пищевых продуктов (чаще молока, иногда — жирной пищи, мяса). Копрологическое исследование позволяет установить сочетанные нарушения переваривания белков и углеводов, белков и жиров. В копрограмме обнаруживают соответственно мышечные волокна, крахмал и перевариваемую клетчатку, жирные кислоты и жиры.
Тяжелая форма характеризуется единичными или множественными различного размера высыпаниями, локализующимися не только в передних отделах полости рта, но и на слизистой оболочке твердого, мягкого неба, щеках, дужках миндалин. Рецидивы афт наблюдаются свыше 4 раз в год, порой ежемесячно или непрерывно.
В первые дни заболевания может подниматься температура тела, однако лимфаденит не наблюдается, гингивит отсутствует. Развитие элементов высыпания происходит длительно, в течение нескольких недель, в среднем от 9 до 20 дней, в связи с чем период эпителизации одних афт совпадает с появлением новых и порой особенно в запущенных случаях вся слизистая оболочка полости рта представляет собой как бы сплошную раневую поверхность.
Дети с тяжелой формой рецидива афт в анамнезе уже имеют сформированные заболевания органов пищеварения с выраженными вторичными видами патологии: неспецифический колит, хронический холецистохолангит, хронический гастрит с повышенной или пониженной секреторной функцией, дискинезия желчевыводящей системы, хронический лимфаденит лимфатических узлов брыжейки и т. п. Они страдают упорными запорами, иногда чередующимися с диареей, болями, возникающими спонтанно и при пальпации живота. Отмечают урчание, метеоризм.
При лабораторном исследовании выявляются признаки витаминной (группы В, С) недостаточности, дисбактериоза, анемии.
При энтероскопическом исследовании обнаруживают наличие кровоточащих или эпителизирующихся эрозий, изменение сосудистого рисунка, отмечают контактную кровоточивость, гиперемию слизистой оболочки, изменение рельефа складок и т. п.
Установить диагноз «рецидивирующие афты полости рта» не представляет трудности. Однако в полной мере его нельзя считать диагнозом, так как рецидивы афт полости рта всего лишь симптом. Общая задача стоматолога и педиатра заключается в определении степени тяжести заболевания, выявлении характера нарушений в процессе переваривания пищи и в патологии органов пищеварения.
С этой целью необходимо провести анамнестическое и копрологическое исследования, а также консультацию педиатра.
Копрологическое исследование целесообразно начинать по истечении 3 дней ведения пищевого дневника, в кото
ром указаны: дата, часы, что и сколько съедено, стул, состояние слизистой оболочки полости рта.
Результаты копрологического исследования дают ориентировочное представление о характере переваривания и должны быть сопоставлены с составом и количеством съеденной пищи как в целом, так и в отношении отдельных ее ингредиентов. Например, значительное количество непереваренных мышечных волокон в копро- грамме может свидетельствовать либо о перегрузке питания мясными и рыбными продуктами, в том числе копчеными, консервированными (ежедневно, при каждом употреблении пищи и в большом количестве), либо о недостаточности переваривания, если мясные и рыбные продукты употреблялись в отварном виде и незначительном количестве (порой всего однократно за весь период), либо о плохом пережевывании пищи. Необходимо выяснить долго ли ребенок ест, не запивает ли еду (признаки ленивого жевания). Осматривая полость рта, стоматолог должен не только оценить в общем прикус и зубы, но провести еще одно несложное исследование: окклю- зиографию, ибо дети с симптомом рецидивирующих афт должны особенно хорошо пережевывать пищу в связи с недостатком пищеварительных ферментов.
Критерием эффективности лечения является изменение клинической формы болезни от тяжелой до среднетяжелой или легкой, вплоть до полного прекращения рецидивов. Кроме того, необходимо осуществить нормализацию показателей копрограммы, уменьшить или устранить проявления патологии системы пищеварения.
Местное лечение носит всего лишь симптоматический характер, но является необходимым для самочувствия больного ребенка, в особенности при более тяжелых формах.
В связи с тем что лечение может оказаться продолжительным, всех детей с рецидивирующими афтами полости рта необходимо взять на диспансерный учет у стоматолога.
Периоды наблюдения и определения эффективности лечения зависят от степени тяжести болезни: 1 раз в год — при легкой форме, 2 раза в год — при тяжелой.
На каждом этапе проводятся повторный сбор анамнеза, копрологические и другие исследования (по показаниям) .
В амбулаторную карту стоматологического больного вклеивают следующий этапный эпикриз.
I Анамнез. 1. Рецидивы афт (январь, февраль, март, апрель, май, июнь, июль, август, сентябрь, октябрь, ноябрь, декабрь — подчеркнуть),
т. е. раз в год,
или 1 раз в года.
- Самочувствие ребенка в период проявления рецидива афт в полости рта (симптомы ОРЗ, подъем температуры до ,
высыпания на других слизистых оболочках (вульвит, герпес, инфекция
мочевыводящих путей)
характер стула
боли в животе
- Перенесенные заболевания за истекший период
- Боли в животе после еды, спустя час, независимо от
приема пищи, перед едой, успокаиваются самостоятельно, после освобождения кишечника
- Аппетит
Предпочитает пищу
Избегает
- Характер стула
ежедневно раз, в 1 раз в дня
цвет
консистенция
- Копрограмма (прилагается)
Дата
После соблюдения диеты Дата
- Пищевой дневник в период с по в предшествующие копрологическому исследованию три дня
В период соблюдения диеты
В период лечения
- Заключение педиатра (отсутствует, прилагается, у педиатра не наблюдается — нужное подчеркнуть).
- Заключение. Симптом рецидивирующих афт, в —легк,"среди'
форме, проявляется на фоне мукозного синдрома
аллергического диатеза, осложненного
(диагноз педиатра)
- Рекомендации:
- регулирование стула (ежедневно, самостоятельное освобождение кишечника)
- питание раз в день, ограничить употребление:
- копрологическое исследование в период соблюдения диеты, применения ферментных препаратов, обычного рациона: дома, в детском учреждении дошкольном или школе (нужное подчеркнуть)
- ведение пищевого дневника перед копрологическим исследованием в течение 3 дней.
- ведение дневника рецидивов афт
- наблюдение у педиатра
Диспансеризация детей с симптомом рецидива афт полости рта заключается в динамическом наблюдении за ними. На каждом этапе заполняется эпикриз, на основа
нии которого можно составить представление об эффективности проводимого лечения.
Кратность диспансерных осмотров детей один раз в год.
Эффективным следует считать такое лечение, когда заболевание излечивается полностью или переходит в легкую форму.
Диспансеризация детей, болеющих рецидивирующим герпетическим стоматитом. Заболевание вирусной природы, к которым относятся острый и рецидивирующий герпетический стоматит (ОГС и РГС), приобретают в последнее время все большее распространение. Нарастает их абсолютное число, а по прогнозам, представленным в современной литературе, предполагается дальнейшее их нарастание. Доминирующую роль в вирусной патологии слизистой оболочки полости рта играет инфекция герпетической природы. В последние годы увеличение числа герпетических заболеваний отмечают не только в стоматологии, но и в офтальмологии, гинекологии, дерматологии. Герпетическая инфекция относится к числу хронических, рецидивирующих в отличие от многих других видов вирусных заболеваний. Развитие же хронических видов патологии имеет не только медицинское, но и большое социальное значение.
Первичная герпетическая инфекция формируется, как и большинство хронических болезней, в детском возрасте. Одной из клинических форм этой первичной герпетической инфекции является острый герпетический стоматит. Клиническая картина ОГС и РГС является идентичной с той лишь разницей, что яркость симптомов ГС от рецидива к рецидиву обычно снижается. Исключение составляют случаи непрерывно рецидивирующей герпетической инфекции. Клиника, диагностика и лечение ОГС хорошо освещены в современной литературе, а применительно к задачам реабилитации детей в качестве центрального следует выделить вопрос об эффективном лечении острых форм первичной герпетической инфекции, обеспечении у детей максимально стойкого иммунитета, предотвращения развития РГС.
Прогнозирование возможностей его развития рекомендуется проводить на основании оценки степени риска, определяемой по сумме баллов отдельных факторов [Мельниченко Э. М., 1983]. Для этой цели автором предложена специальная таблица, которую, пользуясь современной терминологией, можно назвать риск-программой (табл. 6). Пользуясь этой таблицей, врач, проводящий лечение ре-
Риск-программа для прогнозирования возникновений рецидивирующего герпетического стоматита у детей
Таблица 6
|
№ п/п |
Риск-факторы |
|
Выраженность |
Оцен ка |
|
1 |
Отягощенная наследст- |
1. |
Никто из ближайших |
|
|
|
венность в отношении |
|
родственников (отец, |
|
|
|
герпес-вирусной инфек- |
|
мать, братья, сестры) не |
|
|
|
ции |
2. |
страдает хроническим рецидивирующим герпесом Болел или болеет один из ближайших род- |
0 |
|
|
|
|
ственников |
2 |
|
|
|
3. |
Болели или болеют 2 и более ближайших род- |
|
|
|
|
|
ственников |
3 |
|
2. |
Часто болеет (болел) |
1. |
Не менее 1 раза в год |
0 |
|
|
«простудными» за боле- |
2. |
2—4 раза в год |
1 |
|
|
ваниями (ОРВИ, ангина, бронхит) |
3. |
Чаще 4 раз в год |
3 |
|
3. |
Страдает хроническими |
1. |
Нет |
0 |
|
|
заболеваниями респира- |
2. |
Есть с обострениями |
|
|
|
торного тракта (брон- |
|
1—2 раза в год |
1 |
|
|
хит, воспаление легких, |
3. |
Есть с частыми обост- |
|
|
|
тонзиллит, гайморит) |
|
рениями |
3 |
|
4. |
Имеет место заболева- |
1. |
Нет |
0 |
|
|
ние глаз по типу конъюнктивита, кератоконъ- юнктивита, блефарит: |
2. |
Есть |
2 |
|
5. |
Наличие травмирующе- |
1. |
Нет |
0 |
|
|
го фактора в полости рта (острые части коронок, или корней зубов, |
2. |
Есть |
2 |
|
|
аномалии прикуса, вредные привычки, способ- |
|
|
|
|
|
ствующие травмированию слизистой) |
|
|
|
бенка, больного ОГС, собрав анамнез и осмотрев с этой позиции малыша, должен определить степень его риска и назначить в зависимости от нее лечение.
Если сумма баллов превышает число 6 или равно ему, возможность развития РГС имеется, и чем больше сумма, тем больше риск.
В связи с этим среди детей, заболевших острым герпетическим стоматитом, должны быть выделены те, кто имеет риск страдать в последующем рецидивами герпети-
ческой инфекции. При лечении всех детей, но в особенности детей из групп риска по РГС, необходимо стремиться не только купировать признаки ОГС (клиническое излечение), но и создавать условия, максимально благоприятствующие формированию иммунитета в отношении вируса герпеса. С этой целью следует в первую очередь учитывать собственные механизмы организма ребенка, участвующие в борьбе с вирусной агрессией.
Организм человека мобилизует для борьбы с вирусными антигенами совокупность врожденных и приобретенных защитных механизмов; 1) фагоцитоз зараженных вирусами клеток, 2) интерферонообразование,
- образование антител, 4) лихорадочная реакция. Первым этапом этой защиты служит функция интерфероно- образования, свойственная как сано-, так и патогенезу. Эта функция осуществляется клинически незаметно, без признаков болезни. А следующий этап — антителообразо- вание, происходит при условии повышения температуры тела (от 37 до 38°С преимущественно). И это повышение температуры, уже являющееся признаком заболевания, не должно стать мишенью для борьбы с болезнью, так как само по себе служит проявлением защиты организма. Использование организмом следующего этапа борьбы с вирусной агрессией — температурного режима свыше 39°С отражает в значительной мере некоторую несостоятельность предыдущих защитных реакций. Этот способ защиты, по-видимому, использует организм более слабый, особенно нуждающийся в помощи. А ведь именно у таких детей с низким уровнем иммунологической реактивности заболевание протекает тяжело, т. е. с очень высоким подъемом температуры тела. Следовательно, лечебная помощь должна быть направлена не на лишение организма одного из последних способов защиты, компенсирующего слабость предыдущих, а на помощь организму — введение противовирусных средств, а частности интерферона. Укрепление предшествующих звеньев защиты обусловит «ненужность термической борьбы с вирусом», и клиническое течение болезни перейдет в стадию угасания. В этом и выразится помощь ребенку.
Однако надо принять во внимание и то обстоятельство, что механизмы терморегуляции обладают относительной активной автономностью, в связи с этим у ребенка возможно развитие гипертермической реакции и в ряде случаев — гипертермического синдрома. Следовательно, желательно управление развитием болезни, что не всегда легко достижимо. А с целью предупреждения развития каждого тяжелого течения болезни, а тем более осложнений в виде гипертермического синдрома необходимо использовать противовирусные средства с первых же дней заболевания. Поэтому средством профилактики тяжелых форм и тем более рецидивирования герпетической инфекции является лечение ребенка с первых дней заболевания с использованием противовирусных средств. А так как заболевание начинается неспецифично, с картины ОРЗ, то правильная ориентация педиатров, которые в первые дни заболевания видят ребенка, входит в задачу стоматолога, работающего в своем районе.
Что касается рецидивов герпетической инфекции, то в зависимости от выраженности симптомов общего и местного характера, а также от частоты рецидивов предложено выделять 3 формы заболевания по степени тяжести [Мельниченко Э. М, 1983].
Общее и местное лечение при обострении рецидивирующего герпетического стоматита принципиальных отличий от терапии ОГС не имеет.
Центральное место в лечении ОГС и РГС следует отвести противовирусной терапии. С этой целью используются: 1) интерферон — в аппликациях и в 50% мази (5 раз в день), 2) теброфеновая мазь 0,5 и 1%, 3) бонаф- тоновая мазь 0,1; 0,5 и 1 %, 4) адималь в виде 0,1; 0,25; 0,5 и 1% мази, 5) флореналь—0,5 и 1% мазь, 6) риозоксоло- вая мазь 0,25; 0,5 и 1 % концентрации, 7) оксолиновая мазь является наименее эффективной и имет раздражающее слизистую оболочку полости рта действие,
- индукторы интерферона: госсипол 3% линимент,
3% мазь мегосина, аппликации раствора полудана и др.
Противовирусные препараты назначаются в первые
- 7 дней заболевания в зависимости от степени тяжести ОГС.
В последующие посещения противовирусные средства заменяются на кератопластические. Однако ежедневно при посещении ребенком стоматолога проводятся антисептическая гигиеническая обработка зубов вместо применявшегося в прежние годы промывания, полоскания полости рта, так называемой «оксигенотерапии» с использованием растворов перекиси водорода, перманганата калия, хлорамина и пр.
Надобность в этих манипуляциях при современном лечении отпала, ведь промывания, орошения слизистой оболочки при ОГС приносят вред, содействуя вымыванию естественных факторов гуморального иммунитета: лизоцима, интерферона из полости рта. В то же время эти процедуры не способствуют освобождению ретенционных пунктов (на зубах и между ними в десневых бороздах) от налета (десквамированного эпителия, погибших клеток лейкоцитов, микроорганизмов). К тому же растворы антисептиков, используемых для промывания, не обладают противовирусным действием. Смывы из полости рта, в которых содержатся вирусные частицы, выливаются во внешнюю среду, что способствует распространению вирусной инфекции, так как вирус обычного герпеса легко сохраняется во влажной среде.
При гигиенической антисептической обработке зубов сухими или отжатыми тампонами риск распространения вирусной инфекции снижается до минимума: на зубах в мягком налете отсутствуют вирусные частицы, а отсутствие влажной среды препятствует распространению инфекции.
Обязательным в лечении ОГС в первые дни болезни является также назначение 3% анестезиновой мази.
При уходе за ребенком, заболевшим ОГС, следует придать значение и тому обстоятельству, что наряду с назначенными врачом препаратами нередко применяются так называемые «общеизвестные» симптоматические средства, всегда имеющиеся в домашней аптечке. К их числу в первую очередь относятся жаропонижающие.
Тенденция дать ребенку лекарственные средства, способствующие понижению температуры, при. первых же признаках ее повышения является неправильной. Как уже указывалось выше, температурная реакция является одной из форм защиты организма.
В связи с недостаточно изученным патогенезом рецидивирующего герпетического стоматита попытки противорецидивного лечения не всегда являются достаточно успешными. Обнадеживающие данные имеются при назначении гипосенсибилизирующих препаратов, а также иммуностимуляторов (гистоглобулин, гамма-глобулин, продигиозан, метилурацил, нуклеинат натрия, пентоксил, вакцина БЦЖ, декарис — левамизол, противогерпетиче- ские вакцины).
Дети с рецидивирующим герпетическим стоматитом должны составлять специальную группу среди диспансерных больных.
В процессе диспансеризации и реабилитации обеспечивается снижение тяжести рецидивов вплоть до полного прекращения. Однако первоочередной задачей следует считать их профилактику, т. е. первичное предупреждение острых форм герпетической инфекции, или по крайней мере максимальную реабилитацию детей на стадии острого заболевания.
Диспансеризация детей с хейлитами. Хейлитом называется воспаление красной каймы, слизистой оболочки и кожи губ.
Покровные ткани губ представлены родственными по происхождению и морфологии, но различными по реакции на внешние раздражители и способу поддержания гомеостаза: кожей, красной каймой и слизистой оболочкой.
Для обеспечения гомеостаза покровных тканей губ и адекватной их реакции на внешние условия очень важно, чтобы в покое губы были сомкнуты, а стереотипное смыкание губ происходило по линии перехода красной каймы в слизистую оболочку (зона Клейна). Если ребенок дышит ртом, не смыкает губы или смыкает неправильно, так что часть слизистой оболочки губ оказывается как бы отвернутой кнаружи, то это приводит к развитию так называемого метеорологического хейлита.
Таким образом, нарушения физиологии губ, вызванные изменением их архитектоники, имеют несомненное значение в развитии хейлитов в детском возрасте.
Архитектоника губ зависит от функции смыкания, которая определяется состоянием мышц.
Особую зону губ составляют углы рта. Нарушение их физиологии связано с ослаблением тонуса боковых фрагментов m. orbicularis oris и щечных мышц или с за- падением углов рта. И в том и в другом случае в углах рта или вследствие неполного герметизма постоянно скапливается слюна (даже пища) или вследствие «слишком» ввернутых вовнутрь неприспособленных к влажной среде полости рта участков красной каймы происходит их мацерация, нарушаются физиологические условия. Нередко это вызывает формирование вредной привычки «вытирания» углов рта, для чего дети далеко не всегда пользуются платком или салфеткой. Это способствует инфицированию «мокнущих» участков углов рта и приводит к развитию патологического состояния, которое нередко при сниженной резистентности осложняется присоединением микробного компонента — кокковой флоры или микотической. Развивается ангулярный микотический или инфекционный (стрептококковый) хейлит.
Становление функций мышц губ происходит наиболее активно в первые же дни жизни ребенка во время сосания, глотания и дыхания. От того, как эти функции протекают, насколько активно и регулярно, зависит уровень развития.
Таким образом, хейлиты развиваются у детей старшего дошкольного и школьного возраста по мере морфологического созревания покровных тканей губ, а предпосылки нарушений архитектоники, играющие ведущую роль в возникновении заболеваний губ, появляются с рождения ребенка.
Заболевания губ у детей происходят преимущественно в связи с генерализованной патологией кожи в детском возрасте и с нарушением условий физиологического состояния губ (неполного или неправильного смыкания). Слизистая оболочка, приспособленная к теплой, влажной среде, подвергается высушиванию, воздействию низких температур, солнечных лучей и т. д. Развивается приспособительный механизм облизывания и прикусывания губ, формируется вредная привычка, которую не помогают искоренить ни напоминания врача и родителей, ни рекомендации психоневролога, ни аппаратурное ортодонтическое лечение.
Увлажнение губ путем облизывания слизистой оболочки, тем не менее не полностью защищает «незащищенный» кератином (как у кожи) или хотя бы элеидином (как у красной каймы) эпителий, развиваются признаки его воспаления: сухость, гиперемия, отек, повышенная десквамация. Поначалу защитная, затем патологическая десквамативная реакция усугубляет «незащищенность» покрова и способствует дальнейшему развитию патологии. Формируется так называемый метеорологический хейлит, который, развиваясь, может перейти в эксфолиативный.
Другой вариант патогенеза заболевания губ приводит к развитию гландулярного хейлита. Слизистые и слюнные железы (смешанного типа) в строме слизистой губ в порядке компенсаторной реакции начинают увеличивать секреторную функцию, гиперплазируются. Расширяются выводные притоки железок, которые легко ретроградно инфильтрируются, особенно при отсутствии в организме резерва резистентности к микрофлоре. Первоначальным же в развитии и этого вида хейлита является нарушение архитектоники губ вследствие неполного или неправильного смыкания, а не «атопия желез».
Особое место, как своеобразное исключение, представляет собой экзематозный хейлит, который развивается не как самостоятельное заболевание губ, а как симптом при генерализованном заболевании (экземе, нейродермите). Этот хейлит в настоящее время особенно распространен, однако с точки зрения функции губ также не является полным исключением. Развитие экзематозного хейлита происходит у тех детей, у которых архитектоника губ нарушена. И в лечении этих детей существенную роль играет миотерапия, направленная на обеспечение правильного, полного смыкания губ. Хейлит у таких детей удается вылечить полностью.
В лечении хейлитов до настоящего времени применяются такие методы, как кортикостероидная и антибио- тикотерапия, лучи Букки, электрокоагуляция смешанных железок при гландулярном хейлите, гипосенсибилизация. Применение этих медотов, к сожалению, дает непродолжительный эффект и не может, и не должно считаться показанным для детского возраста. Поэтому, исходя из возрастного и функционального объяснения патогенеза заболеваний губ у детей более логичным, целесообразным и (как показывает опыт лечения детей на кафедре стоматологии детского возраста ЦОЛИУв) эффективным оказывается использование в лечении функционального метода.
Лечение заболеваний губ у детей должно быть построено в основном на устранении ведущего звена в развитии патологии — нарушения архитектоники губ. Для этого следует перевоспитать функции мышц губ методом миотерапии, добиться их полного, правильного смыкания. Смыкание губ является одним из рефлексов, обеспечивающих дыхание. Поэтому лечение детей с заболеваниями губ должно начинаться с устранения ротового дыхания, если таковое имеет место.
Наряду с восстановлением носового дыхания назначается миотерапия для губ. Наиболее удачными и результативными являются следующие упражнения:
- надувание воздуха за нижнюю губу;
- поочередное надувание шек;
- «хоботок» и его смещение в стороны, вверх, вниз, при плотно сомкнутых зубах
Курс лечения продолжается не менее 1 — 11 /2 мес, что зависит от возраста ребенка, его индивидуальных особенностей и от регулярности и правильности выполнения миотерапии. Наряду с упражнениями детям можно назначить симптоматическое лечение: аппликации отваров трав и затем жира. Процедуру лучше выполнять перед сном.
Вначале, после ужина ребенок хорошо чистит зубы (микробный налет на зубах — нежелательное соседство с воспаленными тканями губ), выполняет упражнения по миотерапии, а затем проводятся аппликации. Приготавливается отвар трав (при инфекционном хейлите — противовоспалительного действия, при экзематозном — противоаллергического). Этим теплым отваром смачиваются небольшие марлевые салфеточки и накладываются на воспаленную поверхность. Салфетку несколько раз меняют в течение 10 мин. Затем смазывают губы жиром (топленым внутренним свиным салом) или кремом («Календула, «Детский», «Росинка» или др.), который лучше переносит ребенок. Предпочтительным является применение натурального жира, так как в кремах содержатся, кроме лекарственных, парфюмерные добавки, обладающие нередко аллергизирующим или раздражающим детскую кожу действием.
При наличии у детей экзематозного хейлита лечение проводится наряду с лечением у педиатра или аллерголога.
После окончания курса лечения в процессе диспансерного наблюдения контролируется характер смыкания губ и дыхание, назначается миогимнастика для поддержания правильного тонуса круговой мышцы губ. Диспансерное наблюдение должно продолжаться до 14 лет, а кратность осмотров может соответствовать кратности осмотров по поводу основного, ведущего, заболевания, чаще всего кариеса зубов.
Диспансеризация детей с заболеваниями краевого пародонта. Перед стоматологом, работающим в школе, возникают задачи, обусловленные заботой о профилактике заболеваний краевого пародонта, ибо именно этот вид патологии зубочелюстной системы у детей впервые появляется в школьном возрасте.
Ведущим симптомом всех заболеваний пародонта у детей является воспаление. Установление симптомов гингивита чаще всего не представляет трудностей, особенно если выражены явления отека и гипертрофии. Однако в ряде случаев хронический катаральный гингивит протекает скрыто и его выявление возможно лишь на основании пробы Шиллера — Писарева, поэтому при массовых обследованиях детей эта проба должна проводиться всем детям.
При положительной реакции на пробу проводят углубленное пародонтологическое исследование. Его целью является установление вида патологии (воспаление, деструкция и пр.) и ее этиологии. Среди известных факторов, способствующих развитию болезни, школьному стоматологу необходимо выделить в первую очередь наиболее управляемые и требующие доступной программы для ликвидации их влияния.
Например, хорошо известно, что большинство хронических форм гингивитов достоверно сочетаются с нарушениями становления гормонального статуса и развиваются в период полового созревания. В понимании роли этого фактора нет сложности, в то время как в управлении им они существуют и создают предпосылки для тактики лечения, направленного на устранение лишь прочих, создающих дополнительные условия для формирования патологических процессов в пародонте, именуемых юношеским гингивитом.
Поэтому, ориентируясь на степень «управляемости» факторами риска и на степень массовой доступности программы реабилитации, следует остановиться на значении лишь избранных моментов.
Так, наиболее просто достигается обеспечение гигиенического содержания зубов путем регулярного контролирования со стороны как врача-стоматолога, так и родителей. И эта задача является первоочередной в реабилитации детей с болезнями пародонта при диспансеризации.
Следующей задачей является регулирование нагрузки на пародонт. Факторы пере-, равно как и недогрузки пародонта хорошо известны как условия возникновения его патологии.
Одной из причин неравномерной нагрузки пародонта являются аномалии прикуса и отдельных зубов, в первую очередь их тесное положение.
Для уточнения значения фактора неравномерной нагрузки зубов при заболеваниях пародонта может быть использована несложная, доступная методика окклюзионных отпечатков (рис. 24).
Исследование с помощью этой методики детей с заболеваниями пародонта позволило нам установить симптом неравномерной нагрузки зубов не только у детей, имеющих аномалии прикуса, но и у детей с правильным соотношением челюстей и правильной формой зубных рядов. У детей с заболеваниями пародонта неравномерность нагрузки может выражаться в перегрузке отдельных зубов, чаще тоже фронтальной группы. При правильном
Рис. 24. Окклюзиограммы у детей.
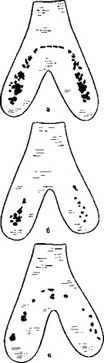 а — контакты физиологические; б — контакты отсутствуют во фронтальном участке; в — контакты при глубоком прикусе.
а — контакты физиологические; б — контакты отсутствуют во фронтальном участке; в — контакты при глубоком прикусе.
соотношении челюстей, но незначительно тесном положении зубов, вызвавшем небольшие повороты по оси, у большинства детей с заболеваниями пародонта утановлены симптомы неравномерной нагрузки зубов (68,6%) или тесного их положения (77,01%).
Патология пародонта развивается также вследствие травмирующего действия аномалийно прикрепленных связок: при движениях губ и языка создается натяжение тканей, уменьшается кровенаполнение, нарушается их трофика. Клинически это проявляется анемизацией, развитием гингивита, отслаиванием десны из-за разрушения эпителиального прикрепления.
Симптомы тесного положения зубов и недостаточности апикального базиса, дополненные аномалийным прикреплением уздечек языка или губ, а иногда мелким преддверием полости рта, с точки зрения пародонтолога означают морфологическую (в количественном отношении), т. е. объемную, «недостаточность» пародонта. При указанных симптомах слой костной ткани альвеолярного отростка, расположенный в вестибулярной и межзубной части пародонта зубов, чрезвычайно тонок и через него буквально «просвечивают» корни тесно расположенных зубов. Поэтому и фикс
Источник: Виноградова Т. Ф., «Диспансеризация детей у стоматолога. /2-е изд., перераб. и доп» 1988
А так же в разделе «ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ЗАБОЛЕВАНИЯМИ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА И ПАРОДОНТА »
- МЕТОДЫ ОБСЛЕДОВАНИЯ ДЕТЕЙ
- Диагностика кариеса зубов
- Диагностика пульпитов и периодонтитов
- Диагностика состояний прикуса
- Диагностика пороков развития челюстно-лицевой области, лимфаденитов, паротитов, опухолей и других заболеваний хирургического профиля
- Диагностика заболеваний краевого пародонта
- ГРУППИРОВКА детей для диспансеризации У СТОМАТОЛОГА
- Организация лечебно-профилактической работы в детском дошкольном учреждении
- Роль ортодонта в организации и обеспечении лечебно-профилактической помощи детям при диспансеризации
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ ШКОЛЬНОГО ВОЗРАСТА
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С КАРИЕСОМ ЗУБОВ
- Определение активности кариеса зубов
- Формирование диспансерных групп в школе
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ПУЛЬПИТАМИ И ПЕРИОДОНТИТАМИ
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С АНОМАЛИЯМИ ПРИКУСА
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ЗАБОЛЕВАНИЯМИ ХИРУРГИЧЕСКОГО ПРОФИЛЯ
- ДИСПАНСЕРИЗАЦИЯ ДЕТЕЙ С ЦЕЛЬЮ ПРОФИЛАКТИКИ КАРИЕСА ЗУБОВ
- СРЕДСТВА ПРОФИЛАКТИКИ КАРИЕСА ЗУБОВ
- ДИСПАНСЕРИЗАЦИЯ И РЕАБИЛИТАЦИЯ ДЕТЕЙ С ОПУХОЛЯМИ И ОПУХОЛЕПОДОБНЫМИ ПРОЦЕССАМИ