Малярия (Malaria)
Этиология. Возбудитель малярии — плазмодий, относящийся к типутгростейших, класс^спор!ов^ов',Потряду гемоспбр^й^^уществут^четьфе вида возбудителей у человека: Plasmodium vivax — возбудитель трехдневной малярии, который имеет две разновидности — северный штамм с длительной инкубацией и южный штамм с короткой инкубацией, Plasmodium malariae — возбудитель четырехдневной малярии, Plasmodium falciparum — возбудитель тропической малярии, Plasmodium ovale — возбудитель особой формы трехдневной малярии.
Бесполое размножение плазмодиев (шизогония) происходит в организма человека, полосой. шм„.Х?Л9£9Г0" ния) (рис. 25) —в организме самки комара анофелес? При укусе инфицированного комара в организм человека попадают спорозоиты, которые вместе с током крови заносятся в клетки печени и другие органы. В печеночных клетках происходит их размножение — тканевая шизогония с образованием мерозоитов.
8 жгутиков, передвигается и, встретив макрогаметоциту, оплодотворяет ее. Оплодотворенная клетка_(овокинета) внедряется в стенку желудка комара и превращается в ооцисту. Содержимое ее делится и образуется до нескольких тысяч спорозоитов. После разрыва овоцисты спорозоиты попадают в слюнные железы комара и при укусе человека вместе со слюной проникают в организм. Спорогония продолжается от 7 до 14 дней. При температуре ниже 16°С спорогония приостанавливается. Спорозоиты сохраняют жизнеспособность в слюнных железах самки от 40 до 50 дней.
Эпидемиология. Источником инфекции является больной человек и паразитоноситель. Заражение человека малярией происходит при укусе инфицированного комара — самки рода анофелес.
На территории СССР встречается до 9 видов комаров рода анофелес. Основную роль в передаче малярии играет Anopheles maculipennis. Самка анофелес откладывает яйца в хорошо прогреваемые стоячие или слабо проточные водоемы, ямы с водой, арыки, открытые бочки, наполненные водой и т.д., поэтому заболевание малярией связано с н а л_и ч и ем заболевания мест. Продолжительность развития от яйца до взрослого комара и половой цикл развития плазмодия малярии в организме комара зависят от условий климата и местности. В северных широтах нашей страны успевает выплодиться только 1—2 поколения комаров, иа юге — 4—6, в средней полосе — 3—4.
Окрыленный комар может пролетать до 2—3 км и нападать на людей и животных в период от захода до восхода солнца. Заражение малярией может произойти не только через укус комара, но и при переливании крови донора, у которого в крови паразиты содержатся даже в небольшом количестве, а также при гемотерапии.
Восприимчивость к малярии всеобщая независимо от возраста.
В эндемичных по малярии местностях чаще заболевают дети. После перенесенного заболевания у них появляется относительный иммунитет, который вырабатывается медленно. Продолжительность его зависит от
вида возбудителя, вызвавшего малярию. Например, после тропической малярии иммунитет сохраняется до 1 года 8 мес, после четырехдневной
30-3
тают, что при малярии наблюдается нестерильный иммунитет, который сохраняется, пока в организме находится данный вид возбудителя.
В эпидемиологии малярии, кроме природного фактора, большую роль играют санитарно-бытовые условия: массовое передвижение населения, способствующее заносу инфекции больными малярией и паразитоносите- лями в свободные от малярии местности или, наоборот, приезд высоковосприимчивого населения в эндемичные малярийные очаги. Для выплода комара могут создаться условия па торфоразработках, при выращивании некоторых сельскохозяйственных культур, нуждающихся в обильном поливе и т.д.
В дореволюционной России ежегодно регистрировалось около 5 млн. человек, больных малярией. После Великой Октябрьской социалистической революции мероприятия по борьбе с малярией начали проводиться в плановом порядке в общегосударственном масштабе. Большая заслуга в борьбе с малярией в нашей стране принадлежит Е. И. Марциновскому, С. П. Покровскому, Е. М. Тарееву, И. А. Кассирскому, П. Г. Сергиеву и др.
Для заболеваемости малярией характерна сезонность, которая связана с периодичностью активности комара анофелес. Ранее на территории СССР различались три типа сезонных кривых: 1) южный тип с максимальным подъемом заболеваемости в августе — сентябре за счет свежих заражений данного года; 2) северный тип с максимальным подъемом заболеваемости в мае за счет рецидивов и появления свежих случаев трехдневной малярии с длительной инкубацией (заражение в прошлом году); 3) в средней полосе два подъема заболеваемости — весной за счет рецидивов и в августе — сентябре в результате заражений в текущем сезоне.
Наличие малярийных комаров во многих местностях нашей страны, климатические условия, обеспечивающие созревание малярийных плазмодиев в комарах, возможность заноса инфекции из стран, где встречается малярия, наличие единичных больных в остаточных очагах нашей страны заставляют постоянно проводить ряд мероприятий по борьбе с малярией. В 1955 г. Всемирная организация здравоохранения приняла резолюцию о ликвидации во всем мире малярии.
Патогенез. Периодичность появления приступов малярии связана с попаданием в кровь большого количества мерозоитов л внедрением их в эритроциты. Кроме того, в кровь поступают белковые вещества, образующиеся во время деления шизонтов и при разрушении эритроцитов, которые действуют на теплорегулирующие центры. В результате распада эритроцитов развивается прогрессирующая анемия и происходит отложение бурочерного пигмента гемомеланина в печени, селезенке, костном мозге.
Длительное раздражение ретикулоэндотелия пигментом ведет к увеличению селезенки, печени, развитие цирротических изменений. "
Клиника. При тропической малярии инкубационный период длится 9-16 дней, при четырехдневной — 21- 42 дня, при трехдневной — 7—21 день (заражение южным подвидом) и 6—14 мес (заражение северным подвидом).
В очагах малярии человек может заражаться различными видами ее, в связи с чем отсутствует закономерность в течении малярийных приступов.
Различают: 1) первичную малярию продолжительностью до 2 мес; 2) ранние рецидивы, которые могут появиться в течение 2—3 мес после первичной атаки;
3) межприступный латентный период длительностью 7—
11 мес, характеризующийся отсутствием клинических проявлений болезни и эритроцитарной шизогонии;
4) поздние (отдаленные) рецидивы (возобновление приступов после латентного периода, совпадающее чаще с весенним временем).
Малярийный приступ начинается потрясающим ознобом. Больной жалуется, что ему холодно, не может согреться, хотя тепло укрыт. Появляется цианоз губ, кончика носа, пальцев. Температура тела быстро повышается и через 11/2—2 ч достигает 40—41° С. Озноб через 1—2 ч сменяется жаром. Лицо краснеет, кожа становится сухой. Больной сбрасывает с себя все, чем был укрыт, и даже белье, становится беспокойным. Дыхание учащается, появляются тахикардия, головная боль, жажда, судороги, нарушение сознания. Иногда бывают тошнота, рвота, боли в области селезенки. Через 5—8 ч от начала приступа появляется профузный пот, температура критически падает до субнормальной. Больной чувствует слабость, его клонит ко сну. Продолжительность приступа 8—12 ч. В межприступный период самочувствие удовлетворительное.
Лихорадочные приступы повторяются с закономерной последовательностью: при трехдиевной малярии—через день, при четырехдиевной — через 2 дня. При тропической малярии, несмотря на продолжительность шизогонии 48 ч, приступы могут возникать ежедневно и даже 2 раза в день. Это связано с наступлением эритроцитарной шизогонии в разные сроки. Приступы малярии чаще начинаются в первой половине дня.
Уже через несколько дней после первого приступа малярии увеличиваются селезенка и печень. Появляются изменения в крови: снижается количество гемоглобина .и эритроцитов (до 3,5-10°—2-106 в 1 мкл), СОЭ повышается. Со стороны белой крови отмечаются лейкопения, нейтропения с ядерным сдвигом влево, относительный лимфоцитоз, моноцитоз. Поражение нервной системы характеризуется появлением головной боли, бреда, психозов, потерей сознания.
Малярия может протекать с рецидивами, во время которых наблюдаются такие же лихорадочные приступы, как и при первичном заболевании. Ранние рецидивы возникают чаще при неполноценном лечении больного, поздние— в связи с провоцирующим влиянием на организм солнечных лучей весной, общего охлаждения, нервного потрясения, физической перегрузки.
Осложнения. Наиболее часты осложнения при тропической малярии. К ним относятся малярийная кома, острый диффузный нефрозонефрит, малярийный гепатит, анемия и др. " ..
Малярийная кома является результатом закупорки капилляров мозга плазмодиями малярии и продуктами распада эритроцитов, что ведет к нарушению питания мозга. Кома развивается неожиданно или постепенно.
У больного появляется сонливость или он становится беспокойным, отмечаются частый напряженный пульс, учащенное дыхание, расширение зрачков. Затем развивается сопорозное и коматозное состояние. Лицо бледное, появляются судороги, рефлексы снижены или отсутствуют, артериальное давление падает, дыхание нарушается. Температура повышенная или нормальная. При исследовании крови отмечается лейкоцитоз со сдвигом влево. В мазке, окрашенном по Романовскому— Гимзе, обнаруживается большое количество малярийных плазмодиев. Если своевременно не проводится лечение, больной умирает через 3—5 дцей,
При остр,ом диффузном нефрозонефрите появляются отеки, белок и эритроциты в моче.
Диагноз. Малярия диагностируется на основании клинических и эпидемиологических данных при обязательном подтверждении диагноза нахождением возбудителей в крови больного. У больного берут кровь из пальца и готовят два мазка и две толстые капли на предметных стеклах. Окраску производят по Романовскому -Гимзе. Кровь у больного можно брать как во время приступа’, так и при нормальной температуре.
Лечение. Для проведения специфического лечения малярии применяют препараты, которые различают по действию на различные виды и стадии развития возбудителей малярии.
Хингамин, акрихин, бигумаль и др. активны в отно- шении бесполых эритроцитарных форм (шизотропные препараты). Их применяют для купирования приступов малярии. Доза хингамина в 1-й день лечения равна I г (вводят в два приема), в последующие 2 дня — 0,5 г (в один прием). Бигумаль назначают по 0,3 г в сутки (в 1-й день дозу удваивают) в течение 4—5 дней, акрихин — по 0,1 г 3 раза в день в течение 5 дней. В последнее время как противомалярийные средства бигумаль и акрихин вытесняются другими, более активными, более длительно действующими и менее токсичными препаратами (хингамин, хлоридин и др.).
С целью предупреждения рецидивов (кроме тропической малярии) по окончании лечения шизотропными препаратами назначают хиноцид. Хиноцид действует на параэритроцитарные шизонты, за счет которых наступают отдаленные рецидивы при трехдневной и четырехдневной малярии. Хиноцид назначают по 0,03 г в сутки в течение 10 дней.
Активны в отношении половых форм (гамотропные) хиноцид и примахин. Примахин применяют внутрь по 0,009 г 3 раза в день в течение 14 дней.
При лечении малярийной комы антималярийные препараты назначают парентерально. Хингамин вводят внутримышечно по 10 мл 5% раствора 2 раза в сутки, акрихин — по 8 мл в виде 4% раствора внутримышечно, спустя 6—8 ч введение акрихина повторяют в той же дозировке; на 2-й день препарат дают внутрь.
Бигумаль показан в виде 1% раствора внутривенно в дозе 0,15 г препарата; через 4—6 ч вливание повторяют в той же дозировке. После выведения больного из комы препарат назначают внутрь в обычной дозе до окончания курса лечения.
Противопоказанием к назначению акрихина являются заболевания печени, почек, нервно-психические болезни*. Хингамин противопоказан при диффузных поражениях почек, нарушении функции печени, тяжелых поражениях сердца с нарушением ритма.
Профилактика. Меропрития по борьбе с малярией проводятся по заранее намеченным государственным планам, в выполнении которых участвуют не только органы здравоохранения, но и хозяйственные организации. Большую роль в борьбе с малярией играют специализированные институты, а также паразитологические отделы и отделения санитарно-эпидемиологических станций.
Комплекс противомалярийных мероприятий направлен на все три фактора эпидемического процесса: источник инфекции, пути передачи и восприимчивое население. Выбор ведущего мероприятия зависит от состояния заболеваемости малярией. При высокой заболеваемости основным мероприятием, обеспечивающим ее снижение, является борьба с переносчиком инфекции.
В условиях ликвидации малярии ведущее место занимают борьба с источником инфекции и мероприятия по профилактике ее заноса. В местностях, ранее неблагополучных по малярии, для выявления больных и парази- тоносителей усиливается эпидемиологический надзор за населением. Раннее выявление больных проводится путем исследования крови на малярию (два мазка и две толстые капли) у лихорадящих больных и при подозрении на малярию. Одновременно необходимо выявлять больных малярией и паразитоносителей среди лиц, прибывших из неблагополучных по малярии стран, и проводить своевременное их лечение.
Выявленных больных (в период острых проявлений) и паразитоносителей помещают в стационар или лечат на дому. Обязательной госпитализации подлежат больные с тяжелыми клиническими формами малярии, дети и беременные женщины. Выписка из стационара разрешается не ранее чем через 1—2 дня после исчезновения плазмодиев в крови больных. Реконвалесценты и пара- зитоносители должны находиться под диспансерным наблюдением. При трехдневной малярии наблюдение продолжается в течение 2,/2 лет, при тропической — 172 года.
Мероприятия по сокращению численности переносчиков направлены на ликвидацию мест выплода комаров, истребление личинок в водоемах и окрыленных комаров. С целью уничтожения мест выплода комаров проводятся различные гидротехнические мероприятия: ликвидация мелких, не имеющих хозяйственного значения водоемов в населенных пунктах и в радиусе 3 км от них, недопущение заболоченности, своевременная очистка водоемов и предупредительный санитарный надзор за строящимися водоемами, текущий надзор за оросительной сетью.
В новых, еще осваиваемых районах при строительстве поселков необходимо предусматривать зоопрофилактику: на пути от мест выплода комаров к жилищу человека размещать скотные дворы, стойла, хлевы и пр.
В крупных очагах малярии, в местах, где они появились вновь или где увеличились анофелогенные площади, кроме систематического выявления источника инфекции, необходимо наблюдение за численностью переносчиков малярии. В случае увеличения численности комаров следует по эпидемиологическим показаниям проводить борьбу с ними путем истребления личинок и окрыленных комаров.
Для истребления личинок комаров водоемы обрабатывают химическими препаратами (гексахлоран, парижская зелень и др.), производят нефтевание водоемов, не представляющих хозяйственной ценности, прерывистое орошение посевов, при котором происходит гибель личинок до выплода из них комаров, разводят водоплавающую птицу и рыбок-гамбузий, пожирающих личинок, и др.
Для уничтожения окрыленных комаров в населенных пунктах проводят сплошную, барьерную и очаговую обработку помещений химическими препаратами (гексахлоран, хлорофос и др.). Обработку помещений начинают перед вылетом комара. В зависимости от остаточного действия применяемого яда обработка бывает однократной или двукратной.
При высокой заболеваемости малярией в населенных пунктах применяют сплошную обработку жилых и нежилых помещений, помещений для скота. В крупных населенных пунктах проводят барьерную обработку, т. е.
обрабатывают жилые и нежилые помещения, помещения для скота в кварталах, прилегающих к анофелогенному водоему. Очаговую обработку осуществляют при низкой заболеваемости малярией. При этом обрабатывают только те дома, в которых живут больные малярией или паразитоносители, и соседние с ними дома.
Механическая защита от укусов комаров достигается засетчиванием окон в помещениях, блокировкой дверей, защитой спящих пологами, применением мер индивидуальной защиты, репеллентов, отпугивающих комаров (дихметилфталат, репудин и др.).
Большую роль в профилактике малярии играет предупреждение завоза ее из-за рубежа.
Возвратившихся из местности, неблагополучной по малярии, подвергают соответствующему лабораторному обследованию и диспансернохму наблюдению в течение года. Переболевшие малярией за рубежом по возвращении подлежат диспансерному наблюдению в течение 2 лет. Иностранцев, прибывших из государств, неблагополучных по малярии, необходимо обследовать на малярию при любом лихорадочном заболевании. В отношении лиц, отбывающих в зарубежные страны, население которых поражено малярией, проводится специальная подготовка. Индивидуальная химиопрофилактика осуществляется одним из следующих препаратов: бигу- маль по 0,2 г (2 таблетки), акрихин по 0,2 г или хинга- мин по 0,25 г 2 раза в неделю за 10 дней до въезда в очаг в течение сезона передачи малярии и 4 нед после выезда из неблагополучной по малярии местности.
Мероприятия в очаге. Больных и паразитоно- сителей госпитализируют в стационаре или на дому. После окончания приема шизотропных препаратов при трехдневной и четырехдневной малярии назначают хи- ноцид, который действует на тканевые формы паразита. Необходимо защищать больного и паразитоносителя от укусов комаров. В очаге проводят дизенсекцию контактными инсектицидами.
Эпидемиологическое обследование очага помогает наметить ряд мероприятий, предупреждающих распространение инфекции. Усиленный комплекс мероприятий по профилактике малярии проводится на протяжении 3 лет после выявления последнего местного случая заболевания.
Бесполое размножение плазмодиев (шизогония) происходит в организма человека, полосой. шм„.Х?Л9£9Г0" ния) (рис. 25) —в организме самки комара анофелес? При укусе инфицированного комара в организм человека попадают спорозоиты, которые вместе с током крови заносятся в клетки печени и другие органы. В печеночных клетках происходит их размножение — тканевая шизогония с образованием мерозоитов.
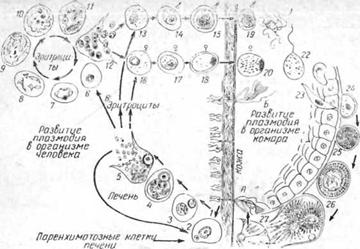
Рис. 25. Схема развития плазмодия трехдневной малярии. 1—12 — бесполый цикл развития плазмодия (1—5 — тканевые стадии, 6—12 — эритроцитарные стадии развития) в организме больного человека. Половые формы развития плазмодия: мужские (микрогаметоцнты — 13—15) и женские (макрогаметоциты — 16—18). Характерная форма плазмодия трехдневной малярии — «кольцо» (6), взрослый шизонт— 10. Форма 19—27 — развитие плазмодия в организме зараженного комара (половой цикл). |
8 жгутиков, передвигается и, встретив макрогаметоциту, оплодотворяет ее. Оплодотворенная клетка_(овокинета) внедряется в стенку желудка комара и превращается в ооцисту. Содержимое ее делится и образуется до нескольких тысяч спорозоитов. После разрыва овоцисты спорозоиты попадают в слюнные железы комара и при укусе человека вместе со слюной проникают в организм. Спорогония продолжается от 7 до 14 дней. При температуре ниже 16°С спорогония приостанавливается. Спорозоиты сохраняют жизнеспособность в слюнных железах самки от 40 до 50 дней.
Эпидемиология. Источником инфекции является больной человек и паразитоноситель. Заражение человека малярией происходит при укусе инфицированного комара — самки рода анофелес.
На территории СССР встречается до 9 видов комаров рода анофелес. Основную роль в передаче малярии играет Anopheles maculipennis. Самка анофелес откладывает яйца в хорошо прогреваемые стоячие или слабо проточные водоемы, ямы с водой, арыки, открытые бочки, наполненные водой и т.д., поэтому заболевание малярией связано с н а л_и ч и ем заболевания мест. Продолжительность развития от яйца до взрослого комара и половой цикл развития плазмодия малярии в организме комара зависят от условий климата и местности. В северных широтах нашей страны успевает выплодиться только 1—2 поколения комаров, иа юге — 4—6, в средней полосе — 3—4.
Окрыленный комар может пролетать до 2—3 км и нападать на людей и животных в период от захода до восхода солнца. Заражение малярией может произойти не только через укус комара, но и при переливании крови донора, у которого в крови паразиты содержатся даже в небольшом количестве, а также при гемотерапии.
Восприимчивость к малярии всеобщая независимо от возраста.
В эндемичных по малярии местностях чаще заболевают дети. После перенесенного заболевания у них появляется относительный иммунитет, который вырабатывается медленно. Продолжительность его зависит от
вида возбудителя, вызвавшего малярию. Например, после тропической малярии иммунитет сохраняется до 1 года 8 мес, после четырехдневной
30-3
тают, что при малярии наблюдается нестерильный иммунитет, который сохраняется, пока в организме находится данный вид возбудителя.
В эпидемиологии малярии, кроме природного фактора, большую роль играют санитарно-бытовые условия: массовое передвижение населения, способствующее заносу инфекции больными малярией и паразитоносите- лями в свободные от малярии местности или, наоборот, приезд высоковосприимчивого населения в эндемичные малярийные очаги. Для выплода комара могут создаться условия па торфоразработках, при выращивании некоторых сельскохозяйственных культур, нуждающихся в обильном поливе и т.д.
В дореволюционной России ежегодно регистрировалось около 5 млн. человек, больных малярией. После Великой Октябрьской социалистической революции мероприятия по борьбе с малярией начали проводиться в плановом порядке в общегосударственном масштабе. Большая заслуга в борьбе с малярией в нашей стране принадлежит Е. И. Марциновскому, С. П. Покровскому, Е. М. Тарееву, И. А. Кассирскому, П. Г. Сергиеву и др.
Для заболеваемости малярией характерна сезонность, которая связана с периодичностью активности комара анофелес. Ранее на территории СССР различались три типа сезонных кривых: 1) южный тип с максимальным подъемом заболеваемости в августе — сентябре за счет свежих заражений данного года; 2) северный тип с максимальным подъемом заболеваемости в мае за счет рецидивов и появления свежих случаев трехдневной малярии с длительной инкубацией (заражение в прошлом году); 3) в средней полосе два подъема заболеваемости — весной за счет рецидивов и в августе — сентябре в результате заражений в текущем сезоне.
Наличие малярийных комаров во многих местностях нашей страны, климатические условия, обеспечивающие созревание малярийных плазмодиев в комарах, возможность заноса инфекции из стран, где встречается малярия, наличие единичных больных в остаточных очагах нашей страны заставляют постоянно проводить ряд мероприятий по борьбе с малярией. В 1955 г. Всемирная организация здравоохранения приняла резолюцию о ликвидации во всем мире малярии.
Патогенез. Периодичность появления приступов малярии связана с попаданием в кровь большого количества мерозоитов л внедрением их в эритроциты. Кроме того, в кровь поступают белковые вещества, образующиеся во время деления шизонтов и при разрушении эритроцитов, которые действуют на теплорегулирующие центры. В результате распада эритроцитов развивается прогрессирующая анемия и происходит отложение бурочерного пигмента гемомеланина в печени, селезенке, костном мозге.
Длительное раздражение ретикулоэндотелия пигментом ведет к увеличению селезенки, печени, развитие цирротических изменений. "
Клиника. При тропической малярии инкубационный период длится 9-16 дней, при четырехдневной — 21- 42 дня, при трехдневной — 7—21 день (заражение южным подвидом) и 6—14 мес (заражение северным подвидом).
В очагах малярии человек может заражаться различными видами ее, в связи с чем отсутствует закономерность в течении малярийных приступов.
Различают: 1) первичную малярию продолжительностью до 2 мес; 2) ранние рецидивы, которые могут появиться в течение 2—3 мес после первичной атаки;
3) межприступный латентный период длительностью 7—
11 мес, характеризующийся отсутствием клинических проявлений болезни и эритроцитарной шизогонии;
4) поздние (отдаленные) рецидивы (возобновление приступов после латентного периода, совпадающее чаще с весенним временем).
Малярийный приступ начинается потрясающим ознобом. Больной жалуется, что ему холодно, не может согреться, хотя тепло укрыт. Появляется цианоз губ, кончика носа, пальцев. Температура тела быстро повышается и через 11/2—2 ч достигает 40—41° С. Озноб через 1—2 ч сменяется жаром. Лицо краснеет, кожа становится сухой. Больной сбрасывает с себя все, чем был укрыт, и даже белье, становится беспокойным. Дыхание учащается, появляются тахикардия, головная боль, жажда, судороги, нарушение сознания. Иногда бывают тошнота, рвота, боли в области селезенки. Через 5—8 ч от начала приступа появляется профузный пот, температура критически падает до субнормальной. Больной чувствует слабость, его клонит ко сну. Продолжительность приступа 8—12 ч. В межприступный период самочувствие удовлетворительное.
Лихорадочные приступы повторяются с закономерной последовательностью: при трехдиевной малярии—через день, при четырехдиевной — через 2 дня. При тропической малярии, несмотря на продолжительность шизогонии 48 ч, приступы могут возникать ежедневно и даже 2 раза в день. Это связано с наступлением эритроцитарной шизогонии в разные сроки. Приступы малярии чаще начинаются в первой половине дня.
Уже через несколько дней после первого приступа малярии увеличиваются селезенка и печень. Появляются изменения в крови: снижается количество гемоглобина .и эритроцитов (до 3,5-10°—2-106 в 1 мкл), СОЭ повышается. Со стороны белой крови отмечаются лейкопения, нейтропения с ядерным сдвигом влево, относительный лимфоцитоз, моноцитоз. Поражение нервной системы характеризуется появлением головной боли, бреда, психозов, потерей сознания.
Малярия может протекать с рецидивами, во время которых наблюдаются такие же лихорадочные приступы, как и при первичном заболевании. Ранние рецидивы возникают чаще при неполноценном лечении больного, поздние— в связи с провоцирующим влиянием на организм солнечных лучей весной, общего охлаждения, нервного потрясения, физической перегрузки.
Осложнения. Наиболее часты осложнения при тропической малярии. К ним относятся малярийная кома, острый диффузный нефрозонефрит, малярийный гепатит, анемия и др. " ..
Малярийная кома является результатом закупорки капилляров мозга плазмодиями малярии и продуктами распада эритроцитов, что ведет к нарушению питания мозга. Кома развивается неожиданно или постепенно.
У больного появляется сонливость или он становится беспокойным, отмечаются частый напряженный пульс, учащенное дыхание, расширение зрачков. Затем развивается сопорозное и коматозное состояние. Лицо бледное, появляются судороги, рефлексы снижены или отсутствуют, артериальное давление падает, дыхание нарушается. Температура повышенная или нормальная. При исследовании крови отмечается лейкоцитоз со сдвигом влево. В мазке, окрашенном по Романовскому— Гимзе, обнаруживается большое количество малярийных плазмодиев. Если своевременно не проводится лечение, больной умирает через 3—5 дцей,
При остр,ом диффузном нефрозонефрите появляются отеки, белок и эритроциты в моче.
Диагноз. Малярия диагностируется на основании клинических и эпидемиологических данных при обязательном подтверждении диагноза нахождением возбудителей в крови больного. У больного берут кровь из пальца и готовят два мазка и две толстые капли на предметных стеклах. Окраску производят по Романовскому -Гимзе. Кровь у больного можно брать как во время приступа’, так и при нормальной температуре.
Лечение. Для проведения специфического лечения малярии применяют препараты, которые различают по действию на различные виды и стадии развития возбудителей малярии.
Хингамин, акрихин, бигумаль и др. активны в отно- шении бесполых эритроцитарных форм (шизотропные препараты). Их применяют для купирования приступов малярии. Доза хингамина в 1-й день лечения равна I г (вводят в два приема), в последующие 2 дня — 0,5 г (в один прием). Бигумаль назначают по 0,3 г в сутки (в 1-й день дозу удваивают) в течение 4—5 дней, акрихин — по 0,1 г 3 раза в день в течение 5 дней. В последнее время как противомалярийные средства бигумаль и акрихин вытесняются другими, более активными, более длительно действующими и менее токсичными препаратами (хингамин, хлоридин и др.).
С целью предупреждения рецидивов (кроме тропической малярии) по окончании лечения шизотропными препаратами назначают хиноцид. Хиноцид действует на параэритроцитарные шизонты, за счет которых наступают отдаленные рецидивы при трехдневной и четырехдневной малярии. Хиноцид назначают по 0,03 г в сутки в течение 10 дней.
Активны в отношении половых форм (гамотропные) хиноцид и примахин. Примахин применяют внутрь по 0,009 г 3 раза в день в течение 14 дней.
При лечении малярийной комы антималярийные препараты назначают парентерально. Хингамин вводят внутримышечно по 10 мл 5% раствора 2 раза в сутки, акрихин — по 8 мл в виде 4% раствора внутримышечно, спустя 6—8 ч введение акрихина повторяют в той же дозировке; на 2-й день препарат дают внутрь.
Бигумаль показан в виде 1% раствора внутривенно в дозе 0,15 г препарата; через 4—6 ч вливание повторяют в той же дозировке. После выведения больного из комы препарат назначают внутрь в обычной дозе до окончания курса лечения.
Противопоказанием к назначению акрихина являются заболевания печени, почек, нервно-психические болезни*. Хингамин противопоказан при диффузных поражениях почек, нарушении функции печени, тяжелых поражениях сердца с нарушением ритма.
Профилактика. Меропрития по борьбе с малярией проводятся по заранее намеченным государственным планам, в выполнении которых участвуют не только органы здравоохранения, но и хозяйственные организации. Большую роль в борьбе с малярией играют специализированные институты, а также паразитологические отделы и отделения санитарно-эпидемиологических станций.
Комплекс противомалярийных мероприятий направлен на все три фактора эпидемического процесса: источник инфекции, пути передачи и восприимчивое население. Выбор ведущего мероприятия зависит от состояния заболеваемости малярией. При высокой заболеваемости основным мероприятием, обеспечивающим ее снижение, является борьба с переносчиком инфекции.
В условиях ликвидации малярии ведущее место занимают борьба с источником инфекции и мероприятия по профилактике ее заноса. В местностях, ранее неблагополучных по малярии, для выявления больных и парази- тоносителей усиливается эпидемиологический надзор за населением. Раннее выявление больных проводится путем исследования крови на малярию (два мазка и две толстые капли) у лихорадящих больных и при подозрении на малярию. Одновременно необходимо выявлять больных малярией и паразитоносителей среди лиц, прибывших из неблагополучных по малярии стран, и проводить своевременное их лечение.
Выявленных больных (в период острых проявлений) и паразитоносителей помещают в стационар или лечат на дому. Обязательной госпитализации подлежат больные с тяжелыми клиническими формами малярии, дети и беременные женщины. Выписка из стационара разрешается не ранее чем через 1—2 дня после исчезновения плазмодиев в крови больных. Реконвалесценты и пара- зитоносители должны находиться под диспансерным наблюдением. При трехдневной малярии наблюдение продолжается в течение 2,/2 лет, при тропической — 172 года.
Мероприятия по сокращению численности переносчиков направлены на ликвидацию мест выплода комаров, истребление личинок в водоемах и окрыленных комаров. С целью уничтожения мест выплода комаров проводятся различные гидротехнические мероприятия: ликвидация мелких, не имеющих хозяйственного значения водоемов в населенных пунктах и в радиусе 3 км от них, недопущение заболоченности, своевременная очистка водоемов и предупредительный санитарный надзор за строящимися водоемами, текущий надзор за оросительной сетью.
В новых, еще осваиваемых районах при строительстве поселков необходимо предусматривать зоопрофилактику: на пути от мест выплода комаров к жилищу человека размещать скотные дворы, стойла, хлевы и пр.
В крупных очагах малярии, в местах, где они появились вновь или где увеличились анофелогенные площади, кроме систематического выявления источника инфекции, необходимо наблюдение за численностью переносчиков малярии. В случае увеличения численности комаров следует по эпидемиологическим показаниям проводить борьбу с ними путем истребления личинок и окрыленных комаров.
Для истребления личинок комаров водоемы обрабатывают химическими препаратами (гексахлоран, парижская зелень и др.), производят нефтевание водоемов, не представляющих хозяйственной ценности, прерывистое орошение посевов, при котором происходит гибель личинок до выплода из них комаров, разводят водоплавающую птицу и рыбок-гамбузий, пожирающих личинок, и др.
Для уничтожения окрыленных комаров в населенных пунктах проводят сплошную, барьерную и очаговую обработку помещений химическими препаратами (гексахлоран, хлорофос и др.). Обработку помещений начинают перед вылетом комара. В зависимости от остаточного действия применяемого яда обработка бывает однократной или двукратной.
При высокой заболеваемости малярией в населенных пунктах применяют сплошную обработку жилых и нежилых помещений, помещений для скота. В крупных населенных пунктах проводят барьерную обработку, т. е.
обрабатывают жилые и нежилые помещения, помещения для скота в кварталах, прилегающих к анофелогенному водоему. Очаговую обработку осуществляют при низкой заболеваемости малярией. При этом обрабатывают только те дома, в которых живут больные малярией или паразитоносители, и соседние с ними дома.
Механическая защита от укусов комаров достигается засетчиванием окон в помещениях, блокировкой дверей, защитой спящих пологами, применением мер индивидуальной защиты, репеллентов, отпугивающих комаров (дихметилфталат, репудин и др.).
Большую роль в профилактике малярии играет предупреждение завоза ее из-за рубежа.
Возвратившихся из местности, неблагополучной по малярии, подвергают соответствующему лабораторному обследованию и диспансернохму наблюдению в течение года. Переболевшие малярией за рубежом по возвращении подлежат диспансерному наблюдению в течение 2 лет. Иностранцев, прибывших из государств, неблагополучных по малярии, необходимо обследовать на малярию при любом лихорадочном заболевании. В отношении лиц, отбывающих в зарубежные страны, население которых поражено малярией, проводится специальная подготовка. Индивидуальная химиопрофилактика осуществляется одним из следующих препаратов: бигу- маль по 0,2 г (2 таблетки), акрихин по 0,2 г или хинга- мин по 0,25 г 2 раза в неделю за 10 дней до въезда в очаг в течение сезона передачи малярии и 4 нед после выезда из неблагополучной по малярии местности.
Мероприятия в очаге. Больных и паразитоно- сителей госпитализируют в стационаре или на дому. После окончания приема шизотропных препаратов при трехдневной и четырехдневной малярии назначают хи- ноцид, который действует на тканевые формы паразита. Необходимо защищать больного и паразитоносителя от укусов комаров. В очаге проводят дизенсекцию контактными инсектицидами.
Эпидемиологическое обследование очага помогает наметить ряд мероприятий, предупреждающих распространение инфекции. Усиленный комплекс мероприятий по профилактике малярии проводится на протяжении 3 лет после выявления последнего местного случая заболевания.
А так же в разделе «Малярия (Malaria) »
- Риккетсиозы
- Эпидемический сыпной тиф (Typhus exanthematicus) и болезнь Брилля
- Крысиный сыпной тиф (Rickettsiosis endemica murina)
- Североазиатский клещевой сыпной тиф
- Ку-лихорадка
- Возвратный тиф (вшивый) (Typhus recurrens)
- Клещевой возвратный тиф (Spirochaetsis acariña)
- Эпидемические энцефалиты
- Клещевой энцефалит (Encephalitis acariña)
- Двухволновой менингоэнцефалит
- Японский энцефалит (Encephalitis japonica)
- Геморрагические лихорадки
- Геморрагическая лихорадка с почечным синдромом
- Крымская геморрагическая лихорадка (южная)
- Желтая лихорадка
- Чума (Pestis)
- Туляремия (Tularemia)