БРЮШНОЙ ТИФ И ПАРАТИФЫ
Брюшной тиф и паратифы А и В — заболевания, вызываемые соответственно Salmonella typhi, S. paratyphi А и S. schottmuelleri. Дифференцируются они между собой по биохимическим свойствам и по антигенной структуре (по соматическому О- и жгутиковому Н-антигену, кроме того, у палочки брюшного тифа имеется поверхностный Vi-антиген).
В таблице 63 представлены данные, позволяющие четко определить значение Vi-антигена как фактора вирулентности (различие удельного веса заболевших 51% и 26% статистически достоверно).
Современные данные показывают, что в популяциях возбудителей тифопаратифозных заболеваний прослеживаются различия не только при мо- ментных исследованиях, но и при наблюдении в динамике, Каждый из разбираемых видов микробов имеет внутривидовые различия по чувствительности к индикаторным бактериофагам. Особенно много (примерно 70) типовых Vi- фагов имеет палочка брюшного тифа.
Тифо-паратифозные бактерии достаточно устойчивы во внешней среде — они могут десятками дней сохраняться в воде, почве, различных продуктах.
Механизмы развития эпидемического процесса. После заражения возбудители тифо-паратифозных заболеваний достигают тонкой кишки. На слизистой тонкой кишки возбудители оседают, по-видимому, в пейеровых бляшках и солитарных фолликулах, при этом размножение возможно внеклеточно и вну- триклеточно. В первом случае возбудитель обнаруживается в испражнениях (хотя и в очень невысокой концентрации) в начале инкубационного периода, во втором — в это время возбудитель во внешнюю среду не выделяется.
Инкубационный период колеблется в широких пределах: от 3 до 56 дней, причем инкубационный период тем короче, чем вирулентнее возбудитель и больше инфицирующая доза. При удлинении инкубационного периода выделения возбудителя или не бывает, или оно встречается очень редко.
Накопление возбудителя в лимфоидной ткани тонкой кишки ведет к распространению возбудителя по лимфатическим путям в мезентериальные узлы, где происходит также интенсивное размножение. Из лимфоидной ткани кишки и из мезентериальных узлов возбудитель проникает затем в кровеносную систему. В период накопления возбудителя в лимфатической системе и проникновения его в кровь в испражнениях микроб, как правило, не обнаруживается — это конец инкубационного периода и первые дни болезни (как правило, 1 нед). Из кровотока возбудитель, фиксируясь печенью, изгоняется затем с желчью вновь в просвет кишечника. В это время (2-я нед болезни и позже) возбудитель с испражнениями интенсивно выделяется во внешнюю среду, что связано с размножением его в желчных ходах и вегетированием в сенсибилизированной стенке тонкой кишки (в результате в это время происходит ее изъязвление). Кроме того, имеет место выделение возбудителя с мочой. Таким образом, больной становится наиболее опасным в конце первой — на второй неделе болезни. Затем постепенно концентрация возбудителя в фекальных массах падает, но в стадии реконвалесценции опасность еще сохраняется. У некоторых больных с выздоровлением очищения организма может не наступить — формируется длительное желчное носительство (в желчном пузыре и желчных хода*).
Эпидемиологические наблюдения показывают, что после заражения инфекционный процесс может иметь разную степень манифестности: от тяжелейших форм до легких, абортивных и бессимптомных. В последние десятилетия все более очевиден сдвиг к более легким вариантам болезни. Несомненно, что чем тяжелее болезнь, тем эпидемиологическое значение заболевшего выше — возбудитель выделяется в больших концентрациях и дольше. Легкие (труднодиагностируемые) формы опасны из-за сохранения в ряде случаев активности больных. Иногда при, казалось бы, отсутствии клинических признаков брюшного тифа имеется бурное развитие возбудителя в слизистой тонкой кишки. Нередки случаи оперативного вмешательства по поводу прободной язвы тонкой кишки пациентов; при бактериологическом исследовании материала, взятого из изъязвленной части кишки, высеваются тифо-паратифозные бактерии.
Эпидемиологические и иммунологические данные свидетельствуют также о возможности совсем бессимптомной инфекции.
Носительство после перенесения болезни может быть от 5 до 15%, хотя оно и может быть пожизненным, с годами процент его быстро падает. Среди женщин носительство после перенесения брюшного тифа формируется примерно в 3 раза чаще. Исследованиями в различных районах Сибири показано, что чаще всего носительство возникает после легких форм болезни, что сопутствующий описторхоз (инвазия кошачьей или сибирской двуусткой) способствует формированию носительства, которое может достигать 19%. Носительство характеризуется чаще всего перемежающимися выделениями возбудителя во внешнюю среду, при этом концентрация может иногда достигать значительных цифр— 107—108 микробных клеток на 1 г фекальных масс.
От носителей выделяются, если сравнивать штаммы какой-либо одной территории — области и т. д., менее вирулентные культуры, чем от больных. Однако, скажем, культуры от носителей Поволжья более вирулентны по сравнению с культурами, выделенными от больных в Тюменской области.
В опытах на волонтерах выявлен ряд важных положений: 1) восприимчивость людей к возбудителю брюшного тифа не очень велика (ГО 50, т. е. доза, вызывающая заболеваемость половины зараженных, составляет 107 микробных клеток, которая даже в условиях интенсивного выделения возбудителя эквивалентна 0,1 г испражнений); 2) восприимчивость людей неодинако-
ва — любая прпуляция неоднородна, причем по заражающей дозе различия чувствительности весьма существенны — в 3—4 порядка.
Из этих данных с очевидностью вытекает, что контактно-бытовая передача возбудителя или не может реализоваться вовсе, или она может проявить свое действие в отношении лишь небольшой самой чувствительной части населения.
Достаточные для воспроизведения болезни дозы могут быть реализованы в практических условиях только при передаче через контаминированную воду или через продукты. В последнем случае обязательно накопление возбудителя в продукте.
Значение водного фактора иллюстрируют материалы табл. 64. Население по риску заражения через воду было разбито на две группы (I — с риском заражения через воду и II — с малой вероятностью заражения через воду). Из таблицы видно, что вероятность встречи с возбудителем связана с характером потребляемой воды.
Эти и другие данные показывают, что вода сейчас занимает доминирующее положение среди различных факторов передачи тифо-паратифозных возбудителей. Наряду с этим приходится отметить, что в ряде случаев возникают локализованные пищевые, более всего молочные, вспышки, связанные с использованием молока из индивидуальных хозяйств.
Проявления эпидемического процесса. Заболеваемость брюшным тифом и паратифами в настоящее время невысока — в среднем единицы на 100 тыс. населения. Однако на раде территорий, где система водоснабжения не всегда отвечает современным требованиям (открытые водоемы, арыки, недостаточное обеззараживание и т. д.), она может быть заметно выше. Чаще всего заболеваемость при передаче возбудителя через воду регистрируется в виде разрозненных спорадических случаев, т. е. как правило, речь идет о слабо выраженных хронических водных эпидемиях. Именно более высокий уровень спорадической заболеваемости (по сравнению с другими территориями, с другим временем) указывает на такую хроническую водную эпидемию. Наряду со спорадической заболеваемостью вода как фактор передачи-может вызвать и различной величины острые вспышки. В современных условиях они регистрируются сравнительно редко, при этом связываются с контаминацией не-
больших водоисточников, хотя возможны и вспышки при заражении через водопроводную воду. Острые водные вспышки чаще всего возникают в результате аварийных ситуаций; если контаминация воды обнаруживается не сразу, то эпидемический процесс несколько растягивается. Пищевые вспышки чаще носят молочный характер.
Брюшной тиф и паратиф В встречаются повсеместно, а паратиф А распространен в основном в странах с жарким климатом (Африка, Европейское Средиземноморье и т. д., в СССР — Средняя Азия). В развитых странах умеренного пояса регистрируются практически только редкие завозные случаи паратифа А. Однако с ухудшением условий жизни, особенно в период войн, сопровождающихся возрастанием миграционных процессов, паратиф А в Европе получил хотя и временное, но достаточно большое распространение (первая мировая война, Великая Отечественная война).
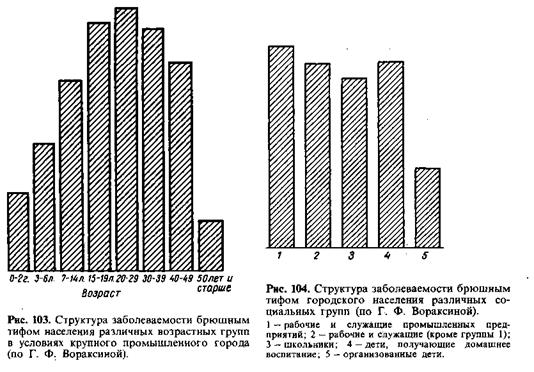
Возрастная структура заболеваемости достаточно характерна — самые высокие интенсивные показатели отмечаются в наиболее активных частях населения, т. е. среди взрослых молодых людей (рис. 103). О значении водного фактора косвенно говорит и различие в уровнях заболеваемости организованных и неорганизованных детей (рис. 104) : в отличие от большинства кишечных инфекций брюшной тиф чаще поражает неорганизованных^ (т. е. домашнего воспитания) детей. В южных районах (Средняя Азия) имеет место сдвиг заболеваемости на более ранний возраст.
Мужчины поражаются чаще, вероятно, в связи с влиянием социальных факторов: работой на предприятиях с техническим водопроводом, профессиональной деятельностью у водоемов и др.
Сезонность заболеваемости брюшным тифом и паратифами, если учитывать только спорадические случаи, достаточно характерна и закономерна:
Рис. 105. Сезонность спорадической заболеваемости брюшным тифом городского населения (по Г. Ф. Во- раксиной).
 максимальный уровень заболеваемости приходится на летне-осенние месяцы (рис. 105). Это связано с активизацией водного фактора (купание, рыбная ловля, различная трудовая деятельность у врдоемов, использование для питья воды случайных водоемов при туристских походах и т. д.) и передачи через мух.
максимальный уровень заболеваемости приходится на летне-осенние месяцы (рис. 105). Это связано с активизацией водного фактора (купание, рыбная ловля, различная трудовая деятельность у врдоемов, использование для питья воды случайных водоемов при туристских походах и т. д.) и передачи через мух.
Противоэпидемические мероприятия. В системе мероприятий в борьбе с брюшным тифом ведущее положение занимает обеспечение населения водой, отвечающей современным требованиям к ее качеству, а также контроль за пищевыми продуктами, особенно молочными.
Выявленные больные подлежат изоляции, надо, однако, учитывать, что контактно-бытовая передача реализуется лишь при отсутствии элементарных санитарно-гигиенических условий, а во-вторых, что больные выделяют возбудитель в достаточно большой концентрации лишь на 2-й нед болезни и позже. Таким образом, надо признать небольшое эпидемиологическое значение изоляции больного в самые первые дни болезни.
В очагах проводится дезинфекция: текущая — обеззараживание выделений (фекальные массы, моча) с помощью дезинфектантов в высокой концентрации (10% хлорная известь, 5% хлорамин, ДТСГК и т. д.). После изоляции больного проводится заключительная дезинфекция, хотя ее эпидемиологическое значение еще подлежит объективной оценке.
В системе борьбы с брюшным тифом уже давно видное место занимает специфическая профилактика. Исследования, которые были проведены по программе ВОЗ в различных странах мира (СССР, Югославия, Гвиана), показали эффективность только гретой и фенольной вакцин. В последние годы за рубежом испытывается живая вакцина. Эпидемиологические опыты по вакцинации этим препаратом детей в Египте и в Чили (так называемые «гиперэндемичные» применительно к брюшному тифу страны) дали хорошие результаты — заболеваемость среди привитых была существенно ниже, чем среди непривитых. В настоящее время прививки против тифо-паратифозных заболеваний применяются лишь по эпидемическим показаниям.
Для экстренной профилактики в очагах рекомендовались бактериофаг и антибиотики (левомицетин). При правильном и энергичном использовании антибиотики имеют большую эпидемиологическую ценность — они препятствуют формированию носительства после перенесения брюшного тифа-пара- тифа.
Эпидемиологический надзор. Целью эпидемиологического надзора за брюшным тифом и паратифами являются снижение показателей заболеваемости и предупреждение эпидемических вспышек. При этом должно быть обращено внимание прежде всего на следующие моменты:
1. В основе ретроспективного анализа наряду с общепринятыми приемами должно быть использовано для диагностики структурное распределение населения с учетом различного риска заражения через воду, в том числе с учетом сезонного фактора (рабочие предприятий с техническим водопроводом,
работающие у реки — сплавщики, рабочие лесопильных заводов, рыбаки, охотники и т. д.). Должны быть учтены и другие факторы риска (пищевые продукты, молоко в первую очередь, мушиный фактор).
На основе ретроспективного анализа при выявлении групп риска (по отношению к водному фактору, в ряде случаев — к пищевым продуктам, по возможному влиянию на передачу мух) можно провести контрольные иммунологические исследования для уточнения этих групп риска.
1. При возникающих острых вспышках или очевидном возрастании установившегося уровня заболеваемости необходимо оценить вероятность заражения через различные факторы передачи (воду — питье, купанье, профессиональный фактор; все пищевые продукты и блюда), при этом устанавливается частота влияния каждого фактора (процент купавшихся, пивших воду из реки, потребления каждого блюда, продукта) среди заболевших и аналогичной группы незаболевших (контрольная группа). Если устанавливается связь с продуктом, а иногда и при констатации водной, особенно локальной, вспышки, дальнейшая задача заключается в выявлении носителя.
2. Определение фаготипового пейзажа выделяемых от больных и носителей культур. Надо иметь в виду, что выделение от больных при вспышках различных фаговаров возбудителя свидетельствует о водной ее природе. Выделение у всех больных одного фаговара не может иметь большой диагностической ценности, поскольку это может быть и при пищевой вспышке (заражение продукта одним носителем), и при водной, особенно небольшой. Постоянное определение фаготипа при спорадических случаях позволяет установить циркуляцию ведущих штаммов и заносы возбудителей на данную территорию извне.
3. Выявление и постановка на учет носителей, что широко практиковалось в прошлом, сейчас может использоваться в отношении переболевших, по-видимому, только в местах повышенной заболеваемости, т. е. по эпидемическим показаниям. Эта мера трудоемка, а главное — формирование носи- тельства происходит после перенесения легких, недиагностируемых форм болезни, поэтому практически невыполнима. Лишь лица, поступающие на работу в пищевые объекты (и к ним приравненные), подвергаются бактериологическим исследованиям. По материалам этой работы можно получить приблизительное представление об уровне носительства среди населения.
В таблице 63 представлены данные, позволяющие четко определить значение Vi-антигена как фактора вирулентности (различие удельного веса заболевших 51% и 26% статистически достоверно).
Современные данные показывают, что в популяциях возбудителей тифопаратифозных заболеваний прослеживаются различия не только при мо- ментных исследованиях, но и при наблюдении в динамике, Каждый из разбираемых видов микробов имеет внутривидовые различия по чувствительности к индикаторным бактериофагам. Особенно много (примерно 70) типовых Vi- фагов имеет палочка брюшного тифа.
Тифо-паратифозные бактерии достаточно устойчивы во внешней среде — они могут десятками дней сохраняться в воде, почве, различных продуктах.
Механизмы развития эпидемического процесса. После заражения возбудители тифо-паратифозных заболеваний достигают тонкой кишки. На слизистой тонкой кишки возбудители оседают, по-видимому, в пейеровых бляшках и солитарных фолликулах, при этом размножение возможно внеклеточно и вну- триклеточно. В первом случае возбудитель обнаруживается в испражнениях (хотя и в очень невысокой концентрации) в начале инкубационного периода, во втором — в это время возбудитель во внешнюю среду не выделяется.
Инкубационный период колеблется в широких пределах: от 3 до 56 дней, причем инкубационный период тем короче, чем вирулентнее возбудитель и больше инфицирующая доза. При удлинении инкубационного периода выделения возбудителя или не бывает, или оно встречается очень редко.
Накопление возбудителя в лимфоидной ткани тонкой кишки ведет к распространению возбудителя по лимфатическим путям в мезентериальные узлы, где происходит также интенсивное размножение. Из лимфоидной ткани кишки и из мезентериальных узлов возбудитель проникает затем в кровеносную систему. В период накопления возбудителя в лимфатической системе и проникновения его в кровь в испражнениях микроб, как правило, не обнаруживается — это конец инкубационного периода и первые дни болезни (как правило, 1 нед). Из кровотока возбудитель, фиксируясь печенью, изгоняется затем с желчью вновь в просвет кишечника. В это время (2-я нед болезни и позже) возбудитель с испражнениями интенсивно выделяется во внешнюю среду, что связано с размножением его в желчных ходах и вегетированием в сенсибилизированной стенке тонкой кишки (в результате в это время происходит ее изъязвление). Кроме того, имеет место выделение возбудителя с мочой. Таким образом, больной становится наиболее опасным в конце первой — на второй неделе болезни. Затем постепенно концентрация возбудителя в фекальных массах падает, но в стадии реконвалесценции опасность еще сохраняется. У некоторых больных с выздоровлением очищения организма может не наступить — формируется длительное желчное носительство (в желчном пузыре и желчных хода*).
Эпидемиологические наблюдения показывают, что после заражения инфекционный процесс может иметь разную степень манифестности: от тяжелейших форм до легких, абортивных и бессимптомных. В последние десятилетия все более очевиден сдвиг к более легким вариантам болезни. Несомненно, что чем тяжелее болезнь, тем эпидемиологическое значение заболевшего выше — возбудитель выделяется в больших концентрациях и дольше. Легкие (труднодиагностируемые) формы опасны из-за сохранения в ряде случаев активности больных. Иногда при, казалось бы, отсутствии клинических признаков брюшного тифа имеется бурное развитие возбудителя в слизистой тонкой кишки. Нередки случаи оперативного вмешательства по поводу прободной язвы тонкой кишки пациентов; при бактериологическом исследовании материала, взятого из изъязвленной части кишки, высеваются тифо-паратифозные бактерии.
Эпидемиологические и иммунологические данные свидетельствуют также о возможности совсем бессимптомной инфекции.
Носительство после перенесения болезни может быть от 5 до 15%, хотя оно и может быть пожизненным, с годами процент его быстро падает. Среди женщин носительство после перенесения брюшного тифа формируется примерно в 3 раза чаще. Исследованиями в различных районах Сибири показано, что чаще всего носительство возникает после легких форм болезни, что сопутствующий описторхоз (инвазия кошачьей или сибирской двуусткой) способствует формированию носительства, которое может достигать 19%. Носительство характеризуется чаще всего перемежающимися выделениями возбудителя во внешнюю среду, при этом концентрация может иногда достигать значительных цифр— 107—108 микробных клеток на 1 г фекальных масс.
От носителей выделяются, если сравнивать штаммы какой-либо одной территории — области и т. д., менее вирулентные культуры, чем от больных. Однако, скажем, культуры от носителей Поволжья более вирулентны по сравнению с культурами, выделенными от больных в Тюменской области.
В опытах на волонтерах выявлен ряд важных положений: 1) восприимчивость людей к возбудителю брюшного тифа не очень велика (ГО 50, т. е. доза, вызывающая заболеваемость половины зараженных, составляет 107 микробных клеток, которая даже в условиях интенсивного выделения возбудителя эквивалентна 0,1 г испражнений); 2) восприимчивость людей неодинако-
Таблица 64. Частота определения брюшнотифозных О-антител в сыворотке крови здоровых людей (Г. Ф. Вараксина)
|
|||||||||||||||||||||||||||||||||||||||
ва — любая прпуляция неоднородна, причем по заражающей дозе различия чувствительности весьма существенны — в 3—4 порядка.
Из этих данных с очевидностью вытекает, что контактно-бытовая передача возбудителя или не может реализоваться вовсе, или она может проявить свое действие в отношении лишь небольшой самой чувствительной части населения.
Достаточные для воспроизведения болезни дозы могут быть реализованы в практических условиях только при передаче через контаминированную воду или через продукты. В последнем случае обязательно накопление возбудителя в продукте.
Значение водного фактора иллюстрируют материалы табл. 64. Население по риску заражения через воду было разбито на две группы (I — с риском заражения через воду и II — с малой вероятностью заражения через воду). Из таблицы видно, что вероятность встречи с возбудителем связана с характером потребляемой воды.
Эти и другие данные показывают, что вода сейчас занимает доминирующее положение среди различных факторов передачи тифо-паратифозных возбудителей. Наряду с этим приходится отметить, что в ряде случаев возникают локализованные пищевые, более всего молочные, вспышки, связанные с использованием молока из индивидуальных хозяйств.
Проявления эпидемического процесса. Заболеваемость брюшным тифом и паратифами в настоящее время невысока — в среднем единицы на 100 тыс. населения. Однако на раде территорий, где система водоснабжения не всегда отвечает современным требованиям (открытые водоемы, арыки, недостаточное обеззараживание и т. д.), она может быть заметно выше. Чаще всего заболеваемость при передаче возбудителя через воду регистрируется в виде разрозненных спорадических случаев, т. е. как правило, речь идет о слабо выраженных хронических водных эпидемиях. Именно более высокий уровень спорадической заболеваемости (по сравнению с другими территориями, с другим временем) указывает на такую хроническую водную эпидемию. Наряду со спорадической заболеваемостью вода как фактор передачи-может вызвать и различной величины острые вспышки. В современных условиях они регистрируются сравнительно редко, при этом связываются с контаминацией не-
 |
больших водоисточников, хотя возможны и вспышки при заражении через водопроводную воду. Острые водные вспышки чаще всего возникают в результате аварийных ситуаций; если контаминация воды обнаруживается не сразу, то эпидемический процесс несколько растягивается. Пищевые вспышки чаще носят молочный характер.
Брюшной тиф и паратиф В встречаются повсеместно, а паратиф А распространен в основном в странах с жарким климатом (Африка, Европейское Средиземноморье и т. д., в СССР — Средняя Азия). В развитых странах умеренного пояса регистрируются практически только редкие завозные случаи паратифа А. Однако с ухудшением условий жизни, особенно в период войн, сопровождающихся возрастанием миграционных процессов, паратиф А в Европе получил хотя и временное, но достаточно большое распространение (первая мировая война, Великая Отечественная война).
Возрастная структура заболеваемости достаточно характерна — самые высокие интенсивные показатели отмечаются в наиболее активных частях населения, т. е. среди взрослых молодых людей (рис. 103). О значении водного фактора косвенно говорит и различие в уровнях заболеваемости организованных и неорганизованных детей (рис. 104) : в отличие от большинства кишечных инфекций брюшной тиф чаще поражает неорганизованных^ (т. е. домашнего воспитания) детей. В южных районах (Средняя Азия) имеет место сдвиг заболеваемости на более ранний возраст.
Мужчины поражаются чаще, вероятно, в связи с влиянием социальных факторов: работой на предприятиях с техническим водопроводом, профессиональной деятельностью у водоемов и др.
Сезонность заболеваемости брюшным тифом и паратифами, если учитывать только спорадические случаи, достаточно характерна и закономерна:
Рис. 105. Сезонность спорадической заболеваемости брюшным тифом городского населения (по Г. Ф. Во- раксиной).
 максимальный уровень заболеваемости приходится на летне-осенние месяцы (рис. 105). Это связано с активизацией водного фактора (купание, рыбная ловля, различная трудовая деятельность у врдоемов, использование для питья воды случайных водоемов при туристских походах и т. д.) и передачи через мух.
максимальный уровень заболеваемости приходится на летне-осенние месяцы (рис. 105). Это связано с активизацией водного фактора (купание, рыбная ловля, различная трудовая деятельность у врдоемов, использование для питья воды случайных водоемов при туристских походах и т. д.) и передачи через мух.
Противоэпидемические мероприятия. В системе мероприятий в борьбе с брюшным тифом ведущее положение занимает обеспечение населения водой, отвечающей современным требованиям к ее качеству, а также контроль за пищевыми продуктами, особенно молочными.
Выявленные больные подлежат изоляции, надо, однако, учитывать, что контактно-бытовая передача реализуется лишь при отсутствии элементарных санитарно-гигиенических условий, а во-вторых, что больные выделяют возбудитель в достаточно большой концентрации лишь на 2-й нед болезни и позже. Таким образом, надо признать небольшое эпидемиологическое значение изоляции больного в самые первые дни болезни.
В очагах проводится дезинфекция: текущая — обеззараживание выделений (фекальные массы, моча) с помощью дезинфектантов в высокой концентрации (10% хлорная известь, 5% хлорамин, ДТСГК и т. д.). После изоляции больного проводится заключительная дезинфекция, хотя ее эпидемиологическое значение еще подлежит объективной оценке.
В системе борьбы с брюшным тифом уже давно видное место занимает специфическая профилактика. Исследования, которые были проведены по программе ВОЗ в различных странах мира (СССР, Югославия, Гвиана), показали эффективность только гретой и фенольной вакцин. В последние годы за рубежом испытывается живая вакцина. Эпидемиологические опыты по вакцинации этим препаратом детей в Египте и в Чили (так называемые «гиперэндемичные» применительно к брюшному тифу страны) дали хорошие результаты — заболеваемость среди привитых была существенно ниже, чем среди непривитых. В настоящее время прививки против тифо-паратифозных заболеваний применяются лишь по эпидемическим показаниям.
Для экстренной профилактики в очагах рекомендовались бактериофаг и антибиотики (левомицетин). При правильном и энергичном использовании антибиотики имеют большую эпидемиологическую ценность — они препятствуют формированию носительства после перенесения брюшного тифа-пара- тифа.
Эпидемиологический надзор. Целью эпидемиологического надзора за брюшным тифом и паратифами являются снижение показателей заболеваемости и предупреждение эпидемических вспышек. При этом должно быть обращено внимание прежде всего на следующие моменты:
1. В основе ретроспективного анализа наряду с общепринятыми приемами должно быть использовано для диагностики структурное распределение населения с учетом различного риска заражения через воду, в том числе с учетом сезонного фактора (рабочие предприятий с техническим водопроводом,
работающие у реки — сплавщики, рабочие лесопильных заводов, рыбаки, охотники и т. д.). Должны быть учтены и другие факторы риска (пищевые продукты, молоко в первую очередь, мушиный фактор).
На основе ретроспективного анализа при выявлении групп риска (по отношению к водному фактору, в ряде случаев — к пищевым продуктам, по возможному влиянию на передачу мух) можно провести контрольные иммунологические исследования для уточнения этих групп риска.
1. При возникающих острых вспышках или очевидном возрастании установившегося уровня заболеваемости необходимо оценить вероятность заражения через различные факторы передачи (воду — питье, купанье, профессиональный фактор; все пищевые продукты и блюда), при этом устанавливается частота влияния каждого фактора (процент купавшихся, пивших воду из реки, потребления каждого блюда, продукта) среди заболевших и аналогичной группы незаболевших (контрольная группа). Если устанавливается связь с продуктом, а иногда и при констатации водной, особенно локальной, вспышки, дальнейшая задача заключается в выявлении носителя.
2. Определение фаготипового пейзажа выделяемых от больных и носителей культур. Надо иметь в виду, что выделение от больных при вспышках различных фаговаров возбудителя свидетельствует о водной ее природе. Выделение у всех больных одного фаговара не может иметь большой диагностической ценности, поскольку это может быть и при пищевой вспышке (заражение продукта одним носителем), и при водной, особенно небольшой. Постоянное определение фаготипа при спорадических случаях позволяет установить циркуляцию ведущих штаммов и заносы возбудителей на данную территорию извне.
3. Выявление и постановка на учет носителей, что широко практиковалось в прошлом, сейчас может использоваться в отношении переболевших, по-видимому, только в местах повышенной заболеваемости, т. е. по эпидемическим показаниям. Эта мера трудоемка, а главное — формирование носи- тельства происходит после перенесения легких, недиагностируемых форм болезни, поэтому практически невыполнима. Лишь лица, поступающие на работу в пищевые объекты (и к ним приравненные), подвергаются бактериологическим исследованиям. По материалам этой работы можно получить приблизительное представление об уровне носительства среди населения.
Источник: Беляков В. Д., Яфаев Р. X., «Эпидемиология: Учебник» 1989
А так же в разделе «БРЮШНОЙ ТИФ И ПАРАТИФЫ »
- ОСТРЫЕ КИШЕЧНЫЕ ДИАРЕЙНЫЕ ВИРУСНЫЕ ИНФЕКЦИИ
- Гастроэнтериты, вызываемые вирусами группы Норволк
- ЭНТЕРОВИРУСНЬЩ ИНФЕКЦИИ
- ПОЛИОМИЕЛИТ
- ВИРУСНЫЙ ГЕПАТИТ А
- ВИРУСНЫЙ ГЕПАТИТ НИ А НИ В С ФЕКАЛЬНО-ОРАЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ ВОЗБУДИТЕЛЯ
- Глава 15 БАКТЕРИАЛЬНЫЕ КИШЕЧНЫЕ АНТРОПОНОЗЫ
- ШИГЕЛЛЕЗ (ДИЗЕНТЕРИЯ) ЗОННЕ
- ШИГЕЛЛЕЗ (ДИЗЕНТЕРИЯ) ФЛЕКСНЕРА
- ШИГЕЛЛЕЗ DYSENTERIAE 1
- Кишечный эшерихиоз
- ХОЛЕРА