ГЕРПЕСВИРУСНЫЕ ИНФЕКЦИИ
Герпесвирусные (греч. herpes — ползучий) инфекции — группа самостоятельных инфекционных болезней, объединенных по признаку отнесения вызывающих эти болезни возбудителей к семейству Herpesviridae. В состав этого оемейства включено большое число ДНК-геномных вирусов, поражающих многие виды теплокровных животных, птиц и холоднокровных. К вирусам, специфическим хозяином которых является человек, относятся возбудители ветряной оспы и опоясывающего лишая, герпетической болезни, мононуклео- за и цитомегалии.
Ветряная оспа
Ветряная оспа — заболевание, вызываемое вирусом ветряной оспы и проявляющееся в двух существенно отличающихся друг от друга формах — ветряной оспы, которая является результатом заражения извне неиммунного организма, и опоясывающего лишая (Herpes zoster), представляющего из себя эндогенную инфекцию, развивающуюся при активизации через годы и десятилетия после перенесения ветряной осцы очагов персистенции вируса в ганглиях задних корешков спинного мозга. Опоясывающий лишай проявляется в виде линейных, чаще всего в шейно-грудном и поясничном отделах, высыпаний на коже, иннервируемой пораженными чувствительными нервами.
Механизм развития эпидемического процесса. В антигенном отношении популяции вируса, по-видимому, однородны. У зараженных людей после довольно продолжительной инкубации (чаще всего 14—17 дней, допускается до 21 дня) развивается, как правило, нетяжелое заболевание, для которого характерны высыпания по всей поверхности тела, а также развитие безболезненных малозаметных энантем.
Человек становится заразным в последние часы инкубации (6 — 8 ч), он опасен весь период высыпания и перестает быть заразным через 5 дней после завершения высыпания. Возможно клинически маловыраженное и даже бессимптомное течение инфекционного процесса.
Больные опоясывающим лишаем могут представлять опасность для окружающих: уровень заболеваемости ветряной оспой в очагах опоясывающего лишая существенно выше средней заболеваемости населения (одних и тех же возрастных групп), устанавливается также четкая эпидемиологическая связь с этими больными некоторых заболевших ветряной оспой.
Механизм передачи при ветряной оспе воздушно-капельный — при мацерации поверхности энантем обнажается очаг размножения вируса. Преимущественное значение имеет капельная фаза аэрозоля.
До сих пор не совсем ясен интимный механизм заражения от больного опоясывающим лишаем. В кожных элементах у больных опоясывающим лишаем, как и в сыпи при ветряной оспе, обнаруживаются колонии возбудителя,
 |
но, вероятнее всего, как и при ветряной оспе, заражение происходит воздушно-капельным путем.
Поражение плода (тератогенное действие) и возникновение опоясывающего лишая на первом году жизни детей, родившихся от женщин, которые перенесли ветряную оспу во время беременности, свидетельствует о возможности вертикальной передачи. Редкость этого опасного явления объясняется тем, что большинство людей переносит ветряную оспу в детстве и заболевание ею беременных — событие чрезвычайно редкое.
Восприимчивость людей к вирусу ветряной оспы очень высока: вспышки болезни в детских учреждениях, когда заболевали практически все до этого не болевшие, подтверждают это положение. Наличие небольшого числа бессимптомных форзу! инфекции указывает на то, что либо некоторые люди получают небольшую дозу возбудителя, либо они по генотипу более устойчивы (для воспроизведения болезни требуются необычно большие дозировки).
В результате перенесенного заболевания вырабатывается иммунитет, который у абсолютного большинства людей сохраняется на всю жизнь. Надо, однако, отметить, что иммунитет может при каких-то условиях ослабнуть — об этом говорит возникновение рецидивов опоясывающего лишая.
Механизм внутренней регуляции эпидемического процесса на основе инфекционно-иммунологических взаимоотношений выявляется при анализе проявлений эпидемического процесса.
Проявления эпидемического процесса. Заболеваемость ветряной оспой отмечается повсеместно и в настоящее время занимает ведущее положение
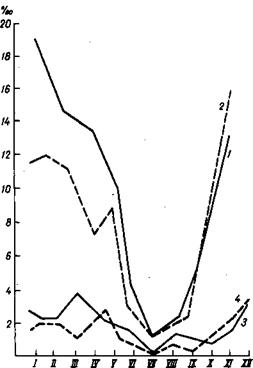
Рис. 67. Сезонность заболеваемости ветряной оспой детей 3—6 лет. Обозначения те же, что на рис. 66 (Г. И. Гришанова).
 (после гриппа и ОРЗ); ее уровень в городах достигает до 600— 900 на 100 тыс. населения. В сельской местности частота возникновения ветряной оспы в 3—4 раза ниже, чем в городах.
(после гриппа и ОРЗ); ее уровень в городах достигает до 600— 900 на 100 тыс. населения. В сельской местности частота возникновения ветряной оспы в 3—4 раза ниже, чем в городах.
Заболеваемость опоясывающим лишаем невысока и носит спорадический характер.
Многолетняя динамика заболеваемости ветряной оспой характеризуется периодическими подъемами и спадами уровня заболеваемости.
Периодические подъемы в зависимости от условий возникают через 2, 3, 5, 7 лет (малые циклы), а также через 20—22 года (большие циклы).
Многолетняя динамика заболеваемости опоясывающим лишаем пока не исследована.
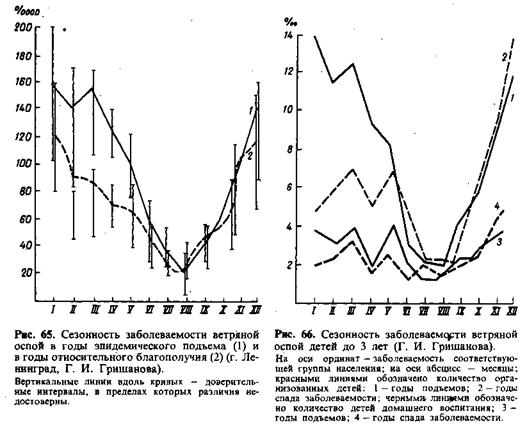
В сезонном подъеме заболеваемости (рис. 65) четко прослеживается два этапа — первый, как бы социальный, второй — биологический. Первый (осенний) этап, связанный с формированием детских коллективов, одинаков как в годы подъема заболеваемости, так и в благоприятные годы. Различия начинают проявляться в декабре, а существенными они становятся в январе — апреле; в годы подъема этот этап сезонности заметно выше. О «биологическом» в данном случае говорится потому, что до этого все было одинаково: источников накапливалось равное количество, характер общения людей и соответственно механизм передачи не изменял своей активности, а заболеваемость существенно различается. Этот второй этап сезонности дает основание думать, что подъем заболеваемости в отдельные годы не может объясняться только накоплением «горючего материала» (неиммунных), в противном случае различия должны были бы проявиться уже в осенний период.
Важно отметить, что весенний этап сезонности различается в годы подъема и снижения заболеваемости, в первую очередь за счет организованных детей, причем как ясельного (рис. 66), так и Садовского (рис. 67) возраста.
Характерна возрастная зависимость, дети до года болеют сравнительно редко (пассивный иммунитет, определенная изоляция от посторонних); после года заболеваемость возрастает и достигает в большинстве мест максимума примерно к 4 годам, хотя могут быть в этом отношении различия, причем существенные; взрослые, поскольку имеют напряженный иммунитет, болеют редко. Наиболее поражаемый возраст на разных территориях может различаться. В крупных городах средних широт наивысшая заболеваемость приходится на детей 3 — 5 лет, особенно 4 лет. В сельской местности, так же как и в южных районах страны, наблюдается сдвиг в более старшие возрастные группы.
Течение ветряной оспы в большинстве случаев легкое, однако у больных, страдающих иммунодефицитом, и у взрослых отмечались смертельные исходы. Число смертельных исходов от ветряной оспы в настоящее время заметно больше, чем при кори, краснухе, полиомиелите и паротите.
Противоэпидемические мероприятия и эпидемиологический надзор. Ветряная оспа относится к «неуправляемым» инфекциям, поскольку механизм передачи чрезвычайно активен, а специфическая профилактика не используется. В связи с этим целью эпидемиологического надзора при ветряной оспе в современных условиях является накопление фактических материалов для целенаправленного проведения ограничительных мероприятий в конкретных условиях.
Особенно опасно развитие эпидемического процесса в детских дошкольных коллективах, поэтому основное внимание должно быть уделено предотвращению в них заноса вируса и внутреннего формирования эпидемических очагов. Должен соблюдаться строжайший режим ежедневного приема детей в детские учреждения — опрос родителей, осмотр кожных покровов, при подозрении термометрия. Важно также не допускать больных ветряной оспой в детские стационары, поэтому система приема в них должна выполняться в строгом соответствии с современными требованиями (сбор эпидемиологического анамнеза, связь с СЭС, осмотр, в необходимых случаях изоляция в бокс и т. д.).
Не болевшие ветряной оспой дети до 7 лет, если они были в контакте с больным, подлежат изоляции в течение 21 дня; если дата контакта известна точно, ребенку разрешается посещать детское учреждение в течение 10 дней после встречи с больным, а затем обеспечивается изоляция дома до 21 дня.
Переболевшие ветряной оспой изоляции и карантину не подвергаются.
Дети, не болевшие ветряной оспой, должны быть дома максимально изолированы от больных опоясывающим лишаем.
Вакцинация против ветряной оспы в СССР пока не используется, хотя аттенуированный вакцинный штамм получен.
Герпетическая болезнь
Термйн «герпетическая болезнь» появился недавно, используют его неоднозначно. Иногда в понятие «герпес» включают этиологически и эпидемиологически разные болезни, при которых наблюдаются сгруппированные пузырьки на гиперемированной коже — простой (пузырьковый) и опоясывающий герпес. Герпетическая болезнь вызывается вирусом простого герпеса (Herpes simplex) и характеризуется разнообразием клинических проявлений.
Вирусная природа простого герпеса была установлена в 1912 г. путем нанесения на скарифицированную роговицу кроликов содержимого пузырьков от больных герпесом, в результате чего у животных развивался герпетический кератит. Однако детальное изучение вируса и вызываемой им патологии было проведено лишь за последние десятилетия.
Механизм развития эпидемического процесса. Данных о гетерогенности и изменчивости популяций вируса простого герпеса пока недостаточно. Предполагалось антигенное и экологическое своеобразие популяций вируса, поражающего лицо (вирусы I группы), и популяций вируса, вызывающего герпетические высыпания на гениталиях, ягодицах, крестце (вирусы II группы). Однако в последующем не было обнаружено зависимости между местом выделения вирусов и их антигенной специфичностью.
Популяция людей неоднородна по степени восприимчивости к вирусу простого герпеса, что находит отражение в исходе взаимодействия организма людей с вирусом. Механизмы иммунитета изучены недостаточно. Рецидивы болезни возникают на фоне значительного количества антител в сыворотке
крови. Определенную роль отводят клеточному иммунитету, подавлению репродукции вируса интерфероном и другими ингибиторами клеток.
Локализация возбудителя на слизистой дыхательных путей определяет капельную передачу. Допускается половой путь передачи вируса, а также трансплацентарное заражение плода.
Заражение, как правило, происходит в детском возрасте. Считается, что в большинстве случаев (99 %) первичное инфицирование детей остается клинически незамеченным. Однако результатом его является образование вирусней- трализующих и комплементсвязывающих антител.
У 1 % детей вследствие первичного инфицирования развивается первичный герпес. Он возникает остро с лихорадкой и увеличением региональных лимфатических узлов с относительно большой площадью местных поражений. Они характеризуются пузырьковыми высыпаниями на отечно-гипереми- рованном фоне. Высыпания могут быть на лице, туловище, а также проявляться в виде язвенного гингивостоматита, вульвовагинита, керато- конъюнктивита, уретрита, ринита. Описаны случаи первичного герпеса глотки, гортани, ушных раковин, волосистого покрова головы. Тяжело протекает первичный герпес у новорожденных, возникающий в результате трансплацентарного или трансгенитального заражения. Заболевание обычно развивается на 4—7-й день после рождения, протекает с высокой лихорадкой, кожными высыпаниями и заканчивается преимущественно летально. Первичный герпес у новорожденных, а иногда и у детей 2 — 7 лет, может протекать иногда без поражения кожи и слизистых оболочек, подобно септицемии с поражением внутренних органов. Эти формы также заканчиваются летально. Своеобразной формой первичного герпеса является так называемая герпетическая, или варицеллиформная экзема Капоши.
После бессимптомного первичного инфицирования или выздоровления от первичного герпеса развивается персистирующая инфекция. Местонахождение вируса в латентном состоянии неизвестно.
На фоне латентной герпетической инфекции при значительном количестве антител в сыворотке крови периодически развивается рецидивирующий герпес. Он часто возникает после различного рода инфекционных заболеваний или стрессовых состояний. Однако природа его до сих пор неизвестна.
Высыпания при рецидивирующем герпесе могут локализоваться на любом участке кожц и слизистых оболочек. Наиболее частой локализацией являются лицо (губы, нос, щеки) и гениталии. Описан мигрирующий герпес, когда при каждом рецидиве высыпания локализуются на новом месте. Длительность процесса (развитие пузырька с последующей эпителизацией) в типичных случаях ограничивается 7—10 Днями.
В ряде случаев развиваются атипичные формы рецидивирующего герпеса (геморрагическая, геморрагически-некротическая, эритематозная, папулезная, зудящая). У отдельных больных рецидивы герпетической сыпи на коже могут сопровождаться поражением внутренних органов и нервной системы.
В механизме развития эпидемического процесса четко выявляется чередование фаз латентной и манифестной инфекции. Однако качественная характеристика вируса на разных стадиях жизнедеятельности пока не изучена.
Проявления эпидемического процесса. Эпидемический процесс герпетической инфекции проявляется в основном развитием рецидивирующих форм простого герпеса, которые, как правило, не регистрируются. Поэтому данных о распределении заболеваний не имеется.
Противоэпидемические мероприятия. Целенаправленной профилактики герпетической болезни це проводится. Для удлинения межрецидивных периодов и смягчения клиники последующих рецидивов рекомендуют применение лева- мизола (декариса). Для лечения рекомендуется герпетическая вакцина.
Краснуха — заболевание, вызываемое вирусом краснухи (гаЬтгив), который относится к тогавирусам. Основную массу этих вирусов составляют ароовирусы и другие вирусы животных. Вирус краснухи — единственный представитель группы, который является паразитом человека. Он вызывает нетяжелую болезнь с незначительным и кратковременным подъемом температуры, сыпью и лимфаденитом, чаще всего заднешейных узлов. Однако значение краснухи в патологии человека определяется возможными тяжелыми поражениями плода в том случае, если в процессе беременности мать переносит краснуху.
Механизм развития эпидемического процесса. Инкубационный период при краснухе от 11 до 22 дней. В последние дни инкубации вирус обнаруживается в верхних дыхательных путях, за 2 дня до высыпания он обнаруживается в 100% случаев. Однако имеются данные о более раннем обнаружении возбудителя. После высыпания вирус в дыхательном тракте выявляется до 5—7 дней, хотя иногда его можно обнаружить через 10 дней и даже 3 нед. Больной наиболее опасен за 5 дней до высыпания и примерно 5—7 дней после; в общем больной представляет опасность около 10—12 дней.
Наряду с манифестными формами инфекции при краснухе могут встречаться легкие, трудно диагностируемые случаи заболеваний и бессимптомные формы, соотношение которых в среднем в обычных условиях наших коллективов равно 1:1. Считается, что при легких и бессимптомных формах источник инфекции опасен для окружающих не более 3—4 дней. Эпидемиологические наблюдения свидетельствуют о возможности внутреннего формирования очагов. Так, при анализе 60 вспышек в детских учреждениях 19 (31,7%) возникли с одновременного или почти одновременного появления 3 и более заболеваний, 21 (35%) вспышка началась с одновременного появления 2 больных.
Краснуха опасна как в манифестной, так и в бессимптомной форме в период беременности, особенно в первые 16 недель: вирус проникает через плаценту и поражает эмбриональные ткани. В результате возможны смерть плода, выкидыш или рождение ребенка с различной, чаще всего тяжелой, патологией (врожденная катаракта, глухота, психическая неполноценность, физические уродства и т. д.). Ребенок с врожденной краснухой может выделять возбудитель довольно длительное время (несмотря на наличие антител) — от 1 мес до полугода (в очень редких случаях и больше). От таких больных детей могут заразиться неиммунные взрослые, занятые уходом за ними. Однако в целом из-за определенной изолированности таких больных детей их , эпидемиологическое значение не очень велико.
Горизонтальная передача возбудителя осуществляется воздушно-капельным путем; единичные находки вируса краснухи в моче, фекальных массах вряд ли являются основанием для предположения о действии других путей передачи. Внутриутробное заражение плода является результатом вертикальной передачи вируса.
Перенесение инфекции в бессимптомной форме связано с определенным состоянием организма (наличие некоторого иммунитета, повышенная общая резистентность, обусловленная генотипическими и фенотипическими особенностями), а также качеством вируса и величиной инфицирующей дозы.
Проявления эпидемического процесса. Заболеваемость краснухой занимает в нашей стране одно из ведущих мест. Более всего поражаются дети, особенно 3-6-летнего возраста (рис. 68). Дети возрастной группы до 1 года за счет материнских антител болеют сравнительно редко.
В изолированных небольших популяциях эпидемический процесс длительно поддерживаться не может — он проявляется в виде вспышек, возникающих
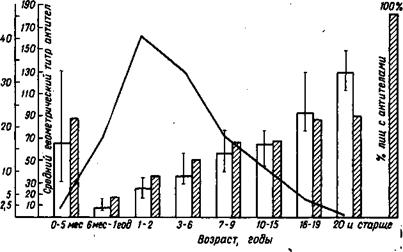
Рис. 68. Динамика возрастной заболеваемости краснухой и иммунологическая структура населения (А. К. Русанова). Красной линией обозначена динамика заболеваемости; незаштрихованщле столбики — среднегеометрический титр антител; заштрихованные столбики — процент лиц, имеющих антитела. |
в результате заноса. В такой популяции благополучие поддерживается до очередного заноса, возрастное распределение заболеваемости при этом зависит от времени, которое проходит между двумя последовательными вспышками.
Дети, воспитываемые дома, болеют заметно реже, чем дети, посещающие дошкольные учреждения. Существенных различий в заболеваемости мальчиков и девочек не отмечается, однако в возрастной группе 15—20 лет чаще болеют лица мужского пола, а от 20 до 45 лет — женщины (последнее связывают с уходом женщин за больными краснухой).
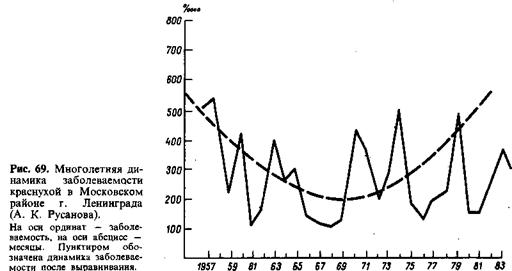
Многолетняя динамика заболеваемости характеризуется цикличностью с малым и большим периодом (рис. 69). В циклические периоды вовлекаются
 |
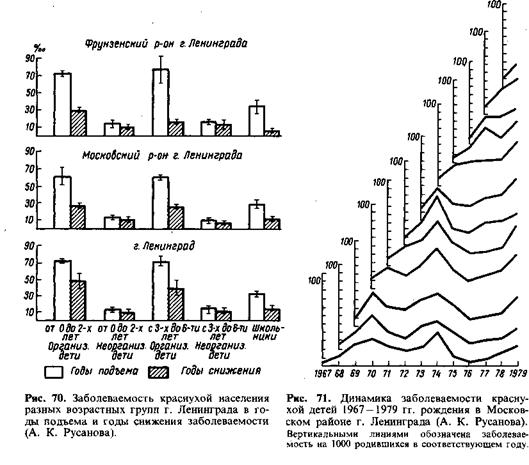 |
не все группы населения равномерно, а прежде всего детское население (практически только дети, посещающие детские учреждения, и школьники). Дети домашнего воспитания болеют с одной и той же частотой во все годы (рис. 70).
Когортный анализ заболеваемости детей 1967 — 1978 гг. рождения показал, что каждая возрастная группа в эпидемический процесс вовлекается несколько раз; в годы подъемов каждая когорта вносит в заболеваемость свой вклад. Из материалов (рис. 71) следует, что ни один из подъемов не может исчерпать весь «горючий материал». Нарастание коллективного иммунитета, по-видимому, сказывается на вирулентности возбудителя — она временно снижается. Иммунологические исследования показали, что даже после очередного подъема заболеваемости 10% женщин детородного возраста не имеют антител на защитном уровне.
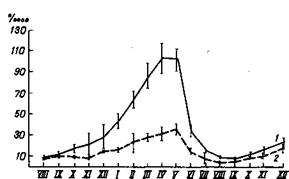
При краснухе имеется четко выраженная сезонность (рис. 72). Она менее всего выражена и самая кратковременная в заболеваемости детей до 1 года; с возрастом ее роль становится все более заметной; максимальные показатели сезонности отмечаются в заболеваемости детей 3 — 6 лет, 7—14 лет; сезонность заболеваемости организованных детей существенно более яркая, чем детей домашнего воспитания. Сезонность в эпидемические годы заметно выше, чем в годы благополучия.
Рис. 72. Сезонность заболеваемости краснухой совокупного населения в годы подъема (1) и годы снижения (2) заболеваемости в г. Ленинграде (А. К. Русанова).
 Вертикальными линиями вдоль кривых обозначены доверительные., интервалы, в пределах которых различия недостоверны.
Вертикальными линиями вдоль кривых обозначены доверительные., интервалы, в пределах которых различия недостоверны.
Каждый очередной подъем заболеваемости, не причиняя существенного ущерба детям и взрослым, ведет к росту числа случаев внутриутробной краснухи, имеющей роковые последствия.
Противоэпидемические мероприятия и эпидемиологический надзор. Общие мероприятия при краснухе не дают ощутимых результатов. Изоляция больных из детских коллективов, как показывает опыт, практического эффекта не дает, в частности из-за заразности людей в конце инкубационного периода и наличия бессимптомных форм. В предвидении подъема заболеваемости краснухой необходима разъяснительная работа среди беременных через женские консультации. Беременным женщинам, у которых отмечается либо болезнь, либо сероконверсия, рекомендуется аборт по медицинским показаниям (если инфекция развилась в первые месяцы беременности).
Сейчас очевидно, что без специфической профилактики краснухи не обойтись. Во многих странах вакцинация является обязательной. За рубежом существуют две системы специфической профилактики: вакцинация всего детского населения (США и некоторые другие страны) и вакцинация девочек 10—14 лет (большинство европейских стран). Первый метод дает хорошие и быстрые результаты, второй позволяет освободить от дополнительной антигенной нагрузки половину детского населения, но эпидемиологический эффект проявляется пока медленно. В СССР, несмотря на хорошие результаты испытания ассоциированной вакцинации против кори, паротита и краснухи, специфическая профилактика против краснухи в календарь прививок пока не введена. Поэтому на данном этапе цель эпидемиологического надзора ограничивается предупреждением врожденной краснухи. Периоды риска выявляются на основе результатов ретроспективного эпидемиологического анализа. В эпидемических очагах выявляются женщины детородного возраста и у них в динамике определяют титр антител.
Вопросы для самостоятельной работы
1. Оцените классификационное положение вирусных аэрозольных антропонозов применительно к схеме 2. Вспомните из курса микробиологии классификацию вирусов. Оцените объединение рассматриваемых болезней с учетом этой классификации (пользуйтесь материалами главы 3).
2. Какие признаки использованы при выделении групп болезней: а) острые респираторные вирусные инфекции; б) герпесвирусные инфекции? (Используйте материал табл. 14 для оценки перспектив дифференциации болезней названных групп.)
3. Раскройте перспективы управления эпидемическим процессом гриппа и других острых респираторных вирусных инфекций. Чем Вы объясните несоответствие между научными возможностями профилактики гриппа и тенденцией заболеваемости острыми респираторными болезнями в многолетней динамике? Что требуется для управления эпидемическим процессом гриппозной инфекции?
4. Как Вы оцениваете перспективы региональной ликвидации кори? Чем, по Вашему мнению, объясняются различия (в том числе и существенные) в показателях заболеваемости корью
в разных странах, а также в разных местах нашей страны? Как Вы представляете работу црофильного эпидемиолога, курирующего корь, по принципу эпидемиологического надзора?
1. Раскройте проявления эпидемического процесса паротитной инфекции и дайте им объяснение с точки зрения механизма развития эпидемического процесса. Как Вы оцениваете перспективы профилактики эпидемического паротита.
2. Раскройте возможные направления изучения герпесвирусных инфекций. Как Вы оцениваете работу профильного эпидемиолога, курирующего ветряную оспу, в настоящее время и в перспективе?
3. В чем главное медицинское значение краснухи? Какой из трех обобщенных методов медицины, изложенных во второй главе, позволил выявить основное медицинское значение краснухи? Опишите направления работы профильного эпидемиолога, курирующего краснуху.
4. Изучите рисунки 58, 59, 60, 64 и 69. Выявите общее и отличное в многолетней динамике заболеваемости ОРЗ, корью, эпидемическим паротитом и краснухой. Объясните выявленные особенности.
5. Изучите рисунки 57, 61, 67 и 72. Выявите общее и отличное в годовой динамике заболеваемости ОРЗ, корью, эпидемическим паротитом, ветряной оспой и краснухой. Объясните выявленные особенности.
6. Изучите табл. 57, а также рисунки 68 и 70. Сформулируйте основные закономерности распределения заболеваемости эпидемическим паротитом и краснухой в территориальных и социально-возрастных группах населения. Сопоставьте с особенностями распределения заболеваемости ОРЗ, корью, ветряной оспой. Оцените показатели заболеваемости указанными инфекциями совокупного населения. Объясните выявленные особенности.
Источник: Беляков В. Д., Яфаев Р. X., «Эпидемиология: Учебник» 1989