коклюш
Коклюш — заболевание, вызываемое бактериями коклюша (Bordetella pertussis). Начальные признаки заболевания характеризуются незначительной лихорадкой, насморком, небольшим кашлем. Катаральная стадия продолжается около 2 недель. Позже болезнь переходит в стадию судорожного кашля, которая может затянуться до 6 нед. Инкубационный период 7—10 дней.
Механизм развития эпидемического процесса. Популяции бактерий коклюша характеризуются гетерогенностью. От больных они выделяются в вирулентной форме (I фаза), но на простых (неэлективных) питательных средах быстро трансформируются, теряя при этом поэтапно вирулентность (II —IV фазы).
Палочка коклюша имеет некоторые общие с другими бордетеллами антигены, в частности с В. parapertussis, хотя в формировании иммунитета, общие антигены, по-видимому, значения не имеют. У микроба в I фазе имеются такт же свои видоспецифические и даже типоспецифические антигены. Сейчас различают следующие разновидности коклюшной палочки (в соответствии с типовыми антигенами): 1, 2, 3; 1, 2; 1,3. Кроме того, изредка от больных
выделяется деградированный вариант, содержащий только антиген 1. Указанные разновидности выделяются повсеместно, но их соотношения различны на разных территориях и на одной территории в разное время. В многолетней динамике наблюдается смена ведущих антигенных вариантов возбудителя (рис. 82). Имеются данные, что наиболее вирулентна разновидность, содержащая антиген 2, особенно вариант 1, 2.
Вирулентность циркулирующих штаммов подвергается постоянному изменению; в настоящее время под воздействием, очевидно, массовой иммунизации вирулентность культур, как считают, снижена, хотя, судя по ряду публикаций, у непрйвитых и сейчас могут развиться тяжелые формы болезни.
Палочка паракоклюша также имеет значение в патологии, вызывая заболевания, котбрые клинически сходны с коклюшем. Однако этот возбудитель встречается примерно в 20 — 25 раз реже (лишь при эпидемиях паракоклюша его доля йожет повышаться до 20 — 30%), чаще вызывает легкие, бессимптомные фор^лы инфекции. Есть мнение (хотя и не общепризнанное), что В. parapertussis — это нетоксигенный вариант коклюшной палочки.
В катаральный период больной представляет наибольшую опасность для окружающих. В стадию судорожного кашля больной еще заразен, но чаще всего не более 2 нед. Если считать все стадии болезни, больной заразен около 4 нед, причем в конце этого срока опасность, исходящая от больного, уже невелика.
Наряду с ярко выраженным заболеванием встречаются легкие, атипичные формы болезни и бессимптомные формы инфекции — носительство (главным образом взрослых; до 10% по отношению к больным).
Передача возбудителя осуществляется воздушно-капельным путем, причем заражение возможно только при непосредственном общении.
Восприимчивость людей, а также различия в течении болезни обусловлены генетическими особенностями, характером иммунитета (прививка), а также различиями в качестве возбудителя и величине заражающих доз.
При коклюше практически не наблюдается явления пассивного иммунитета новорожденных, поэтому человек восприимчив к коклюшной палочке с первых дней жизни. После перенесения коклюша в клинически выраженной форме развивается пожизненный иммунитет, повторные случаи наблюдаются очень редко. В формировании иммунитета большое значение имеют типовые антигены (2, 3).
Проявления эпидемического процесса. По данным ВОЗ, ежегодно в мире заболевает коклюшем 60 млн человек, гибнет от него 0,5—1 млн человек. Однако в разных странах и континентах уровень заболеваемости имеет существенные колебания. После введения в широкую практику вакцинации наступило существенное снижение заболеваемости, однако затем ее уровень стабилизировался на показателях 11 — 15 и выше на 100 тыс. населения, которые пока снизить не удается. Этот средний уровень по стране складывается из весьма неодинаковых показателей на разных территориях, которые зависят от степени привитости детского населения.
В многолетней динамике сохранились цикличность — чаще всего подъемы заболеваемости наступают через 3 — 4 года (рис. 83). Она объясняется изменением вирулентности циркулирующих возбудителей, усиление которой неизбежно при возрастании частоты пассажей среди людей с повышенной восприимчивостью.
Сезонность при коклюше достаточно характерна, но имеет некоторые отличия от сезонности при других воздушно-капельных инфекциях: подъем начинается уже летом — в июле—августе и достигает максимума в осенне-зимний период.
Повсюду отчетливо прослеживается закономерное различие в уровнях заболеваемости сельских и городских жителей.
При коклюше характерна возрастная структура заболеваемости. Заболеваемость детей до года наибольшая, с возрастом уровни заболеваемости заметно снижаются, хотя и среди 12—14-летних подростков коклюш регистрируется. Среди взрослых заболевания возникают очень редко. Важно, что в годы подъемов уровень заболеваемости детей от 1 до 3 лет может приближаться к показателям среди детей до 1 года.
Заболеваемость детей, посещающих ясли, примерно в 3 раза ниже заболеваемости сверстников домашнего воспитания. Заболеваемость детей 3 — 6 лет примерно одинакова независимо от того, посещают дети дошкольные учреждения или нет. Различие заболеваемости среди детей ясельного возраста, возможно, связано с более высоким охватом вакцинацией организованных детей.
Очаговость коклюша в коллективах детей сейчас невысока, хотя вспышки, особенно в годы подъемов и прежде^ всего в шкодах, могут быть.
Девочки болеют коклюшем чаще, \ем/мальчики. \ /
Противоэпидемические мероприятия. В современных усдбвиях профилактика коклюша обеспечивается активной иммуцизацией. В большинстве стран мира, в том числе в СССР, специфическая профилактика осуществляется с помощью ассоциированного препарата — адсорбированной коклюшно-дифтерийно-столбнячной вакцины. (АкДС). Специфическая профилактика коклюша по последнему приказу проводится с 3-месячного возраста трехкратным введением 0,5 мл препарата с 1,5-месячным интервалом. Через 1,5—2 года проводится однократная ревакцинация.
Имеются данные, что тяжесть болезни у привитых, в том числе частично привитых, снижается. Вопрос о соблюдении полного курса вакцинации и вакцинации вообще сейчас стоит остро во всех странах. На фоне снижения уровня заболеваемости и соответственно уменьшения риска заболевания прививочная дисциплина как со стороны медиков, так и со стороны родителей, к сожалению, снижается.
Коклюшный компонент вакцины АКДС обладает достаточной реактоген- ностью; после прививок наблюдаются как местные (~ 64% случаев), так и общие (~ 50% случаев) реакции. Зарегистрированы заболевания неврологического характера, которые являются прямым следствием прививок: одно непродолжительное осложнение приходится на 110—170 тыс. доз вакцины, одно стойкое, в значительной мере необратимое неврологическое последствие приходится на 310 — 470 тыс. доз. Надо, однако, иметь в виду, что осложнения на прививку возникают чаще всёго у той категории детей, которые и заболевания переносят особенно тяжело (тяжелые спазматические и конвульсивные явления, смертельные случаи). Указанное обстоятельство привело к тому, что педиатры с большой осторожностью подходят к разрешению детям раннего возраста прививок АКДС (очень часто бывают необоснованные отводы), причем главным образом из-за реакции на коклюшный компонент. Реактоген- ность убитой коклюшной вакцины привела к тому, что в некоторых странах (Япония, Швеция, Великобритания) вообще отказались от прививок, что сразу же привело к резкому подъему заболеваемости. Ведутся исследования по получению химических вакцин (для исключения действия токсина) и препаратов, полученных на основе генной инженерии, в которых также предусматривается исключение продукции токсического компонента.
При возникновении заболеваний коклюшем больные подлежат удалению (изоляции) из ясельных детских учреждений, эта изоляция прекращается (если нет клинических противопоказаний) на 25-й день с момента заболевания. В детских садах и школах изолируется на 25 дней только первый больной. Считается, что при возникновении в таких детских коллективах повторных заболеваний (вспышек) изоляция больных и носителей теряет смысл. Бактерионосители допускаются в коллективы после двукратных отрицательных результатов анализа, но не ранее чем через 14 дней.
В отношении детей до 7 лет, общавшихся с больным коклюшем, предусмотрен карантин сроком в 14 дней, если в домашних условиях больной не был изолирован, то контактировавшие с ним дети, находящиеся в карантине, не допускаются в детское учреждение 25 дней.
При паракоклюше все эти мероприятия распространяются только на детей до 1 года.
За бывшими в контакте с больными коклюшем или паракоклюшем детьми старше 7 лет ири коклюше и старше 1 года при паракоклюше устанавливается наблюдение в течение 14 дней для своевременного выявления и изоляции больного.
Потенциальная эффективность изоляционно-ограничительных мероприятий не изучена.
Эпидемиологический надзор. Целью эпидемиологического надзора за коклюшем в современных условиях является снижение показателей заболеваемости. Это обеспечивается наблюдением за иммунологическим статусом детского населения (постоянная оценка степени привитости детей, изучение положения с прививками в детских поликлиниках, изучение обоснованности медицинских отводов, контроль за отменой временных отводов от прививок и т. д.).
Оценка иммунологического статуса населения определяется не только при изучении прививочной документации, но прежде всего по эпидемиологическим данным (общий уровень заболеваемости и заболеваемость в различных возрастных группах, заболеваемость организованных и неорганизованных детей, многолетняя динамика заболеваемости, очаговость в ясельных группах).
Механизм развития эпидемического процесса. Популяции бактерий коклюша характеризуются гетерогенностью. От больных они выделяются в вирулентной форме (I фаза), но на простых (неэлективных) питательных средах быстро трансформируются, теряя при этом поэтапно вирулентность (II —IV фазы).
Палочка коклюша имеет некоторые общие с другими бордетеллами антигены, в частности с В. parapertussis, хотя в формировании иммунитета, общие антигены, по-видимому, значения не имеют. У микроба в I фазе имеются такт же свои видоспецифические и даже типоспецифические антигены. Сейчас различают следующие разновидности коклюшной палочки (в соответствии с типовыми антигенами): 1, 2, 3; 1, 2; 1,3. Кроме того, изредка от больных
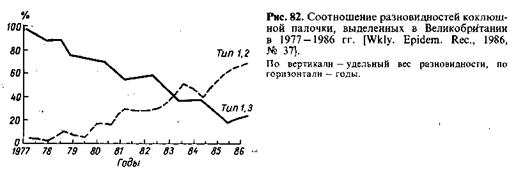 |
выделяется деградированный вариант, содержащий только антиген 1. Указанные разновидности выделяются повсеместно, но их соотношения различны на разных территориях и на одной территории в разное время. В многолетней динамике наблюдается смена ведущих антигенных вариантов возбудителя (рис. 82). Имеются данные, что наиболее вирулентна разновидность, содержащая антиген 2, особенно вариант 1, 2.
Вирулентность циркулирующих штаммов подвергается постоянному изменению; в настоящее время под воздействием, очевидно, массовой иммунизации вирулентность культур, как считают, снижена, хотя, судя по ряду публикаций, у непрйвитых и сейчас могут развиться тяжелые формы болезни.
Палочка паракоклюша также имеет значение в патологии, вызывая заболевания, котбрые клинически сходны с коклюшем. Однако этот возбудитель встречается примерно в 20 — 25 раз реже (лишь при эпидемиях паракоклюша его доля йожет повышаться до 20 — 30%), чаще вызывает легкие, бессимптомные фор^лы инфекции. Есть мнение (хотя и не общепризнанное), что В. parapertussis — это нетоксигенный вариант коклюшной палочки.
В катаральный период больной представляет наибольшую опасность для окружающих. В стадию судорожного кашля больной еще заразен, но чаще всего не более 2 нед. Если считать все стадии болезни, больной заразен около 4 нед, причем в конце этого срока опасность, исходящая от больного, уже невелика.
Наряду с ярко выраженным заболеванием встречаются легкие, атипичные формы болезни и бессимптомные формы инфекции — носительство (главным образом взрослых; до 10% по отношению к больным).
 |
Передача возбудителя осуществляется воздушно-капельным путем, причем заражение возможно только при непосредственном общении.
Восприимчивость людей, а также различия в течении болезни обусловлены генетическими особенностями, характером иммунитета (прививка), а также различиями в качестве возбудителя и величине заражающих доз.
При коклюше практически не наблюдается явления пассивного иммунитета новорожденных, поэтому человек восприимчив к коклюшной палочке с первых дней жизни. После перенесения коклюша в клинически выраженной форме развивается пожизненный иммунитет, повторные случаи наблюдаются очень редко. В формировании иммунитета большое значение имеют типовые антигены (2, 3).
Проявления эпидемического процесса. По данным ВОЗ, ежегодно в мире заболевает коклюшем 60 млн человек, гибнет от него 0,5—1 млн человек. Однако в разных странах и континентах уровень заболеваемости имеет существенные колебания. После введения в широкую практику вакцинации наступило существенное снижение заболеваемости, однако затем ее уровень стабилизировался на показателях 11 — 15 и выше на 100 тыс. населения, которые пока снизить не удается. Этот средний уровень по стране складывается из весьма неодинаковых показателей на разных территориях, которые зависят от степени привитости детского населения.
В многолетней динамике сохранились цикличность — чаще всего подъемы заболеваемости наступают через 3 — 4 года (рис. 83). Она объясняется изменением вирулентности циркулирующих возбудителей, усиление которой неизбежно при возрастании частоты пассажей среди людей с повышенной восприимчивостью.
Сезонность при коклюше достаточно характерна, но имеет некоторые отличия от сезонности при других воздушно-капельных инфекциях: подъем начинается уже летом — в июле—августе и достигает максимума в осенне-зимний период.
Повсюду отчетливо прослеживается закономерное различие в уровнях заболеваемости сельских и городских жителей.
При коклюше характерна возрастная структура заболеваемости. Заболеваемость детей до года наибольшая, с возрастом уровни заболеваемости заметно снижаются, хотя и среди 12—14-летних подростков коклюш регистрируется. Среди взрослых заболевания возникают очень редко. Важно, что в годы подъемов уровень заболеваемости детей от 1 до 3 лет может приближаться к показателям среди детей до 1 года.
Заболеваемость детей, посещающих ясли, примерно в 3 раза ниже заболеваемости сверстников домашнего воспитания. Заболеваемость детей 3 — 6 лет примерно одинакова независимо от того, посещают дети дошкольные учреждения или нет. Различие заболеваемости среди детей ясельного возраста, возможно, связано с более высоким охватом вакцинацией организованных детей.
Очаговость коклюша в коллективах детей сейчас невысока, хотя вспышки, особенно в годы подъемов и прежде^ всего в шкодах, могут быть.
Девочки болеют коклюшем чаще, \ем/мальчики. \ /
Противоэпидемические мероприятия. В современных усдбвиях профилактика коклюша обеспечивается активной иммуцизацией. В большинстве стран мира, в том числе в СССР, специфическая профилактика осуществляется с помощью ассоциированного препарата — адсорбированной коклюшно-дифтерийно-столбнячной вакцины. (АкДС). Специфическая профилактика коклюша по последнему приказу проводится с 3-месячного возраста трехкратным введением 0,5 мл препарата с 1,5-месячным интервалом. Через 1,5—2 года проводится однократная ревакцинация.
Имеются данные, что тяжесть болезни у привитых, в том числе частично привитых, снижается. Вопрос о соблюдении полного курса вакцинации и вакцинации вообще сейчас стоит остро во всех странах. На фоне снижения уровня заболеваемости и соответственно уменьшения риска заболевания прививочная дисциплина как со стороны медиков, так и со стороны родителей, к сожалению, снижается.
Коклюшный компонент вакцины АКДС обладает достаточной реактоген- ностью; после прививок наблюдаются как местные (~ 64% случаев), так и общие (~ 50% случаев) реакции. Зарегистрированы заболевания неврологического характера, которые являются прямым следствием прививок: одно непродолжительное осложнение приходится на 110—170 тыс. доз вакцины, одно стойкое, в значительной мере необратимое неврологическое последствие приходится на 310 — 470 тыс. доз. Надо, однако, иметь в виду, что осложнения на прививку возникают чаще всёго у той категории детей, которые и заболевания переносят особенно тяжело (тяжелые спазматические и конвульсивные явления, смертельные случаи). Указанное обстоятельство привело к тому, что педиатры с большой осторожностью подходят к разрешению детям раннего возраста прививок АКДС (очень часто бывают необоснованные отводы), причем главным образом из-за реакции на коклюшный компонент. Реактоген- ность убитой коклюшной вакцины привела к тому, что в некоторых странах (Япония, Швеция, Великобритания) вообще отказались от прививок, что сразу же привело к резкому подъему заболеваемости. Ведутся исследования по получению химических вакцин (для исключения действия токсина) и препаратов, полученных на основе генной инженерии, в которых также предусматривается исключение продукции токсического компонента.
При возникновении заболеваний коклюшем больные подлежат удалению (изоляции) из ясельных детских учреждений, эта изоляция прекращается (если нет клинических противопоказаний) на 25-й день с момента заболевания. В детских садах и школах изолируется на 25 дней только первый больной. Считается, что при возникновении в таких детских коллективах повторных заболеваний (вспышек) изоляция больных и носителей теряет смысл. Бактерионосители допускаются в коллективы после двукратных отрицательных результатов анализа, но не ранее чем через 14 дней.
В отношении детей до 7 лет, общавшихся с больным коклюшем, предусмотрен карантин сроком в 14 дней, если в домашних условиях больной не был изолирован, то контактировавшие с ним дети, находящиеся в карантине, не допускаются в детское учреждение 25 дней.
При паракоклюше все эти мероприятия распространяются только на детей до 1 года.
За бывшими в контакте с больными коклюшем или паракоклюшем детьми старше 7 лет ири коклюше и старше 1 года при паракоклюше устанавливается наблюдение в течение 14 дней для своевременного выявления и изоляции больного.
Потенциальная эффективность изоляционно-ограничительных мероприятий не изучена.
Эпидемиологический надзор. Целью эпидемиологического надзора за коклюшем в современных условиях является снижение показателей заболеваемости. Это обеспечивается наблюдением за иммунологическим статусом детского населения (постоянная оценка степени привитости детей, изучение положения с прививками в детских поликлиниках, изучение обоснованности медицинских отводов, контроль за отменой временных отводов от прививок и т. д.).
Оценка иммунологического статуса населения определяется не только при изучении прививочной документации, но прежде всего по эпидемиологическим данным (общий уровень заболеваемости и заболеваемость в различных возрастных группах, заболеваемость организованных и неорганизованных детей, многолетняя динамика заболеваемости, очаговость в ясельных группах).
Источник: Беляков В. Д., Яфаев Р. X., «Эпидемиология: Учебник» 1989