16.2. Брюшной тиф и паратифы А и В
Определение
Брюшной тиф и паратифы А и В вызываются сальмонеллами. Клинически эти болезни практически не различаются, поэтому часто (если не проведена точная этиологическая диагностика) обозначаются одним понятием — брюшной тиф.
Стандартное определение случая не разработано.
Возбудитель
Среди более чем тысячи сальмонелл — паразитов различных животных, лишь три вида — Salmonella typhi, S. paratyphi A, S. schotmuelleri (паратифа В) — в процессе эволюции адаптировались к организму человека, т. е. стали исключительно его паразитами. Иначе говоря, только эти три вида сальмонелл стали возбудителями антропонозных заболеваний. Между собой они различаются по ряду биохимических свойств, что отражает определенные особенности их метаболизма, а также по антигенной структуре — как по соматическим О-антигенам (по этим антигенам они отнесены к разным группам: палочка паратифа А — к A-группе, паратифа В — к В-группе. возбудитель брюшного тифа включен в D-гpyппy), так и по жгутиковым Н-антигенам.
У возбудителя брюшного тифа имеется еще поверхностный соматический Vi-антиген, который в значительной степени определяет вирулентность культуры (см. табл. 8.2). Все три вида сальмонелл неоднородны по отношению к индикаторным фагам: особенно много типовых Vi-фагов у палочки брюшного тифа. Множество фаготипов (весьма стабильное свойство) имеет большое значение при эпидемиологической диагностике, поскольку в ряде случаев позволяет установить эпидемические связи.
Возбудители тифо-паратифозных заболеваний, как и все другие микроорганизмы, существующие за счет фекально-орального механизма передачи, обладают во внешней среде достаточной устойчивостью, поэтому применительно к ним прибегают к использованию различных физических (прежде всего кипячение) и химических дезинфицирующих средств.
Механизм развития эпидемического процесса
Источник инфекции
Эффективное заражение брюшным тифом и паратифами происходит в том случае, если возбудитель попадает в восприимчивые ткани, т. е. в тонкий кишечник. Высказывавшееся в недавнем прошлом мнение о возможности заболевания после оседания возбудителя на миндалинах сейчас полностью отвергается, поскольку имеются неопровержимые доказательства развития инфекционного процесса только в случае попадания возбудителя в тонкую кишку. На слизистой оболочке тонкой кишки возбудитель оседает в лимфоидной ткани (пейеровые бляшки и отдельные солитарные фолликулы). Размножение происходит внутри клеток или, возможно, на их поверхностях. О последней локализации можно предполагать, поскольку иногда (очень редко) в инкубационном периоде удается в фекальных массах обнаружить возбудителя в небольших концентрациях. Микроорганизмы, размножающиеся в местной лимфоидной ткани, затем достигают мезентериальных лимфатических узлов, где после очередного этапа накопления прорывают этот барьер и по лимфатическим путям проникают в кровь. Циркулирующие в крови бактерии задерживаются купферовскими клетками печени и по желчным путям выделяются в просвет кишки. Оказавшиеся в кишке возбудители повторно оседают в лимфоидной системе стенки кишки и снова размножаются в ней. Это повторное размножение в, по-видимому, сенсибилизированной ткани ведет к изъязвлению стенки кишки, что в некоторых случаях может привести к прободению и развитию перитонита.
Инкубационный период, как показали эксперименты на добровольцах, колеблется от 3 до 56 дней. Имеется определенная, но не всегда обязательная, связь между длительностью инкубационного периода, с одной стороны, и вирулентностью и инфицирующей дозой, с другой: при заражении большой дозой вирулентной культуры инкубация обычно минимальная. В среднем инкубация составляет 9—10 дней, В практических условиях ориентируются на двухнедельную инкубацию (срок действия очага после удаления больного и заключительной дезинфекции). Появление клинических симптомов совпадает с проникновением возбудителя в кровь, по- еов
этому к ранней диагностике относится выделение гемокультуры. Опасность больного для окружающих, как правило, совпадает с повторным проникновением возбудителя в кишечник и размножением в нем (наряду с размножением в желчных путях), что соответствует примерно второй неделе — началу третьей недели болезни. Затем концентрация возбудителя в фекальных массах постепенно падает, но даже в стадии реконвалес- ценции опасность обычно сохраняется. У больных можно обнаружить возбудителя в моче, однако этот путь выделения возбудителя во внешнюю среду существенно уступает выделению из кишечника. Эпидемиологические наблюдения показывают, что после заражения инфекционный процесс может иметь разную степень манифестности: от тяжелейших форм до легких, абортивных и даже бессимптомных форм. Эти данные получили экспериментальное (заражение добровольцев вирулентной культурой возбудителя брюшного тифа) и иммунологическое (см. ниже) подтверждение. В последние десятилетия все более очевиден сдвиг к более легким вариантам болезни. Несомненно, чем тяжелее болезнь, тем потенциальное эпидемическое значение заболевшего выше — возбудитель выделяется в больших концентрациях и дольше. Легкие, трудно диагностируемые формы опасны из-за сохранения в ряде случаев активности больных. Иногда при отсутствии клинических признаков брюшного тифа может быть бурное развитие возбудителя в слизистой оболочке тонкой кишки. Нередки случаи оперативного вмешательства по поводу, казалось бы, немотивированной предшествовавшим состоянием пациента прободной язвы тонкой кишки; при бактериологическом исследовании материала, взятого из изъязвленной части тонкой кишки, высеваются тифо-паратифозные бактерии. Подобное часто наблюдали ленинградские хирурги в первые послевоенные годы. По свидетельству J. V. Conroy (1957), среди северокорейских военнопленных, находившихся в американских концлагерях (Корейская война начала 50-х гг. XX в.), он наблюдал 203 случая паратифозной перфорации изъязвленной тонкой кишки, причем у большинства больных перфорация и перитонит были первыми признаками болезни.
У некоторых больных с выздоровлением очищения организма может не наступить — формируется длительное, многолетнее желчное носите - льство (в желчном пузыре и в желчных путях). По данным разных авторов, которые наблюдали больных во времена, когда еще не было антибиотиков и других антимикробных препаратов, носительство после перенесения болезни достигало от 5 до 15%. Однако эти цифры отражали носительство в первый год после перенесения болезни. Даже в доаитиби- отическую эру число носителей с годами быстро уменьшалось и стабилизировалось на уровнях десятых — сотых долей процента. Тем не менее небольшое число переболевших сохраняет возбудителя в желчных путях в течение всей последующей жизни. Важно отметить, что многие носители отрицают перенесение в прошлом заболевания брюшным тифом-пара- тифом (по данным К. И. Люксембург, полученным в Литовской ССР и опубликованным в 1968 г., таких — 30%), что, конечно, затрудняет возможность взять под контроль эту категорию источников инфекции. Йогов
сители имеются и в современной жизни, несмотря на наличие эффективных противобактериальных препаратов. Яркий пример в этом отношении — сравнительно недавняя пищевая вспышка брюшного тифа среди отдыхавших на греческом острове Кос: эпидемиологическое расследование позволило выявить сразу двух носителей, работавших на пищеблоке пансионата. В нашей стране наблюдались молочные вспышки, связанные с приобретением молока в частном секторе (владелица коровы — носитель возбудителя брюшного тифа). Носительство характеризуется, как правило, перемежающимся выделением возбудителя во внешнюю среду, причем концентрация может иногда достигать значительных цифр — 107—108 микробных клеток в 1 г испражнений. Вирулентность возбудителей, выделяющихся носителями, обычно высока, практически она тождественна таковой у возбудителей, которых выделяют больные люди. Интересно отметить, что в природных очагах описторхоза (инвазия кошачьей или сибирской двуустки) в Сибири носительство брюшнотифозной палочки переболевшими достигает значительных цифр — 16—19% (В. В. Мефодь- ев, Д. М. Далматов), но вирулентность, по-видимому, ниже, чем у культур, которые выделяются в Европейской части страны.
Механизм передачи и восприимчивость человека
В рамках фекально-орального механизма значение различных путей передачи в значительной степени зависит от восприимчивости людей: чем ниже восприимчивость, тем большей должна быть инфицирующая доза. Как уже указывалось, в опытах на волонтерах выявлена не очень высокая восприимчивость людей к возбудителю брюшного тифа (доза, вызывающая заболевание половины взятых в опыт добровольцев, равна 107 микробных клеток; эта доза даже в условиях интенсивного выделения возбудителя эквивалентна 0,1 г фекальных масс). Это дает основание считать, что при брюшном тифе эффективное заражение может произойти только через пищевые продукты, в которых произошло размножение (накопление) возбудителя, или через воду, содержащую высокие концентрации тифо-паратифозных микроорганизмов (попадание в водоем канализационных стоков, отсутствие обеззараживания воды и т. д.). Невысокая восприимчивость людей к возбудителям тифо-паратифозных заболеваний, как уже сказано, свидетельствует о малой вероятности воспроизведения контактно-бытовой передачи. В табл. 16.6 представлены данные, полученные Г. Ф. Вараксиной под руководством одного из авторов. Наблюдения велись в областном городе на северо-западе страны, в котором заболеваемость была довольно высокой, превышавшей заболеваемость в области примерно в 10 раз. Поскольку подозревался водный фактор передачи, в рамках эпидемиологического наблюдения были осуществлены иммунологические исследования некоторой части населения, которая была разделена на две группы, предположительно различающихся по риску заражения через воду.
Представленные в табл. 16.6 данные позволяют сделать несколько выводов:
♦ Иммунологические исследования могут служить основанием для определения применительно к брюшному тифу групп риска, в частности в отношении водного фактора.
♦ Иммунологические данные свидетельствуют о широкой вероятности в условиях эпидемического неблагополучия подвергаться инфицированию дозами, недостаточными для развития манифестных форм инфекции (все обследованные были здоровыми и отрицали перенесение брюшного тифа в прошлом).
♦ Приведенные данные не дают основание для предположения о серьезном проэпидемичивании населения в неблагополучных зонах, поскольку даже в группах риска антитела обнаруживались только у 12,5% обследованных взрослых, кроме того, титры антител были невысокими (1:25—1:50). Восприимчивость людей неодинакова — заражающая доза может иметь существенные различия, а именно в 3—4 порядка (в достаточно однородной, казалось бы, популяции одни заболевают от дозы 105, другим для этого необходима доза 109 микробных клеток).
| Таблица 16.6
Частота обнаружения брюшнотифозных О-антител в сыворотке здоровых взрослых людей (Р. X. Яфаев, Г. Ф. Вараксина)
Примечание. Различия статистически значимы — р < 0,05. |
Проявления эпидемического процесса
Интенсивность
Заболеваемость брюшным тифом в Российской Федерации, по данным Г. Г. Онищенко (2002), в среднем не высока (0,1—0,3 на 100 тыс. населения), в 2001 г. 51 субъект Федерации был вообще свободен от тифо-паратифозных заболеваний. Наиболее неблагополучным остается Дагестан, на долю которого приходится 37% заболеваемости в стране, и некоторые другие регионы, где система водоснабжения не всегда отвечает современным требованиям (использование воды открытых водоемов, недостаточное обеззараживание воды и т. п.). Чаше всего заболеваемость при передаче возбудителя через воду регистрируется в виде разрозненных спорадических случаев, т. е., как правило, речь идет о более или менее выраженной хронической водной эпидемии. При брюшном тифе ординар (если исключить завозные случаи) чаще всего отражает именно степень хронической водной эпидемии. Наряду с хроническими водными эпидемиями иногда возможно возникновение острых водных вспышек. Ежегодно в РФ регистрируется от 2 до 9 подобных острых водных вспышек. Эти вспышки могут возникать иногда в результате аварийных ситуаций, причем если контаминация воды обнаруживается не сразу, то эпидемический процесс несколько растягивается.
Брюшной тиф и паратиф В встречаются повсеместно, а паратиф А распространен в основном в странах с жарким климатом. Однако с ухудшением социальных условий, резким ростом миграционных процессов, при возникновении войн, которые неизбежно ведут к значительным перемещениям множества людей, паратиф А может поразить и население развитых стран, так было в Европе во время Второй мировой войны. Однако с нормализацией жизни паратиф А из многих стран, в том числе и из РФ, постепенно исчезает.
Динамика
Сезонность заболеваемости брюшным тифом и паратифами, если учитывать только спорадические случаи (т. е. исключить эпизоды вспышек, особенно крупных, которые могут изменить сложившуюся закономерность внутригодовой динамики), достаточно характерна.
Максимальный уровень заболеваемости приходится на летне-осенний период (рис. 16.10).
янв.
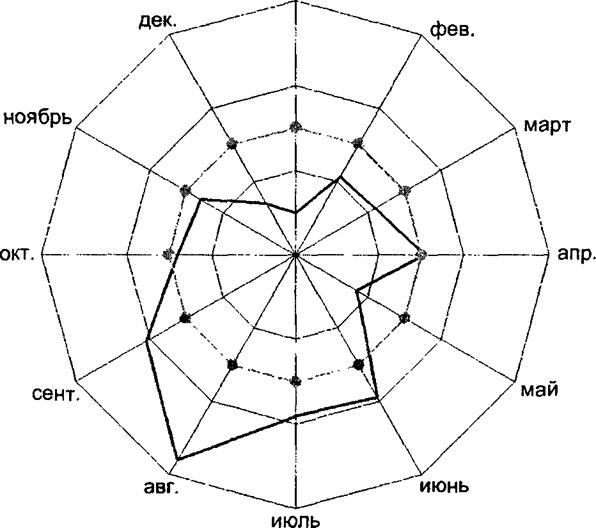
Рис. 16.10. Сезонность брюшного тифа 8 г. Пскове (Р. X. Яфаев, Г. Ф. Вараксина) |
2 Я 2
Это связано с возрастанием летом восприимчивости людей к возбудителям кишечных инфекций, а также, возможно, с активизацией водного фактора (ухудшение качества воды в водопроводной системе, купание, рыбная ловля, различная сезонная трудовая деятельность у водоемов, использование для питья воды случайных водоемов при туристских походах и т. д.); при некоторых ситуациях нельзя, по-видимому, исключить роль мух. Кроме того, в местах, где для питьевых и хозяйственных целей используется вода открытых водоемов (реки, озера), возможна определенная активизация эпидемического процесса весной, связанная со стоком в водоемы талых вод.
Структура
Возрастная структура заболеваемости достаточно характерна — самая высокая инцидентность отмечается в наиболее активных группах населения, т. е. среди взрослых молодых людей.
В отличие от большинства кишечных инфекций брюшной тиф чаше поражает неорганизованных (т. е. домашнего воспитания) детей.
Мужчины поражаются чаще, вероятно, в связи с влиянием социальных факторов: работой на предприятиях с техническим водопроводом, профессиональной деятельностью у водоемов и др.
Факторы риска
Факторами риска являются недоброкачественное водоснабжение, допуск к приготовлению пищи носителей бактерий тифо-паратифозной группы — перенесших в прошлом острую инфекцию.
Эпидемиологический надзор I
Целью эпидемиологического надзора за тифо-паратифозными заболеваниями является постоянное слежение за заболеваемостью, а также выявление эпидемических вспышек. При этом необходимо обратить внимание на ряд следующих положений.
1. Ретроспективный анализ, который определяет причины сложившейся заболеваемости, т. е. ординарного уровня, должен в первую очередь разработать систему структурного распределения населения с учетом дифференциации различных групп по риску (степени риска) заражения через воду, включая сезонный фактор (рабочие предприятий с техническим водопроводом, работающие у реки — сплавщики, рабочие лесопильных заводов, рыбаки, охотники, выезд в оздоровительные учреждения у водоемов и т. д.). Важна оценка заболеваемости различных групп населения с учетом потребления молочных продуктов различных производителей. В заключение ретроспективного анализа возможна контрольная иммунологическая проверка групп населения, различающихся по риску (степени риска) заражения через воду.
2. Оперативный анализ, который, как известно, предназначен для выявления вспышек, причем своевременного, при тифо-паратифозных заболеваниях обязательно предусматривает эпидемиологическое обследование очага (диффузно распределенные спорадические случаи, которые поднимают заболеваемость выше ординара, групповая заболеваемость), при этом собирается обязательно информация о характере водопользования — возможные отклонения от сложившейся системы, купание и т. д. Кроме того, собирается информация о характере питания. Суммирование данных, полученных при обследовании очагов, дает шанс обнаружить причину возникшей вспышки.
3. Определение фаготипового пейзажа микроорганизмов, выделяемых от больных и носителей, что важно как при ретроспективном, так и оперативном анализе. Выделение от больных, в том числе при вспышках, различных фаговаров одного и того же возбудителя свидетельствует о действии водного фактора. Выделение от всех больных одного и того же фаговара не может иметь большой диагностической ценности, поскольку это может быть и при пищевой вспышке (заражение продукта одним носителем), и при действии водного фактора, особенно при локальной водной вспышке. Постоянное наблюдение за фагопейзажем при спорадических случаях позволяет определить циркуляцию ведущих фаготипов и заносы на данную территорию возбудителей извне.
4. Выявление и постановка на учет носителей, что широко практиковалось в прошлом, сейчас, по-видимому, может использоваться в отношении переболевших только в местах повышенной заболеваемости, т. е. по эпидемическим показаниям. Эта мера трудоемка, а главное — формирование носительства может происходить после перенесения легких, не- диагностируемых форм болезни, а также после бессимптомных форм инфекции, поэтому практически невыполнима. Лишь лица, поступающие на работу в пищевые объекты (и к ним приравненные), подвергаются бактериологическим исследованиям (надо, правда, иметь в виду не очень высокую эффективность этой меры). По материалам этой работы можно получить приблизительное представление об уровне носительства среди населения.
Профилактические и противоэпидемические мероприятия I
В системе мероприятий в борьбе с брюшным тифом ведущее положение занимает обеспечение населения водой, отвечающей современным требованиям к ее качеству, а также контроль за качеством молочных продуктов и соблюдением технологического и санитарно-гигиенического режима приготовления готовой продукции в заведениях общественного питания. Выявленные больные подлежат изоляции, надо, однако, учитывать, что больные выделяют возбудителя в достаточно большой концентрации лишь на 2-й неделе болезни и позже. Таким образом, надо признать небольшое эпидемическое значение изоляции больного в самые первые
дни болезни (в данном случае речь идет о сроках реальной опасности больного брюшным тифом, а не обязательности ранней изоляции лихорадящего больного, что должно выполняться неукоснительно). В очагах проводится текущая дезинфекция, которая предусматривает обеззараживание выделений (фекальные массы, моча) с помощью сильных дезинфектантов в высокой концентрации (10% хлорная известь, 5% хлорамин и т. д.). После изоляции больного проводится заключительная дезинфекция, хотя выбор объектов, подлежащих дезинфекции, а главное — эпидемическое значение этого мероприятия еще подлежат объективной оценке. В системе борьбы с тифо-паратифозными заболеваниями издавна использовалась специфическая профилактика (вакцинация с помощью гретой вакцины). О ее эффективности можно, в частности, судить по данным Ф. Ф. Бернгофа (рис. 16.11).
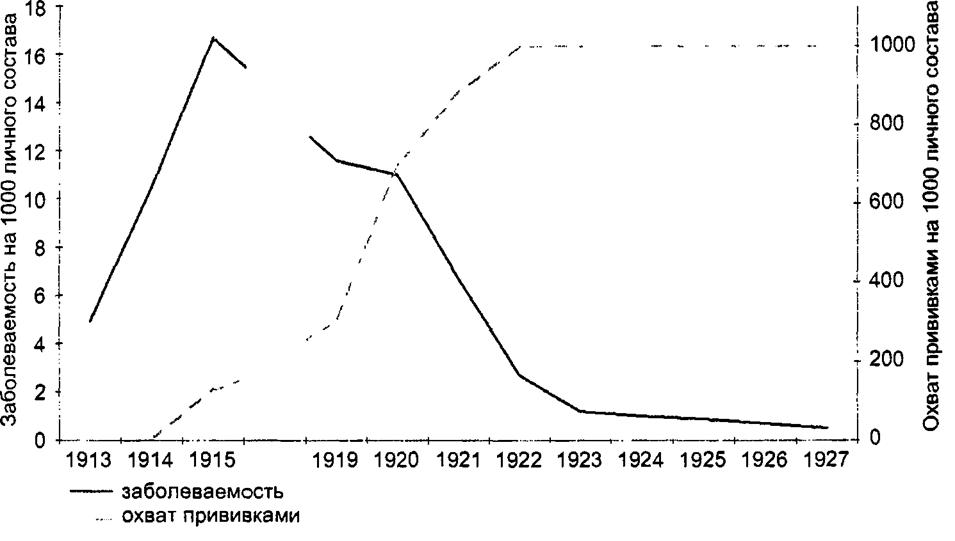
Рис. 16.11. Заболеваемость брюшным тифом и вакцинация личного состава Русской, затем Красной Армии (Ф. Г. Бернгоф) |
Сейчас могут использоваться гретые и фенольные инактивированные вакцины (их высокая эффективность была подтверждена в больших, проведенных на современном методическом уровне эпидемиологических исследованиях), а также, возможно, живая вакцина, полученная за рубежом, и положительный эффект в эпидемиологических опытах. Однако в современных условиях, поскольку хорошие результаты достигаются с помощью мер, обеспечивающих доброкачественное водоснабжение, вакцинация используется только по эпидемическим показаниям (рис. 16.12).
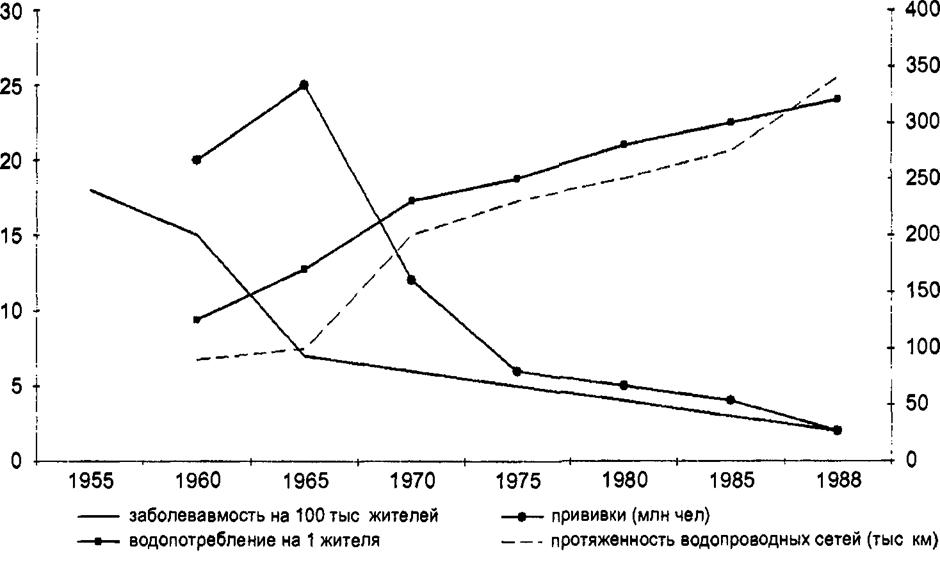
Рис. 16.12. Динамика заболеваемости брюшным тифом (данные Федерального Центра СЭН России, М., 1992) |
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005
А так же в разделе «16.2. Брюшной тиф и паратифы А и В »
- Глава 16 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ФЕКАЛЬНО-ОРАЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 16.1. Шигеллезы
- 16.2. Кишечные эшерихиозы
- Холера
- 16.4. Ротавирусный гастроэнтерит
- 16.4. Полиомиелит
- 16.7. Энтеровирусные неполиомиелитные инфекции
- 16.4. Вирусный гепатит А (ВГА)
- 16.9. Вирусный гепатит Е
- 16.9. Протозойные кишечные инвазии
- 16.10.1. Амебиаз
- 16.10.2. Балантидиаз
- Криптоспоридиоз
- 16.10.3. Лямблиоз
- 16.9. Кишечные гельминтозы
- 16,12. Перкутанные гельминтозы
- Глава 17 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ВОЗДУШНО-КАПЕЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 17.1. Дифтерия
- 17.2. Коклюш
- 17. 3. Стрептококковые инфекции (стрептококкоз)
- 17.4. Менингококковая инфекция
- 17.5. Туберкулез
- 17.5. Грипп и острые респираторные заболевания (ОРЗ)
- 17.6.1. Парагриппозная инфекция
- 17.6.2. RS-инфекция
- 17.6.3. Коронавирусные инфекции
- 17.6.5. Аденовирусная инфекция
- 17.6.6 Микоплазмоз
- 17.6.7. Грипп
- 17.5. Корь
- 17.8. Эпидемический паротит
- 17.9. Инфекция, вызываемая вирусом варицелла-зостер: ветряная оспа и опоясывающий лишай
- 17.10. Краснуха
- Глава 18 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С КОНТАКТНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 18.1. ВИЧ-инфекция — СПИД
- 18.2. Вирусные гепатиты с контактным механизмом передачи
- 18.2.1. Вирусный гепатит В
- 18.2.2. Дельта-гепатит
- 18.2.3. Вирусный гепатит С
- 18.2.4. Вирусный гепатитС
- 18. 2. 5. Другие (предполагаемые) вирусные гепатиты