18.1. ВИЧ-инфекция — СПИД
Определение
ВИЧ-инфекция — «Инфекция, вызванная вирусом иммунодефицита человека» [ВИЧ] — антропонозное инфекционное заболевание, характеризующееся специфическим поражением иммунной системы, приводящим к ее медленному и неуклонному разрушению до формирования синдрома приобретенного иммунодефицита (СПИД), сопровождающегося развитием оппортунистических инфекций и вторичных злокачественных новообразований, приводящих к смерти.
Стандартное определение случая ВИЧ/СПИД было предложено Центром по контролю за инфекциями (СDС, США, Атланта) в 1993 г. Оно основано на дифференциации пациентов по двум критериям: уровень С04-лимфоцитов и характеристика клинического статуса пациента. С04 — это белок мембраны клеток, которые служат рецепторами для белка вируса, преимущественно он содержится в Т-лимфоцитах-хелперах, являющихся основной мишенью вируса иммунодефицита человека. Стандартное определение случая ВИЧ/СПИД взрослых и подростков приведено в табл. 18.1.
| Таблица 18.1
Клинико-иммунологическая классификация ВИЧ-инфекции, разработанная СОС
*ПГЛ — персистирующая генерализованная лимфаденопатия |
|||||||||||||||||||||||||
Поданной классификации все случаи ВИЧ-инфекции/СПИДа делятся на 9 групп — от А1 до СЗ. Категории АЗ, ВЗ, С1, С2, СЗ являются определяющими для случая СПИД и подлежат в США и ряде других стран учету как больные СПИДом.
Для использования критериев, разработанных СОС, необходимо провести лабораторное обследование пациента с применением скрининговых и подтверждающих методик, которые могут быть недоступны на некоторых территориях. Для территорий, на которых нет возможности проводить подсчет субпопуляций лимфоцитов, в рамках Всемирной программы по СПИДу, проводимой под эгидой ВОЗ, разработана клиническая классификация стадий ВИЧ-инфекций, в которой используются данные о клиническом течении заболевания, результаты лабораторных анализов (желательно, но не обязательно) и показатели физической активности для оценки уровня функциональных возможностей пациента. Лабораторные исследования включают однократную оценку количества С04-лимфоци- тов или подсчет общего количества лимфоцитов (табл. 18.2).
| Таблица 18.2
Клинико-иммунологическая классификация ВИЧ-инфекции, разработанная ВОЗ
|
|||||||||||||||||||||||||||||||||||
На основе клинических проявлений заболевания и уровня функциональных возможностей пациента выделены четыре категории, которые охватывают весь спектр клинических проявлений ВИЧ-инфекции от бессимптомного течения (клиническая группа 1) до терминальной стадии (клиническая группа 4). В целом, при сравнении с классификацией CDC, классификация ВОЗ требует меньше данных лабораторных исследований и меньше непосредственных клинических наблюдений. Определение стадии течения ВИЧ-инфекции включает более широкий спектр оппортунистических заболеваний. Включение оценки физических возможностей позволяет провести клиническую количественную оценку состояния пациента, которая не зависит от лабораторных возможностей.
История
В 1981 г. Центр по борьбе с болезнями (ЦББ) в США сообщил о выявлении у молодых гомосексуалистов в Лос-Анджелесе и Нью-Йорке 5 случаев пневмоцистной пневмонии и 28 случаев саркомы Капоши. У некоторых больных был обнаружен дефицит клеточного иммунитета, что позволило квалифицировать развитие пневмоцистоза, кандидоза и саркомы Капоши у этой группы больных как проявление оппортунистических заболеваний. К концу 1981 г. ЦББ располагал информацией уже о 111 заре-
гистрированных случаях. В 1982 г. М. S. Gottlib ввел понятие Aquired Immune Deficienci Syndrom (AIDS) — синдром приобретенного иммунодефицита (СПИД); за год до этого он впервые с соавторами описал новое заболевание. Структура заболевших поражала своей необычностью: 99% больных оказались мужчинами молодого возраста (25—49 лет), 95% из них принадлежали к группе лиц с нетрадиционной сексуальной ориентацией (были гомо- и бисексуалы); 40% из числа заболевших вскоре умерли. В 1982 г. заболевание получило название «Синдром приобретенного иммунодефицита» (СПИД), ему было дано определение и на этой основе учреждена система эпидемиологического надзора.
Возбудитель
Возбудитель ВИЧ-инфекции относится к вирусам семейства ретровирусов, рода лентивирусов. Лентивирусы (Lentiviruses) составляют отдельный род семейства Retroviridae, который включает много различных вирусов, вызывающих заболевания у животных. Вирус был открыт независимо друг от друга двумя исследователями — R. С. Gallo и L. Montagnier. Возбудитель вируса СПИДа был выделен в 1983 г. L. Montagnier в институте Пастера во Франции из Т-клеток больного лимфаденопатией и назван LAV (Lymphadenopathy-Associated Virus). В этом же году под руководством R. С. Gallo в Национальном институте здоровья в США были выделены ретровирусы от 48 больных СПИДом и получены специфические антитела против одного из изолятов. С их помощью было показано, что у всех этих больных выделяются иммунологически тождественные вирусы. Вирус назвали HTLV-III (Human T-Lymphotropic Virus Type III). Вскоре было установлено, что HTLV-III и LAV — это один и тот же вирус. R. С. Gallo и L. Montagnier, первооткрыватели вируса СПИДа, согласились с Международной комиссией при ICTV (International Committee for Taxonomy of Viruses) с тем, что в дальнейшем следует называть новый вирус единым термином — HIV (Human Immunodeficiency Virus). В мае 1986 г. по рекомендации Международного комитета по таксономии вирусов и согласно требованию унификации международной терминологии этот вирус получил название «вирус иммунодефицита человека» (ВИЧ, НГУ).
Ретровирусы относятся к группе медленных инфекций. Свое название ретровирусы получили по отличительной особенности процесса репликации. Если создание новых вирионов в обычном варианте вирусов идет в направлении переноса генетической информации ДНК — РНК — белок, то у ретровирусов вирусная РНК служит основой для формирования ДНК-провируса (retro — назад) с последующим синтезом вирусной РНК. Генетическим материалом ретровирусов является РНК, которая встраивается в геном инфицированной вирусом клетки с помощью фермента обратной транскриптазы (ревертазы), превращающей РНК ретровируса в ДНК.
На сегодняшний день описана циркуляция в мире двух типов вируса иммунодефицита человека: ВИЧ-1 и ВИЧ-2, которые отличаются по структуре, антигенному составу и имеют различную эпидемиологическую 37В
характеристику. Колоссальное распространение болезни обусловлено образованием новых штаммов ВИЧ. Тип ВИЧ-1 в зависимости от строения фрагментов гена env имеет субтипы (клайды) А, В, С, D, Е, F, G, Н, J и др., а также О (от outlier — в стороне). Субтипы А—Н составляют группу М {major), в настоящее время доминирующую на Земле, причем почти половину составляет субтип С (за счет высокой заболеваемости на Африканском континенте). С 1990 г. наблюдается рост распространенности субтипа Е.
Вирус иммунодефицита человека отличается исключительно высокой генетической изменчивостью, частота генетических ошибок при репликации составляет 104—105 ошибок/на ген/на цикл репликации. Таким образом, ни один вирус, содержащий 104 нуклеотидов в длину, не производит при репликации вирион, в точности повторяющий родительский. Исключительная генетическая изменчивость позволяет вирусу выжить в инфицированном организме, ибо всегда в огромном пуле найдется вирус, способный к эволюционному отбору.
Вирус иммунодефицита человека нестоек во внешней среде: он инактивируется при нагревании до 56° С в течение 30 мин и при кипячении в течение 1—5 мин. Обычные дезинфицирующие растворы, такие как 3% раствор перекиси водорода, 5% раствор лизола, 0,2% гипохлорита натрия, 1 % раствор глютарового альдегида, 70% этанол, эфир, ацетон уничтожают вирус во внешней среде. Вирус устойчив к воздействию ультрафиолетового облучения и ионизирующей радиации. Вместе с тем, вирус сохраняется в высушенном виде 4—6 дней при температуре 22° С, а при более низкой — значительно дольше.
Механизм развития эпидемического процесса
Источник инфекции
Источник возбудителя — больной человек в любой стадии ВИЧ-инфекции: от вирусоносительства до развернутых клинических проявлений болезни.
ВИЧ-инфицированными считаются лица, имеющие положительные результаты исследований на антитела к ВИЧ, проведенных методами ИФА и Вестерн Блот, или имеющие положительные результаты исследований на ВИЧ методом определения антигена р24 ВИЧ, или методом ПЦР ВИЧ, или методом выделения ВИЧ в культуре.
Однако роль различных форм инфекции не одинакова: чем тяжелее протекает инфекционный процесс и чем далее он прогрессирует (см. табл. 18.2), тем опасность источника инфекции становится выше.
В организме зараженного человека ВИЧ обнаруживается в наибольшем количестве в крови, цереброспинальной жидкости, лимфоидной ткани, в головном мозге, сперме, влагалищном секрете, менструальной крови, грудном молоке и в меньших концентрациях — в слезной жидкости, слюне, секрете потовых желез. По степени риска заражения биологические жидкости распределяются следующим образом: самую большую опасность имеет ВИЧ-инфицированная кровь (для заражения достаточно
з-79
0, 1 мл инфицированной крови), далее идут — сперма, вагинальный секрет, спинномозговая жидкость, Такие биологические жидкости, как пот, слюна, моча, слезная жидкость, а также фекалии содержат настолько мало вируса, что заражение от них невозможно.
Приведенные особенности определяют степень инфекциозности различных биологических субстратов (табл. 18.3).
Таблица 18.3
| Распределение зараженных ВИЧ биосубстратов человека
по степени инфекциозности
|
Механизм передачи
Механизм передачи ВИЧ-инфекции — контактный.
ВИЧ-инфекция передается естественными и искусственными путями. К настоящему времени доказано существование трех путей передачи вируса иммунодефицита человека:
1. При половых контактах — естественный путь.
2. От матери к плоду или ребенку — вертикальный — естественный путь.
3. Парентеральный путь — при переливании ВИЧ-инфицированной крови и введении ее препаратов, при трансплантации тканей или органов, а также при совместном использовании одних и тех же шприцев и игл для внутривенных инъекций без предварительной стерилизации — искусственный путь.
Половой путь передачи инфекции реализуется при гетеро- (мужчины и женщины) и гомосексуальных (с лицами одного пола) половых контактах. Мужчины и женщины заражаются с одинаковой частотой.
Вертикальный путь передачи инфекции (от ВИЧ-инфицированной матери к плоду и ребенку) реализуется как с помощью трансплацентарной передачи (во время беременности), так и во время родов (интраната- льная передача) и в процессе грудного вскармливания (постнатально). Этот путь передачи на современном этапе развития эпидемии становится все более актуальным. У детей в 80—90% случаев заражение связано с трансплацентарным инфицированием, проникновением вируса во время родов или вскармливания грудным молоком, только 5—10% детей инфи- зао цируются инъекционным путем, а 3—5% через кровь и ее препараты. Значительная часть детей от ВИЧ-инфицированных матерей заражается через грудное молоко. Последнее обусловлено тем, что у 70% ВИЧ-пози- тивных матерей вирус выявляется в молоке сразу после родов. Прослеживается тесная связь между уровнем вирусной нагрузки в крови матери в последние месяцы беременности и ее способностью заразить ребенка. Но если С 04-лимфоцитов менее 200 в 1 мкл, способность матери заразить ребенка уже не зависит от вирусной нагрузки в плазме. Лечение матери зидовудином в последний месяц и дача препарата ребенку снижают риск его инфицирования с 26 до 8%, т. е. в 3 раза. Без проведения адекватной химиотерапии во время беременности, ВИЧ-инфицированные матери в развитых странах в 25—30% случаев заражают своих детей, а в развивающихся странах этот показатель еще выше — 40—50%.
Половой и вертикальный пути передачи являются естественными, обеспечивающими сохранение вируса как вида.
Не исключается возможность передачи вируса в быту через инфицированные бритвенные приборы и другие колюще-режущие предметы. При бытовых контактах вирус может быть передан также через предметы личной гигиены, в то же время заражение невозможно через общую посуду, при плавании в бассейне, пользовании туалетом и т. п.
Помимо естественного, как уже сказано, активно реализуется искусственный путь передачи — парентеральный, обеспечивающий проникновение вируса через поврежденную кожу, слизистые оболочки при проведении лечебно-диагностических манипуляций (инъекции, трансфузия крови и ее препаратов, трансплантация органов и тканей, операции, эндоскопические процедуры, искусственное оплодотворение), при парентеральном введении наркотиков с использованием необеззараженных игл и шприцев, при выполнении различных татуировок без соблюдения стерильности проведения манипуляции. Инфицирование в лечебных учреждениях возможно при переливании зараженной крови, ее препаратов, повторном использовании загрязненных кровью медицинских инструментов (шприцев, внутрисосудистых катетеров, гинекологических зеркал, боров, эндоскопов, хирургических и других инструментов), не прошедших соответствующую обработку.
При однократном контакте через общие инструменты для инъекций (инфицированные кровью носителя или больного ВИЧ иглы или шприцы) вероятность передачи ВИЧ несколько выше, чем при однократном половом контакте. Наиболее низка вероятность инфицирования при случайных уколах иглой — около 0,3%, т. е. менее чем 1:300 (данные ВОЗ). Роль отдельных способов передачи определяется не вероятностью передачи ВИЧ при том или ином контакте, а в большей степени — реальной частотой практической реализации этих способов.
Искусственный (парентеральный) путь инфицирования реализуется также среди наркоманов, вводящих наркотики внутривенно. Факторами передачи при этом могут быть как необеззараженные общие шприцы и иглы, так и сам наркотик, в который добавляется кровь с целью его «очистки».
Существует несоответствие между риском заражения и долей вклада различных путей заражения ВИЧ. Доминирование того или иного пути передачи варьирует в зависимости от социальных, культурных, этнических условий, особенностей уклада жизни.
При любом способе передача ВИЧ осуществляется только в результате контакта здорового человека с инфицированными биологическими жидкостями — кровью, спермой, вагинальным секретом, тканями или органами. Вероятность заражения реципиента после однократного переливания инфицированной крови составляет более 90%. Второе место по «эффективности» заражения занимает перинатальная передача ВИЧ. При половом контакте вероятность передачи ВИЧ существенно ниже.
На преимущественную реализацию того или иного пути передачи влияет и доминирование на территории определенных субтипов вируса иммунодефицита человека (табл. 18.4).
| Таблица 18.4
География HIV-1 в зависимости от пути передачи и субтипа возбудителя
|
||||||||||||||||||||||||||||||||||||||||||||||||||
Восприимчивость
Восприимчивость к ВИЧ-инфекции очень высокая, практически всеобщая (до 100%).
Характеристика эпидемического процесса
Интенсивность
Глобальное распространение ВИЧ-инфекции проявляется многочисленными эпидемиями в различных регионах мира с особой динамикой развития, особенностями путей передачи, различной численностью инфицированных; уровнем летальности среди инфицированных и прогнозом дальнейшего развития эпидемий. К особенностям пандемии ВИЧ- инфекции также следует отнести изменение удельного веса различных субтипов (клайдов) ВИЧ-1 в динамике развития эпидемического процесса.
По данным Всемирной организации здравоохранения, к концу 2002 г. общее число живущих с ВИЧ-инфекцией/СПИД составило более 40 млн человек (табл. 18.5).
| Таблица 18.5 | |
| Контингент населения | Число случаев |
| Люди, живущие с ВИЧ-инфекцией/СПИД (на конец 2002 г.) | Более 40 млн |
| Зарегистрировано случаев СПИДа (с начала эпидемии 1981 г. по 2002 г) | 2 млн 784 тыс 317 |
| Кумулятивное число случаев смерти от ВИЧ-инфекции/СПИД (с начале эпидемии 1981 г. до конца 2002 г.) | 22 млн |
| Ежегодно в мире заражается ВИЧ | 5 млн |
Эпидемия ВИЧ-инфекции в России развивается быстрыми темпами, основным движущим фактором являются потребители инъекционных наркотиков, что характерно для распространения инфекций с контактным путем передачи. В России совокупное число зарегистрированных случаев на 01.01.2004 г. составило 262 131, в том числе 17 961 среди населения в возрасте до 17 лет. Всего умерло 2980 человек, из которых 192 — дети.
Динамика
До 1996 г. по интенсивности развития эпидемического процесса ВИЧ-инфекции Россия относилась к странам с низким уровнем распространения эпидемии. С 1987 по 1996 г. всего в стране было выявлено 1062 случая, причем заражение в 90% произошло в результате реализации полового пути передачи вируса. 2001 г. стал пиком развития эпидемии в России, в этом году было зарегистрировано 40% от всех больных, выявленных за время осуществления регистрации, при этом поражаются не только группы риска, но и лица социально благополучные. Примером такого варианта динамики эпидемического процесса служит распространение эпидемии ВИЧ-инфекции в Санкт-Петербурге (рис. 18.1).
Структура
Структура заболеваемости определяется характером инфицирования. В разных странах она различна и определяется доминирующими путями передачи. Поражается, в основном, население активного возраста (15—45 лет).
К контингентам высокого риска заражения относятся лица, предоставляющие секс-услуги, практикующие незащищенный секс, особенно мужчины с мужчинами, лица, имеющие профессиональный контакт с кровью и другими биосубстратами ВИЧ-инфицированных пациентов, реципиенты донорской крови, тканей и органов. Растет число случаев инфицирования лиц из социально-благополучной среды: женщины, получившие данную инфекцию от своих мужей, подростки, имеющие первые половые контакты, однократные пробы наркотических средств.
Группами риска также являются дети, рожденные от ВИЧ-инфицированных матерей.
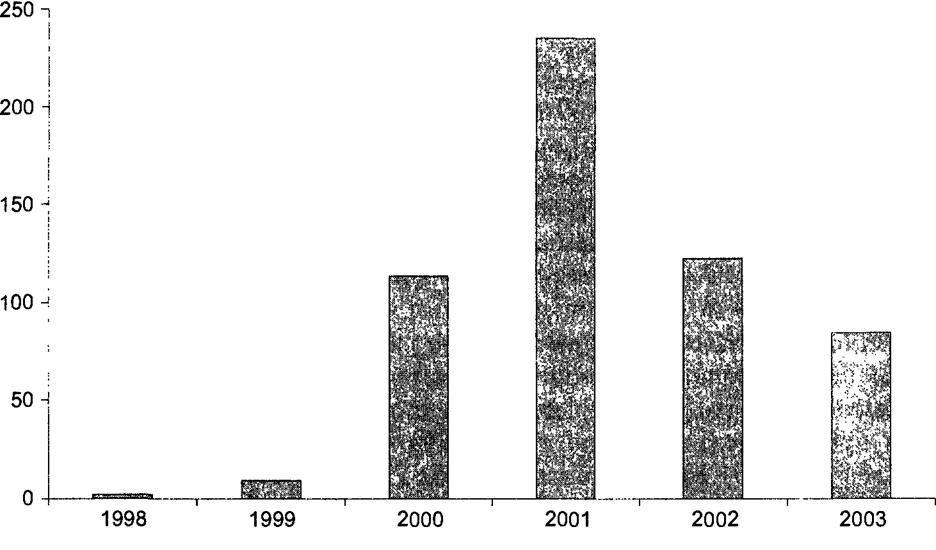
Рис. 18.1. Многолетняя динамика эпидемического процесса ВИЧ-инфекции в Санкт-Петербурге (впервые выявленные больные на 100 тыс. населения) |
Факторы риска
В первые же годы распространения ВИЧ-инфекции были детерминированы группы риска: гомосексуалисты, наркоманы в случаях введения наркотических средств парентерально, проститутки и лица с заболеваниями, требующими частого повторного введения крови и ее препаратов, в частности больные гемофилией. Преимущественное распространение ВИЧ-инфекции в первые годы пандемии среди гомосексуалистов объяснялось частой травматизацией до крови гениталий при этом виде половой связи и проникновением с кровью возбудителя. Но по мере развития пандемии вирус иммунодефицита человека стал все активнее проникать в основную часть популяции (гетеросексуальную). В течение одного года в семейных парах вероятность заражения одного партнера другим составляет 90%. Существует прямая зависимость риска инфицирования от того, используются или нет индивидуальные средства защиты от инфекции во время полового акта.
Существенным фактором риска является наличие сопутствующих заболеваний — инфекций, передающихся половым путем. Прослеживается взаимосвязь между распространением ВИЧ-инфекции и другими венерическими заболеваниями. Наличие венерических заболеваний отражает половую распущенность, неразборчивость, именно поэтому наблюдается одновременное с ВИЧ-инфекцией развитие сифилиса, гонореи и пр. Наряду с этим допускается, что при многих венерических заболеваниях имеется язвенное поражение гениталий, которое облегчает проникновение вируса, а также формируется иммунодефицит. Риск заражения зависит от стадии болезни инфицированного партнера: при интенсивной ви- зза
ткст1жт~тш11ша11Щ1тм11Ш11а>*Щ1т>щп1тщг11»111ШЩГ1ШТТ№Щ^ и тсаи 1шшш хшпи итщ~ итлпптптшп-рвраии
ремии риск выше, так как в динамике развития болезни растет концентрация вируса в биологических субстратах.
Материнскими факторами риска, которые обеспечивают передачу ВИЧ новорожденному, являются следующие обстоятельства:
До родов:
• высокая виремия матери — высокий вирусный титр в крови (большое количество вируса в крови матери);
• уровень С04-клеток у матери ниже 200;
• воспаление плацентарной мембраны (в этом случае она менее эффективно защищает от проникновения вируса);
• ухудшение здоровья матери, иммуносупрессия, прогрессирующие болезни;
• инфекционные заболевания (инфекции ослабляют иммунную систему матери, что увеличивает риск инфицирования ребенка ВИЧ-инфекцией).
Во время родов:
• раннее отделение плаценты от матки;
• повреждение кожи младенца (акушерские щипцы);
• продолжительные роды, с разрывом мембран;
• инвазивные вмешательства, повреждающие плод;
• эпизиостомия.
После родов:
• грудное вскармливание.
Эпидемиологический надзор
Эпидемиологический надзор включает:
• определение территориального распространения ВИЧ-инфекции;
• осуществление динамического контроля («мониторинга») за эволюцией эпидемии;
• сбор информации для составления прогноза развития эпидемии ВИЧ/СПИД;
• использование полученных материалов для составления национальных программ, мобилизации политических лидеров и обеспечения внешней поддержки.
Профилактические и противоэпидемические мероприятия
Средства для специфической профилактики ВИЧ-инфекции на сегодняшний день отсутствуют. Ведутся интенсивные исследования по созданию вакцины на основе достижений молекулярной биологии и генной инженерии. Основное значение имеет максимально раннее выявление инфицированных лиц, строгий контроль за донорской кровью и ее препаратами, контроль трансплантатов на наличие ВИЧ, работа среди населения по санитарному просвещению. Последнее направление, так же как привлечение внимания к проблеме распространения ВИЧ-инфекции
государственных деятелей, политиков, имеет решающее значение. Эффективными средствами защиты от распространения вируса иммунодефицита являются мембранные контрацептивы, особенно в сочетании со спермицидами. Существует уголовная ответственность людей, которым известно о наличии у них ВИЧ-инфекции, за заражение своего полового партнера.
ВОЗ определяет четыре основных направления деятельности, направленной на борьбу с эпидемией ВИЧ-инфекции/СПИДа и ее последствиями. Этими направлениями являются:
1. Предупреждение половой передачи ВИЧ, включающее такие элементы, как обучение безопасному половому поведению; борьбу с проституцией, беспорядочными половыми связями, наркоманией; применение презервативов при половых контактах; лечение инфекций, передающихся половым путем, которые являются кофакторами эпидемии; широкое проведение санпросветработы; тщательное эпидемиологическое и иммунологическое обследование лиц, прибывающих из стран, неблагополучных в отношении СПИДа.
2. Предупреждение передачи ВИЧ через кровь: снабжение безопасными кровепродуктами (контроль доноров, обследование крови и ее препаратов на ВИЧ, отстранение от сдачи крови доноров с положительной реакцией на антитела к ВИЧ-1 и ВИЧ-2), учет и диспансеризация лиц с обнаруженными в их крови антителами к ВИЧ, предупреждение распространения этими людьми ВИЧ-инфекции, обеспечение асептических условий при инвазивной, нарушающей кожную целостность, хирургической и стоматологической практике.
3. Предупреждение перинатальной передачи ВИЧ методами распространения информации о предупреждении передачи ВИЧ (в том числе перинатальной), о планировании семьи, а также обеспечение медицинской помощи, включая консультирование женщин, инфицированных ВИЧ. Существуют эффективные средства снижения перинатальной трансмиссии ВИЧ. В частности, для снижения риска рождения ВИЧ-инфицированного ребенка, беременной женщине с 14—34-й недели беременности до родов проводится химиотерапия, чаще всего азидотимидином (АЗТ) (100 мг 5 раз в день). Во время родов АЗТ вводится внутривенно вплоть до рождения ребенка. Ребенку назначается АЗТ, начиная с 8—12 ч после рождения на протяжении 6 нед. Более эффективным является назначение с 14-й недели беременности применения трех препаратов: фортовазы (сак- винавира), АЗТ и ламивудина.
4. Организация медицинской помощи и социальной поддержки больным ВИЧ-инфекцией, их семьям и окружающим.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005
А так же в разделе «18.1. ВИЧ-инфекция — СПИД »
- Глава 16 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ФЕКАЛЬНО-ОРАЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 16.1. Шигеллезы
- 16.2. Кишечные эшерихиозы
- 16.2. Брюшной тиф и паратифы А и В
- Холера
- 16.4. Ротавирусный гастроэнтерит
- 16.4. Полиомиелит
- 16.7. Энтеровирусные неполиомиелитные инфекции
- 16.4. Вирусный гепатит А (ВГА)
- 16.9. Вирусный гепатит Е
- 16.9. Протозойные кишечные инвазии
- 16.10.1. Амебиаз
- 16.10.2. Балантидиаз
- Криптоспоридиоз
- 16.10.3. Лямблиоз
- 16.9. Кишечные гельминтозы
- 16,12. Перкутанные гельминтозы
- Глава 17 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С ВОЗДУШНО-КАПЕЛЬНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 17.1. Дифтерия
- 17.2. Коклюш
- 17. 3. Стрептококковые инфекции (стрептококкоз)
- 17.4. Менингококковая инфекция
- 17.5. Туберкулез
- 17.5. Грипп и острые респираторные заболевания (ОРЗ)
- 17.6.1. Парагриппозная инфекция
- 17.6.2. RS-инфекция
- 17.6.3. Коронавирусные инфекции
- 17.6.5. Аденовирусная инфекция
- 17.6.6 Микоплазмоз
- 17.6.7. Грипп
- 17.5. Корь
- 17.8. Эпидемический паротит
- 17.9. Инфекция, вызываемая вирусом варицелла-зостер: ветряная оспа и опоясывающий лишай
- 17.10. Краснуха
- Глава 18 ОБЩАЯ ХАРАКТЕРИСТИКА ИНФЕКЦИЙ С КОНТАКТНЫМ МЕХАНИЗМОМ ПЕРЕДАЧИ
- 18.2. Вирусные гепатиты с контактным механизмом передачи
- 18.2.1. Вирусный гепатит В
- 18.2.2. Дельта-гепатит
- 18.2.3. Вирусный гепатит С
- 18.2.4. Вирусный гепатитС
- 18. 2. 5. Другие (предполагаемые) вирусные гепатиты