18.3. Сифилис
Определение
Сифилис — хроническое инфекционное заболевание, вызывается бледной трепонемой (Treponema pallidum), характеризуется поражением кожи, слизистых оболочек, внутренних органов, костей и нервной системы и отличается волнообразным течением со сменой периодов обострения скрытыми периодами.
Различают; ранний, поздний, врожденный сифилис и неуточненные формы сифилиса. Ранний сифилис (инфекционный) считают наиболее опасным.
Без лечения сифилис переходит в поздний сифилис, при котором могут поражаться все внутренние органы.
История
Предполагается, что сифилис — это болезнь, завезенная в Европу первооткрывателями Нового Света.
Возбудитель
Возбудитель сифилиса — бледная трепонема (Treponema pallidum) — был открыт в 1905 г. немецкими учеными Schaudinn и Hoffman в элементах кожной сыпи и лимфатических узлах больных сифилисом.
Типичные бледные трепонемы представляют собой тонкие спиралевидные микроорганизмы длиной 6—14 мкм, толщиной 0,25—0,30 мкм, с амплитудой спирали 0,5—1,0 мкм. Бледная трепонема является облигатным паразитом и не культивируется in vitro. Одной из важнейших функций Treponema pallidum является движение, что обусловливает ее высокую инвазивность и возможность распространения по жидкостям организма; внутрисуставной, глазной и в коже.
В цельной крови или в сыворотке при 4° С микроорганизмы сохраняют жизнеспособность не менее 24 ч, что имеет значение при переливании крови. Вне организма человека (в биологических субстратах, на предметах домашнего обихода) бледная трепонема сохраняет заразительность до высыхания. Она очень чувствительна к воздействию химических веществ (кислоты, щелочи, 70° спирта). Возбудитель обладает низкой метаболической активностью и замедленным размножением (время деления составляет около 30 ч). При неблагоприятных условиях существования (воздействие антибиотиков, недостаток питания) трепонемы могут образовывать «формы выживания» — цисты и L-формы.
Механизм развития эпидемического процесса
Источник инфекции
Сифилис является типичным антропонозом. Источник — больной человек, как в острой, так и в хронической форме заболевания.
Для заражения человека сифилисом необходимо проникновение бледной трепонемы через кожу или слизистую оболочку, целостность которой нарушена.
Продолжительность инкубационного периода в среднем составляет 3—4 нед. Однако у отдельных больных он может достигать 3 мес и более в связи с бесконтрольным употреблением антибиотиков по поводу различных заболеваний, а также под влиянием других факторов.
Первый клинический признак заболевания — твердый шанкр, появляется в среднем через 3—4 нед после заражения, на том месте, где бледная трепонема проникла в организм (по образному выражению французов «при сифилисе первым наказуется то место, которым согрешили»). В этот период человек становится заразен. Наиболее опасными в распространении инфекции являются больные с активными эрозивными, мокнущими или язвенными поражениями на коже и слизистых оболочках, особенно в полости рта и на половых органах.
Заразительность больных сифилисом зависит от длительности болезни. Наиболее заразными являются больные с ранними формами сифилиса (особенно в первые два года болезни); больные с поздними формами сифилиса (с длительностью заболевания более 5 лет) обычно мало контагиозны.
Условиями заражения сифилисом являются наличие достаточного количества вирулентных бледных трепонем и повреждения кожи или слизистой оболочки.
Различают следующие формы сифилиса
Формы, при которых больной заразен для окружающих:
♦ Первичный сифилис (syphilis Iprimaria), при котором через 2—6 нед после инфицирования на месте инокуляции развивается первичный аффект (твердый шанкр), увеличиваются регионарные лимфатические узлы, и серозная жидкость из очагов поражения содержит трепонемы. Больной является заразным весь данный период.
♦ Вторичный сифилис (syphilis II secundaria), обусловленный гематогенным распространением возбудителей из первичного очага, проявляющийся полиморфными высыпаниями (розеолы, папулы, пустулы) на коже и слизистых оболочках. Больной заразен при всех формах вторичного сифилиса. Заразны элементы сыпи и любой физический контакт (сексуальный или несексуальный) с поврежденной кожей или слизистыми оболочками больного.
♦ Третичный сифилис (syphilis III tertiaria), характеризуется деструктивными поражениями внутренних органов и нервной системы с возникновением в них специфических образований — гумм. Особенностью третичного периода сифилиса является малая заразительность больного для окружающих. Эта стадия считается незаразной для половых партнеров больного и окружающих в быту, но может быть опасна для медицинских работников (хирурги, патологоанатомы и др.), так как в гуммах обычно содержится небольшое количество трепонем.
♦ Врожденный сифилис (syphilis congenita) — сифилис, при котором заражение произошло от больной матери в период внутриутробного развития.
Врожденный сифилис согласно принятой классификации ВОЗ (1980 г.) разделяют на;
♦ Ранний врожденный сифилис (syphilis congenita praecox) — врожденный сифилис у плода и у детей младше 2 лет, проявляющийся сифилитической пузырчаткой, диффузной папулезной инфильтрацией кожи, поражением слизистых оболочек, внутренних органов, глаз.
♦ Поздний врожденный сифилис (syphilis congenita tarda) — врожденный сифилис у детей старше 2 лет, проявляющийся триадой Гетчинсона, а также поражением кожи, внутренних органов и костей по типу третичного сифилиса.
♦ Скрытый врожденный сифилис (syphilis congenita lacens) — врожденный сифилис, при котором клинические проявления отсутствуют и лабораторные показатели спинномозговой жидкости в норме.
Дети с врожденным сифилисом являются заразными для окружающих с первых дней жизни, особенно с ранним врожденным сифилисом.
Передача сифилиса потомству происходит в основном в первые годы болезни матери, позднее эта способность постепенно ослабевает. Наиболее велик риск рождения больного ребенка у беременных, болеющих вторичным сифилисом, так как он протекает с явлениями спирохетемии. Для женщин, болеющих сифилисом, характерен различный исход беременности на различных этапах течения процесса, так как степень инфицирования плода зависит от активности инфекции.
Сифилис плода обычно заканчивается его гибелью на 6—7-м месяце беременности. Дети, рожденные с активными проявлениями сифилиса, оказываются нежизнеспособными и быстро погибают. Погибшие плод и новорожденные заразны для окружающих, особенно при вскрытии. Активное противосифилитическое лечение в ранние сроки беременности может обеспечить рождение здорового потомства.
Механизм передачи
Механизм передачи — контактный; наиболее частый путь заражения — прямой контакт (половой), однако имеется возможность контактно-бытового пути передачи (так называемый «бытовой сифилис») и вертикального пути передачи (от матери к плоду).
Заражение сифилисом происходит через кожу и слизистые оболочки при половом контакте, на долю которого приходится 90—95% случаев эффективного заражения. Возможно заражение при поцелуях, кормлении грудью детей больных сифилисом. Инфицирование может происходить через различные предметы, загрязненные выделениями (отделяемое сифилитических элементов, слюна, экскременты, грудное молоко), содержащими бледные трепонемы.
Возможность непрямого заражения обусловлена свойством трепонем сохранять вне человеческого организма жизнеспособность и вирулент
ность до высыхания биологических субстратов (слизь, гной, тканевый экссудат, грудное молоко). Заражение сифилисом может произойти и при непосредственном попадании бледной трепонемы в кровь. При переливании донорской крови больного сифилисом у реципиента развивается трансфузионный сифилис.
При вертикальной передаче от матери к плоду формируется врожденный сифилис. Внутриутробное заражение плода может происходить с
5- го месяца беременности. Заражение может также произойти в момент родов при прохождении плода через родовые пути матери, больной сифилисом.
Врачи и другой медицинский персонал могут заразиться при осмотре больного сифилисом или проведении лечебных процедур и манипуляций, во время оперативного вмешательства.
Заражение сифилисом возможно также от трупов, особенно новорожденных с ранним врожденным сифилисом.
Восприимчивость
К сифилису восприимчивы все возрастные группы, включая новорожденных детей. Большое значение для заражения сифилисом имеет количество возбудителя, попадающее в организм, и состояние иммунной системы инфицированного. Особой восприимчивостью отличаются лица с иммунодефицитными состояниями (ВИЧ-инфекция и др.).
Истинный иммунитет при сифилисе отсутствует, но во время болезни формируется инфекционный (нестерильный) иммунитет, который сохраняется до тех пор, пока в организме обитают трепонемы. Затем, по мере излечения, регрессируют не только проявления сифилиса, но и факторы клеточного и гуморального иммунитета. Лица, вылечившиеся от сифилиса, могут заразиться им повторно (реинфекция).
Проявления эпидемического процесса
Интенсивность
Заболеваемость сифилисом в царской России была весьма значительной, особенно в больших городах. В 1913 г. в Москве было зарегистрировано 2160, а в Петербурге — 2440 больных сифилисом на 100 тыс. населения. В структуре заболеваемости преобладали третичный и врожденный сифилис.
После Октябрьской революции была создана жесткая система организации борьбы с сифилисом и другими венерическими заболеваниями. Ее структурной и функциональной основой стали специализированные учреждения — кожно-венерологические диспансеры.
Все эти достаточно жесткие меры сыграли значительную роль в борьбе с сифилисом. В 1988—1989 гг. уровень заболеваемости сифилисом достиг наименьшего показателя — 4,3 на 100 тыс. населения. Однако с середины 1990-х гг. начался стремительный рост заболеваемости. В России к 1997 г. количество вновь заболевших сифилисом достигло 277,3 на 100 тыс. населения.
В мегаполисах Азиатского и Африканского континентов заболеваемость сифилисом колеблется от 400 до 10 000 случаев на 100 тыс. жителей, а в отдельных регионах Африки сифилисом поражено до 33% населения. В последние годы в развитых странах (США и страны Западной Европы) отмечается рост заболеваемости сифилисом молодежи в возрасте от 15 до 19 лет.
Динамика
Многолетняя динамика заболеваемости сифилисом имеет волнообразный характер. Периоды подъема сменяются периодами спада (в период экономической и социальной стабилизации). Начиная с 1940 г. отмечается две волны подъема: небольшой в 70-е гг. и значительный — в начале 90-х гг., когда заболеваемость увеличилась в десятки раз (рис. 18.8).
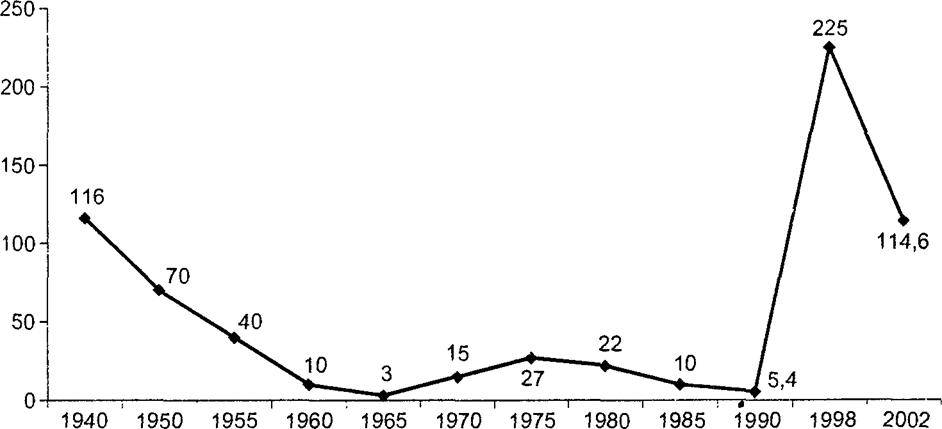
Рис. 18.8. Заболеваемость сифилисом в России в 1940-2002 гг. (на 100 тыс. населения) |
Стало ясно, что в свое время были допущены серьезные пробелы в организации контроля за распространением инфекций, передающихся половым путем (ИППП), главный из которых — отсутствие системы первичной профилактики: системы гигиенического воспитания молодежи и обучения взрослого населения основам безопасных сексуальных отношений, недоступность соответствующей информации, индивидуальных средств защиты и контрацепции.
В период 1992—1996 гг. темпы роста сифилиса были эпидемическими (50-100% и более в год), а в конце 90-х гг. появились признаки стабилизации процесса — резко замедлился рост регистрируемой заболеваемости сифилисом, значительно снизилось число случаев врожденного сифилиса, стала меняться структура заболеваемости и т. д.
В течение последнего десятилетия в большинстве стран наблюдается значительный рост заболеваемости сифилисом. Ведущие ученые говорят о «новом» возврате этого заболевания, принявшего в ряде стран характер эпидемии.
Негативные явления в социально-экономической жизни общества: рост безработицы, проституции, наркомании и миграция населения — привели к повышению уровня распространенности данной инфекции в России.
Число регистрируемых случаев увеличивается в летне-осенний период, что связано с активизацией половых контактов среди населения (туристические поездки, летний отдых и т. д.).
Структура
Самая высокая заболеваемость отмечена в возрастной группе 20—39 лет, несколько ниже — 15—19 лет. В последние годы отмечается рост заболеваемости у детей до 14 лет, что связано с ранними половыми связями и распространением наркомании среди данного контингента (рис. 18.9).

1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 Рис. 18.9. Заболеваемость сифилисом детей до 14 лет в России в 1990-2002 гг. (на 100 тыс. населения) |
Заболеваемость среди мужчин выше, чем среди женщин.
В последние годы в структуре заболеваемости сифилисом увеличивается удельный вес поздних форм, в том числе нейросифилиса. Заболеваемость населения сифилисом на территории РФ распределяется весьма неравномерно. Относительно «благополучные» и абсолютно неблагополучные регионы отличаются между собой в несколько раз. Особо неблагополучный регион можно обозначить как Сибирский ареал. Полюсом этого ареала служит Республика Тыва, заболеваемость в которой в 1996 г. составила 669,7 на 100 тыс. населения. В пределах этого ареала в Республике Хакасия заболеваемость составила 607,5 на 100 тыс. населения, Алтай (456,0), Бурятия (455,7). На северо-западе высокая заболеваемость отмечается в Калининградской области, Республике Карелия, Республике Коми.
4-с“!0
Факторы риска
Сифилис является социально обусловленным заболеванием. Большое значение имеет отсутствие первичной профилактики (система гигиенического воспитания и обучения основам безопасных сексуальных отношений среди групп риска). Фактором риска являются многочисленные беспорядочные сексуальные контакты при отсутствии индивидуальных средств защиты и контрацепции, а также нарушение правил личной гигиены в окружении больного сифилисом.
Эпидемиологический надзор
Особое значение в предупреждении и снижении заболеваемости сифилисом придается эпидемиологическому надзору. В систему надзора входят:
• ранняя диагностика, регистрация и учет всех форм сифилиса;
• динамическое слежение за уровнем заболеваемости в различных группах населения и систематический пересмотр «групп риска» среди населения, подлежащих скринингу;
• проведение периодических профилактических медицинских осмотров среди декретированных контингентов, обследование всех беременных;
• при выявлении заболевания обязательное эффективное специфическое лечение для предотвращения врожденного сифилиса;
• выявление сифилиса у детей, родившихся от матери — больной или болевшей ранее сифилисом;
• серологический контроль за донорами и препаратами крови и ее компонентами.
Для диагностики сифилиса используются лабораторные исследования:
• микроскопические (обнаружение бледной трепонемы в клинических образцах при микроскопии в темном поле);
• серологические (РСК, РМП, РИФ, РИГА, ИФА).
Для диагностики врожденного сифилиса большое значение имеют положительные серологические реакции крови и спинномозговой жидкости.
Профилактические и противоэпидемические мероприятия
Противоэпидемические мероприятия включают:
• обязательный учет больных и назначение лечения в течение первых суток с момента установления диагноза;
• обследование всех лиц, находившихся в половом и тесном бытовом контакте с заболевшими сифилисом;
• контрольное наблюдение за пациентами после окончания лечения;
• при снятии с учета больные всеми формами сифилиса подлежат рентгенологическому и полному клиническому обследованию с постановкой серологического контроля;
• взрослые и дети после полового или тесного бытового контакта с больными заразными формами сифилиса подлежат превентив
ному лечению и последующему однократному клинико-серологическому обследованию через 3 мес после лечения.
Специфическая профилактика отсутствует.
Основными методами профилактики на популяционном уровне яааяются;
• информирование населения об опасности сифилиса и методах его профилактики через средства массовой информации;
• разработка и внедрение образовательных программ по половому воспитанию и безопасному сексу, начиная со школьной скамьи.
Индивидуальная профилактика включает использование механических средств контрацепции и исключение случайных половых связей.
Необходимы региональные программы, включающие эпидемиологические системы контроля за распространением сифилиса и других
иппп.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005