19.1. Сыпной тиф. Болезнь Брилля
Определение
Сыпной тиф — острое заболевание, при ярко выраженной манифестации инфекционного процесса характеризуется тифозным состоянием (высокая температура, сильная головная боль, помрачение сознания), сопровождается везикулезной, иногда везикулезно-петехиальной сыпью, поражением сосудистой (васкулит, тромбоваскулит) и центральной нервной системы. Возможны отдаленные рецидивы, которые характеризуются более доброкачественным течением.
Диагностика нетяжелых («атипичных») форм возможна только на основании совокупных клинических, эпидемиологических, иммунологических, а иногда и микробиологических данных.
Стандартное определение случая не разработано.
История
История изучения и разработка мер борьбы против сыпного тифа — это исследования, направленные на поиск критериев дифференциации с другими нозоформами, это выявление и изучение свойств возбудителя и, пожалуй, главное — выявление способов заражения. В процессе изучения разрабатывались адекватные профилактические и противоэпидемические мероприятия.
Наряду с зарубежными исследователями (Риккетс, Провачек, Роха- Лима, Николь, Вейгль и др.) большой вклад в изучение и борьбу с сыпным тифом внесли отечественные ученые и практики — Минх и Мочутковский (оба провели опыты самозаражения кровью больных), Л. В. Громашевский, К. Н. Токаревич, П. Ф. Здродовский, А. В. Пшеничников и многие другие.
Возбудителем сыпного тифа является Риккетсия Провачека (Rickettsia prowazeki), названная так в честь двух ученых, погибших от сыпного тифа в процессе исследовательских работ.
Rickettsia prowazeki — это возбудитель, который не имеет разновидностей по антигенной структуре, во внешней среде обладает выраженной устойчивостью. Он хорошо и долго сохраняется в фекальных массах вшей, выдерживает высушивание.
 |
Источник инфекции
Сыпной тиф — это антропонозный риккетсиоз, т. е. источником возбудителя — Rickettsia prowazeki является только человек. У зараженного человека после инкубации, равной в среднем 10—12 дням (иногда скрытый период может затянуться до 15—17 дней), клинические явления развиваются достаточно быстро.
Во время крупнейшей эпидемии, которая развилась в нашей стране в конце 10-х — начале 20-х гг. XX в. и характеризовалась чрезвычайно тяжелым клиническим течением инфекционного процесса у большинства заболевших, лихорадочный период иногда продолжался две недели и больше (до 17 дней). Эпидемиологические наблюдения, проводимые в то время, показали, что больной был заразен последние дни инкубации (2 дня), весь лихорадочный период (максимально 17 дней) и еще 2 дня после снижения температуры; таким образом, максимальный срок заразности больного сыпным тифом равен 21 дню. Экспериментальные исследования, которые базируются на оценке заражаемости вшей после однократного кормления на больном, показали примерно те же результаты. Поданным В. И. Митрофановой, в последние 1—2 дня инкубации при однократном кормлении заражается 5—14% платяных вшей, в первую неделю болезни — 42%, во вторую неделю — 34% и в третью неделю болезни — 26% вшей. Если учесть, что платяная вошь в течение одного дня несколько раз питается кровью человека (в том числе больного), то легко представить опасность больного для окружающих. Из приведенных данных видно также, что в общем эпидемическая значимость больного в течение болезни постепенно снижается: особенно опасен больной на первой неделе болезни. Необходимо указать на материалы, которые находятся в некотором противоречии с приведенными выше данными: Б. И. Райхер, который вел наблюдения в период Великой Отечественной войны в Пермской области, исследовал на зараженность вшей риккетсиями Провачека, снятых с больных сыпным тифом в разные дни болезни (табл. 19.1).
| Таблица 19.1
Зараженность вшей риккетсиями Провачека, снятых с одежды больных в различные дни болезни (Б. И. Райхер)
|
Материалы этой таблицы интересны тем, что в ней представлены данные в динамике зараженности вшей в естественных условиях. Возможно, методика определения зараженности вшей была недостаточно эффективной, но она была стандартной, т. е. динамика опасности больного была оценена точно. Из данных таблицы следует, что заразность больного возрастает постепенно и становится максимальной к 8-10 дням болезни. Таким образом, вопрос о времени максимальной заразности требует еще дальнейшего изучения.
Наряду с тяжелыми формами болезни отмечаются и более легкие, когда все явления патологии (лихорадка, признаки поражения сосудистой и центральной нервной систем и т, д.) выражены не столь ярко. Г. С. Мосинг провел сравнительную оценку эпидемической опасности больных с тяжелыми и легкими формами сыпного тифа. По данным автора, однократное кормление голодных вшей на тяжелых больных приводило к инфицированию 60—80% насекомых, на больных с легкими формами — 2—3%. Таким образом, больные легкими формами сыпного тифа, конечно, потенциально менее опасны, но их диагностика, особенно в современный достаточно благополучный период (при отсутствии очевидных эпидемиологических подсказок), крайне затруднительна, поэтому угроза, которая от них исходит, может быть чрезвычайно опасной. Наряду с манифестными формами инфекции при заражении риккетсиями Провачека, как показывают многочисленные наблюдения в различных странах, причем в эпидемическом отношении в неблагополучное время, т. е. в условиях циркуляции очевидно вирулентных рас возбудителя, возможны и бессимптомные формы инфекции. Доказательством этому послужили многочисленные иммунологические исследования с применением РСК — реакции связывания комплемента, которая при сыпном тифе является эталоном специфичности. В очагах сыпного тифа после изоляции больных проводились массовые исследования контактных лиц, которые могли подвергаться нападению вшей, в том числе инфицированных. Выяснилось, что среди контактных, т. е. находившихся в очагах и заразившихся с большой вероятностью, были те, у которых РСК была положительной, причем в высоких тиграх. Combiesco (цитировано по
П. Ф. Здродовскому) приводит данные исследования контактных в 46 очагах сыпного тифа: всего были исследованы сыворотки 2108 здоровых людей, у 947 человек (44%) РСК оказалась положительной, причем у многих в высоких титрах. Все эти данные свидетельствуют о том, что даже в те опасные в отношении сыпного тифа времена бессимптомные формы инфекции встречались, причем достаточно часто. Однако вопрос об их эпидемической значимости остается открытым: до сих пор нет ни эпидемиологических, ни убедительных экспериментальных данных об их опасности для окружающих.
Для сыпнотифозной инфекции характерна еще одна особенность, имеющая большое значение в сохранении паразитического вида — риккетсий Провачека. После перенесения сыпного тифа, т. е. после выздоровления, у некоторых переболевших (отнюдь не у всех) возбудитель не погибает, а сохраняется в некоторых тканях (лимфатические узлы?) в состоянии персистенции, т. е. практически при полной консервации метаболических процессов. В подобном состоянии персистенции риккетсии Провачека могут находиться неопределенно долгое время, однако при неизвестных обстоятельствах, при каких-то стрессовых ситуациях возможна активизация у паразита метаболических процессов: развивается манифестная форма инфекционного процесса. Этот рецидив сыпного тифа получил название болезни Брилля. Клинически болезнь протекает не тяжело (по-видимому, сказывается наличие определенного уровня иммунитета, образовавшегося при первичном заражении), однако при наличии платяной вшивости такой больной представляет определенную угрозу, равноценную опасности, которая исходит от больного легкой формой первичного сыпного тифа. Существование рецидивной формы обеспечивает сохранение возбудителя в популяции достаточно долгое время (при полном благополучии — отсутствии платяной вшивости в пределах жизни поколения людей, переживших эпидемию сыпного тифа). Если сыпной тиф в его первичной форме периодически возникает среди населения, то рецидивная форма может поддерживать существование риккетсий Провачека длительное время.
Механизм передачи
Переносчиком возбудителя сыпного тифа является платяная вошь — Реdiculus vestimenti. Платяная вошь в своем развитии проходит несколько стадий —- яйца, трех последовательных личиночных стадий и, наконец, половозрелой стадии. Развитие в условиях оптимальных температур (25—32° С) проходит достаточно быстро — в течение примерно двух недель. Кровью питаются все личиночные стадии и половозрелые формы насекомого. Таким образом, вошь может заразиться сразу — уже при первом кровососании в первой личиночной стадии. В организме вши имеет место размножение (накопление) риккетсий; иначе говоря, вошь переносит инфекцию, причем в очень тяжелой форме: зараженные вши быстро погибают. Для размножения (накопления) риккетсий в организме вши требуются определенные температурные режимы (табл. 19.2).
| Таблица 19.2
Влияние температуры внешней среды на заражаемость вшей риккетсиями Провачека (А. В. Пшеничное)
|
|||||||||||||||||||||||||||||
Попадая с кровью больного сыпным тифом риккетсии у вшей проникают в эпителиальные клетки пищеварительной трубки и интенсивно в них размножаются. Этот процесс завершается некротизацией, разрушением клеток эпителия и заполнением пространства пищеварительной трубки массой риккетсий. Именно эти события ведут к тяжелой инфекции: если здоровая вошь живет примерно два месяца, то зараженная риккетсиями не более одного месяца (как правило, еще меньше, поскольку заражение возможно на первых днях жизни насекомого: по данным Берте, после развития инфекции вошь живет не более 3-6 дней). При очередном кровососании кровь заполняя пищеварительную систему насекомого выталкивает из нее скопившееся содержимое, в том числе и возбудителя сыпного тифа. Наблюдения показали, что кровососание, как правило, сопровождается актом дефекации (рис. 19.3).

Рис. 19.3. Положение вши при сосании крови. Одновременно происходит акт дефекации. Оригинальный рисунок с натуры Ю. Григорьевой-Кондорской (из учебника А. В. Громашевского и Г. М. Вайндраха) |
Возникающий при нападении вши зуд ведет к расчесам и втиранию фекальных масс насекомого и содержащихся в них риккетсий в микротравмы кожи. Этот процесс заражения человека сыпным тифом обычно называют специфической контаминацией. Опасность распространения сыпного тифа возрастает еще и потому, что вошь вынуждена покидать больного, поскольку высокая температура тела (лихорадка) для нее не оптимальна: она становится более активной и выползает на поверхность одежды.
Ряд авторов допускает возможность циркуляции риккетсий Провачека за счет не только платяной, но и головной вши. Эта точка зрения базируется на данных удачного экспериментального заражения головной вши риккетсиями Провачека. Однако надо отметить, что заражаемость ГОЛОВ
ных вшей в экспериментальных условиях не столь эффективна, как это наблюдается при заражении платяных вшей. И концентрация риккетсий в организме головной вши ниже, и количество их в фекальных массах головных вшей меньше, чем у платяных вшей. Но главное в другом: все эпидемиологические наблюдения показывают, что эпидемии сыпного тифа ассоциируются только с платяной вшивостью. В современных условиях, когда в некоторых местах регистрируется высокая завшивленность населения головной вошью и при этом имеются рецидивные формы сыпного тифа (болезнь Брилля), сыпной тиф не получает распространения. Итак, убедительных данных об эпидемической значимости головной вши пока нет.
Восприимчивость
Вопрос о восприимчивости людей к возбудителю сыпного тифа не может считаться решенным, поскольку нет экспериментальных данных об инфицирующих дозах. Имеется сообщение периода Первой мировой войны, в котором описывается заражение турецким врачом 310 здоровых русских военнопленных кровью сыпнотифозных больных, взятой в разгар болезни. Заболели 174 человека (56,13%), но надо учитывать, что в фекальных массах вшей риккетсий гораздо больше, чем их концентрация в крови больного. В конце 10-х — начале 20-х гг. XX в., когда в стране была тяжелейшая эпидемия сыпного тифа, сопровождавшаяся высокой летальностью (20% и выше), имела место циркуляция, несомненно, высоковирулентных риккетсий Провачека. В тот период в условиях массовой вшивости каждый человек мог заразиться в результате не одного, а многократного втирания контаминированных риккетсиями фекальных масс вшей, т. е. в то время с большой вероятностью происходило заражение людей большими дозами, причем вирулентных штаммов, возбудителя сыпного тифа. Несмотря на это, в исследованиях того времени и в последующем (табл. 19.3) были выявлены факты бессимптомного течения сыпнотифозной инфекции.
| Таблица 19.3
Динамика титров РСК и РИГА среди здоровых людей в очаге эпидемического сыпного тифа (А. Турсуков, 1953)
|
|||||||||||||||||||||||||||||||||||||||||||||||
По-видимому, инфицирующая доза для заражения человека должна быть не столь уж малой. Следует также отметить, что восприимчивость де-
тей заметно ниже, чем взрослых, это, в частности, проявилось в заметно более низкой в то страшное время летальности среди заболевших детей.
 |
Интенсивность
Сыпной тиф — это инфекция, заболеваемость которой приобретает большой размах при социальных катастрофах или в условиях низкого материального обеспечения населения. Именно этим объяснялась довольно высокая заболеваемость сыпным тифом населения, особенно сельского, в царское время. Но катастрофическое положение в стране, как уже говорилось, сложилось в конце Первой мировой войны, в период гражданской войны и последовавшей затем экономической разрухи. Поданным Федерального центра госсанэпиднадзора, в 1919 г. заболеваемость (инцидентность) составила 3400, в 1920 г. — 3410 на 100 тыс. населения. И. А. Добрейцер указывает, что в эту затянувшуюся эпидемию максимальный годовой показатель составил 6018 на 100 тыс. населения, а всего переболело не менее 10 млн человек. Следующая эпидемия сыпного тифа развилась в первой половине 30-х гг. XX в. (годы коллективизации сельского хозяйства и начала индустриализации страны), и наконец, последняя — в годы Великой Отечественной войны. В эту последнюю эпидемию, хотя антибиотиков еще не было, летальность была гораздо ниже, чем раньше — в среднем летальность составляла около 8%. В мире сейчас эпидемическое неблагополучие имеет место среди населения ряда африканских и латиноамериканских стран. В РФ, по данным Федерального центра госсанэпидназора, сейчас наблюдается в общем благополучие, причем уровень заболеваемости из года в год снижается (табл. 19.4).
| Таблица 19.4
Заболеваемость сыпным тифом, включая болезнь Брилля в РФ
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Динамика
В годы эпидемического неблагополучия наблюдалась четко выраженная зимняя или зимне-весенняя сезонность заболеваемости (рис. 19.4),
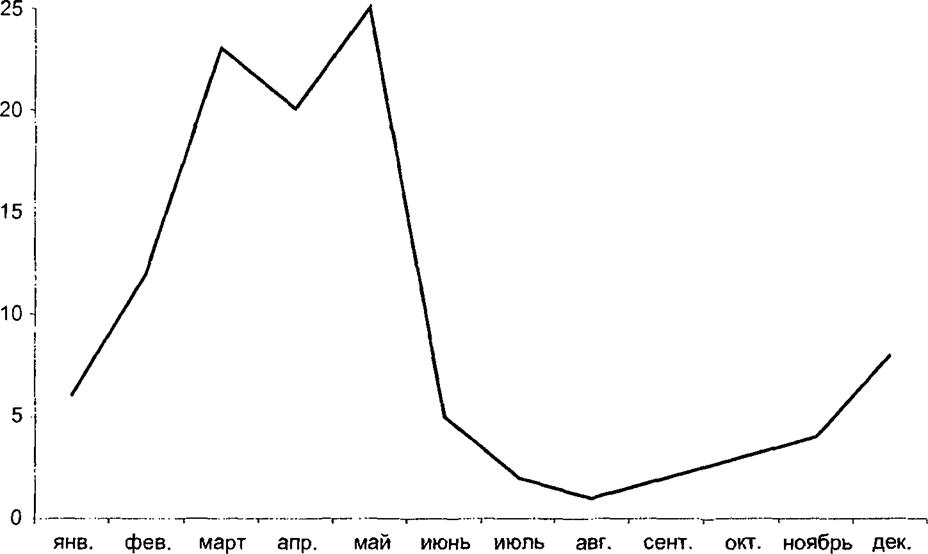
Рис. 19.4. Сезонность заболеваемости сыпным тифом (в % к годовому итогу) в действующей армии в 1942 г. (С. Е. Болдырев) |
Такая сезонность заболеваемости объясняется тем, что в это время устанавливается наиболее выраженная вшивость среди населения — в многослойной, утепляющей одежде создаются идеальные условия для существования платяных вшей, соответственно при появлении больных возникают и условия для развития сыпнотифозной инфекции как среди вшей, так и среди людей. В настоящее время, в связи с регистрацией главным образом болезни Брилля, какой-либо закономерности во внутригодовой заболеваемости не прослеживается.
Структура
В возрастной структуре заболеваемости произошли определенные изменения: в годы эпидемий максимальная заболеваемость приходилась на наиболее активную часть населения — 20—40 лет, в настоящее время в связи с доминированием рецидивных форм произошел сдвиг — заболеваемость регистрируется чаще всего среди лиц старших возрастных групп — 60 лет и старше.
Структура
В системе эпидемиологического надзора основное направление — это контроль за платяным педикулезом среди населения. Особенно важно следить за педикулезом среди групп риска — бомжей, беженцев, мигрантов и т. п. Выборочные осмотры других групп населения также необходи
мо проводить достаточно регулярно (дети, посещающие ясли, детские сады; дети, проживающие в детских домах, интернатах; в стационарах — при госпитализации больных и т. д.). Второе направление эпидемиологического надзора — это выявление среди населения больных сыпным тифом, в том числе болезнью Брилля. Это возможно при достаточной настороженности врачей, которые обязаны предположить (или исключить) сыпной тиф у лиц, лихорадящих 5 дней и более, особенно если имеются эпидемиологические предпосылки (группы риска в отношении педикулеза). Для диагностики необходимо привлекать иммунологические методы, особенно исследование одновременно парных сывороток (кровь, взятая в начале лихорадочного периода и через две примерно недели). В современных условиях без иммунологического подтверждения диагноз сыпного тифа, особенно первых случаев, не ставится Эпидемиологический надзор за сыпным тифом в настоящее время реализуется в системе оперативного эпидемиологического анализа.
Профилактические и противоэпидемические мероприятия
Мероприятия против сыпного тифа предусматривают обязательно изоляцию больного, госпитализацию с обязательной санитарной обработкой (мытье больного в ванной или под душем, дезинсекция одежды). В очаге проводится также полная санитарная обработка всех контактировавших (мытье под душем, дезинсекция одежды и постельных принадлежностей), дезинсекция в помещении (обработка инсектицидами мягкого инвентаря и мебели, влажная уборка всего помещения с использованием моющих растворов, содержащих инсектициды). За лицами, находившимися в очаге, устанавливается наблюдение в течение трех недель (при необходимости измерение температуры тела, клинический осмотр и т. д.), изоляция лиц, у которых подозревается заболевание. Кроме того, в очаге ведется постоянный тщательный контроль за возможностью появления вшивости
Учитывая возможность проявления болезни в легкой форме и даже развития инфекционного процесса бессимптомно, наличие нетяжелых трудно диагностируемых рецидивов (болезнь Брилля), приходится признать, что в современных условиях решить проблему борьбы с сыпным тифом с помощью мер, направленных против источника инфекции, по-видимому, не реально. Основное внимание должно быть сосредоточено на проведении совокупности санитарно-гигиенических и дезинсекционных мероприятий, направленных на борьбу с педикулезом (платяной вшивостью); несмотря на современные трудности (наличие мигрантов, беженцев, бомжей и т. п.) — это по существу ведущее направление в борьбе с сыпным тифом.
Во время Великой Отечественной войны были использованы для иммунизации ограниченных контингентов (например, в Красной Армии только офицерского состава и медицинских работников) убитые формол- вакцины. Эти препараты не дали противоэпидемического эффекта, однако клинические результаты были очевидны* среди привитых летальность была равна нулю В настоящее время имеется живая вакцина из штам-
ма Е, которая обладает хорошим профилактическим действием. Однако пока еще не удалось снизить вероятность развития специфических реакций на вакцинный штамм, поэтому предлагается комбинированная вакцинация (сначала убитая вакцина — затем живая), но это создает дополнительные трудности в системе специфической профилактики. Пока можно признать, что вакцинация может быть использована лишь при существенном осложнении эпидемической ситуации.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005