5.2.1. Интенсивность
Количество случаев заболевания, выраженное в абсолютных цифрах, может дать первое общее представление о значимости проблемы (например:
за
в 1993 г. в г. Н. зарегистрировано 12 случаев наркомании, а в 2003 — 1200 случаев), а также определить кратковременные тенденции (прежде всего, при расшифровке вспышек). Абсолютные цифры можно использовать при описании вспышек и проявлений заболеваний, возникших на тех территориях или в тех коллективах, где численность популяции за определенный период времени остается неизменной.
Однако, как правило, для оценки заболеваемости необходимо использовать относительные частотные показатели, которые, как уже было сказано, являются мерой вероятности события. Это унифицирует характеристику распространения различных заболеваний, т. е. позволяет сравнивать, сопоставлять события, изменяющиеся во времени и пространстве, а также в различных группах населения.
Среди частотных (интенсивных) показателей важнейшим надо считать инцидентность. В отечественной литературе чаще используется термин «заболеваемость», между тем это последнее понятие отражает не только показатель частоты, а скорее, используется в более широком понимании («есть заболеваемость», «высокая заболеваемость», «ожидается заболеваемость» и т. д.).
Именно в связи с неопределенностью термина «заболеваемость» целесообразно, когда речь идет о характеристике частоты события, употреблять принятый в международной практике термин «инцидентность». Этот термин может считаться синонимом «заболеваемости» только в тех случаях, когда последняя действительно предназначена для демонстрации частоты события. Кроме того, «инцидентность» является более удачным термином еще и потому, что применяется для обозначения частоты не только заболеваний, но и всех других явлений (исходов), которые изучает эпидемиология.
В общем виде показатель инцидентности представляет собой результат измерения частоты возникновения случаев заболевания в популяции риска, т. е. среди тех лиц, у которых существует вероятность возникновения данного заболевания. Для этого используются два основных показателя: кумулятивная инцидентность (КИ) и плотность инцидентности (ПИ).
Наиболее употребительным является показатель кумулятивной инцидентности, который рассчитывается как отношение количества случаев заболевания п, возникших («накопившихся» — отсюда «кумулятивная») за определенный период времени Т, к численности популяции риска N в тот же период времени (численность популяции к началу или к концу наблюдения, или полусумма этих значений). Именно этот показатель часто обозначают термином «заболеваемость». Формула для расчета кумулятивной инцидентности (слово «кумулятивная» обычно опускают) выглядит следующим образом:
КИ = —(х1СГ).
N
Множитель 10» служит лишь для того, чтобы получающийся показа-
гель не имел слишком много нулей после запятой, и просто облегчает
восприятие информации. Его упоминают, когда сообщают значение показателя, в качестве единицы измерения (на 100, на 1000, на 100 000 и т. п,). Например, если в популяции риска численностью 300 000 человек в течение года возникло 60 случаев заболевания, отношение п/Ы будет равно 0,0002. Если воспользоваться соответствующим множителем (105= 100 000), показатель КИ=20 случаев/100 тыс.
При расчете показателей кумулятивной инцидентности обязательно следует учитывать продолжительность временного интервала, в котором возникают учитываемые случаи. КИ может рассчитываться за год, за месяц, за любой другой промежуток времени, и, строго говоря, на самом деле формула для расчета кумулятивной инцидентности должна была бы выглядеть так;
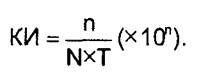 |
Например, по данным из приведенного выше примера, показатель кумулятивной инцидентности должен вычисляться (и представляться) следующим образом:

Поскольку КИ рассчитывается, как правило, за одну единицу времени (один год, один месяц), значение Т принято опускать. Точно так же поступают, если сравниваются показатели КИ, рассчитанные за один и тот же период (5 лет, 10 лет и т, п.). Однако при сравнении показателей, рассчитанных за разные периоды времени (лучше этого не делать вообще), следует иметь в виду, что различные значения Т не позволяют сравнивать показатели без приведения их к общему знаменателю.
Лишь при отсутствии какого-либо представления о характере риска имеет смысл использовать в знаменателе общую численность людей, находящихся (находившихся) на данной территории в данный период (момент) времени («численность населения»), как это часто делается в статистике. Иногда выбор знаменателя очевиден: вряд ли кому-либо придет в голову отнести количество вагинитов к численности популяции, представленной обоими полами, или число послеоперационных осложнений к общему количеству пациентов, включая леченных консервативными методами. Поэтому по меньшей мере странным кажется появление в официальных отчетах показателей, отражающих, например, частоту возникновения сепсиса новорожденных, при расчете которых в качестве знаменателя используется общая численность населения. Другими словами, знаменатель в показателе инцидентности, представляя численность популяции риска, не должен включать в себя лиц, вообще не имеющих риска возникновения заболеваний.
В случаях точечного (моментного) воздействия фактора риска (например, однократное употребление контаминированного пищевого продукта или хирургическая операция) показатель кумулятивной инцидентности является вполне удовлетворительной мерой частоты заболеваемости. Однако в случае, когда вероятность заболевания связывается со сроками
пребывания в месте риска заражения или если речь идет о зависимости от продолжительности действия факторов риска, различия в сроках воздействия факторов риска могут иметь важное значение при сравнении показателей, Например, на рис. 5.2 видно, что риск возникновения кате- тер-ассоциированных инфекций зависит не только от наличия катетера, но и продолжительности катетеризации.
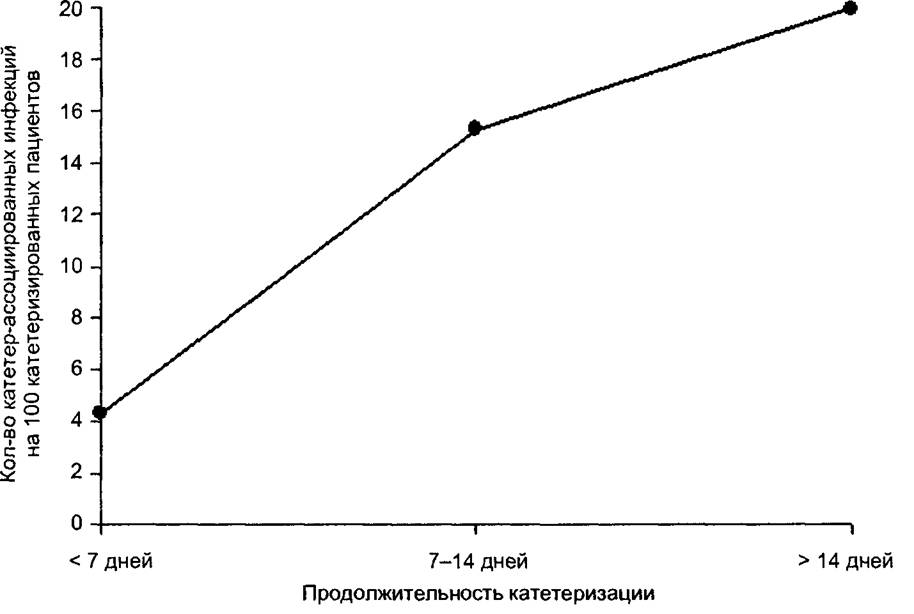
Рис. 5.2. Зависимость частоты возникновения инфекций кровотока от длительности катетеризации центральных вен |
В таких случаях используется показатель плотности инцидентности. Плотность инцидентности (темп инцидентности, «сила заболеваемости») измеряет частоту возникновения новых случаев заболевания (п), возникших за определенный период времени (период наблюдения), с учетом суммарного времени воздействия факторов риска, добавленного всеми членами популяции риска (рТ):
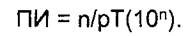
Чаще всего
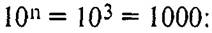 показатель рассчитывается на 1000 «чело
показатель рассчитывается на 1000 «чело
веко-дней», на 1000 дней госпитализации, на 1000 катетеро-дней, на 1000 дней искусственной вентиляции и т. п.
Каждый член популяции риска, у которого заболевание не возникло, добавляет в знаменатель все время (время риска), в течение которого он находился под действием фактора, способного вызвать данное заболевание. У заболевших для расчета знаменателя используется только время, проведенное в условиях экспозиции к фактору риска до возникновения заболевания. Время экспозиции к фактору после возникновения заболевания не учитывается, поскольку риск заболевания уже реализовался.

Рис. 5.3. Данные для расчета плотности инцидентности |
На рис. 5.3 приведены гипотетические данные, позволяющие проиллюстрировать расчет плотности инцидентности. Всего, судя по этим данным, было зарегистрировано 5 случаев заболевания, однако случай заболевания И не связан, по-видимому, с действием изучаемого фактора (отсутствует экспозиция к нему), поэтому значение числителя равно 4. Значение знаменателя должно быть равно сумме всего времени риска рТ, добавленного всеми членами популяции риска, т. е. рТА + рТБ + рТВ + + рТГ + рТЕ + рТЗ + рТК + рТЛ + рТМ (Д, Ж и И не экспонированы, поэтому ничего не добавляют в знаменатель). Расчет показателя будет выглядеть следующим образом:
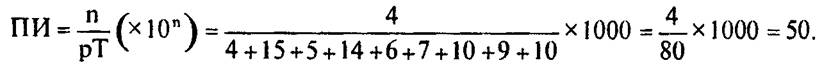 |
В тех случаях, когда кроме самого факта воздействия фактора большое значение имеет длительность экспозиции к нему, показатель плотности инцидентности обеспечивает более корректное сравнение показателей частоты возникновения заболеваний. Наиболее часто этот показатель используется при изучении эпидемиологии неинфекционных заболеваний и в госпитальной эпидемиологии. Диагностическая ценность показателя плотности инцидентности может быть продемонстрирована, например, по данным рис. 5 4.
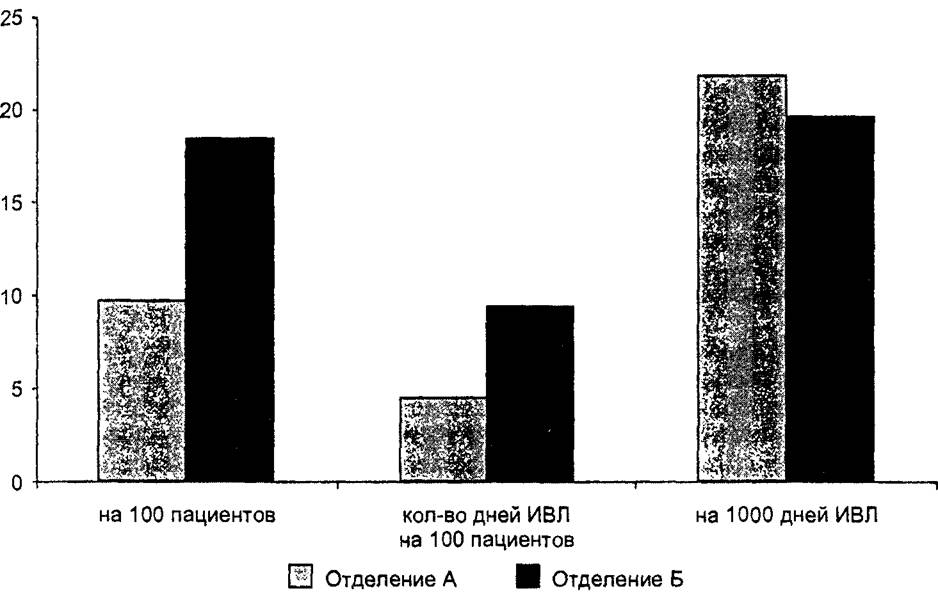
Рис. 5.4. Частота внутрибольничных инфекций нижних дыхательных путей в двух отделениях реанимации новорожденных |
На рис. 5.4 хорошо видно, что при сравнении показателей кумулятивной инцидентности инфекции нижних дыхательных путей (ИНДГТ), ассоциированных с искусственной вентиляцией легких (ИВЛ), рассчитанных на 100 пациентов, подвергшихся ИВЛ, оказалось, что частота ВБИ в отделении Б почти в два раза превышает соответствующий показатель в отделении А. Однако ИНДП — еще один пример заболеваний, при которых вероятность их возникновений тесно связана с продолжительностью воздействия основного фактора риска (в данном случае — ИВЛ). Оценка продолжительности ИВЛ в двух отделениях путем сравнения показателей, отражающих интенсивность использования ИВЛ (кол-во дней ИВЛ на 100 пациентов с ИВЛ) показала, что продолжительность искусственной вентиляции в отделении Б также почти в два раза превышает соответствующий показатель в отделении А.
Если рассчитать соответствующие показатели плотности инцидентности, то оказывается, что сравнение заболеваемости с учетом различий в продолжительности ИВЛ позволяет прийти к выводу, что риск ИНДП в двух отделениях на самом деле примерно одинаков
Еще одним важным достоинством показателя плотности инцидентности является то обстоятельство, что он позволяет решить проблемы, связанные с оценкой частоты заболеваний в изменяющихся по численности популяциях.
В отличие от показателей инцидентности, которые отражают частоту возникновения заболеваний, показатель превалентности используется для количественного описания состояния заболеваемости. Превалентность отличается от инцидентности тем, что учитывает не только те забо
левания, которые возникли за изучаемый период времени, а все, которые имеются в наблюдаемом периоде, т. е. описывает уровень распространенности болезни. При этом речь идет либо о достаточно коротком периоде времени (периодная превалентность), либо (гораздо чаще) о конкретном моменте времени (моментная или точечная превалентность). В количественном отношении показатель превалентности (П) определяется как отношение числа всех существующих в определенный момент (короткий период) времени случаев заболевания (Р) к численности популяции риска в этот же момент времени (К):
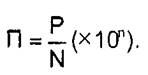
Термин «превалентность» имеет несколько синонимов, среди которых наиболее широко используются «распространенность», «иораженпость» и «болезненность». Применение термина «распространенность» (почти буквальный перевод англоязычного термина) не вызывает особых проблем, кроме сомнений по поводу целесообразности применения синонимов для обозначения одного и того же показателя в принципе. «Поражен- ность» наиболее часто используется паразитологами, при этом, к сожалению, при сообщении конкретных данных одни и те же показатели иногда именуются «пораженностью», а иногда — «заболеваемостью». Речь при этом в обоих случаях идет о пре валентности, и это еще одна причина, по которой следует весьма осторожно пользоваться термином «заболеваемость» для обозначения эпидемиологических показателей.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005
А так же в разделе «5.2.1. Интенсивность »
- Глава 3 эволюция ЭПИДЕМИОЛОГИЧЕСКИХ ПРИЕМОВ ИССЛЕДОВАНИЯ. СОВРЕМЕННАЯ СТРУКТУРА ЭПИДЕМИОЛОГИЧЕСКОГО МЕТОДА
- Глава 4 МЕТОД ЭПИДЕМИОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ ОЧАГОВ
- Глава 5 МЕТОД ЭПИДЕМИОЛОГИЧЕСКОГО АНАЛИЗА
- 5.1. Сбор эпидемиологических данных
- 5.2. Описательный этап
- 5.2.2. Динамика
- 5.2.3« Пространственная характеристика
- 5.2.4. Описание структуры заболеваемости и выявление групп риска
- 5.2.5. Формирование гипотез о возможных факторах риска
- 5.3. Аналитический этап
- 5.3.1« Приемы формальной логики
- 5.3.2. Приемы биостатистики
- 5.3.3. Когортные исследования
- 5.3.4. Исследование «случай-контроль»
- 5.3.5. Основные приемы статистики для анализа когортных исследований и исследований «случай-контроль»
- 5.4. Источники ошибок в эпидемиологических исследованиях и способы их устранения
- Глава 6 ЭКСПЕРИМЕНТАЛЬНЫЕ ПРИЕМЫ ИССЛЕДОВАНИЯ
- Глава 7 ИСПОЛЬЗОВАНИЕ ПРИЕМОВ ЭПИДЕМИОЛОГИЧЕСКОЙ ДИАГНОСТИКИ В ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЕ