Глава 22 ОБЩАЯ ХАРАКТЕРИСТИКА ВНУТРИБОЛЬНИЧНЫХ ИНФЕКЦИЙ
Внутрибольничная (нозокомиальная*) инфекция (ВБИ) — это любое инфекционное заболевание (состояние), возникшее в лечебно-профилактическом учреждении (ЛПУ), если оно отсутствовало у пациента до поступления в ЛПУ (даже в инкубационном периоде) и проявилось в условиях ЛПУ или в течение периода инкубации после выписки пациента. Случаи инфекционных заболеваний, возникшие до поступления в ЛПУ и проявившиеся или выявленные при поступлении (после поступления), называются заносами инфекции.
Госпитальные инфекции — любые инфекционные заболевания, приобретенные или проявившиеся в условиях стационара (сумма заносов и внутрибольничных инфекций).
Общим критерием для отнесения случаев инфекций к ВБИ является то, что их возникновение связано с оказанием медицинской помощи. Именно поэтому к ВБИ относят не только случаи инфекции, возникающие в условиях медицинского стационара (больницы или родильного дома), но и связанные с оказанием медицинской помощи в амбулаторно-поликлинических учреждениях или на дому, а также случаи инфицирования медицинских работников, возникшие в результате их профессиональной деятельности.
Инфекции, связанные с осложнением или продолжением инфекций, уже имевшихся при поступлении, как уже сказано, не являются внутрибольничными В то же время развитие симптомов инфекции иной локализации или появление нового возбудителя в месте локализации существующей инфекции расценивается как ВБИ.
Определенная доля внутрибольничных инфекций не является предотвратимой в современных условиях. Однако оценка степени риска воз-
никновения случая ВБИ (даже если он был весьма высоким) не должна помешать регистрации инфекции как внутрибольничной, если данный случай удовлетворяет приведенным выше критериям внутрибольничной инфекции. Не следует, как это в течение долгого времени было принято в нашей стране, относить к ВБИ только те инфекции, которые ассоциируются с ошибками медицинских работников. Смысл эпидемиологического изучения ВБИ заключается не в поиске виновных, а в установлении объективных факторов риска возникновения ВБИ для разработки и коррекции профилактических и противоэпидемических мероприятий.
История
Проблема ВБИ (если использовать современную терминологию) возникла на заре зарождения цивилизации и была связана прежде всего с ведением бесконечных войн. Раненые в боях собирались (переносились) в одно место (в постройки, палатки, на открытой местности), где проводились мероприятия, главным образом такие, которые теперь называются хирургическим вмешательством. В таких условиях раненые, которые подвергались каким-то воздействиям или оставленные без лечения, как правило, заражались различными микроорганизмами, вызывавшими гнойные осложнения. Это и были первые внутрибольничные инфекции. Борьба с такими осложнениями, которая велась в условиях боевых действий войск, чаще всего была безуспешной. Об этом, в частности, в 1866 г. говорил, подводя итоги опыта работы военных медиков в Крымскую войну, Н. И. Пирогов. В условиях войн, особенно связанных с участием большого количества войск, концентрация раненых на пунктах оказания медицинской помощи была весьма значительной, явно не адекватной возможностям медиков того времени. Но и в условиях мирного времени создание больниц всегда опаздывало и не соответствовало реальным потребностям населения. Это вело к перегрузке лечебных учреждений, что сопровождалось, на фоне уровня знаний медиков того времени, возникновением множества инфекционных заболеваний. Медики постепенно подходили к выяснению причин возникновения инфекционных заболеваний, в том числе гнойных осложнений, и разработке мер борьбы.
Наиболее эффективно развивалась борьба с ВБИ, вызванными патогенными микроорганизмами. Особенно много в этом отношении было сделано в последней четверти XIX в. и первой четверти XX в Создание индивидуальных боксов в стационарах обеспечивало изолированную систему лечения больных воздушно-капельными инфекциями, разработка дезинфекционных мероприятий в отношении выделений больных при кишечных инфекциях, борьба со вшивостью при паразитарных тифах и ряд других мер привели к успеху в работе. ВБИ, вызванные патогенными агентами, сейчас при нормально организованной современной системе борьбы не являются такой уж опасной, неразрешимой проблемой Лишь при возникновении среди населения эпидемий гриппа, особенно вызванного новыми разновидностями вируса, трудно избежать заносов и развития ВБИ (но и при гриппе проводятся необходимые, часто небезуспешные мероприятия).
С другой стороны, в отношении гнойно-септических инфекций достижения до сих пор не столь очевидны, хотя первые успехи в выявлении причин их возникновения относятся к середине XIX в.
В 1843 г. Оливер Уэнделл Холмс впервые пришел к выводу, что врачи и средний медперсонал заражают своих пациентов «послеродовой лихорадкой» посредством немытых рук, а в 1847 г. Игнац Земмельвейс провел одно из первых в истории эпидемиологии аналитическое эпидемиологическое исследование и убедительно доказал, что деконтаминация рук медицинского персонала является важнейшей процедурой, позволяющей предупредить возникновение внутрибольничных инфекций. Именно открытия Земмельвейса, наряду с появившимися вскоре основополагающими работами Л. Пастера, Дж. Листера, Ф. Найнтингейл, Н. И. Пирогова и др., положили начало современным представлениям о мерах профилактики инфекции в области хирургического вмешательства (ИОХВ).
Эйфория, вызванная появлением антибиотиков в 40-х гг. XX в., быстро уступила место озабоченности, связанной с появлением антибиотикорезистентных микроорганизмов (рис. 22.1), и привела к пониманию необходимости комплексного подхода к решению проблемы ВБИ. Уже в середине прошлого столетия появились первые программы эпидемиологического наблюдения за ВБИ. Начиная с 1980-х гг., основной акцент сместился с традиционных гигиенических аспектов профилактики ВБИ (которые, безусловно, не утратили своего значения) на разработку эпидемиологически безопасных методов ухода за пациентами. Прогресс в области медицинских технологий и высокие расходы, связанные с возникновением ВБИ, потребовали внедрения современных технологий повышения качества медицинской помощи; начиная примерно с 90-х гг. прошлого столетия активизировались исследования, направленные на изучение экономических аспектов проблемы ВБИ.
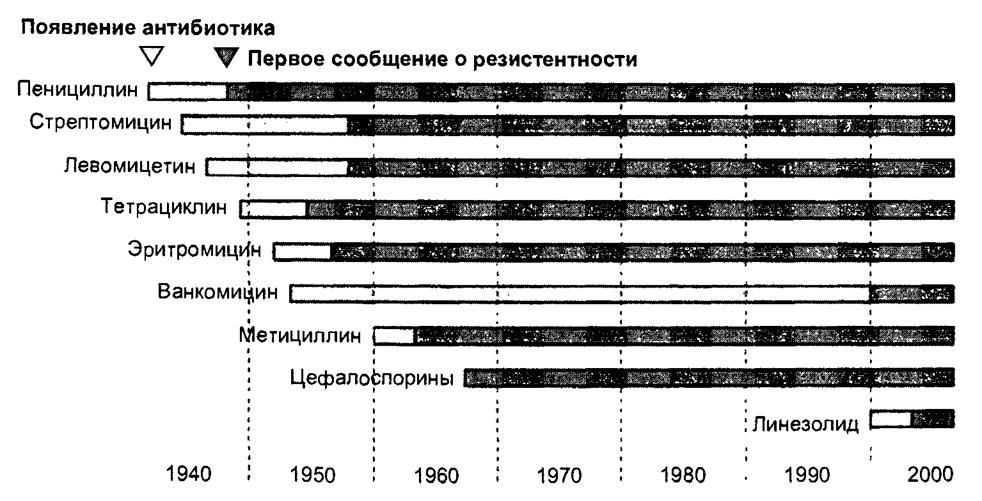
Рис. 22.1. Формирование резистентности к антибиотикам у Staphylococcus aureus |
Актуальность
Актуальность проблемы внутрибольничных инфекций определяется широким распространением их в медицинских учреждениях различного профиля и значительным ущербом, наносимым этими заболеваниями здоровью населения. ВБИ не просто определяют дополнительную заболеваемость: они увеличивают продолжительность лечения и приводят к возрастанию расходов на госпитализацию, вызывают долговременные физические и неврологические осложнения, нарушение развития, нередко приводят к гибели пациентов.
Внутрибольничные инфекции продолжают оставаться одними из наиболее частых осложнений у госпитализированных больных. Например, в США они являются четвертой по частоте причиной летальности, после болезней сердечно-сосудистой системы, злокачественных опухолей и инсультов. Исследование превалентности, проведенное под эгидой ВОЗ в 55 больницах 14 стран мира, показало, что в среднем 8,7% (3—21 %) госпитализированных пациентов имели ВБИ. В любой момент времени более 1,5 млн людей во всем мире страдают от инфекционных осложнений, приобретенных в ЛПУ. По данным официальной статистики, в России в 1997 г. было зарегистрировано 56 тыс. больных ВБИ, хотя их предполагаемое число составило 2,5 млн.
В зависимости от действия различных факторов, частота возникновения ВБИ колеблется в среднем от 3 до 5%, в некоторых группах пациентов высокого риска эти показатели могут быть на порядок выше. По данным исследования, проведенного в Великобритании, ВБИ возникают у 9% госпитализированных больных, являются непосредственной причиной 5000 летальных исходов в год и способствуют возникновению еще 15 000 таких же исходов, при этом ежегодный материальный ущерб составляет примерно 1 млрд долларов.
Тяжесть ситуации усугубляется тем, что возникновение ВБИ приводит к появлению и распространению резистентности к противомикроб- ным препаратам, при этом проблема антибиотикорезистентности выходит за пределы медицинских учреждений, затрудняя лечение инфекций, распространяющихся среди населения.
Возбудители
Примерно 90% всех ВБИ имеют бактериальное происхождение. Вирусы, грибы и простейшие, а также эктопаразиты встречаются значительно реже. Попытка суммировать представления о микробной этиологии ВБИ не отражает всего многообразия и сложности их этиологической структуры. Некоторые из микроорганизмов (например, стафилококки, эшери- хии, клебсиеллы, синегнойная палочка и др.) вызывают разные клинические формы ВБИ, другие выделяются только при определенных клинических состояниях (анаэробные микроорганизмы, например, встречаются преимущественно как возбудители ВБИ при глубоких инфекциях мягких тканей или при интраабдоминальных хирургических инфекциях). Некоторые возбудители поражают преимущественно определенные группы
пациентов (парвовирус В19, вирусы кори, краснухи, ветряной оспы и эпидемического паротита в педиатрической практике; хламидии, микоплазмы, стрептококки группы В у новорожденных и родильниц и т. п.). Различия в экологических свойствах возбудителей ВБИ, среди которых присутствуют все возможные варианты (от облигатных внутриклеточных паразитов до свободноживущих микроорганизмов), также могут быть весьма существенными, определяя, в свою очередь, соответствующие особенности механизма развития эпидемического процесса в ЛПУ.
В табл. 22.1 представлена группировка возбудителей ВБИ, в основе которой лежат эпидемиологические аспекты. Эта группировка отнюдь не претендует на право классификации возбудителей ВБИ, однако для эпидемиологов является полезной.
Первая группа — патогенные агенты — возбудители традиционных инфекций, не имеют в госпитальных условиях специфических черт. Они получают, как правило, большее распространение в стационарах в связи с высокой концентрацией и тесным общением в лечебном учреждении госпитализированных больных. Не исключено, что в какой-то степени сказывается и пониженная обшая резистентность организма. Вторая подгруппа среди патогенных микроорганизмов также отражает интенсификацию в больницах процессов, которые могут быть и вне лечебного учреждения. Но в данном случае речь идет об интенсификации ятрогенного действия — медицинских вмешательств. В связи с тем, что госпитальный процесс является кратковременным эпизодом в циркуляции этих возбудителей, формирование вирулентных штаммов, опасных для госпитальных больных, не успевает произойти.
Вторая группа — это облигатные паразиты, но их патогенность более всего проявляется в госпитальных условиях. Разбираемая группа микроорганизмов вызывает заболевания, которые, в основном, регистрируются среди больничных контингентов. Связано это в первую очередь с пониженной сопротивляемостью организма госпитализированных больных и в определенной степени — с реализацией путей передачи, которые имеют определенный специфический характер. В таких условиях возможно формирование госпитальных штаммов.
Но наиболее специфична для стационаров третья группа — условно- патогенные микроорганизмы (УПМ), Возникновение и распространение заболеваний, вызванных УПМ, целиком и полностью определяются причинами, которые действуют лишь в госпитальных условиях.
Уже упоминалось, что условно-патогенные микроорганизмы могут вызвать сходные заболевания и по характеру патологического процесса, и по локализации. Однако это совсем не значит, что у них не проявляются определенные специфические характеристики.
Среди специалистов бытовало мнение, что имеет место смена возбудителей (УПМ) ВБИ. Утверждалось, что на смену золотистому стафилококку пришла синегнойная палочка и т. д. Однако современные данные показывают, что речь идет не о закономерной смене возбудителей ВБИ, а их способности существовать в условиях медицинских отделений, специализирующихся на лечении больных с определенной патологией.
Группировка возбудителей внутрибольничных инфекций с учетом эпидемиологических данных
Таблица 22,1
|
Так, в хирургических стационарах общего профиля доминирует кишечная палочка, в урологических — кишечная палочка, протеи, синегнойная палочка, клебсиеллы, в травматологических — золотистый стафилококк, синегнойная палочка, протеи и т. п. При этом иногда наблюдается более или менее четкая закономерность смены возбудителя в ране: стафилококк — затем синегнойная палочка.
Циркулирующие в стационарах возбудители ВБИ постепенно формируют так называемые госпитальные штаммы, т. е. штаммы наиболее эффективно адаптированные к местным особенностям того или иного отделения.
Главной особенностью госпитальных штаммов является повышенная вирулентность (во всех случаях это первая и главная особенность госпитального штамма), а также специфическая адаптация к используемым лечебным препаратам (антибиотики, антисептики, дезинфектанты и т. п.). В настоящее время сложилась система, по которой о госпитальном штамме судят по спектру устойчивости к антибиотикам. Это удобная и доступная в практических условиях система контроля формирования госпитального штамма возбудителями ВБИ, поскольку имеются неопровержимые данные о связи между используемыми антибиотиками в стационаре и спектром резистентности возбудителей. Но при этом надо иметь в виду, что такие штаммы оказываются чрезвычайно опасными не только из-за устойчивости к лечебным препаратам, но и в связи с их повышенной (причем иногда значительно) вирулентностью (у них меньшая инфицирующая доза, приобретены дополнительные факторы патогенности и т. д.).
Итак, госпитальный штамм — это штамм, который в процессе циркуляции адаптировался к условиям стационара, т. е. приобрел большие возможности к паразитированию, специфичному для больных данного стационара, а именно, вирулентность, устойчивость к неблагоприятным внешним факторам, также специфичным для данного стационара, и способность вызывать групповые внутрибольничные случаи заболеваний.
Госпитальные штаммы в результате устойчивой циркуляции в лечебном учреждении приобретают дополнительные внутривидовые характеристики, позволяющие эпидемиологам устанавливать эпидемиологические связи между пациентами, определять пути и факторы передачи.
Условно-патогенные микроорганизмы вызывают основную часть ВБИ. В отечественной литературе для обозначения внутрибольничных инфекций, вызываемых УПМ, часто используется термин «гнойно-септические инфекции» (ГСИ), хотя этот термин иногда вызывает недоумение клиницистов (гнойное отделяемое не всегда сопровождает течение инфекции, вызванной УПМ). Причина доминирования условно-патогенных микроорганизмов в этиологической структуре ВБИ заключается в том, что именно в госпитальных условиях условно-патогенные микроорганизмы встречают те самые условия, которые обеспечивают их способность вызывать клинически выраженные заболевания (табл. 22.2).
Часть П. ЭПИДЕМИОЛОГИЯ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
| Таблица 22.2
Условия, в которых условно-патогенные микроорганизмы способны вызвать заболевание, и особенности госпитальной среды, которые способствуют реализации этих условий
|
||||||||||
При изучении ВБИ и разработке соответствующих мероприятий, помимо многообразия видовой структуры УПМ, необходимо учитывать и внутривидовые различия возбудителей. Одним из ключевых свойств, определяющих такие различия, является устойчивость микроорганизмов к противомикробным препаратам, прежде всего антибиотикам (табл. 22.3).
Некоторые резистентные штаммы УПМ представляют угрозу в основном для определенных групп пациентов высокого риска (резистентные грибы для пациентов с нейтропенией, резистентные штаммы Р. aeruginosa для пациентов отделений реанимации и т. п.), другие (например, энтеробакте-
рии, продуцирующие бета-лактамазы широкого спектра действия, или ван- комицин-резистентные энтерококки) имеют более широкое распространение, Наибольшее опасение вызывают резистентные варианты золотистого стафилококка (прежде всего, метициллин- (оксациллин) резистентные стафилококки, МRSА), которые в последнее время представляют угрозу не только для госпитализированных пациентов, но и для населения за пределами стационаров.
| Таблица 22.3
Резистентность некоторых клинически значимых возбудителей ВБИ
|
Механизм развития эпидемического процесса
Источники инфекции
Основными категориями источников инфекции при ВБИ (табл. 22.4) являются пациенты (иногда — посетители ЛПУ), объекты окружающей среды и медицинские работники. Следует заметить, что понятие «источник инфекции» по отношению к окружающей среде в госпитальной эпидемиологии трактуется более свободно, нежели применительно к традиционным сапронозам в общей эпидемиологии. Так, например, если заражение ВБИ связано с размножением синегнойной палочки во флаконе с раствором для внутривенного вливания или в увлажнителе аппарата для искусственной вентиляции легких, эти объекты рассматриваются не только и не столько как факторы передачи, но и как источники инфекции.
| Таблица 22.4
Основные категории источников инфекции в ЛПУ и их особенности
¥ Подробнее об этом см. ниже, в разделе «Пути и факторы передачи» |
Пути и факторы передачи
Как уже отмечалось, при традиционных внутрибольничных инфекциях в ЛПУ могут реализоваться естественные, эволюционно сложившиеся механизмы передачи. Эффективность реализации естественных механизмов передачи может быть даже выше, чем за пределами ЛПУ. В качестве примера достаточно упомянуть вспышки шигеллезов в российских психиатрических стационарах, связанные с высокой скученностью и несоблюдением элементарных правил гигиены, или бурно протекающие вспышки норовирусных* инфекций в стационарах общего профиля, часто возникающие в последние годы в западноевропейских странах. Жертвами таких вспышек становятся сотни пациентов и медицинских работников.
Хотя при традиционных ВБИ в большинстве случаев действуют те же пути передачи, что и за пределами стационара, иногда возникают ситуации, в которых заражение происходит необычным образом. Например, при тех же норовирусных инфекциях персонал, ухаживающий за больными, рискует заразиться «воздушно-капельным» путем, связанным с генерацией так называемых «рвотных аэрозолей».
Пути передачи, реализация которых связана не с эволюционно сложившимся механизмом передачи, а с лечебно-диагностическим процессом в ЛПУ, и специфичные для госпитальных условий, принято называть искусственными. Очевидным примером является заражение традиционными инфекциями при гемотрансфузиях (ВИЧ, вирусные гепатиты В, С, Э, малярия и др.) или инъекциях. Более того, долгое время было принято считать, что реализация искусственных путей заражения вирусным гепатитом В, например, в ситуациях, связанных с оказанием медицинской помощи, является главным и чуть ли не единственным обстоятельством, обеспечивающим поддержание эпидемического процесса этой инфекции.
Внутрибольничные инфекции, вызываемые условно-патогенными микроорганизмами, могут быть связаны как с экзогенным заражением (которое связано преимущественно с реализацией искусственных путей передачи), так и эндогенным инфицированием, которое в ряде стационаров может преобладать над экзогенным.
При эндогенных инфекциях заражение связано с собственной (нормальной, постоянной) микрофлорой пациента или флорой, приобретенной пациентом в условиях ЛПУ (и которая длительно колонизирует пациента). При этом инфекция возникает в связи с действием факторов лечебно-диагностического процесса в том же биотопе или других биотопах (транслокация). Примером может служить возникновение инфекции в области хирургического вмешательства при попадании в рану микроорганизмов, заселяющих кожу пациента или его кишечник. Иногда возможны варианты эндогенного инфицирования, при котором смена биотопов потенциальными возбудителями подразумевает попадание микроорганизмов за пределы определенного биотопа, когда его собственная флора
переносится из одного участка организма в другой руками пациента или медицинского персонала.
Экзогенные инфекции могут быть связаны как с реализацией естест- венных путей передачи (пищевой, водный, контактно-бытовой, воздушно-капельный, воздушно-пылевой и др.), так и с искусственными путями, которые преобладают. Искусственные пути передачи классифицируются так же, как и естественные, по конечному фактору передачи, Строгой классификации не существует, выделяют контактный путь передачи (наиболее близкий к естественному путь передачи, факторами передачи являются руки медицинского персонала и предметы ухода за пациентами), инструментальный, аппаратный, трансфузионный и др.
Хотя, как уже отмечалось, роль медицинских работников в качестве источников инфекции относительно невелика, важнейшим фактором передачи инфекции являются руки медицинского персонала. Наибольшее эпидемическое значение имеет транзиторная (неколонизирующая) микрофлора, приобретаемая медицинским персоналом в процессе работы в результате контакта с инфицированными (колонизированными) пациентами или контаминированными объектами окружающей среды. Частота обнаружения условно-патогенных и патогенных микроорганизмов на коже рук медперсонала может быть очень высокой, количество микроорганизмов также может быть весьма велико (табл. 22.5). Во многих случаях возбудители ВБИ, выделяющиеся от пациентов, не обнаруживаются нигде, кроме рук персонала. Все время, пока эти микробы сохраняются на коже, они могут передаваться пациентам при контакте и контаминировать различные объекты, способные обеспечить дальнейшую передачу возбудителя.
| Таблица 22.5
Контаминация рук/перчаток медицинского персонала при выполнении некоторых медицинских манипуляций  |
Восприимчивость
Как уже отмечалось, для возникновения ВБИ существенное значение имеет неполноценность и даже отсутствие местного иммунитета. В определенной степени это зависит от характера предшествовавшей патологии, оперативного вмешательства и проводимых медицинских манипуляций. При этом принято оценивать вмешательства по агрессивности (степень повреждающего действия на ткани и органы пациента) и инвазивности (глубина проникновения в органы и ткани пациента, прежде всего в те, которые являются «закрытыми» по отношению к окружающей среде).
Что касается так называемой иммуносупрессии (еще один термин, который обычно используется в данном контексте — иммунодефицитное состояние), то значимость ее измерить трудно, хотя этот фактор традиционно (и, по-видимому, справедливо) фигурирует в списках факторов риска применительно к ВБИ. Надежные данные, позволяющие считать, что настолько широко понимаемая иммуносупрессия ассоциирована с повышенным риском ВБИ, отсутствуют, хотя наличие такой связи кажется очевидным. Даже данные о повышении риска при назначении глюкокортикоидов довольно противоречивы: некоторые исследования не обнаружили вообще никакой связи. Данные о дифференциальном риске в связи с заболеванием СПИД оценивать трудно, однако на ранних стадиях иммуносупрессия имеет преимущественно клеточный характер, позволяя предположить ее ограниченное влияние на риск ВБИ. Прямой вопрос о том, являются ли мероприятия, направленные на повышение иммунного статуса, эффективными, остается невыясненным.
Проявления эпидемического процесса
Интенсивность
Интенсивность эпидемического процесса при ВБИ зависит от многих факторов (данные о частоте основных клинических форм ВБИ приведены ниже в соответствующих разделах учебника). При изучении интенсивности ВБИ следует понимать, что суммарные оценки частоты их возникновения имеют смысл в основном для представления об актуальности проблемы. Для того чтобы данные об интенсивности эпидемического процесса имели практическое применение, необходимо измерение инцидентности и превалентности ВБИ с учетом микроэкологических особенностей ЛПУ различного профиля (рис. 22.2), особенностей разных групп пациентов, многообразия факторов, влияющих на риск возникновения инфекции.
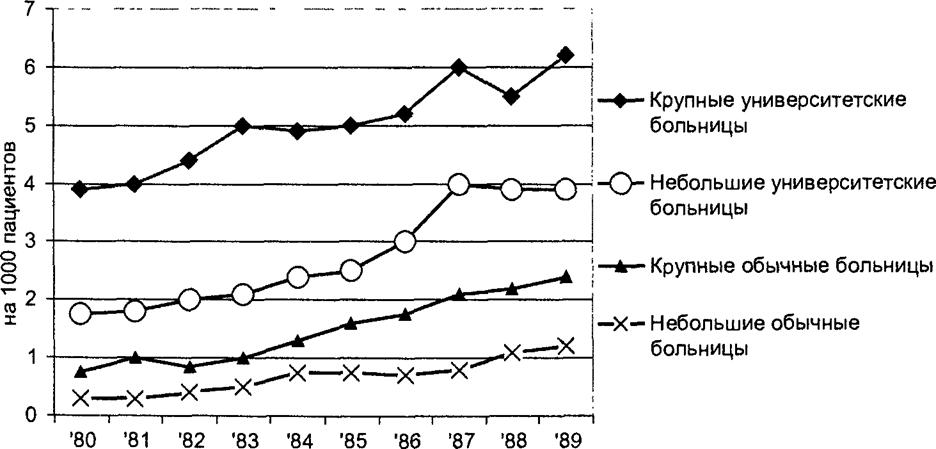
Рис. 22.2. Частота внутрибольничных инфекций кровотока в зависимости от типа ЛПУ (Вапегjее и соавт., 1991) |
Динамика
Для динамики ВБИ могут быть характерны все основные формы ее проявления: многолетние тренды (см. рис. 22.2), сезонные вариации и случайные подъемы заболеваемости (вспышки). При изучении динамики ВБИ, наряду с факторами, определяющими изменения интенсивности заболеваемости во времени, свойственными традиционным инфекциям, необходимо принимать во внимание изменения в ходе лечебно-диагностического процесса, тенденции развития антибиотикорезистентности и многие другие факторы.
Структура
Как уже отмечалось, особенностью ВБИ, вызванных условно-патогенными микроорганизмами, является их клинический и этиологический полиморфизм. Один и тот же возбудитель может вызывать самые различные клинические формы заболевания, а одна и та же клиническая форма может быть вызвана самыми разными условно-патогенными микроорганизмами.
Ведущими формами ВБИ являются четыре основные группы инфекций:
• инфекции мочевыводящих путей,
• инфекции в области хирургического вмешательства,
• инфекции нижних дыхательных путей,
• инфекции кровотока.
Пример распределения ВБИ по локализации представлен на рис. 22.3, однако следует иметь в виду, что структура ВБИ по локализации, как и распределение случаев ВБИ по другим переменным, может варьировать в значительной степени в зависимости от многообразия факторов, определяющих риск возникновения ВБИ в конкретных условиях.
Пространственная характеристика
Риск возникновения ВБИ сильно отличается в зависимости от профиля ЛПУ. Отделениями наиболее высокого риска являются отделения реанимации и интенсивной терапии, ожоговые отделения, онкогематологические отделения, отделения гемодиализа, травматологические отделения, урологические отделения и другие отделения, в которых велика интенсивность выполнения инвазивных и агрессивных медицинских манипуляций и/или в которых госпитализированы высоковосприимчивые пациенты.
Внутри отделений больниц местами повышенного риска заражения ВБИ являются помещения, в которых выполняются наиболее рискованные манипуляци
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005