Глава 27 ВНУТРИБОЛЬНИЧНЫЙ САЛЬМОНЕЛЛЕЗ
Определение
Внутрибольничный сальмонеллез — острая антропонозная инфекция, обусловленная полирезистентными к антибиотикам вариантами возбудителей и характеризующаяся преимущественным поражением кишечника с развитием синдрома интоксикации. Имеет место бактерионосительство — как форма проявления инфекции.
По мере накопления данных об эпидемическом процессе сальмонеллезов стало очевидным, что у некоторых возбудителей возможен антропонозный цикл развития.
|Возбудитель
Анализ 52 вспышек внутрибольничного сальмонеллеза, зарегистрированных на территории России в 1976—1983 гг. (Кафтырева Л. А., 1999) показал, что возбудителями внутрибольничного сальмонеллеза являлись представители пяти сероваров сальмонелл: S. typhimunum (35 вспышек), S. haifa (6 вспышек), S. infantis (2 вспышки), S. panama (2 вспышки), S. enteritidis (3 вспышки).
Возбудители внутрибольничного сальмонеллеза характеризуются гетерогенностью фенотипических и генотипических свойств, полирезистентностью к антибиотикам, неоднородностью по серологическим и ферментативным признакам, по фаготиповой принадлежности, спектрам устойчивости к антибиотикам и плазмидному профилю. Все эти свойства могут быть использованы в целях эпидемиологического маркирования штаммов и дифференциальной диагностики антропонозных и зоонозных вариантов.
В табл. 27.1 представлены основные дифференциальные признаки, по которым возможно определить зоонозный и антропонозный вариант
S. typhimunum.
Существует мнение, основанное на фундаментальных научных микробиологических исследованиях, что «зоонозные» варианты сальмонелл в процессе циркуляции в стационарах теряют плазмиды вирулентности (по отношению к белым мышам) и приобретают R-плазмиды антибиоти- корезистентности. Как показано в табл. 27.1, госпитальные штаммы
S. typhimunum (биовар IIR) не содержат плазмиды вирулентности, не
вызывали гибели мышей, содержали R-плазмиды и обладали множественной устойчивостью к антибиотикам.
Таблица 27.1
Сравнительное изучение штаммов S.typhimurium, которые были выделены при эпизоотиях и при пищевых токсикоинфекциях — с одной стороны, и при ВБИ было осуществлено В. А. Арбузовой. Эти исследования с применением генетических приемов были продолжены Л. А. Кафтыревой. Дифференциация штаммов оказалась возможной по культуральным, некоторым биохимическим признакам, но главное различие — штаммы, выделенные при ВБИ, не обладали вирулентностью для белых мышей (табл. 27.1).
Эпидемиологические данные свидетельствуют, что штаммы, потерявшие вирулентность для белых мышей, приобрели высокую вирулентность для человека. Эпидемиологические наблюдения показывают, что зоонозный сальмонеллез у человека возможен только при пищевых токсикоинфекциях, т. е. при очень высокой инфицирующей дозе. В отличие от этого антропонозный госпитальный сальмонеллез возникает при заражении через различные предметы при уходе за пациентами, через руки персонала, т. е. заражение происходит от заметно меньших доз. Кроме того, госпитальные штаммы имеют выраженную резистентность к различным антибиотикам. Поэтому и высказывалось мнение, что появление возбудителей ВБИ — результат широкого применения антибиотиков. Э. М. Новгородская, В. А. Арбузова и ряд зарубежных авторов обнаружили возбудителей ВБИ еще до активного использования антибиотиков. Кроме того, надо иметь в виду, что госпитальные штаммы, выделенные в различных стационарах ряда стран, обладали существенными отличиями между собой по плазмидному профилю (по R-плазмидам).
Обращает внимание также то, что госпитальные штаммы не обладают чувствительностью ко всем сальмонеллезным фагам. Потребовались большие и кропотливые исследования, которые позволили найти фаг, обладающий активностью в отношении госпитальных штаммов (в частности фаг 20 Тбилисского ИВСа), Имеются все основания предполагать, что формирование госпитальных штаммов — это результат заражения не столько 11-плазмидами, сколько умеренным фагом, ведущим к лизогенности бактерий (потере чувствительности к собственному фагу и множеству других).
Умеренные фаги, как известно, внедряют свой генетический материал в хромосому, в отличие от плазмид, которые находятся в цитоплазме (вне ядра). По-видимому, в этом объяснение обилия плазмидных профилей. Я-плазмиды — это сопутствующий, влияющий на лечебные мероприятия фактор, но не ответственный за кардинальную трансформацию биологических свойств.
Важно отметить, что определение плазмидного профиля служит эпидемиологическим целям, поскольку позволяет устанавливать эпидемические связи.
Большинство исследователей отмечают значительную устойчивость сальмонелл к воздействию физических и химических факторов. Они обладают высокой устойчивостью к высушиванию (сохраняют жизнеспособность в комнатной пыли до 80 дней), к низким температурам. Определенные штаммы микроорганизмов этого рода в условиях стационара обладают повышенной устойчивостью к дезинфектантам.
Механизм развития эпидемического процесса
Источник инфекции
Источниками инфекции являются больные манифестными формами и бактерионосители.
Инкубационный период составляет 1—7 дней. Наиболее высокие показатели заболеваемости отмечаются в хирургических и реанимационных отделениях. Особенностью внутрибольничного сальмонеллеза является разнообразие локализации патологического процесса: дыхательные пути, мочевыводящие пути, кровь, раны и т. п. Преобладающей клинической формой является гастроинтестинальная (до 75%). Наряду с этим достаточно часто в госпитальных условиях отмечается генерализация процесса — в 10—25% случаев (Акимкин В. Г., 1998 г.).
Пути передачи
Классический «зоонозный» вариант сальмонеллеза характеризуется фекально-оральным механизмом передачи и ведущим пищевым путем передачи. Что же касается внутрибольничных сальмонеллезов, то они характеризуются многообразием путей и факторов передачи. Ведущее место принадлежит контактному пути передачи через руки персонала, общие предметы ухода за больными. В пользу этого пути передачи свидетельствуют постепенное развитие эпидемического процесса, длительное существование очагов.
еэе
Другой путь передачи — воздушно-пылевой. Впервые роль этого пути передачи была показана Э. М. Новгородской (1957 г.). К настоящему моменту накоплены многочисленные данные в пользу воздушно-пылевого пути передачи, а именно: выявление сальмонелл в зеве больных, в воздухе и пыли госпиталей, наличие воспалительного процесса в легких, характер развития эпидемического процесса, специфичный для этого типа эпидемий.
Описаны вспышки внутрибольничного сальмонеллеза, во время которых возбудитель передавался искусственными путями — через дыхательную аппаратуру, катетеры, эндоскопы, инструменты и т. п.
Восприимчивость
Наиболее восприимчивы дети раннего возраста и взрослые пожилого возраста, находящиеся в стационарах. У них инфекция проявляется, в основном, в манифестной форме.
Менее восприимчив — медицинский персонал, у которого инфекция чаще всего проявляется в виде бактерионосительства.
Характеристика эпидемического процесса
Интенсивность
Внутрибольничный сальмонеллез распространен повсеместно. Наиболее часто вспышки сальмонеллеза возникают в детских стационарах, родильных домах, многопрофильных стационарах.
Динамика
Многолетняя динамика сальмонеллезов характеризуется крайней неравномерностью. На рис. 27.1 представлена динамика заболеваемости сальмонеллезом в России с 1975 по 2002 г.
63*7
Как видно из рис. 27.1, в многолетней динамике заболеваемости отмечены два четко выраженных подъема: 1975—1978 гг. и 1986—1992 гг. В эпидемический процесс первого подъема заболеваемости были вовлечены дети, доля которых составляла до 70%, среди них дети первых лет жизни — более 90%. Это было связано с активизацией факторов передачи в детских стационарах различного профиля.
Эти особенности эпидемического процесса были связаны с появлением и широким распространением антибиотикорезистентных штаммов S. typhirrшrium, который приобрел черты антропонозной инфекции.
Второй подъем был связан с возрастающей ролью S. еnteritidis, как зоонозной инфекции. Факторами передачи служили продукты промышленного птицеводства.
Однако на фоне сальмонеллеза, связанного с продукцией птицеводства, на ряде территорий продолжали циркулировать полирезистентные к антибиотикам варианты сальмонелл и ежегодно регистрировались внутрибольничные сальмонеллезы не только среди детей раннего возраста (родильные дома, детские больницы), но и в стационарах для взрослых (отделения хирургического профиля, реанимации и др.).
Структура
Группами риска по заболеваемости внутрибольничным сальмонеллезом являются дети раннего возраста в родильных домах и детских стационарах, пациенты хирургических отделений, особенно отделений реанимации.
Факторы риска
Основными факторами риска внутрибольничных сальмонеллезов являются:
• Возраст пациентов — дети раннего возраста и взрослые пожилого возраста составляют группы риска. Это связано с изменением иммунного статуса у больных этих возрастных групп.
• Пребывание в отделениях интенсивной терапии и реанимации. Это связано с высокой концентрацией тяжелых больных в этих отделениях, применением им инвазивных методов исследования.
• Оперативные вмешательства. Это связано со стрессом от оперативного вмешательства.
• Активная терапия гормонами, химиопрепаратами и антибиотиками. Использование этих препаратов приводит к выраженным изменениям гуморального и клеточного иммунитета.
Все эти факторы способствуют снижению порога восприимчивости макроорганизма к воздействию патогенных и условно-патогенных микроорганизмов.
Эпидемиологический надзор]
Эпидемиологический надзор за внутрибольничными сальмонеллезами организуется в лечебном учреждении и входит в общую систему надзора за инфекционными болезнями, возникающими в конкретном ЛПУ.
Эта система включает:
• диагностику, регистрацию и учет сальмонеллезов, в том числе случаев заносов и внутрибольничного заболевания;
• установление этиологии возникшего заболевания и его эпидемиологических маркеров;
• анализ заболеваемости в стационаре, в том числе среди разных отделений и категорий пациентов и сотрудников;
• определение групп и факторов риска.
Профилактические и противоэпидемические мероприятия 1
Основным практическим мероприятием является осуществление постоянного эпидемиологического наблюдения в лечебно-профилактических учреждениях с целью своевременного выявления заносов и проведения мероприятий по предупреждению их распространения.
Противоэпидемические мероприятия включают:
• своевременное выявление заболевших;
• установление изоляционно-ограничительных мероприятий;
• клиническое и лабораторное обследование контактных лиц;
• дезинфекционные мероприятия, в том числе проведение текущей и заключительной дезинфекции;
• применение адаптированных бактериофагов.
Ликвидация очагов внутрибольничных сальмонеллезов является трудной задачей. Зачастую эпидемия переходит в хроническую форму и ликвидировать ее весьма сложно. Одной из эффективных мер борьбы считается применение адаптированных бактериофагов для орошения ран, санации верхних дыхательных путей медицинского персонала.
Внутрибольничный сальмонеллез — острая антропонозная инфекция, обусловленная полирезистентными к антибиотикам вариантами возбудителей и характеризующаяся преимущественным поражением кишечника с развитием синдрома интоксикации. Имеет место бактерионосительство — как форма проявления инфекции.
По мере накопления данных об эпидемическом процессе сальмонеллезов стало очевидным, что у некоторых возбудителей возможен антропонозный цикл развития.
|Возбудитель
Анализ 52 вспышек внутрибольничного сальмонеллеза, зарегистрированных на территории России в 1976—1983 гг. (Кафтырева Л. А., 1999) показал, что возбудителями внутрибольничного сальмонеллеза являлись представители пяти сероваров сальмонелл: S. typhimunum (35 вспышек), S. haifa (6 вспышек), S. infantis (2 вспышки), S. panama (2 вспышки), S. enteritidis (3 вспышки).
Возбудители внутрибольничного сальмонеллеза характеризуются гетерогенностью фенотипических и генотипических свойств, полирезистентностью к антибиотикам, неоднородностью по серологическим и ферментативным признакам, по фаготиповой принадлежности, спектрам устойчивости к антибиотикам и плазмидному профилю. Все эти свойства могут быть использованы в целях эпидемиологического маркирования штаммов и дифференциальной диагностики антропонозных и зоонозных вариантов.
В табл. 27.1 представлены основные дифференциальные признаки, по которым возможно определить зоонозный и антропонозный вариант
S. typhimunum.
Существует мнение, основанное на фундаментальных научных микробиологических исследованиях, что «зоонозные» варианты сальмонелл в процессе циркуляции в стационарах теряют плазмиды вирулентности (по отношению к белым мышам) и приобретают R-плазмиды антибиоти- корезистентности. Как показано в табл. 27.1, госпитальные штаммы
S. typhimunum (биовар IIR) не содержат плазмиды вирулентности, не
вызывали гибели мышей, содержали R-плазмиды и обладали множественной устойчивостью к антибиотикам.
Таблица 27.1
Биологические варианты S.typhimurium, дифференцируемые по степени патогенности для энтерально зараженных мышей, чувствительности к антибиотикам и содержанию плазмид (Л. А. Кафтырева, 1999 г.)
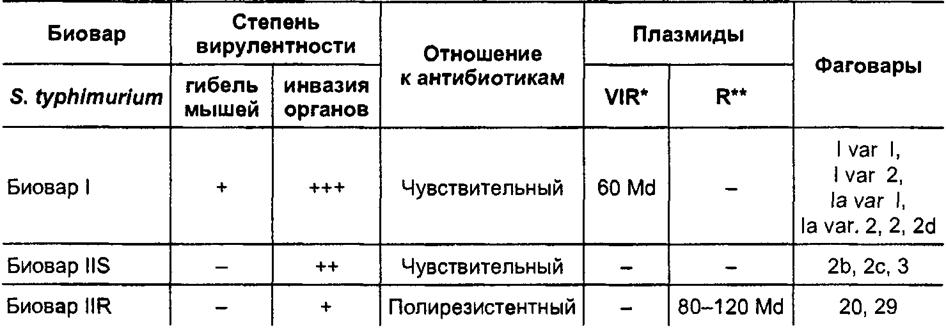
* Сероварослецифические плазмиды (плазмиды вирулентности) ** Плазмиды антибиотикорезистентности (И-плазмиды) Примечание «-» — отсутствие признака, «+, +++» — степень выраженности признака. |
Сравнительное изучение штаммов S.typhimurium, которые были выделены при эпизоотиях и при пищевых токсикоинфекциях — с одной стороны, и при ВБИ было осуществлено В. А. Арбузовой. Эти исследования с применением генетических приемов были продолжены Л. А. Кафтыревой. Дифференциация штаммов оказалась возможной по культуральным, некоторым биохимическим признакам, но главное различие — штаммы, выделенные при ВБИ, не обладали вирулентностью для белых мышей (табл. 27.1).
Эпидемиологические данные свидетельствуют, что штаммы, потерявшие вирулентность для белых мышей, приобрели высокую вирулентность для человека. Эпидемиологические наблюдения показывают, что зоонозный сальмонеллез у человека возможен только при пищевых токсикоинфекциях, т. е. при очень высокой инфицирующей дозе. В отличие от этого антропонозный госпитальный сальмонеллез возникает при заражении через различные предметы при уходе за пациентами, через руки персонала, т. е. заражение происходит от заметно меньших доз. Кроме того, госпитальные штаммы имеют выраженную резистентность к различным антибиотикам. Поэтому и высказывалось мнение, что появление возбудителей ВБИ — результат широкого применения антибиотиков. Э. М. Новгородская, В. А. Арбузова и ряд зарубежных авторов обнаружили возбудителей ВБИ еще до активного использования антибиотиков. Кроме того, надо иметь в виду, что госпитальные штаммы, выделенные в различных стационарах ряда стран, обладали существенными отличиями между собой по плазмидному профилю (по R-плазмидам).
Обращает внимание также то, что госпитальные штаммы не обладают чувствительностью ко всем сальмонеллезным фагам. Потребовались большие и кропотливые исследования, которые позволили найти фаг, обладающий активностью в отношении госпитальных штаммов (в частности фаг 20 Тбилисского ИВСа), Имеются все основания предполагать, что формирование госпитальных штаммов — это результат заражения не столько 11-плазмидами, сколько умеренным фагом, ведущим к лизогенности бактерий (потере чувствительности к собственному фагу и множеству других).
Умеренные фаги, как известно, внедряют свой генетический материал в хромосому, в отличие от плазмид, которые находятся в цитоплазме (вне ядра). По-видимому, в этом объяснение обилия плазмидных профилей. Я-плазмиды — это сопутствующий, влияющий на лечебные мероприятия фактор, но не ответственный за кардинальную трансформацию биологических свойств.
Важно отметить, что определение плазмидного профиля служит эпидемиологическим целям, поскольку позволяет устанавливать эпидемические связи.
Большинство исследователей отмечают значительную устойчивость сальмонелл к воздействию физических и химических факторов. Они обладают высокой устойчивостью к высушиванию (сохраняют жизнеспособность в комнатной пыли до 80 дней), к низким температурам. Определенные штаммы микроорганизмов этого рода в условиях стационара обладают повышенной устойчивостью к дезинфектантам.
Механизм развития эпидемического процесса
Источник инфекции
Источниками инфекции являются больные манифестными формами и бактерионосители.
Инкубационный период составляет 1—7 дней. Наиболее высокие показатели заболеваемости отмечаются в хирургических и реанимационных отделениях. Особенностью внутрибольничного сальмонеллеза является разнообразие локализации патологического процесса: дыхательные пути, мочевыводящие пути, кровь, раны и т. п. Преобладающей клинической формой является гастроинтестинальная (до 75%). Наряду с этим достаточно часто в госпитальных условиях отмечается генерализация процесса — в 10—25% случаев (Акимкин В. Г., 1998 г.).
Пути передачи
Классический «зоонозный» вариант сальмонеллеза характеризуется фекально-оральным механизмом передачи и ведущим пищевым путем передачи. Что же касается внутрибольничных сальмонеллезов, то они характеризуются многообразием путей и факторов передачи. Ведущее место принадлежит контактному пути передачи через руки персонала, общие предметы ухода за больными. В пользу этого пути передачи свидетельствуют постепенное развитие эпидемического процесса, длительное существование очагов.
еэе
Другой путь передачи — воздушно-пылевой. Впервые роль этого пути передачи была показана Э. М. Новгородской (1957 г.). К настоящему моменту накоплены многочисленные данные в пользу воздушно-пылевого пути передачи, а именно: выявление сальмонелл в зеве больных, в воздухе и пыли госпиталей, наличие воспалительного процесса в легких, характер развития эпидемического процесса, специфичный для этого типа эпидемий.
Описаны вспышки внутрибольничного сальмонеллеза, во время которых возбудитель передавался искусственными путями — через дыхательную аппаратуру, катетеры, эндоскопы, инструменты и т. п.
Восприимчивость
Наиболее восприимчивы дети раннего возраста и взрослые пожилого возраста, находящиеся в стационарах. У них инфекция проявляется, в основном, в манифестной форме.
Менее восприимчив — медицинский персонал, у которого инфекция чаще всего проявляется в виде бактерионосительства.
Характеристика эпидемического процесса
Интенсивность
Внутрибольничный сальмонеллез распространен повсеместно. Наиболее часто вспышки сальмонеллеза возникают в детских стационарах, родильных домах, многопрофильных стационарах.
Динамика
Многолетняя динамика сальмонеллезов характеризуется крайней неравномерностью. На рис. 27.1 представлена динамика заболеваемости сальмонеллезом в России с 1975 по 2002 г.
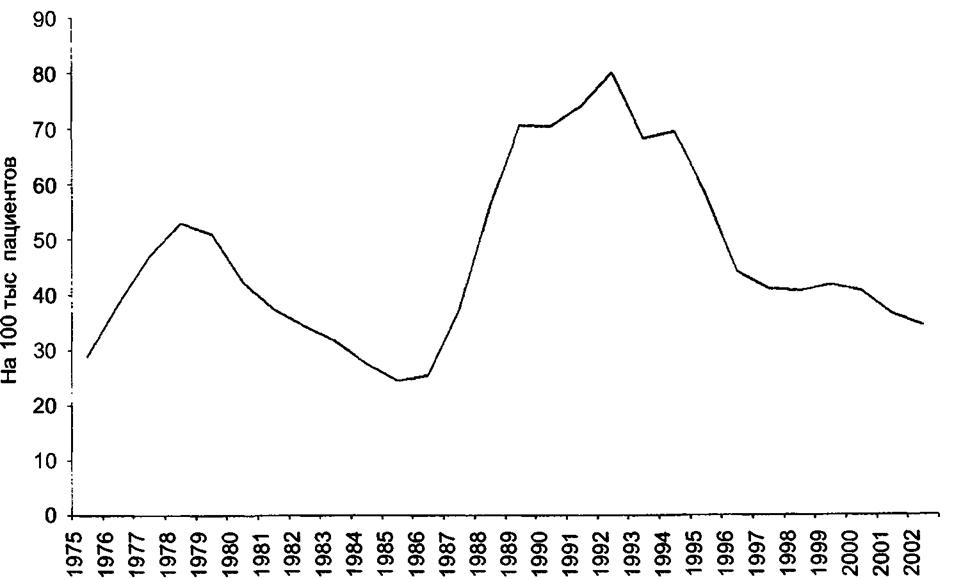
Рис. 27.1. Динамика заболеваемости сальмонеллезом в России с 1975 по 2002 г. |
63*7
Как видно из рис. 27.1, в многолетней динамике заболеваемости отмечены два четко выраженных подъема: 1975—1978 гг. и 1986—1992 гг. В эпидемический процесс первого подъема заболеваемости были вовлечены дети, доля которых составляла до 70%, среди них дети первых лет жизни — более 90%. Это было связано с активизацией факторов передачи в детских стационарах различного профиля.
Эти особенности эпидемического процесса были связаны с появлением и широким распространением антибиотикорезистентных штаммов S. typhirrшrium, который приобрел черты антропонозной инфекции.
Второй подъем был связан с возрастающей ролью S. еnteritidis, как зоонозной инфекции. Факторами передачи служили продукты промышленного птицеводства.
Однако на фоне сальмонеллеза, связанного с продукцией птицеводства, на ряде территорий продолжали циркулировать полирезистентные к антибиотикам варианты сальмонелл и ежегодно регистрировались внутрибольничные сальмонеллезы не только среди детей раннего возраста (родильные дома, детские больницы), но и в стационарах для взрослых (отделения хирургического профиля, реанимации и др.).
Структура
Группами риска по заболеваемости внутрибольничным сальмонеллезом являются дети раннего возраста в родильных домах и детских стационарах, пациенты хирургических отделений, особенно отделений реанимации.
Факторы риска
Основными факторами риска внутрибольничных сальмонеллезов являются:
• Возраст пациентов — дети раннего возраста и взрослые пожилого возраста составляют группы риска. Это связано с изменением иммунного статуса у больных этих возрастных групп.
• Пребывание в отделениях интенсивной терапии и реанимации. Это связано с высокой концентрацией тяжелых больных в этих отделениях, применением им инвазивных методов исследования.
• Оперативные вмешательства. Это связано со стрессом от оперативного вмешательства.
• Активная терапия гормонами, химиопрепаратами и антибиотиками. Использование этих препаратов приводит к выраженным изменениям гуморального и клеточного иммунитета.
Все эти факторы способствуют снижению порога восприимчивости макроорганизма к воздействию патогенных и условно-патогенных микроорганизмов.
Эпидемиологический надзор]
Эпидемиологический надзор за внутрибольничными сальмонеллезами организуется в лечебном учреждении и входит в общую систему надзора за инфекционными болезнями, возникающими в конкретном ЛПУ.
Эта система включает:
• диагностику, регистрацию и учет сальмонеллезов, в том числе случаев заносов и внутрибольничного заболевания;
• установление этиологии возникшего заболевания и его эпидемиологических маркеров;
• анализ заболеваемости в стационаре, в том числе среди разных отделений и категорий пациентов и сотрудников;
• определение групп и факторов риска.
Профилактические и противоэпидемические мероприятия 1
Основным практическим мероприятием является осуществление постоянного эпидемиологического наблюдения в лечебно-профилактических учреждениях с целью своевременного выявления заносов и проведения мероприятий по предупреждению их распространения.
Противоэпидемические мероприятия включают:
• своевременное выявление заболевших;
• установление изоляционно-ограничительных мероприятий;
• клиническое и лабораторное обследование контактных лиц;
• дезинфекционные мероприятия, в том числе проведение текущей и заключительной дезинфекции;
• применение адаптированных бактериофагов.
Ликвидация очагов внутрибольничных сальмонеллезов является трудной задачей. Зачастую эпидемия переходит в хроническую форму и ликвидировать ее весьма сложно. Одной из эффективных мер борьбы считается применение адаптированных бактериофагов для орошения ран, санации верхних дыхательных путей медицинского персонала.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005