Глава 7 ИСПОЛЬЗОВАНИЕ ПРИЕМОВ ЭПИДЕМИОЛОГИЧЕСКОЙ ДИАГНОСТИКИ В ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЕ
В последнее десятилетие существенно возросла роль такого направлен в здравоохранении, как доказательная медицина (ДМ). Несмотря на то ч потребность в ДМ была осознана много лет назад, настоящее развит это направление получило лишь недавно.
Термин «доказательная медицина» (научно-обоснованная медицин медицина, основанная на доказательствах; англоязычное определен звучит как evidence-based medicine) впервые был предложен в 1990 группой канадских ученых из Университета МакМастер в Торонто.
В основе доказательной медицины лежит клиническая эпидемиологх являющаяся разделом медицины, использующим эпидемиологическ метод для получения медицинской информации, основанной только строго доказанных научных фактах, исключающих влияние система™1 ских и случайных ошибок. Главнейший постулат клинической эпидемг логии — любое решение в медицинской практике должно опираться строго доказанные научные факты — лег в основу доказательной медии ны.
Термины «доказательная медицина» и «клиническая эпидемиологи быстро прижились в биомедицинской литературе, однако не существо! ло четкого их определения. И в настоящее время отсутствует един определение доказательной медицины (клинической эпидемиологии) в литературе можно встретить несколько вариантов. Вот некоторые них:
♦ ДМ — это добросовестное, точное и осмысленное использование л} ших результатов клинических исследований для выбора лечения кон ретного больного.
♦ ДМ — это раздел медицины, основанный на доказательствах, предг лагающий поиск, сравнение, обобщение и широкое распространен полученных доказательств для использования в интересах больных.
♦ ДМ — это такой подход к медицинской помощи, который обеспечи] ет сбор, интерпретацию и интеграцию надежных, важных и примен мых на практике доказательств, полученных в специальных исследо] ииях, учитывающих наблюдения клиницистов и жалобы пациентов
♦ ДМ — это способ (разновидность) медицинской практики, когда врач применяет в ведении пациента только те методы, полезность которых доказана в доброкачественных исследованиях.
Очень скоро стало понятно, что принципы доказательной медицины применимы не только для клинической практики, но и любой области медицинской науки, включая общие проблемы организации оптимальной системы здравоохранения.
Существует несколько причин, определяющих необходимость появления доказательной медицины. Одна из них — увеличение объема доступной информации (новые препараты, методы лечения, диагностики, профилактики и т. д.), которую для использования на практике необходимо не только проанализировать, но и обобщить и критически оценить.
Другая причина — экономическая. От того, насколько убедительны научные данные в отношении медицинской и экономической эффективности, зависит правильность расходования финансовых средств. Вполне естественно, что наиболее рациональным решением будет направление этих ресурсов на развитие методов профилактики, диагностики и лечения, практическая польза которых подтверждена исследованиями, удовлетворяющими критериям научно-обоснованной медицинской практики.
Гпавнейший принцип доказательной медицины — каждое решение в медицине должно основываться на строго доказанных научных фактах.
Основной целью внедрения принципов ДМ в практику здравоохранения является оптимизация качества оказания медицинской помощи с точки зрения безопасности, эффективности, стоимости и других значимых факторов.
Принципы ДМ позволяют разрабатывать наиболее эффективные, безопасные и экономичные современные терапевтические и профилактические стратегии, которые могут быть реализованы на государственном, региональном, популяционном и индивидуальном уровнях, способствуя выбору оптимального варианта в каждом конкретном случае.
Реализация принципов ДМ в медицинской практике подразумевает выполнение нескольких этапов:
1) формулировку четкого вопроса, на который необходимо найти ответ;
2) поиск в литературных источниках лучшей доказательной информации для ответа на вопрос (например, поиск подходящих биомедицинских статей);
3) критическая оценка найденных доказательств на предмет их обоснованности, достоверности и применимости;
4) внедрение полученных результатов в медицинскую практику;
5) оценка эффективности внедрения.
7й
Формулировка вопроса и поиск ответа
Поиск решения какой-либо медицинской проблемы начинается с постановки вопроса. Умение разделить поставленный вопрос на составные части существенно помогает в поиске ответа и является одним из основополагающих навыков, необходимых для соблюдения принципов ДМ. В большинстве своем каждый из вопросов, обычно стоящих перед врачами, может быть разделен на несколько составных частей (Gordon Guyatt, 2002):
♦ Основные характеристики популяции пациентов, в отношении которых необходимо решить определенную клиническую (медицинскую) задачу.
♦ Тип вмешательства/воздействия, имеющего место среди пациентов данной популяции. Это могут быть медицинские вмешательства (диагностическая процедура, применение медицинских препаратов, хирургическое вмешательство, профилактические мероприятия и др.), эффективность которых оценивается в клинических исследованиях; или же воздействие определенных вредных факторов, приводящих к неблагоприятным исходам.
♦ Исход, который может наблюдаться в популяции вследствие вмешате- льства/воздействия.
♦ Вид клинических исследований (способ их организации), проведенных различными исследователями, материалы которых станут объектом поиска в литературе и максимально полно и достоверно ответят на поставленный вопрос.
Существует несколько типов вопросов, часто возникающих в процессе медицинской практики и определяющих способ организации исследований, результаты которых помогут найти ответ на них. Эти вопросы касаются следующих аспектов:
♦ Лечение. В данном случае клинический вопрос посвящен оценке эффективности лечебного/профилактического вмешательства, а интересующими исходами лечения будут выздоровление, улучшение состояния больных, снижение риска осложнений, предотвращение развития заболеваний. Другими словами, в данном случае перед врачом стоит вопрос, является ли тот или иной метод лечения, тот или иной медицинский препарат эффективным в отношении конкретного заболевания, действительно ли те или иные профилактические мероприятия приводят к предотвращению заболеваний или развития осложнений.
♦ Оценка риска. Вопрос посвящен оценке возможного отрицательного влияния факторов (в том числе и лечебных вмешательств) на состояние пациентов, заболеваемость и смертность. Подобные вопросы касаются такого аспекта, как способность тех или иных факторов, под воздействием которых находится определенная популяция людей, повлиять на развитие заболеваний.
♦ Диагностика. В этом случае вопрос касается оценки качества диагностического теста с точки зрения возможности точно поставить диагноз с его
помощью, т. е. установить наличие или отсутствие у пациентов изучаемого заболевания. Другими словами, речь идет о том, насколько точен и информативен тот или иной метод диагностики для постановки или опровержения диагноза.
♦ Прогноз. Клинический вопрос посвящен оценке дальнейщего развития заболевания у больного (больных) с данным заболеванием. Довольно часто этот вопрос возникает у врачей, когда приходится сталкиваться с ситуацией, в которой необходимо прогнозировать дальнейшее течение болезни или состояния.
В зависимости от того, на какой из этих вопросов необходимо ответить, проводятся различные по своей организации научные исследования, результаты которых публикуются в печатных или электронных биомедицинских изданиях. Медицинский работник, стремящийся в процессе своей деятельности следовать принципам доказательной медицины, должен уметь определить, какие из проведенных исследований позволят решить стоящую перед ним проблему и, соответственно, уметь искать и находить в литературе доказательную информацию, содержащую ответ на его вопрос.
Для ответа на вопрос, касающийся эффективности лечебного/профи- лактического вмешательства, проводится поиск в литературных источниках экспериментальных исследований, проведенных по типу рандомизированных контролируемых испытаний (РКИ), в которых распределение участников на группы осуществляется случайным образом. В ходе РКИ после формирования основной (на которую действует изучаемое вмешательство) и контрольной групп (без изучаемого вмешательства или с другим вмешательством) за пациентами ведется постоянное наблюдение, направленное на выявление заранее определенных клинических исходов (выздоровление, улучшение состояния, предотвращение развития заболевания и др.).
Необходимо заметить, что бывают ситуации, когда для ответа на некоторые клинические вопросы, касающиеся оценки эффективности лечебных мероприятий, нет необходимости в поиске публикаций с результатами РКИ. Более того, для оценки эффективности медицинского вмешательства не всегда требуется проведение такого рода исследований. К примеру, вряд ли кому придет в голову оценить в РКИ эффективна или нет аппендэктомия при остром аппендиците.
В идеале искать ответ на вопрос о потенциальных факторах риска, приводящих к различным неблагоприятным исходам в популяции людей, подвергающейся их воздействию, нужно было бы в тех же РКИ. Однако проведение таких исследований по оценке факторов риска бывает невозможным или недопустимым по этическим соображениям. Едва ли кто- нибудь добровольно согласится участвовать в экспериментальных исследованиях, подвергая себя длительному воздействию потенциально неблагоприятного фактора, для оценки степени его влияния. В таких случаях для ответа на вопрос о том, может ли изучаемый фактор риска приводить к неблагоприятным исходам, необходимо искать данные аналитических ао
исследований (исследования случай-контроль и когортные исследования). Однако надо заметить, что результаты таких исследований отличаются меньшей достоверностью, чем РКИ.
В ходе аналитических исследований их участники, подвергающиеся и не подвергающиеся воздействию изучаемого фактора риска, наблюдаются на протяжении определенного периода времени с целью выявления определенных клинических исходов. Примером аналитического исследования может служить изучение влияния такого фактора риска, как курение, на вероятность развития рака легких.
Оценка точности и информативности того или иного метода диагностики (диагностического теста) проводится по типу поперечных (срезовых) исследований. Сначала производится отбор пациентов, предположительно страдающих изучаемым заболеванием или имеющих определенное состояние. Обследование больных вначале проводится с использованием изучаемого диагностического метода, а затем —■ для постановки диагноза используется общепринятый метод диагностики заболевания или состояния («золотой стандарт» или референспый метод). После этого результаты применения обоих методов сравниваются.
В ходе аналитических исследований, посвященных изучению прогноза — когортных исследований, проводится оценка дальнейшего течения болезни, а также выявление факторов, которые могут повлиять на него. В таких исследованиях на первом этапе отбираются участники, относящиеся к определенной популяции (например, больные с определенным заболеванием или состоянием определенной стадии), затем у них определяется наличие или отсутствие определенных факторов, способных повлиять на дальнейшее течение процесса (например, половой или возрастной фактор, вредные привычки, наличие каких-либо сопутствующих заболеваний). В ходе таких исследований проводится оценка времени, в течение которого ведется наблюдение за участниками исследования до наступления изучаемого клинического исхода.
Таким образом, одна из основных задач врача, нуждающегося в решении определенного медицинского вопроса, заключается в правильном определении типа исследования, материалы которого могут содержать ответ на стоящий перед ним вопрос, а также умении проводить поиск в литературе соответствующей научно-обоснованной (доказательной) информации.
Источниками информации, содержащий ответ на интересующий врача вопрос, могут служить различные печатные издания (книги, журналы и другая периодическая литература), а также электронные источники данных. В современный период наиболее информативными являются именно последние, поскольку постоянно обновляемые компьютерные базы да иных позволяют осуществить быстрый поиск необходимой доказательной информации. Основные электронные базы данных:
• Medline
• Cochrane Library
• Ovid и г. д.
Число медицинских публикаций крайне велико и продолжает неук- лонно расти. Это свидетельствует о росте количества клинических исследований, что способствует улучшению качества медицинской помощи, но в то же время затрудняет поиск наиболее достоверной информации. Существенную помощь в ориентации в огромном количестве биомедицинской информации оказывает составление систематических обзоров (СО). При составлении СО производится поиск, отбор, критическая оценка и обобщение результатов многих сходных исследований, посвященных одной определенной медицинской проблеме. При этом при подготовке СО, в отличие от составления обычных обзоров, используются такие подходы, которые позволяют снизить влияние систематических и случайных ошибок. Таким образом, выводы в СО более надежны, чем в разрозненных отдельных исследованиях.
Наиболее качественные СО подготавливаются международным сообществом спецназ истов Кокрановского сотрудничества. Эти обзоры, объединенные в Кокрановскую электронную библиотеку, доступны в настоящее время в Интернете и на компакт-дисках.
Для объединения и обобщения результатов многих исследований, посвященных одной теме, применяются специальные статистические методы, позволяющие сгенерировать количественный систематический обзор, называемый мета-анализом.
Мета-анализ (буквально — анализ анализов, синтез информации) — обзор, в котором при помощи количественного метода оценки обобщены данные нескольких исследований (в основном РКИ), посвященных одной проблеме, а итоговый результат представлен в виде одного обобщенного показателя.
Часто складывается такая ситуация, когда результаты отдельных исследований бывают неопределенными, в частности из-за малого числа популяции пациентов или редко развивающихся исходов. Выходом из таких ситуаций (особенно в последнем случае, когда необходимо преодолеть «слабость» малых исследований) является объединение данных нескольких разрозненных, но сходных клинических исследований, посвященных одному и тому же вопросу, и формирование как бы одного большого исследования (рис. 7.1).
Такой подход, применяемый при составлении мета-анализа, обеспечивает большую статистическую мощность, чем в каждом отдельном исследовании, за счет увеличения размера выборки.
Мета-анализ предназначен для повышения достоверности оценок одноименных результатов. При объединении данных множества исследований фактически формируется одно большое исследование с более высокой статистической мощностью. Увеличение количества данных снижает вероятность систематической и случайной ошибок, в результате чего возрастает достоверность данных и обеспечивается большая надежность принятия решений. Однако необходимо учесть, что недопустимо применение мета-анализа для объединения результатов наблюдательных исследований
Существует несколько основных этапов составления мета-анализ.
Первый этап заключается в выявлении и отборе из всех имекнщ по данной проблеме статей наиболее надежных исследований с то зрения качества их проведения и достоверности результатов.
На втором этапе проводится оценка соответствия каждой статьи з; нее установленным критериям с указанием либо общего показателя к; ства, либо отдельных качественных характеристик исследований.
Третий этап заключается в объединении количественных резулып отобранных исследований. При этом формируется как бы одно боль исследование с более высокой статистической мощностью, чем кал отдельное исследование. Каждое из исследований, включенных в та обзор, «взвешивается» по размеру выборки, т. е. исследование на б< шей популяции пациентов получает больший удельный вес, чем то, в торое было вовлечено меньше больных. При этом должно учитыва также и качество исследований.
В последующем с помощью статистических методов определя обобщенный результат, к примеру, объединенная оценка относителы риска или отношения шансов. Результат мета-анализа представляет виде графика, на котором указаны как результаты отдельных исслед ний, так и обобщенный показатель — точечные показатели отноцк шансов ОЯ или относительного риска ЯЯ с доверительными интерв ми (ДИ) (рис. 7.2).
Существует специально разработанная программа Ме1а\йе\у, которая позволяет наглядно продемонстрировать результаты мета-анализа. Программа, используя логарифмическую шкаау 0,0—1 — 10, служит для представления результатов в виде одного обобщенного графика, па котором указаны точечные показатели СЖ или ЯЯ с ДИ для каждого отдельного исследования и обобщенный показатель с ДИ.
Результаты данного гипотетического мета-анализа, представленные па рис. 7.2, свидетельствуют в пользу того, что изучавшийся метод вмешательства обладает выраженным положительным эффектом: обобщенный показатель ОЯ (или ЯЯ) с учетом доверительных интервалов находится в левой части графика, т. е. < 1.
Пр и этом, если ДИ точечных показателей СЖ (или ЯЯ) всех разрозненных исследований перекрывают друг друга (как в нашем случае), отмечается так называемая гомогенность, которая является свидетельством однородности результатов этих исследований. В случае, когда ДИ не всех отдельных исследований перекрывают друг друга, говорят о гетерогенности, свидетельствующей о менее надежной обобщенной оценке.
Сторонники объединения данных в единый мета-анализ аргументируют свою точку зрения тем, что этот метод позволяет увидеть сильные и слабые стороны всех включенных исследований. На одном графике можно представить количество исследований, точечные оценки эффективно-
сти с ДИ для каждого из них, а также обобщенную точечную оценку с ДИ.
Литература по мета-анализу клинических исследований доступна в печатных изданиях (биомедицинские журналы, сборники и т. д.), а также в электронных источниках информации: электронные базы данных на CD-ROM (например, Cochrane Library), базы данных в Интернете (Medline, Ovid и т. д.).
Оценка обоснованности результатов исследований
Важным аспектом доказательной медицины является определение степени обоснованности полученной информации.
Достоверность данных, полученных в ходе проведения разных исследований, различна. Как было указано выше, наибольшей достоверностью обладают результаты, полученные при качественно организованных РКИ, а аналитические — меньшей.
На рис. 7.3 представлена так называемая «пирамида доказательств», отображающая иерархию доказательности результатов, полученных в различных исследованиях.
«Золотым стандартом» считаются рандомизированные контролируемые испытания, относящиеся к экспериментальным исследованиям способным показать, что в науке истинно. И чем тщательнее они поставлены, тем выше вероятность, что их результаты обусловлены реально существующей связью между явлениями, а не артефактом и не случайны\ стечением обстоятельств.
Другими исследованиями, с помощью которых добывается доказательная информация, являются аналитические (когортные и «случай-контроль»). Более достоверные результаты можно получить с помощью когор- тных эпидемиологических исследований. Исследование «случай-контроль» — значительно более легкое для выполнения, но часто менее надежное.
Описательные исследования имеют еще более низкий ранг.
Критический подход в оценке достоверности полученной информации подразумевает ответ на три основных вопроса:
• Обоснованны ли результаты исследования? (валидность)
• Каковы эти результаты? (надежность/достоверность)
• Помогут ли результаты на месте? (применимость)
Под обоснованностью результатов (валидностью) подразумевается следующее:
• Подтверждаются ли выводы описанием методики и полученными результатами?
• Насколько основательна методика, приемлемы ли сделанные авторами предположения, имеются ли мешающие факторы, которые не удалось учесть?
• Если использовалась выборка, была ли она отобрана так, чтобы избежать предвзятости/систематической ошибки9
Чтобы ответить на вопрос, являются ли результаты исследования на- дежными/достоверными, необходимо выяснить следующее:
• Каковы результаты, описанные в статье с материалами данного исследования?
• Насколько велик продемонстрированный эффект, чтобы быть значимым?
• Насколько мы уверены в том, что результаты попадают в рамки обоснованных ожиданий и не являются чистой случайностью?
И, наконец, необходимо установить, возможно ли применение результатов данною исследования в медицинской практике (применимость). Для этого необходимо определить:
• Достаточно ли похожи проблемы, с которыми врачу приходи гея иметь дело, на описываемые в статье, для экстраполяции результатов?
• Можно ли сделать обобщения, позволяющие использовать результаты на рабочем месте конкретного врача?
Для установления достоверности результатов различных исследований (аналитических, экспериментальных, мета-анализа) существуют определенные рекомендации, которые можно найти в дополнительной литературе по доказательной медицине.
Внедрение полученных результатов в практику и оценка эффективности
После формулировки вопроса, поиска информации и получения доказательств необходимо перейти к ее использованию в медицинской практике. Полученная доказательная информация, т. е. ответ на вопрос, поставленный врачом для решения определенной медицинской проблемы, может быть в последующем успешно внедрена в практику. Одним из важнейших элементов доказательной медицины является преобразование результатов исследований в качественные и понятные руководства клинической практики (РКП), разработанные с учетом всех требований доказательной медицины, и в которых указаны наилучшие способы решения медицинских вопросов.
Ежедневно врачи и лечебного, и профилактического профилей принимают множество решений о необходимых методах диагностики, методах и схемах лечения и профилактики заболеваний, оценивают прогноз развития болезней. Многие из этих решений играют серьезную роль и могут изменить течение заболеваний или повлиять на возможность их предотвращения. При этом крайне важное значение имеет правильность принимаемого решения, которая обеспечивается владением достоверной, научно обоснованной информацией. Однако необходимо подчеркнуть, что для принятия решения в медицинской практике одних только доказательных данных об эффективности того или иного метода вмешательства бывает недостаточно. Другими словами доказательства сами по себе не являются единственным основанием для однозначного решения какого-либо медицинского вопроса. Кроме имеющихся доказательных данных, принятие решений всегда должно основываться также на оценке пользы и риска вмешательства и, что немаловажно, стоимости вмешательства.
Термин «доказательная медицина» (научно-обоснованная медицин медицина, основанная на доказательствах; англоязычное определен звучит как evidence-based medicine) впервые был предложен в 1990 группой канадских ученых из Университета МакМастер в Торонто.
В основе доказательной медицины лежит клиническая эпидемиологх являющаяся разделом медицины, использующим эпидемиологическ метод для получения медицинской информации, основанной только строго доказанных научных фактах, исключающих влияние система™1 ских и случайных ошибок. Главнейший постулат клинической эпидемг логии — любое решение в медицинской практике должно опираться строго доказанные научные факты — лег в основу доказательной медии ны.
Термины «доказательная медицина» и «клиническая эпидемиологи быстро прижились в биомедицинской литературе, однако не существо! ло четкого их определения. И в настоящее время отсутствует един определение доказательной медицины (клинической эпидемиологии) в литературе можно встретить несколько вариантов. Вот некоторые них:
♦ ДМ — это добросовестное, точное и осмысленное использование л} ших результатов клинических исследований для выбора лечения кон ретного больного.
♦ ДМ — это раздел медицины, основанный на доказательствах, предг лагающий поиск, сравнение, обобщение и широкое распространен полученных доказательств для использования в интересах больных.
♦ ДМ — это такой подход к медицинской помощи, который обеспечи] ет сбор, интерпретацию и интеграцию надежных, важных и примен мых на практике доказательств, полученных в специальных исследо] ииях, учитывающих наблюдения клиницистов и жалобы пациентов
♦ ДМ — это способ (разновидность) медицинской практики, когда врач применяет в ведении пациента только те методы, полезность которых доказана в доброкачественных исследованиях.
Очень скоро стало понятно, что принципы доказательной медицины применимы не только для клинической практики, но и любой области медицинской науки, включая общие проблемы организации оптимальной системы здравоохранения.
Существует несколько причин, определяющих необходимость появления доказательной медицины. Одна из них — увеличение объема доступной информации (новые препараты, методы лечения, диагностики, профилактики и т. д.), которую для использования на практике необходимо не только проанализировать, но и обобщить и критически оценить.
Другая причина — экономическая. От того, насколько убедительны научные данные в отношении медицинской и экономической эффективности, зависит правильность расходования финансовых средств. Вполне естественно, что наиболее рациональным решением будет направление этих ресурсов на развитие методов профилактики, диагностики и лечения, практическая польза которых подтверждена исследованиями, удовлетворяющими критериям научно-обоснованной медицинской практики.
Гпавнейший принцип доказательной медицины — каждое решение в медицине должно основываться на строго доказанных научных фактах.
Основной целью внедрения принципов ДМ в практику здравоохранения является оптимизация качества оказания медицинской помощи с точки зрения безопасности, эффективности, стоимости и других значимых факторов.
Принципы ДМ позволяют разрабатывать наиболее эффективные, безопасные и экономичные современные терапевтические и профилактические стратегии, которые могут быть реализованы на государственном, региональном, популяционном и индивидуальном уровнях, способствуя выбору оптимального варианта в каждом конкретном случае.
Реализация принципов ДМ в медицинской практике подразумевает выполнение нескольких этапов:
1) формулировку четкого вопроса, на который необходимо найти ответ;
2) поиск в литературных источниках лучшей доказательной информации для ответа на вопрос (например, поиск подходящих биомедицинских статей);
3) критическая оценка найденных доказательств на предмет их обоснованности, достоверности и применимости;
4) внедрение полученных результатов в медицинскую практику;
5) оценка эффективности внедрения.
7й
Формулировка вопроса и поиск ответа
Поиск решения какой-либо медицинской проблемы начинается с постановки вопроса. Умение разделить поставленный вопрос на составные части существенно помогает в поиске ответа и является одним из основополагающих навыков, необходимых для соблюдения принципов ДМ. В большинстве своем каждый из вопросов, обычно стоящих перед врачами, может быть разделен на несколько составных частей (Gordon Guyatt, 2002):
♦ Основные характеристики популяции пациентов, в отношении которых необходимо решить определенную клиническую (медицинскую) задачу.
♦ Тип вмешательства/воздействия, имеющего место среди пациентов данной популяции. Это могут быть медицинские вмешательства (диагностическая процедура, применение медицинских препаратов, хирургическое вмешательство, профилактические мероприятия и др.), эффективность которых оценивается в клинических исследованиях; или же воздействие определенных вредных факторов, приводящих к неблагоприятным исходам.
♦ Исход, который может наблюдаться в популяции вследствие вмешате- льства/воздействия.
♦ Вид клинических исследований (способ их организации), проведенных различными исследователями, материалы которых станут объектом поиска в литературе и максимально полно и достоверно ответят на поставленный вопрос.
Существует несколько типов вопросов, часто возникающих в процессе медицинской практики и определяющих способ организации исследований, результаты которых помогут найти ответ на них. Эти вопросы касаются следующих аспектов:
♦ Лечение. В данном случае клинический вопрос посвящен оценке эффективности лечебного/профилактического вмешательства, а интересующими исходами лечения будут выздоровление, улучшение состояния больных, снижение риска осложнений, предотвращение развития заболеваний. Другими словами, в данном случае перед врачом стоит вопрос, является ли тот или иной метод лечения, тот или иной медицинский препарат эффективным в отношении конкретного заболевания, действительно ли те или иные профилактические мероприятия приводят к предотвращению заболеваний или развития осложнений.
♦ Оценка риска. Вопрос посвящен оценке возможного отрицательного влияния факторов (в том числе и лечебных вмешательств) на состояние пациентов, заболеваемость и смертность. Подобные вопросы касаются такого аспекта, как способность тех или иных факторов, под воздействием которых находится определенная популяция людей, повлиять на развитие заболеваний.
♦ Диагностика. В этом случае вопрос касается оценки качества диагностического теста с точки зрения возможности точно поставить диагноз с его
помощью, т. е. установить наличие или отсутствие у пациентов изучаемого заболевания. Другими словами, речь идет о том, насколько точен и информативен тот или иной метод диагностики для постановки или опровержения диагноза.
♦ Прогноз. Клинический вопрос посвящен оценке дальнейщего развития заболевания у больного (больных) с данным заболеванием. Довольно часто этот вопрос возникает у врачей, когда приходится сталкиваться с ситуацией, в которой необходимо прогнозировать дальнейшее течение болезни или состояния.
В зависимости от того, на какой из этих вопросов необходимо ответить, проводятся различные по своей организации научные исследования, результаты которых публикуются в печатных или электронных биомедицинских изданиях. Медицинский работник, стремящийся в процессе своей деятельности следовать принципам доказательной медицины, должен уметь определить, какие из проведенных исследований позволят решить стоящую перед ним проблему и, соответственно, уметь искать и находить в литературе доказательную информацию, содержащую ответ на его вопрос.
Для ответа на вопрос, касающийся эффективности лечебного/профи- лактического вмешательства, проводится поиск в литературных источниках экспериментальных исследований, проведенных по типу рандомизированных контролируемых испытаний (РКИ), в которых распределение участников на группы осуществляется случайным образом. В ходе РКИ после формирования основной (на которую действует изучаемое вмешательство) и контрольной групп (без изучаемого вмешательства или с другим вмешательством) за пациентами ведется постоянное наблюдение, направленное на выявление заранее определенных клинических исходов (выздоровление, улучшение состояния, предотвращение развития заболевания и др.).
Необходимо заметить, что бывают ситуации, когда для ответа на некоторые клинические вопросы, касающиеся оценки эффективности лечебных мероприятий, нет необходимости в поиске публикаций с результатами РКИ. Более того, для оценки эффективности медицинского вмешательства не всегда требуется проведение такого рода исследований. К примеру, вряд ли кому придет в голову оценить в РКИ эффективна или нет аппендэктомия при остром аппендиците.
В идеале искать ответ на вопрос о потенциальных факторах риска, приводящих к различным неблагоприятным исходам в популяции людей, подвергающейся их воздействию, нужно было бы в тех же РКИ. Однако проведение таких исследований по оценке факторов риска бывает невозможным или недопустимым по этическим соображениям. Едва ли кто- нибудь добровольно согласится участвовать в экспериментальных исследованиях, подвергая себя длительному воздействию потенциально неблагоприятного фактора, для оценки степени его влияния. В таких случаях для ответа на вопрос о том, может ли изучаемый фактор риска приводить к неблагоприятным исходам, необходимо искать данные аналитических ао
исследований (исследования случай-контроль и когортные исследования). Однако надо заметить, что результаты таких исследований отличаются меньшей достоверностью, чем РКИ.
В ходе аналитических исследований их участники, подвергающиеся и не подвергающиеся воздействию изучаемого фактора риска, наблюдаются на протяжении определенного периода времени с целью выявления определенных клинических исходов. Примером аналитического исследования может служить изучение влияния такого фактора риска, как курение, на вероятность развития рака легких.
Оценка точности и информативности того или иного метода диагностики (диагностического теста) проводится по типу поперечных (срезовых) исследований. Сначала производится отбор пациентов, предположительно страдающих изучаемым заболеванием или имеющих определенное состояние. Обследование больных вначале проводится с использованием изучаемого диагностического метода, а затем —■ для постановки диагноза используется общепринятый метод диагностики заболевания или состояния («золотой стандарт» или референспый метод). После этого результаты применения обоих методов сравниваются.
В ходе аналитических исследований, посвященных изучению прогноза — когортных исследований, проводится оценка дальнейшего течения болезни, а также выявление факторов, которые могут повлиять на него. В таких исследованиях на первом этапе отбираются участники, относящиеся к определенной популяции (например, больные с определенным заболеванием или состоянием определенной стадии), затем у них определяется наличие или отсутствие определенных факторов, способных повлиять на дальнейшее течение процесса (например, половой или возрастной фактор, вредные привычки, наличие каких-либо сопутствующих заболеваний). В ходе таких исследований проводится оценка времени, в течение которого ведется наблюдение за участниками исследования до наступления изучаемого клинического исхода.
Таким образом, одна из основных задач врача, нуждающегося в решении определенного медицинского вопроса, заключается в правильном определении типа исследования, материалы которого могут содержать ответ на стоящий перед ним вопрос, а также умении проводить поиск в литературе соответствующей научно-обоснованной (доказательной) информации.
Источниками информации, содержащий ответ на интересующий врача вопрос, могут служить различные печатные издания (книги, журналы и другая периодическая литература), а также электронные источники данных. В современный период наиболее информативными являются именно последние, поскольку постоянно обновляемые компьютерные базы да иных позволяют осуществить быстрый поиск необходимой доказательной информации. Основные электронные базы данных:
• Medline
• Cochrane Library
• Ovid и г. д.
Число медицинских публикаций крайне велико и продолжает неук- лонно расти. Это свидетельствует о росте количества клинических исследований, что способствует улучшению качества медицинской помощи, но в то же время затрудняет поиск наиболее достоверной информации. Существенную помощь в ориентации в огромном количестве биомедицинской информации оказывает составление систематических обзоров (СО). При составлении СО производится поиск, отбор, критическая оценка и обобщение результатов многих сходных исследований, посвященных одной определенной медицинской проблеме. При этом при подготовке СО, в отличие от составления обычных обзоров, используются такие подходы, которые позволяют снизить влияние систематических и случайных ошибок. Таким образом, выводы в СО более надежны, чем в разрозненных отдельных исследованиях.
Наиболее качественные СО подготавливаются международным сообществом спецназ истов Кокрановского сотрудничества. Эти обзоры, объединенные в Кокрановскую электронную библиотеку, доступны в настоящее время в Интернете и на компакт-дисках.
Для объединения и обобщения результатов многих исследований, посвященных одной теме, применяются специальные статистические методы, позволяющие сгенерировать количественный систематический обзор, называемый мета-анализом.
Мета-анализ (буквально — анализ анализов, синтез информации) — обзор, в котором при помощи количественного метода оценки обобщены данные нескольких исследований (в основном РКИ), посвященных одной проблеме, а итоговый результат представлен в виде одного обобщенного показателя.
Часто складывается такая ситуация, когда результаты отдельных исследований бывают неопределенными, в частности из-за малого числа популяции пациентов или редко развивающихся исходов. Выходом из таких ситуаций (особенно в последнем случае, когда необходимо преодолеть «слабость» малых исследований) является объединение данных нескольких разрозненных, но сходных клинических исследований, посвященных одному и тому же вопросу, и формирование как бы одного большого исследования (рис. 7.1).
Такой подход, применяемый при составлении мета-анализа, обеспечивает большую статистическую мощность, чем в каждом отдельном исследовании, за счет увеличения размера выборки.
Мета-анализ предназначен для повышения достоверности оценок одноименных результатов. При объединении данных множества исследований фактически формируется одно большое исследование с более высокой статистической мощностью. Увеличение количества данных снижает вероятность систематической и случайной ошибок, в результате чего возрастает достоверность данных и обеспечивается большая надежность принятия решений. Однако необходимо учесть, что недопустимо применение мета-анализа для объединения результатов наблюдательных исследований
Рис. 7.1. Объединение результатов нескольких разрозненных исследований в мета-анализе |
Существует несколько основных этапов составления мета-анализ.
Первый этап заключается в выявлении и отборе из всех имекнщ по данной проблеме статей наиболее надежных исследований с то зрения качества их проведения и достоверности результатов.
На втором этапе проводится оценка соответствия каждой статьи з; нее установленным критериям с указанием либо общего показателя к; ства, либо отдельных качественных характеристик исследований.
Третий этап заключается в объединении количественных резулып отобранных исследований. При этом формируется как бы одно боль исследование с более высокой статистической мощностью, чем кал отдельное исследование. Каждое из исследований, включенных в та обзор, «взвешивается» по размеру выборки, т. е. исследование на б< шей популяции пациентов получает больший удельный вес, чем то, в торое было вовлечено меньше больных. При этом должно учитыва также и качество исследований.
В последующем с помощью статистических методов определя обобщенный результат, к примеру, объединенная оценка относителы риска или отношения шансов. Результат мета-анализа представляет виде графика, на котором указаны как результаты отдельных исслед ний, так и обобщенный показатель — точечные показатели отноцк шансов ОЯ или относительного риска ЯЯ с доверительными интерв ми (ДИ) (рис. 7.2).
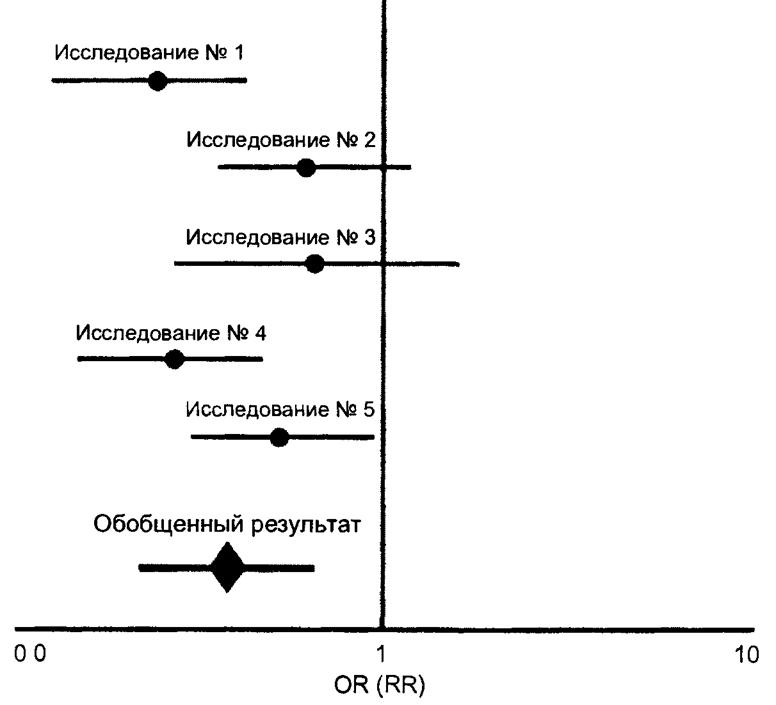
Рис. 7.2. Представление результатов мета-анализа (Ме1аУ^) |
Существует специально разработанная программа Ме1а\йе\у, которая позволяет наглядно продемонстрировать результаты мета-анализа. Программа, используя логарифмическую шкаау 0,0—1 — 10, служит для представления результатов в виде одного обобщенного графика, па котором указаны точечные показатели СЖ или ЯЯ с ДИ для каждого отдельного исследования и обобщенный показатель с ДИ.
Результаты данного гипотетического мета-анализа, представленные па рис. 7.2, свидетельствуют в пользу того, что изучавшийся метод вмешательства обладает выраженным положительным эффектом: обобщенный показатель ОЯ (или ЯЯ) с учетом доверительных интервалов находится в левой части графика, т. е. < 1.
Пр и этом, если ДИ точечных показателей СЖ (или ЯЯ) всех разрозненных исследований перекрывают друг друга (как в нашем случае), отмечается так называемая гомогенность, которая является свидетельством однородности результатов этих исследований. В случае, когда ДИ не всех отдельных исследований перекрывают друг друга, говорят о гетерогенности, свидетельствующей о менее надежной обобщенной оценке.
Сторонники объединения данных в единый мета-анализ аргументируют свою точку зрения тем, что этот метод позволяет увидеть сильные и слабые стороны всех включенных исследований. На одном графике можно представить количество исследований, точечные оценки эффективно-
сти с ДИ для каждого из них, а также обобщенную точечную оценку с ДИ.
Литература по мета-анализу клинических исследований доступна в печатных изданиях (биомедицинские журналы, сборники и т. д.), а также в электронных источниках информации: электронные базы данных на CD-ROM (например, Cochrane Library), базы данных в Интернете (Medline, Ovid и т. д.).
Оценка обоснованности результатов исследований
Важным аспектом доказательной медицины является определение степени обоснованности полученной информации.
Достоверность данных, полученных в ходе проведения разных исследований, различна. Как было указано выше, наибольшей достоверностью обладают результаты, полученные при качественно организованных РКИ, а аналитические — меньшей.
На рис. 7.3 представлена так называемая «пирамида доказательств», отображающая иерархию доказательности результатов, полученных в различных исследованиях.
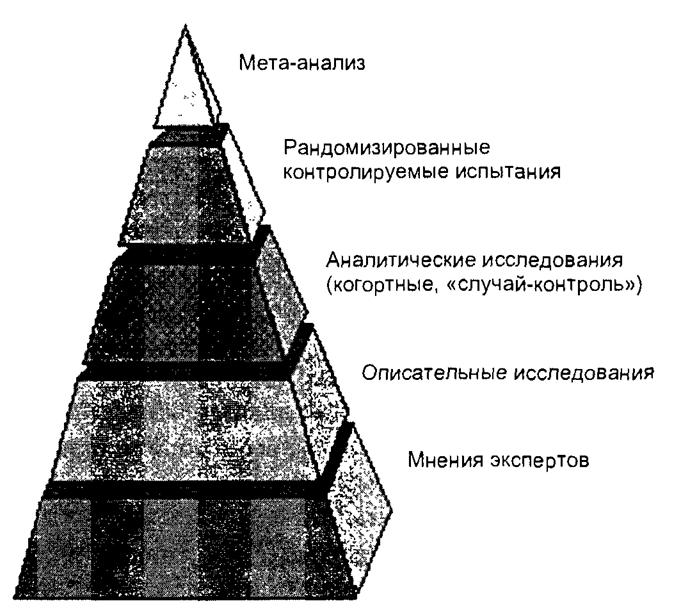
Рис. 7.3. Пирамида доказательств |
«Золотым стандартом» считаются рандомизированные контролируемые испытания, относящиеся к экспериментальным исследованиям способным показать, что в науке истинно. И чем тщательнее они поставлены, тем выше вероятность, что их результаты обусловлены реально существующей связью между явлениями, а не артефактом и не случайны\ стечением обстоятельств.
Другими исследованиями, с помощью которых добывается доказательная информация, являются аналитические (когортные и «случай-контроль»). Более достоверные результаты можно получить с помощью когор- тных эпидемиологических исследований. Исследование «случай-контроль» — значительно более легкое для выполнения, но часто менее надежное.
Описательные исследования имеют еще более низкий ранг.
Критический подход в оценке достоверности полученной информации подразумевает ответ на три основных вопроса:
• Обоснованны ли результаты исследования? (валидность)
• Каковы эти результаты? (надежность/достоверность)
• Помогут ли результаты на месте? (применимость)
Под обоснованностью результатов (валидностью) подразумевается следующее:
• Подтверждаются ли выводы описанием методики и полученными результатами?
• Насколько основательна методика, приемлемы ли сделанные авторами предположения, имеются ли мешающие факторы, которые не удалось учесть?
• Если использовалась выборка, была ли она отобрана так, чтобы избежать предвзятости/систематической ошибки9
Чтобы ответить на вопрос, являются ли результаты исследования на- дежными/достоверными, необходимо выяснить следующее:
• Каковы результаты, описанные в статье с материалами данного исследования?
• Насколько велик продемонстрированный эффект, чтобы быть значимым?
• Насколько мы уверены в том, что результаты попадают в рамки обоснованных ожиданий и не являются чистой случайностью?
И, наконец, необходимо установить, возможно ли применение результатов данною исследования в медицинской практике (применимость). Для этого необходимо определить:
• Достаточно ли похожи проблемы, с которыми врачу приходи гея иметь дело, на описываемые в статье, для экстраполяции результатов?
• Можно ли сделать обобщения, позволяющие использовать результаты на рабочем месте конкретного врача?
Для установления достоверности результатов различных исследований (аналитических, экспериментальных, мета-анализа) существуют определенные рекомендации, которые можно найти в дополнительной литературе по доказательной медицине.
Внедрение полученных результатов в практику и оценка эффективности
После формулировки вопроса, поиска информации и получения доказательств необходимо перейти к ее использованию в медицинской практике. Полученная доказательная информация, т. е. ответ на вопрос, поставленный врачом для решения определенной медицинской проблемы, может быть в последующем успешно внедрена в практику. Одним из важнейших элементов доказательной медицины является преобразование результатов исследований в качественные и понятные руководства клинической практики (РКП), разработанные с учетом всех требований доказательной медицины, и в которых указаны наилучшие способы решения медицинских вопросов.
Ежедневно врачи и лечебного, и профилактического профилей принимают множество решений о необходимых методах диагностики, методах и схемах лечения и профилактики заболеваний, оценивают прогноз развития болезней. Многие из этих решений играют серьезную роль и могут изменить течение заболеваний или повлиять на возможность их предотвращения. При этом крайне важное значение имеет правильность принимаемого решения, которая обеспечивается владением достоверной, научно обоснованной информацией. Однако необходимо подчеркнуть, что для принятия решения в медицинской практике одних только доказательных данных об эффективности того или иного метода вмешательства бывает недостаточно. Другими словами доказательства сами по себе не являются единственным основанием для однозначного решения какого-либо медицинского вопроса. Кроме имеющихся доказательных данных, принятие решений всегда должно основываться также на оценке пользы и риска вмешательства и, что немаловажно, стоимости вмешательства.
Источник: Л. П. Зуева, Р. X. Яфаев, «ЭПИДЕМИОЛОГИЯ» 2005
А так же в разделе «Глава 7 ИСПОЛЬЗОВАНИЕ ПРИЕМОВ ЭПИДЕМИОЛОГИЧЕСКОЙ ДИАГНОСТИКИ В ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЕ »
- Глава 3 эволюция ЭПИДЕМИОЛОГИЧЕСКИХ ПРИЕМОВ ИССЛЕДОВАНИЯ. СОВРЕМЕННАЯ СТРУКТУРА ЭПИДЕМИОЛОГИЧЕСКОГО МЕТОДА
- Глава 4 МЕТОД ЭПИДЕМИОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ ОЧАГОВ
- Глава 5 МЕТОД ЭПИДЕМИОЛОГИЧЕСКОГО АНАЛИЗА
- 5.1. Сбор эпидемиологических данных
- 5.2. Описательный этап
- 5.2.1. Интенсивность
- 5.2.2. Динамика
- 5.2.3« Пространственная характеристика
- 5.2.4. Описание структуры заболеваемости и выявление групп риска
- 5.2.5. Формирование гипотез о возможных факторах риска
- 5.3. Аналитический этап
- 5.3.1« Приемы формальной логики
- 5.3.2. Приемы биостатистики
- 5.3.3. Когортные исследования
- 5.3.4. Исследование «случай-контроль»
- 5.3.5. Основные приемы статистики для анализа когортных исследований и исследований «случай-контроль»
- 5.4. Источники ошибок в эпидемиологических исследованиях и способы их устранения
- Глава 6 ЭКСПЕРИМЕНТАЛЬНЫЕ ПРИЕМЫ ИССЛЕДОВАНИЯ