Общие положения
Положение больного на столе, места введения троакаров, расположение операционной бригады и монитора должны максимально обеспечивать комфортные условия для работы хирурга, качественную визуализацию операционного поля и возможность проведения необходимых манипуляций в зоне вмешательства. Естественно, что на выше перечисленные установки оказывает влияние состояние конкретного пациента (вес, характер заболевания, наличие послеоперационных рубцов на брюшной стенке и т.д.), привычки оператора и особенности хирургической школы.
Лапароскопические оперативные вмешательства по поводу грыжи пищеводного отверстия диафрагмы мы обязательно проводим под интубационным наркозом с применением миорелаксантов.
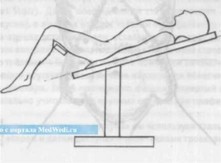
В нашей клинике используется следующее положение больного на операционном столе: пациент лежит на спине, с разведенными и полусогнутыми в коленных суставах ногами (рис. 19 и рис. 20).
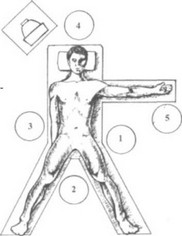 Г оловной конец стола приподнимаем до 30-40 градусов. Отведенную левую руку помещаем на подставку, правую закрепляем вдоль туловища.
Г оловной конец стола приподнимаем до 30-40 градусов. Отведенную левую руку помещаем на подставку, правую закрепляем вдоль туловища.
Пассивный электрод подкладываем под ягодицы, обеспечивая максимальную площадь соприкосновения е г о с кожей пациента. С л е д у е т обра тить внимание на недопустимость соприкосновения кожи больного и металлических частей операционного стола, особенно правой руки и боко-
Рис. 19. Положение больного на операционном столе и расположение операционной бригады:
1 - хирург, 2 - 1-й ассистент (оператор),
3 - 2 - й ассистент, 4 - анестезиолог, 5 - операционная сестра
вых поверхностей бедер, так как это может привести к возникновению глубоких термических ожогов. Высота операционного стола определяется ростом хирурга и должна обеспечивать его работу без физического напряжения в области плечевого пояса. С п и н а должна быть прямой, а плечи опущенными. С л е д у е т отметить, что за счет изменения положения стола на 30 градусов после введения троакаров брюшная стенка дополнительно опускается на 15-20 см.
Располагается операционная бригада следующим образом: хирург стоит у левой ноги пациента, 1 - й ассистент - между ног, 2 - й ассистент - справа от больного, эндоскопическая стойка с оборудованием - у его правого плеча (рис. 19). Анестезиолог и наркозно-дыхательная аппаратура располагаются у головы пациента, а анестезиологическая медицинская сестра с инструментальным столиком - у его левой руки. Операционная сестра и инструментальный столик находятся справа от хирурга, так как это позволяет менять хирургические инструменты без поворота по своей оси, не вовлекая в процесс левую руку оператора. Для четкого разделения рабочей зоны между анестезиологической и операционной сестрами дополнительно натягиваем стерильную простыню, которую фиксируем бельевыми цапками к анестезиологической дуге и стойке для внутривенной инфузии у левой руки пациента.
Такое положение операционной бригады, по нашему мнению, является наиболее удобным, так как глаза хирурга, руки, лапароскоп, зона оперативного вмешательства и монитор находятся на одной линии, а ассистент, манипулируя оптикой, не мешает оператору.
Следует отметить, что максимальные возможности данного расположения операционной бригады проявляются при использовании 30-градусной оптики, способной помочь ассистенту визуализировать объект с любой стороны.
 После интубации выполняем обработку операционного поля, границами которого являются среднеподмышечные линии с двух сторон, средняя треть грудины и лонный бугор. Места введения троакаров отграничиваем стерильным бельем и приступаем к соединению аппаратуры с инструментами. На головку видеокамеры с кабелем надеваем стерильный рукав, сшитый из плотной хлопчатобумажной ткани, которую соединяем с лапароскопом. В другой рукав проводим светопроводящий кабель.
После интубации выполняем обработку операционного поля, границами которого являются среднеподмышечные линии с двух сторон, средняя треть грудины и лонный бугор. Места введения троакаров отграничиваем стерильным бельем и приступаем к соединению аппаратуры с инструментами. На головку видеокамеры с кабелем надеваем стерильный рукав, сшитый из плотной хлопчатобумажной ткани, которую соединяем с лапароскопом. В другой рукав проводим светопроводящий кабель.
Рис. 20. Положение больного на операционн ж Cl ле (вид сбоку)
Затем к операционному белью фиксируем стерильные трубки для инсуфля- ции углекислого газа, аспирации и ирригации, а также монополярный шнур для электрохирургического блока. Помощник вне стерильной зоны состыковывает все трубки и кабели с соответствующими приборами.
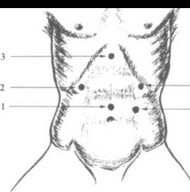
На рис. 21 показаны оптимальные точки для введения троакаров при выполнении оперативного вмешательства по поводу грыжи пищеводного отверстия диафрагмы: 1 - 10 мм -для лапароскопа; ?- 10 мм -дополнительный порт для введения печеночного ретрактора; 3 - 5 мм - для введения мягкого зажима (для работы хирурга левой рукой); 4 - 10 мм - основной рабочий порт для введения ножниц, диссектора, клипсаппликатора, иглодержателя, инструмента эндостич; 5 - 10 мм - дополнительный порт для введения инструмента Эндо- бебкок, фиксации желудка и введения пищеводного ретрактора.
Отметим, что места введения троакаров могут варьироваться, но всегда остается необходимость отводить печень, натягивать фундальный отдел желудка, вводить оптику и выполнять основные приемы двумя руками. Для решения этих задач необходимо пять доступов.
Оперативное вмешательство начинаем с инсуфляции углекислого газа в брюшную полость через иглу Вереша, введенную в параумбиликальную область. Скорость подачи газа - 1,5-2 литра в минуту, давление - 12-14 мм. рт. ст. Критерием проникновения иглы в брюшную полость является характерный щелчок выскочившей защиты. Для точного определения положения иглы Вереша всегда выполняем водную пробу. З а т е м вводим первый 10 мм троакар. В этой ситуации может быть использован троакар любой конструкции (пластиковый "Auto Suture", "Ethicon", "Apple", стальной "KarlStorz"). Для большей безопасности мы фикси-
 руем брюшную стенку в области прокола двумя бельевыми "цапками". Направление введения троакара должно быть строго вертикальным. Очень важно, чтобы стилету первого троакара и м е л пирамидальную, а не коническую
руем брюшную стенку в области прокола двумя бельевыми "цапками". Направление введения троакара должно быть строго вертикальным. Очень важно, чтобы стилету первого троакара и м е л пирамидальную, а не коническую
форму, в этом случае при фиксированной брюшной
стенке ткани легко рассекаются и отсутствует не контро-
Рис. 2 1. Оптимальные точки для введения троакаров (пояснения см. в тексте)
лируемый эффект "провала" в брюшную полость. С целью контроля за "провалом" в брюшную полость следует также вдоль троакара распологать прямой указательный палец правой руки, который будет ограничивать продвижение стилета по тканям брюшной стенки. При использовании пластикового троакара с автоматической защитой необходимо проверить ее исправность.
При выполнении симультанных операций на верхнем этаже брюшной полости, связанных с извлечением органов (например - лапароскопическая холецистэктомия с фундопликацией и ваготомией), мы используем поперечный разрез по вворачивающемуся краю пупка длиной 10 мм для возможного его расширения до необходимого размера с соблюдением элементов косметики. Е с л и оперативное вмешательство не сопровождается извлечением органов из брюшной полости, более удобным будет выполнение разреза для введения оптики на 4-5 см выше пупка по средней линии (особенно это важно у высоких пациентов с большим расстоянием от мечевидного отростка до пупка).
У пациентов, перенесших ранее лапаротомные оперативные вмешательства, как правило, органы брюшной полости оказываются припаянными к послеоперационному рубцу, что может сопровождаться их повреждением при введении иглы Вереша или первого троакара. В этой ситуации мы обычно используем оптический троакар VISIP0RT компании LSSC (США), который позволяет под контролем зрения строго дозированно (по 1 мм) послойно рассекать ткани брюшной стенки. При отсутствии подобного инструмента может быть использована методика "открытой" лапароскопии, разработанная Hasson'a в 1971 году.
После введения лапароскопа в брюшную полость выполняем обзорную лапароскопию для получения дополнительной информации о состоянии органов брюшной полости и наличия спаечного процесса. При этом обязательно обращаем внимание на органы, прилежащие к месту пункции иглой Вереша и троакаром на предмет их возможного повреждения. Для улучшения изображения торцевой конец лапароскопа должен быть согрет до 70 градусов в стерильном физиологическом растворе или обработан салфеткой, смоченной специальным составом Anti-Fog ( L S S C , Karl Storz). Д а л е е операционный с т о л переводим в положение Фовлера (30 градусов), в желудок вводим толстый зонд (диаметр - 20-24 мм) и под контролем зрения устанавливаем остальные троакары, как показано на рис. 21 , начиная их введение с левого подреберья по часовой стрелке. После установки второго троакара в брюшную полость помещаем печеночный ретрактор, которым отводим круглую связку печени вправо, для облегчения введения третьего 5-мм троакара. Затем поочередно вводим четвертый и пятый 10 мм троакары, обязательно учитывая ход крупных сосудов для профилактики их повреждения.
Как правило, для работы в первом и четвертом доступах мы используем стальные троакары "Karl Storz", во втором и пятом доступах - пластиковые троакары
"Auto Suture". В третьем доступе очень удобен пластиковый троакар компании "Auto Suture" с фиксатором или троакар фирмы "Apple".
При введении инструментов следует соблюдать ряд рекомендаций. Выполнение лапароскопической фундопликации осуществляется главным образом через два основных манипуляционных троакара - в третьем и четвертом доступах. Операционный угол между двумя инструментами, введенными через них, при сближении в области абдоминального отдела пищевода должен быть не менее 80-70 градусов. Направление троакаров при их введении должно быть строго радиальное по отношению к зоне оперативного действия. Это, с одной стороны, облегчит подведение инструментов "вслепую" к месту операции, а с другой - не будет изменять тактильное ощущение хирурга, связанное с приложением усилия по коррекции неправильного выбранного угла.
После установки троакаров через второй доступ мы вводим печеночный ретрактор и отводим левую долю печени вверх и вправо. Через пятый доступ инстру- м е н т о м "Эндобебкокк" захватываем фундальный о т д е л желудка. В третий доступ вводим мягкий зажим компании "Auto Suture" или "Ethicon", а через 4 доступ - 5 - м м ножницы. Использование пластиковых 5 - м м мягких зажимов с фиксатором значительно облегчает работу на тонких структурах малого сальника, так как, с одной стороны, эти инструменты имеют удобные кремальеры для экстренного захвата кровоточащего сосуда, а с другой - их малый вес позволяет выпустить инструмент из рук, не опасаясь отрыва тканей в зоне оперативного вмешательства. Поэтому при кровотечении освобождается левая рука для быстрой смены инструмента в четвертом доступе (отсос, диссектор). В области малого сальника очень удобно использование изогнутых пластиковых ножниц компании "Auto Suture", поскольку длина бранш соответствует размеру выделенных тканей под средне-большие клипсы, а их кривизна позволяет выделять сосуды без применения диссектора.
Для обеспечения легкой и безопасной работы в области пищеводно-желудочного перехода и малого сальника необходимо адекватное натяжение тканей, которое создается инструментом "Эндобебкокк" через пятый доступ.
Источник: К . В . Пучков, В . Б . Филимонов., «ГРЫЖИ ПИЩЕВОДНОГО О Т В Е Р С Т И Я ДИАФРАГМЫ» 2003
А так же в разделе «Общие положения »
- Варианты мобилизации пищеводножелудочного перехода
- Фундопликация по Nissen
- Фундопликация по Toupet
- Сочетанные лапароскопические оперативные вмешательства при грыжах пищеводного отверстия диафрагмы
- Интраоперационные осложнения и их коррекция
- ГЛАВА 5. ОСОБЕННОСТИ ВЕДЕНИЯ БОЛЬНЫХ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ