Сочетанные лапароскопические оперативные вмешательства при грыжах пищеводного отверстия диафрагмы
Прежде чем описывать технику сочетанных оперативных вмешательств, следует отметить, что именно лапароскопическая хирургия позволяет продемонстрировать все преимущества одновременной коррекции симультанных заболеваний органов брюшной полости. Из доступов, используемых для фун- допликации, можно дополнительно выполнить ваготомию, холецистэктомию, иссечение кисты печени, рассечение связки Трейца, наложить холедоходуо- деноанастомоз или применить пилоропластику. При добавлении 1-2 троакаров в нижних отделах брюшной стенки возможно проведение любого сочетанного оперативного вмешательства на матке, придатках или по поводу паховой грыжи. Качество и результат такого вмешательства будут зависеть от мануальных навыков оперирующего хирурга, технического оснащения и скорости выполнения отдельных этапов. Следует подчеркнуть, что приступать к выполнению сочетанных операций можно только в случаях, когда хирург имеет достаточный опыт отдельных лапароскопических манипуляций, составляющих данную операцию. Э т о позволяет провести вмешательство без значительного увеличения операционного времени и дополнительных осложнений для пациента.
Определяя очередность этапов симультанного оперативного вмешательства, в своих действиях мы руководствуемся принципом асептичности, поэтому коррекцию других заболеваний при грыже пищеводного отверстия диафрагмы проводили после выполнения фундопликации.
Техника лапароскопической фундопликации и селективной проксимальной ваготомии
Положение больного на столе и расположение операционной бригады остаются без изменений. В отличие оттехники селективной проксимальной ваготомии, выполняемой открытым способом, когда скелетирование малой кривизны желудка начинается от "вороньей лапки" нерва Летарже и продолжается вверх, при лапароскопическои DaroToiWiH мобилизацию малой кривизны желудка лучше начинать с пищевода и продолжать вниз.
В этом случае структуры, подлежащие клипи- рованию и пересечению, постоянно находятся в состоянии натяжения.
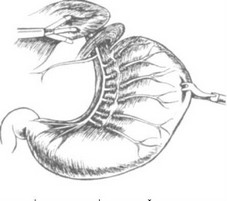
 Пищевод мобилизуем по первому способу (медиально от левого блуждающего нерва), описанному выше; после вскрытия
Пищевод мобилизуем по первому способу (медиально от левого блуждающего нерва), описанному выше; после вскрытия
сальниковой сумки и рассечения фундально-диафрагмальной связки под пищеводом ретрактором осуществляем тракцию кардиального отдела желудка влево. Э т и м приемом мы значительно облегчаем манипуляции в области малого сальника. Далее сверху вниз, послойно, выполняем диссекцию нервно-сосудистых образований между левым блуждающим нервом и желудочной стенкой, используя мягкий 5 мм зажим, ножницы и клипсаппликатор (рис. 35, 36).
Выполняя мобилизацию малой кривизны желудка, не следует захватывать большие порции тканей, так как при выскальзывание последних из-под клипсы возникает кровотечение в области главного ствола блуждающего нерва или
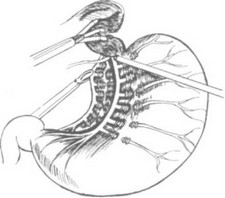 гематома в области малого сальника. По мере продвижения к "вороньей лапке" для сохранения натяжения структур в зоне оперативного действия, зажим "Эндобеб- кокк" передвигаем вниз по малой кривизне. После окончания селективной проксимальной ваго- томии выполняем диссекцию тканей в области
гематома в области малого сальника. По мере продвижения к "вороньей лапке" для сохранения натяжения структур в зоне оперативного действия, зажим "Эндобеб- кокк" передвигаем вниз по малой кривизне. После окончания селективной проксимальной ваго- томии выполняем диссекцию тканей в области
Рис. 36. Селективная проксимальная ваготомия
правой и левой диафрагмальных ножек, крурорафию и фундопликацию. Мы в своей практике никогда не ушивали десерозированный участок малой кривизны желудка. После смены желудочных зондов и лаважа брюшной полости в левом поддиафрагмальном пространстве оставляем страховой дренаж. Раны брюшной стенки ушиваем послойно.
Техника лапароскопической фундопликации и холецистэктомии
Положение больного на столе и расположение операционной бригады остается прежним. Следует отметить, что первый доступ желательно выполнять в параумбиликальной области, так как через него будет извлекаться желчный пузырь. Второй троакар для последующей фиксации через него жестким зажимом дна желчного пузыря необходимо вводить более латерально.
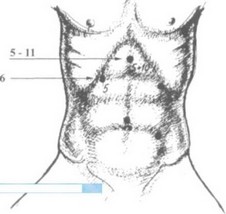
По окончанию фундопликации и смены желудочных зондов из брюшной полости извлекаем все инструменты. Для лучшей визуализации объекта и облегчения манипуляций в области оперативного вмешательства эндоскопическую стойку перемещаем против часовой стрелки на 70-80 градусов, ближе к правой руке. При этом операционная сестра с инструментальным столиком переходит к правой ноге пациента. Дополнительно операционному столу придаем наклон влево на 15-20 градусов. Справа по средней ключичной линии через шестой доступ вводим 5 мм троакар для мягкого зажима. В третьем доступе производим смену 5 мм троакара на 11 мм "Karl Storz", причем меняем его направление в сторону печеночно-двенадцатиперстной связки (рис. 37). Через этот доступ будут вводиться основные инструменты - ножницы, крючок, клип- саппликатор.

 После установки всех троакаров во второй порт вводим жесткий 5 мм зажим, которым захватываем дно желчного пузыря и отводим его в краниальном направлении, а через шестой и третий доступы начинаем выделение шейки желчного пузыря. При
После установки всех троакаров во второй порт вводим жесткий 5 мм зажим, которым захватываем дно желчного пузыря и отводим его в краниальном направлении, а через шестой и третий доступы начинаем выделение шейки желчного пузыря. При
Рис. 3 8 . Подковообразное вскрытие висцеральной брюшины в проекции шейки желчного пузыря
 наличии сращении между желчным пузырем и сальником или двенадцатиперстной кишкой, последние рассекаются с помощью монополяр- ного крючка или ножниц. Следует отметить, что при работе электрохирургическим крючком ткани следует захватывать небольшими порциями и осуществлять тракцию инструмента "на себя". Этот прием обеспечивает максимальную безопасность и служит профилактикой термических повреждений окружающих органов. Для диссек-
наличии сращении между желчным пузырем и сальником или двенадцатиперстной кишкой, последние рассекаются с помощью монополяр- ного крючка или ножниц. Следует отметить, что при работе электрохирургическим крючком ткани следует захватывать небольшими порциями и осуществлять тракцию инструмента "на себя". Этот прием обеспечивает максимальную безопасность и служит профилактикой термических повреждений окружающих органов. Для диссек-
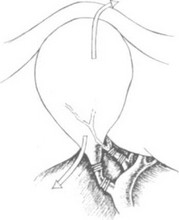 ции пузырного протока и артерии мы всегда используем методику "хобот слона", при которой левой рукой мягким зажимом осуществляем латеральную тракцию желчного пузыря за карман Г а р т м а н а , натягивая т е м самым структуры в области треугольника Кало. Электрохирургическим крючком в режиме монополярной коагуляции вдоль стенки желчного пузыря вскрываем подковообразно висцеральную брюшину на как можно большем протяжении (рис. 38), которую затем тупо отслаиваем "пят-
ции пузырного протока и артерии мы всегда используем методику "хобот слона", при которой левой рукой мягким зажимом осуществляем латеральную тракцию желчного пузыря за карман Г а р т м а н а , натягивая т е м самым структуры в области треугольника Кало. Электрохирургическим крючком в режиме монополярной коагуляции вдоль стенки желчного пузыря вскрываем подковообразно висцеральную брюшину на как можно большем протяжении (рис. 38), которую затем тупо отслаиваем "пят-
Рис. 39. Направление тракций для лучшей визуализации треугольника Кало
Рис. 40. Клипирование пузыгр- ного протока и артерии
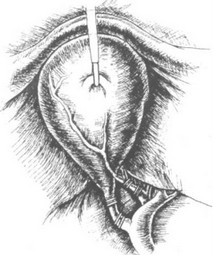 кои крючка к печеночно - двенадцатиперстной связке, обнажая пузырный проток и артерию, постоянно сохраняя в поле зрения общий печеночный и общий желчный протоки. Для лучшей визуализации следует менять на- правлениетяги мягкого зажима на гартмановском кармане, показывая область треугольника Кало поочередно с медиальной и латеральной сторон (рис. 39).
кои крючка к печеночно - двенадцатиперстной связке, обнажая пузырный проток и артерию, постоянно сохраняя в поле зрения общий печеночный и общий желчный протоки. Для лучшей визуализации следует менять на- правлениетяги мягкого зажима на гартмановском кармане, показывая область треугольника Кало поочередно с медиальной и латеральной сторон (рис. 39).
Мы не выделяем пузырный проток на всем протяжении, а клипируем его несколько
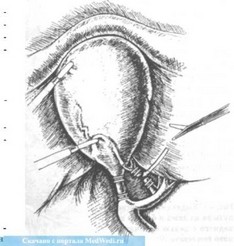 ниже желчного пузыря. Пос ле клипирования протока ви зуализируем и клипируем ар терию (рис. 40). Мы стре мимся не коагулировать тка ни в этой зоне, а пересекать все структуры между клипс (рис. 41), причем на остающиеся части обязательно оставля ем по две клипсы.
ниже желчного пузыря. Пос ле клипирования протока ви зуализируем и клипируем ар терию (рис. 40). Мы стре мимся не коагулировать тка ни в этой зоне, а пересекать все структуры между клипс (рис. 41), причем на остающиеся части обязательно оставля ем по две клипсы.
 Следует напомнить о воз можных вариантах анатоми ческого строения пузырного протока и артерии в зоне опе ративного действия. Профилактикой осложнений может
Следует напомнить о воз можных вариантах анатоми ческого строения пузырного протока и артерии в зоне опе ративного действия. Профилактикой осложнений можетРис. 42. Выделение желчного пузыря из ложа
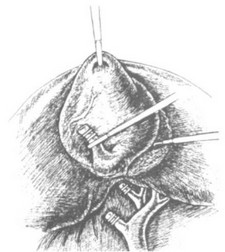 служить аккуратная диссекция только доступных осмотру тканей строго вдоль стенки желчного пузыря небольшими порциями с тракций "на себя".
служить аккуратная диссекция только доступных осмотру тканей строго вдоль стенки желчного пузыря небольшими порциями с тракций "на себя".
Далее электрохирургическим крючком выделяем желчный пузырь из ложа (рис. 42). Для выполнения этого приема зажимом из шестого доступа захватываем шейку желчного пузыря и отводим ее в краниальном направлении, натягивая элементы тонкой соедини- тельно-тканной прослойки
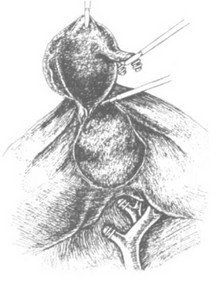 между стенкой пузыря и печенью. Электрохирургическим крючком эти ткани захватываем небольшими порциями и пересекаем в режиме коагуляции. Выделив таким образом желчный пузырь до дна, запрокидываем его на диафрагмальную поверхность печени и тракцией в краниальном направлении обеспечиваем обзор его ложа для ревизии и окончательного гемостаза (рис. 43), который осуществ-
между стенкой пузыря и печенью. Электрохирургическим крючком эти ткани захватываем небольшими порциями и пересекаем в режиме коагуляции. Выделив таким образом желчный пузырь до дна, запрокидываем его на диафрагмальную поверхность печени и тракцией в краниальном направлении обеспечиваем обзор его ложа для ревизии и окончательного гемостаза (рис. 43), который осуществ-
Рис. 4 3. Выделение желчного пузыря из ложа и осмотр последнего с целью окончательного гемостаза
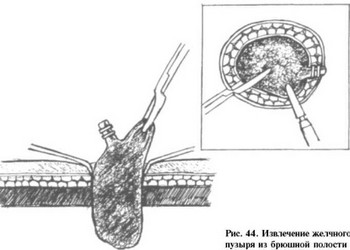
ляем точечной монополярной коагуляцией диссектором. После промывания под- печеночного пространства стерильным физиологическим раствором, через второй доступ вводим страховой дренаж и останавляем его в области ложа сроком на 1 сутки. Желчный пузырь извлекаем через первый доступ, предварительно переместив лапароскоп в третий троакар (рис. 44). После ушивания умбиликального прокола проводим контрольный осмотр этой области через лапароскоп на предмет кровотечения и возможного захвата п е т л и тонкой кишки. З а т е м в с е проколы брюшной стенки ушиваем послойно.
При одновременном проведении фундопликации, селективной проксимальной ваготомии и холецистэктомии, первым этапом выполняем ваготомию, далее - фундопликацию, а затем - удаление желчного пузыря.
Техника лапароскопической фундопликации и коррекции хронического нарушения дуоденальной проходимости
По нашему мнению, показаниями для интраоперационной ревизии двенадцатиперстной кишки и особенно дуодено-еюнального перехода у больных грыжей пищеводного отверстия диафрагмы являются:
- прямые и косвенные признаки хронического нарушения дуоденальной проходимости, выявляемые рентгенологически;
- дуоденогастральныг рефлюкс желчи чыявля^мый на фиброгастроскопии;
- щелочной рефлюкс- эзофагит;
-
 триада Кастена (хроническая язвенная болезнь двенадцатиперстной кишки, желчнокаменная болезнь, грыжа пищеводного отверстия диафрагмы).
триада Кастена (хроническая язвенная болезнь двенадцатиперстной кишки, желчнокаменная болезнь, грыжа пищеводного отверстия диафрагмы).
Для выполнения ревизии двенадцатиперстной кишки при лапароскопической фундопликации не требуется дополнительного введения троакаров. Этот этап оперативного вмешательства
 проводим после фундопликации, перед холецистэктомией. Ревизию начинаем с бульбарного отдела, где часто обнаруживаем спайки между желчным пузырем и стенкой двенадцатиперстной кишки, а также деформацию ее луковицы. Э т и спайки легко рассекаются ножницами в режиме монополярной коагуляции. При необходимости мобилизуем нисходящую часть двенадцатиперстной
проводим после фундопликации, перед холецистэктомией. Ревизию начинаем с бульбарного отдела, где часто обнаруживаем спайки между желчным пузырем и стенкой двенадцатиперстной кишки, а также деформацию ее луковицы. Э т и спайки легко рассекаются ножницами в режиме монополярной коагуляции. При необходимости мобилизуем нисходящую часть двенадцатиперстной
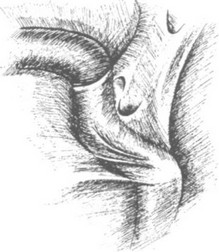
Рис. 4 6. Рассечение связки Трейтца (в окне нижняя брыжеечная вена)
кишки по Кохеру. Далее выполняем ревизию дуодено-еюнальногоугла (рис. 45). Для проведения этого этапа операционный стол переводим в горизонтальное положение. Через второй и четвертый доступы вводим инструменты "Эндобебкокк", которыми большой сальник поднимаем вверх и укладываем на желудок. Фиксировать его в этом положении можно печеночным ретрактором из второго доступа. Из четвертого доступа инструментом "Эндобебкокк" захватываем поперечно-ободочную кишку, натягиваем в краниальной направлении и фиксируем. Затем визуализируем первую петлю тощей кишки, с помощью зажима "Эндобебкокк" из пятого доступа отводим ее вправо и каудально. Э т и м приемом обеспечиваем натяжение в области связки Трейтца. При обнаружении патологии в этой зоне (спайки, рубцы) с помощью мягкого зажима, введенного через третий доступ, и ножниц (4 доступ) выполняем послойное рассечение спаек. Связку Трейтца необходимо рассекать между клипсами, так как сверху и лате- рально от нее располагается нижняя брыжеечная вена, которая может быть повреждена при коагуляции (рис. 46). После низведения дуодено-еюнального угла большой сальник перемещаем на свое место.
Источник: К . В . Пучков, В . Б . Филимонов., «ГРЫЖИ ПИЩЕВОДНОГО О Т В Е Р С Т И Я ДИАФРАГМЫ» 2003