Сравнительная оценка различных методик лапароскопических фундопликации в отдаленном послеоперационном периоде
Для оценки того или иного метода лечения важен не только ближайший результат операции (длительность госпитализации, количество осложнений и летальность), но и характер течения отдаленного послеоперационного периода (жалобы, беспокоящие пациента через несколько месяцев и лет после вмешательства, медицинская и социальная реабилитация больного, оценка больным результата операции). Обследование больного в течение 2-3 лет после оперативного вмешательства дает большую информацию о социальной значимости того или иного метода лечения.
Анкетирование, осмотр и инстументальное обследование в сроки от 1 месяца до 4-х лет после операции выполнено нами у 115 больных. Лапароскопическую фундопликацию по Nissen перенесли 19 больных (1 группа), лапароскопическую заднюю парциальную фундопликацию по Toupet- 37 пациентов(2 группа) и лапароскопическую 2-х стороннюю фундопликацию по Toupet - 59 человек (3 группа) (табл. 9).
Группы были сопоставимы по возрасту - 47,6 лет (1 группа), 48,3 лет (2 группа и 50,7 лет (3 группа) и сопутствующей патологии (табл. 1 0).
Мы выделяем следующие возможные осложнения позднего послеоперационного периода:
- Дисфагия;
- Гастростаз;
- "Gas blouting" синдром;
- Диарея;
- Рецидив ГПОД;
- Рецидив рефлюкс-эзофагита;
- Рецидив симптомов гастроэзофагеальной рефлюксной болезни.
Нами были получены следующие результаты сравнительной оценки исследуемых групп пациентов.
Через месяц после вмешательства жалобы на боль в брюшной полости предъявляли 10,5% пациентов, оперированных по методике Nissen (1 группа),
Таблица 9
Группы больных, обследованных в отдаленном послеоперационном
периоде
|
№ группы |
Вид перенесенного вмешательства |
Кол-во больных, N |
|
1. |
Лапароскопическая фундопликация по Nissen |
19 |
|
2. |
Лапароскопическая задняя парциальная фундопликация по Toupet |
37 |
|
3. |
Лапароскопическая 2 - х сторонняя фундопликация по Toupet |
59 |
Таблица 10
Характеристика исследуемых групп больных
|
№ группы |
Возраст M±s |
Сопутствующие заболевания, п (%) |
||||
|
ЖКТ |
Сердечно-сосудист, системы |
Мочевой системы |
цнс |
Дыхательной системы |
||
|
1. п=19 |
47,6+10,3 |
3 (15,8) |
9 (47,4) |
- |
2 (10,5) |
3 (15,8) |
|
2. п=37 |
48,3+12,1 |
5 (13,5) |
16 (43,2) |
4 (10,8) |
- |
5 (13,5) |
|
п Il W (О |
50,7±5,7 |
(10,2) |
(42,4) |
(5,1) |
|
6 (10,2) |
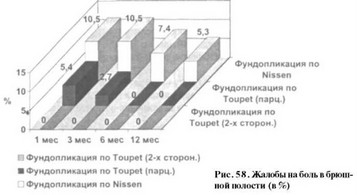
5,4%, перенесших заднюю парциальную фундопликацию по Toupet; через 3 месяца - 10,5% и 2,7% соответственно; через 6 и 12 месяцев боль беспокоила только пациентов 1 группы в 7,4% и 5,3% случаев соответственно. После 2-х сторонней фундопликации по Toupet (3 группа) болевые ощущения не наблюдались (рис. 58). У всех пациентов описываемый симптом был связан с сопутствующими заболеваниями органов ЖКТ - хроническим персистирующим гепатитом, хроническим колитом, хроническим бескаменным холециститом - и, как правило, имел характер неинтенсивной, колющей кратковременной боли, не требовавшей медикаментозной терапии.
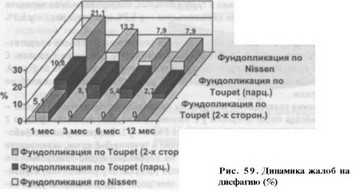
Дисфагия (главным образом, нарушение проглатывания твердой пищи) через месяц после вмешательства беспокоила 21,1% больных 1 группы, 10,8% - 2 группы и 5,1% - 3 группы (рис. 59). В дальнейшем больными 3 группы подобных жалоб не предъявлялось. В 1 и 2 группах через 3 месяца явления дисфагии наблюдались у 13,2% и 8,1% больных, через б месяцев - у 7,9% и 5,4%; и через 12 месяцев - у 7,9% и 2,7% пациентов соответственно. Для купирования указанных симптомов мы применяли 1-2 недельные курсы про- кинетических препаратов per os (церукал, мотилиум, координакс).
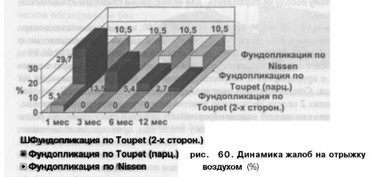
Отрыжка воздухом наблюдалась в 1 группе в течение года после оперативного вмешательства у 10,5% больных. Во 2 и 3 группах через месяц после операции отрыжка беспокоила 29,7% и 5,1% больных соответственно. В дальнейшем у больных, перенесших 2-х стороннюю фундопликацию по Toupet (3 группа), отрыжки не наблюдалось. Через 3, б и 12 мес. данный симптом имел место у 13,5%, 5,4% и 2,7% пациентов, перенесших заднюю парциальную фундопликацию по Toupet (2 группа) (рис. 60).

Изжога наблюдалась только в группе больных, оперированных по методике Nissen (через 1 месяц после вмешательства - у 5,3% и через 3 мес. - у 5,3% пациентов) (рис. 61).
Явления диареи наблюдались в течение первого месяца после оперативного вмешательства у 5,3% больных в 1 группе и у 2,7% - во 2 группе. С целью их купирования пациенты принимали иммодиум в течение 1-2 дней, что приводило к нормализации стула. В дальнейшем больные жалоб не предъявляли.
Нарушение эвакуации из желудка мы наблюдали у б больных: в 1 группе - через 3 месяца после операции у 2 пациентов и через б месяцев - у 1; во 2 группе - через 1 мес. у 2 больных и через 3 мес. - у 1. Во всех случаях потребовалось комплексное стационарное лечение в течение 3-5 суток, включающее инфузионную терапию, направленную на коррекцию водно-электролитного баланса, курс прокинетических препаратов (церукал внутримышечно) и физиотерапию (электростимуляция желудка, электросон и др.). Во всех случаях явления гастростаза были купированы и больные больше за медицинской помощью по этому поводу не обращались. Для иллюстрации приводим клиническое наблюдение.
Больная Е., 36 лет, № истории болезни 11250, находилась на стационарном лечении в отделении лапароскопической хирургии и гинекологии с
- по 11.08.99 с диагнозом: Состояние после операции (30.06.99 - лапароскопическая задняя парциальная фундопликация по Toupet в сочетании с крурорафией и овариоцистэктомией). Нарушение эвакуации из желудка. Сопутствующий диагноз: хронический панкреатит. В течение последних 2 недель беспокоило чувство тяжести в эпигастрии после еды, а в течение последней недели перед госпитализацией присоединилась рвота съеденной пищей практически сразу после еды, приносящая облегчение. Больная была обследована. Фиброгастроскопия: пищевод не изменен, кар- дия смыкается полностью, поверхностный гастрит, перистальтика желудка не прослеживается. Рентгенологическое исследование - состояние после операции (данных за грыжу пищеводного отверстия диафрагмы нет), нарушение эвакуации из желудка (атония желудка) - через 3 часа в желудке ? принятой бариевой взвеси, через 6 часов 1 / 4 , через 12 - желудок пуст, весь барий в толстой кишке. 24-часовая рН-метрия - патологических желудочно-пищеводных рефлюксов не обнаружено, анацидное состояние желудочной секреции. ЭКГ, клинические и биохимические анализы в пределах нормы.
Пациентке был проведен полный курс комплексного лечения, направленного на стимуляцию желудка (инфузионная терапия, направленная на коррекцию водно-электролитного баланса, курс прокинетических препаратов (церукал внутримышечно №5) и физиотерапию (электростимуляция
желудка №8 и электросон №8). На фоне проведенной терапии состояние больной улучшилось, тяжесть в эпи- гастрии и рвота после еды полностью исчезли. Больная была выписана в удовлетворительном состоянии под наблюдение гастроэнтеролога (по поводу хронического панкреатита).
 Рецидивы грыжи пищеводного отверстия диафрагмы при рентгенологическом обследовании без клинической симптоматики гастроэзофагеальной рефлюксной болезни выявлены нами у 2 больных: 1(5,3%) - в 1 группе и 1 - (2,7%) во 2 группе.
Рецидивы грыжи пищеводного отверстия диафрагмы при рентгенологическом обследовании без клинической симптоматики гастроэзофагеальной рефлюксной болезни выявлены нами у 2 больных: 1(5,3%) - в 1 группе и 1 - (2,7%) во 2 группе.
Г иперемию дистального отдела пищевода, что было расценено нами как реф- люкс-эзофагит 1 степени, мы наблюдали через месяц после операции в 1 группе у 3 больных (15,7%), во 2 группе - у 2 (5,4%) ив 3 группе - у 3 (5,1%). При контрольном осмотре этих пациентов в более поздние сроки патологических изменений в пищеводе у всех не было выявлено. У этих же больных в 1 и 2 группах выявлено через месяц после операции
по одному бессимптомному рецидиву патологического гастроэзофагеального рефлюкса на фоне гипоацидного состояния желудочной секреции. При этом составной показатель DeMeester снизился в обоих случаях и составил 21,7 и 19,4 (до операции Nissen и задней парциальной Toupet соответственно), 14,9 и 15,3 (после операции), в 2 и 1 , 6 раза соответственно уменьшилось время с pHJ4 в пищеводе.
Сами пациенты через год после оперативного вмешательства оценили результаты лечения следующим образом:
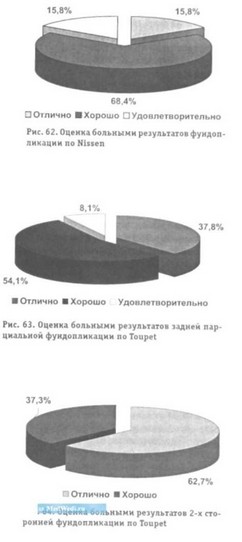
- Фундопликация по Nissen (рис. 62):
- отлично - 15,8%;
- хорошо - 68,4%;
- удовлетворительно - 15,8%;
- Задняя парциальная фундопликация по Toupet (рис. 63):
- отлично - 37,8%;
- хорошо - 54,1%;
- удовлетворительно -8,1%;
- 2 - х сторонняя фундопликация по Toupet (рис. 64):
- отлично - 62,7%;
- хорошо - 37,3%.
Таким образом, лапароскопическая фундопликация по Toupet (задняя парциальная или 2-х сторонняя) дает лучшие функциональные результаты, чем фундопликация по Nissen.
По нашему мнению, 2-х сторонняя фундопликация по Toupet является операцией выбора при аксиальных грыжах пищеводного отверстия диафрагмы и сопутствующем рефлюкс-эзофагите. При малых размерах фундального отдела желудка и технических сложностях выполнения двухсторонней фундоплика- ции no Toupet можно ограничится только задней парциальной фундопликаци- ей. Эффективность этих вмешательств доказана экспериментально и в клинике, а меньшее количество осложнений и лучшие отдаленные результаты заставляют отдавать предпочтение названным методам.
Источник: К . В . Пучков, В . Б . Филимонов., «ГРЫЖИ ПИЩЕВОДНОГО О Т В Е Р С Т И Я ДИАФРАГМЫ» 2003
А так же в разделе «Сравнительная оценка различных методик лапароскопических фундопликации в отдаленном послеоперационном периоде »
- Сравнительная оценка фундопликаций по Nissen, выполненных открытым и лапароскопическим способами
- Результаты лапароскопических фундопликаций по Nissen и Toupet
- ГЛАВА 7. ЭКСПЕРИМЕНТАЛЬНОЕ ИССЛЕДОВАНИЕ - СРАВНИТЕЛЬНАЯ ОЦЕНКА БАРЬЕРНОЙ ФУНКЦИИ ФУНДОПЛИКАЦИЙ ПО NISSEN И TOUPET
- ГЛАВА 8. ВЫБОР МЕТОДА ОПЕРАТИВНОГО ЛЕЧЕНИЯ БОЛЬНЫХ ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ И РЕФЛЮКС-ЭЗОФАГИТОМ
- Коррекция грыжи и выполнение крурорафии
- Выбор метода фундопликации
- ЗАКЛЮЧЕНИЕ