Варианты мобилизации пищеводножелудочного перехода
В своей практике мы используем два способа мобилизации пищеводно-желудочного перехода: первый - медиально от левого п. vagus и второй - лате- рально от него.
На выбор способа мобилизации оказывают влияние ряд факторов:
- величина секреции желудочного сока,
- тучность пациента,
- локализация левого блуждающего нерва на передней поверхности пищевода по отношению к средней оси,
- наличие или отсутствие аберрантной левой печеночной артерии.
Первый способ мобилизации пищевода используется нами в следующих случаях:
- желудочной гиперсекреции и наличия хронической язвенной болезни двенадцатиперстной кишки, когда показана селективная проксимальная ваготомия,
- избыточного веса пациента (при выраженных жировых отложения в области малого сальника более безопасно и удобно мобилизовывать пищевод медиально от левого п. vagus),
- латерального расположения левого блуждающего нерва,
- наличия аберрантной левой печеночной артерии (в 30%), препятствующей свободному доступу к правой диафрагмальной ножке.
Второй способ мобилизации мы используем в случаях:
- нормо- и гипоацидного состояния желудочной секреции,
- отсутствия выраженных жировых отложений в области малого сальника,
- медиального расположения левого блуждающего нерва на пищеводе.
При выборе способа мобилизации пищеводно-желудочного перехода, кроме выше перечисленных факторов, следует обязательно учитывать и метод последующей фундопликации (Nissen, Toupet), так как подготовка пищевода и положение п. vagus важны для правильного ее исполнения.
Так, мобилизация пищевода по первому способу дает возможность широко скелетировать пищевод по всей окружности, что в дальнейшем облегчает выполнение фундопликации по методике Toupet (двухсторонняя и задняя парциальная) и предупреждает вероятность компрессии блуждающего нерва при фундопликации по Nissen. В то же время мобилизация пищевода в этом случае более длительна, сопровождается более высоким риском повреждения блуждающего нерва и возникновения интраоперационного кровотечения, требует в 3-4 раза большего расхода клипс.
Мобилизация пищевода латерально от левого блуждающего нерва (второй способ) более быстрая, менее травматичная, сопровождается редким пересечением нервных и сосудистых структур, но в тоже время площадь скелетирова- ния пищевода (по правой стенке) иногда бывает очень м а л а из-за выраженных жировых отложений, что значительно усложняет выполнение фундопликации по методике Toupet, а расположение левого блуждающего нерва на передней стенке пищевода может сопровождаться его компрессией при фундопликации по Nissen с возможным развитием гастростаза.
Таким образом, перед оперативным вмешательством следует определиться в методе фундопликации и показаниях к селективной проксимальной ваготомии, основываясь на инструментальных методах дооперационного обследования, а после введения троакаров и обзорной лапароскопии, позволяющей оценить выраженность жировых отложений в м а л о м сальнике и расположение левого ствола блуждающего нерва - в способе мобилизации пищевода. Подобный алгоритм
значительно облегчит выполнение оперативного вмешательства и приведет к более хорошим результатам хирургического лечения данной категории больных.
Техника первого способа мобилизации пищевода
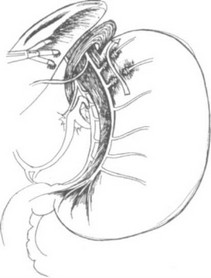
После фиксации и тракции влево фундального отдела желудка обязательно визуализируем передний блуждающий нерв. Медиально от него, на 4- см ниже кардии, мягким зажимом захватываем нервно-сосудистые структуры, идущие к малой кривизне желудка. Ножницами в безсосудистой зоне тупо рассекаем висцеральную брюшину и проходим браншами под зажимом, освобождая пространство для наложения клипс (рис. 22).
Этот этап следует выполнять очень аккуратно, так как любое неосторожное движение может вызвать кровотечение. З а т е м через четвертый доступ вводим автоматический клипсаппликатор "Auto Suture", накладываем четыре средне-большие клипсы, по две с каждой стороны от зажима, и ткани между клипсами рассекаем ножницами. В случае отсутствия автоматического клипсаппликатора можно работать поочередно двумя стальными однозарядными клипсаппликаторами. Е щ е раз отметим, что для быстрого и безопасного выполнения манипуляций на этом этапе очень важно хорошее натяжение тканей, которое создается зажимом Эндобебкок и противотракцией мягким зажимом левой рукой (рис. 23). Подобным образом
 мобилизуем кардиальный отдел желудка, мобилизуя передний листок малого сальника между левым блуждающим нервом и пищеводом. Затем, продвигаясь вверх, рассекаем висцеральную брюшину на передней поверхности пищевода монополярными ножницами в режиме коагуляции, максимально приподнимая ее браншами инструмента. Э т о прием позволяет избежать термического повреждения стенки пищевода. Далее мягким зажимом и ножницами тупо освобождаем переднюю стенку от брюшины, отслаивая
мобилизуем кардиальный отдел желудка, мобилизуя передний листок малого сальника между левым блуждающим нервом и пищеводом. Затем, продвигаясь вверх, рассекаем висцеральную брюшину на передней поверхности пищевода монополярными ножницами в режиме коагуляции, максимально приподнимая ее браншами инструмента. Э т о прием позволяет избежать термического повреждения стенки пищевода. Далее мягким зажимом и ножницами тупо освобождаем переднюю стенку от брюшины, отслаивая
Рис 2 2. Начальный этап мобилизации пищеводно-желудочного перехода
Рис. 23. Направление проти- вотракции для создания натяжения тканей при мобилизации кардиального отдела же - лудка
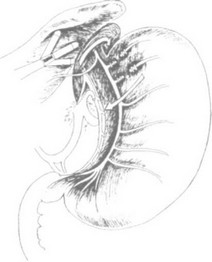 ее в обе стороны. П р и э т о м абсолютно безопасно пересекаем левую пищеводно-диафрагмальную связку ножницами и выделяем левую стенку пищевода и левую диафрагмальную ножку.
ее в обе стороны. П р и э т о м абсолютно безопасно пересекаем левую пищеводно-диафрагмальную связку ножницами и выделяем левую стенку пищевода и левую диафрагмальную ножку.
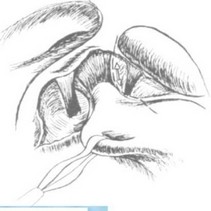 Очень важно на этом этапе рассечь фундально-диаф- рагмальную связку до коротких желудочных сосудов для последующего легкого введения пищеводного ретрактора (рис. 24). Чтобы выполнить эту манипуляцию, мы меняем направление тракции фундального отдела желудка вниз и вправо, натягивая тем самым пересекаемую связку. Создать дополнительное натяжение структур в этой области можно мягким зажимом левой рукой. В это время необходимо постоянно держать в поле зрения верхний полюс селезенки и короткие желудочные сосуды, чтобы не травмировать их. Рассечь связку лучше всего ножницами, отводя бранши от пищевода и желудка.
Очень важно на этом этапе рассечь фундально-диаф- рагмальную связку до коротких желудочных сосудов для последующего легкого введения пищеводного ретрактора (рис. 24). Чтобы выполнить эту манипуляцию, мы меняем направление тракции фундального отдела желудка вниз и вправо, натягивая тем самым пересекаемую связку. Создать дополнительное натяжение структур в этой области можно мягким зажимом левой рукой. В это время необходимо постоянно держать в поле зрения верхний полюс селезенки и короткие желудочные сосуды, чтобы не травмировать их. Рассечь связку лучше всего ножницами, отводя бранши от пищевода и желудка.
После завершения этого этапа инструментом "Эндо- бебкокк" выполняем трак- цию фундального отдела желудка влево, обеспечивая таким образом натяжение со-
Рис. 24. Рассечение фундаль но-диафрагмальной свя:
судистых структур вдоль правой стенки пищевода. Затем пересекаем их между клипсами и "тупо" входим в позадипищеводное пространство. В этом месте обычно встречается большое количество мелких сосудов, которые можно осторожно коагулировать, а наиболее крупные- клипировать. Для облегчения работы в этой зоне необходимо мягким зажимом из третьего доступа приподнять пищевод, тем самым дополнительно создав натяжение тканей и улучшив визуализацию места оперативного действия. Следующим этапом, через пятый доступ, вводим 10 мм пищеводный ретрактор, который проводим справа под пищеводом и осуществляем его тракцию вниз и вверх (рис. 25).
Этим приемом мы натягиваем правую пищеводно-диафрагмальную связку, которую пересекаем монополярными ножницами в режиме коагуляции. Длина мобилизованного абдоминального отдела пищевода составляет, как правило, 5-7 см. После выделения и визуализации правой диафрагмальной ножки переходим к мобилизации заднего блуждающего нерва из окружающих тканей при помощи методичной нежной препаровки клетчатки на близком расстоянии от лапароскопа. Следует помнить о возможном повреждении левой медиасти- нальной плевры и грудного лимфатического протока в этой зоне, поэтому не следует "уходить" глубоко под пищевод.
Далее проводим оценку размера грыжевых ворот для выполнения крурора-
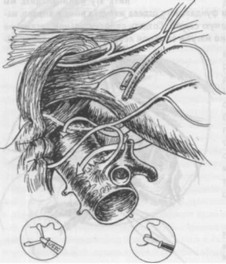
 фии. Диаметр грыжевых ворот может быть определен с помощью любого лапароскопического инструмента, введенного между ножками диафрагмы. Крурорафию мы выполняем во всех случаях. Противопоказанием для ее проведения считаем наличие укорочения пищевода второй степени. Диафрагмальные ножки сшиваем нерассасываю- щимся шовным материалом - шелк, дакрон ("Auto
фии. Диаметр грыжевых ворот может быть определен с помощью любого лапароскопического инструмента, введенного между ножками диафрагмы. Крурорафию мы выполняем во всех случаях. Противопоказанием для ее проведения считаем наличие укорочения пищевода второй степени. Диафрагмальные ножки сшиваем нерассасываю- щимся шовным материалом - шелк, дакрон ("AutoSuture") размером 0 или 1 - 0 на атравматичной игле, одним или двумя Z-швами, причем узлы завязываем экстракорпорально, для лучшего сопоставления тканей, из 4 доступа (рис. 25). Этот прием лучше всего выполнять пластиковым пушем компании "USSC", так как форма его рабочего конца позволяет затягивать хирургические двойные узлы плетеных нитей без скручивания последних.
Для профилактики осложнений при выполнении крурорафии очень важно соблюдать два правила: первое - не захватывать в шов задний блуждающий нерв (в противном случае возможен гастростаз и диарея), второй - после затягивания последнего шва в пищеводное отверстие должен свободно проходить 5 мм инструмент (при несоблюдении этого условия возможна дисфагия в послеоперационном периоде).
По окончании крурорафии область оперативного вмешательства промываем физиологическим раствором, проверяя надежность гемостаза, положение заднего блуждающего нерва и размеры пищеводного отверстия. В случае небольшого размера фундального отдела желудка для более "мягкой" фундопликации можно пересечь 1-2 коротких желудочных сосуда между клипсами. Этот этап легче выполнять под пищеводом (рис. 26), используя пищеводный ретрактор, создавая натяжение необходимых структур в зоне вмешательства. Опыт убедил нас не использовать на этом этапе коагуляцию, так как в случае
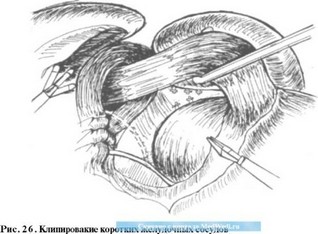
возникновения кровотечения очень сложно обнаружить поврежденный сосуд в воротах селезенки. В с е структуры в области желудочно-селезеночной связки мы предпочитаем пересекать между клипсами большого размера.
Техника второго способа мобилизации пищеводно-желудочного перехода
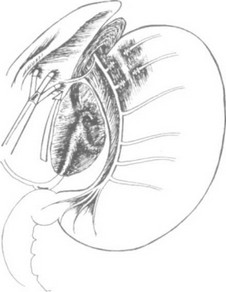
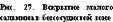 Отличительной особенностью этого способа является мобилизация правой стенки пищевода и пищеводно-желудочного перехода латерально от левого блуждающего нерва с оставлением последнего на месте. Выделение пищевода начинаем с рассечения брюшины на его передней стенке медиально от п. vagus монополярными ножницами в режиме коагуляции из четвертого доступа. П о с л е освобождения передней и левой стенок п и щ е в о д а пересекаем пищеводно-диафрагмальную и ф у н д а л ь - но-диафрагмальную связки. Для этого из пятого доступа зажимом "Эндобебкокк" о с у щ е с т в л я е м тракцию фундального о т д е л а желудка вправо и каудально, создавая таким образом натяжение в о б л а с т и связочного аппарата, необходимое д л я безопасного пересечения. В этой зоне, как правило, отсутствуют крупные артериальные сосуды, требующие клипирования, поэтому рассечение связок можно выполнять ножницами с монополярной коагуляцией. О б р а щ а е м внимание на близость селезенки, которую необходимо постоянно держать в поле зрения для профилактики ее повреждения. После рассечения этих связок становятся доступными латеральная часть правой или левая диафрагмальные ножки, дополнительно мобилизуемые тупой дис- секцией тканей.
Отличительной особенностью этого способа является мобилизация правой стенки пищевода и пищеводно-желудочного перехода латерально от левого блуждающего нерва с оставлением последнего на месте. Выделение пищевода начинаем с рассечения брюшины на его передней стенке медиально от п. vagus монополярными ножницами в режиме коагуляции из четвертого доступа. П о с л е освобождения передней и левой стенок п и щ е в о д а пересекаем пищеводно-диафрагмальную и ф у н д а л ь - но-диафрагмальную связки. Для этого из пятого доступа зажимом "Эндобебкокк" о с у щ е с т в л я е м тракцию фундального о т д е л а желудка вправо и каудально, создавая таким образом натяжение в о б л а с т и связочного аппарата, необходимое д л я безопасного пересечения. В этой зоне, как правило, отсутствуют крупные артериальные сосуды, требующие клипирования, поэтому рассечение связок можно выполнять ножницами с монополярной коагуляцией. О б р а щ а е м внимание на близость селезенки, которую необходимо постоянно держать в поле зрения для профилактики ее повреждения. После рассечения этих связок становятся доступными латеральная часть правой или левая диафрагмальные ножки, дополнительно мобилизуемые тупой дис- секцией тканей.
Для выделения правой диафрагмой ножки выполняем тракцию желудка за фундальную часть с целью натяжения тканей в области малого сальника, который рассекаем в безсосудистой зоне справа от блуждающего нерва (рис. 27).
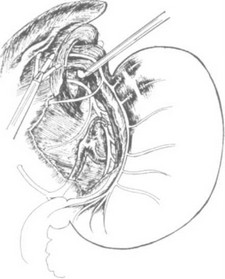
Следует напомнить, что в этой области расположены печеночные ветви левого блуждающего нерва и в 30% случаев находится аберрантная левая печеночная артерия. Сформированное отверстие, для хорошей визуализации правой диафрагмальной ножки, должно быть не менее 4-6 см в диаметре. У тучных пациентов вдоль ее наружного края всегда отмечается избыточное отложение жировой ткани, которая легко иссекается ножницами с монополярной коагуляцией. З а т е м вдоль края ножки монополярным крючком или ножницами вскрываем висцеральную брюшину острым путем на протяжении 4-6 см и "тупой" препаровкой открываем пространство позади пищевода, в котором у 20% больных обнаруживаем липому, иногда достигающую больших размеров (до 6 см в диаметре). Данное образование необходимо удалить, что, как правило, легко выполнимо простой трак- цией за нее зажимом в каудальном направлении. Затем мягким зажимом и ножницами аккуратной диссекцией выделяем правую диафрагмальную ножку и заднюю стенку пищевода (рис. 28). Через четвертый доступ вводим "Эндобебкокк", которым приподнимаем и натягиваем вниз пищевод. В результате этого приема структуры в позадипищеводном пространстве приобретают натяжение. В 30% случаях требуется дополнительное пересечение между клипсами задней желу-
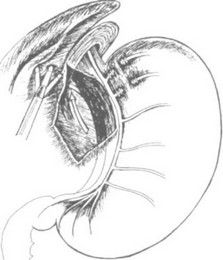 дочной артерии, которая берет свое начало от селезеночной артерии. Мелкие сосудистые структуры в области кардии коагулируем и пересекаем. С помощью "тупой"диссекции находим и выделяем задний ствол блуждающего нерва. Следует отметить, что при этом доступе визуализация правой диафрагмальной ножки и заднего блуждающего нерва гораздо лучше, чем в пре- дьдущем случае (рис. 29).
дочной артерии, которая берет свое начало от селезеночной артерии. Мелкие сосудистые структуры в области кардии коагулируем и пересекаем. С помощью "тупой"диссекции находим и выделяем задний ствол блуждающего нерва. Следует отметить, что при этом доступе визуализация правой диафрагмальной ножки и заднего блуждающего нерва гораздо лучше, чем в пре- дьдущем случае (рис. 29).
Рис. 28. Выделение правой диафрагмальной ножки и позадипищеводного про-
ки от клетчатки и оцениваем размеры грыжевых ворот. Следует предостеречь от интенсивного использования электрокоагуляции при выделении диафрагмальных ножек и абдоминального отдела пищевода, так как высокая температура, образующаяся при применении электротока, вызывает некроз и ишемию тканей, переходящие в рубцовый склероз (Le Blanc-Louvry
- et a l , 2000).
 Крурорафию выполняем, учитывая все нюансы, описанные выше. При необходимости освобождаем фундальную часть желудка под пищеводом, пересекая между клипс 1-2 коротких желудочных сосуда. После промывания операционного поля физиологическим раствором осуществляем тщательный гемостаз путем точечной монополярной коагуляции диссектором. Следующим этапом выполняем фундопликацию.
Крурорафию выполняем, учитывая все нюансы, описанные выше. При необходимости освобождаем фундальную часть желудка под пищеводом, пересекая между клипс 1-2 коротких желудочных сосуда. После промывания операционного поля физиологическим раствором осуществляем тщательный гемостаз путем точечной монополярной коагуляции диссектором. Следующим этапом выполняем фундопликацию.
Источник: К . В . Пучков, В . Б . Филимонов., «ГРЫЖИ ПИЩЕВОДНОГО О Т В Е Р С Т И Я ДИАФРАГМЫ» 2003