ХРОНИЧЕСКИЙ КАЛЬКУЛЕЗНЫЙ ХОЛЕЦИСТИТ
Клиническая картина и диагностика. После прекращения приступа печеночной колики пациенты могут чувствовать себя здоровыми (бессимптомная стадия хронического холецистита). Однако нередко у них сохраняются тяжесть и тупые боли в правом подреберье, усиливающиеся после еды. особенно при погрешности в диете, метеоризм. понос после жирной пищи, чувство горечи во рту и изжога, связанные с дуо- деногастральным и гастроэзофагальным рефлюксами. Первично-хронический каль- кулезный холецистит протекает с указанными симптомами без приступов печеночной колики.
Осложнения. Осложнениями калькулезного холецистита являются холедохоли- тиаз, холангит. рубцовые стриктуры терминального отдела общего желчного протока, внутренние билиодигестивные свищи, водянка желчного пузыря.
Холедохолнпшаз — наличие при желчнокаменной болезни конкрементов в общем желчном протоке — одно из наиболее частых осложнений желчнокаменной болезни. У лиц пожилого и старческого возраста холедохолитиаз наблюдают в 2—3 раза чаще. Конкременты в общий желчный проток попадают в подавляющем большинстве случаев из желчного пузыря. Миграция их возможна при коротком широком пузырном протоке, пролежне в области шейки желчного пузыря или кармана Гартмана с образованием широкого свища между желчным пузырем и общим желчным протоком. У некоторых больных (1—4%) возможно первичное образование конкрементов в желчевыводящих путях.
Холедохолитиаз может длительное время протекать бессимптомно. Даже при множественных конкрементах в общем печеночном и общем желчном протоках нарушения пассажа желчи возникают далеко не всегда. Желчь как бы обтекает конкременты, находящиеся в терминальном отделе общего желчного протока, она свободно поступает в двенадцатиперстную кишку. При миграции конкрементов в наиболее узкие отделы зоны общего печеночного и общего желчного протоков — его терминальный отдел и в ампулу большого сосочка двенадцатиперстной кишки возникает препятствие оттоку желчи в кишечник, что клинически проявляется обтурационной желтухой.
Желтуха является основным клиническим признаком холедохолитиаза. Иногда она носит ремиттирующий характер при наличии так называемого вентильного камня терминального отдела общего желчного протока или большого сосочка двенадцатиперстной кишки. При окклюзии камнем терминального отдела общего желчного протока возникает желчная гипертензия, что клинически выражается тупыми болями в правом подреберье и желтухой. При дальнейшем повышении давления во внепече- ночных желчных протоках просвет последних расширяется и конкремент как бы всплывает в проксимальные отделы зоны общего печеночного и общего желчного протоков, желтуха уменьшается и может вовсе исчезнуть.
Холангит — острое или хроническое бактериальное воспаление внутри- и вне- печеночных желчных путей. Возникает чаще всего при холедохолитиазе. а также при других заболеваниях, сопровождающихся механической желтухой, за счет холестаза и имеющейся в желчи инфекции. По характеру морфологических изменений в стенках желчных протоков выделяют катаральный и гнойный холангит, по клиническому течению — острый и хронический.
Клинически острый холангит характеризуется внезапным повышением температуры тела до фебрильных цифр, потрясающим ознобом, тяжестью и тупыми болями в правом подреберье, тошнотой и рвотой. При остром гнойном холангите боли имеют интенсивный характер, рано появляется желтуха, которая связана с поражением печеночной паренхимы, а также с холестазом. Желтуха, потрясающие ознобы, высокая температура тела — грозные предвестники септического состояния с последующей централизацией кровообращения, развитием септического шока и печеночно- почечной недостаточности. При физикальном исследовании больных отмечают болезненность в правом подреберье, умеренно выраженную мышечную защиту (при гнойном холангите). Симптомы раздражения брюшины при этом отрицательны. У большинства больных можно прощупать нижний край увеличенной болезненной печени. При прогрессирующем бурном течении гнойного холангита образуются мелкие гнойники в стенках желчных протоков, в толще паренхимы печени и на ее поверхности. что приводит к образованию множественных холангиогенных абсцессов печени, абсцессов в поддиафрагмальном или в подпеченочном пространстве. Прогноз в таких случаях неблагоприятный.
Хронический склерозирующий холангит — хроническое воспаление желчных путей, сопровождающееся утолщением и склерозом их стенок, которое приводит к обструкции протоков. В большинстве случаев это генерализованный процесс, захватывающий все желчные пути. Различают вторичный склерозирующий холангит. возникающий на фоне желчнокаменной болезни, после хирургических манипуляций и цирроза печени, и первичный, этиология которого неизвестна. Дискутируется возможность аутоиммунного генеза его. связи с язвенным неспецифическим колитом, струмой Риделя.
Клинически заболевание проявляется безболевой обтурационной желтухой. Диагноз нередко становится ясным после исключения рака желчных путей. Результаты как оперативного, так и консервативного лечения неудовлетворительные. При консервативном лечении применяют стероидные гормоны, иммунодепрессанты, антибиотики. При оперативном лечении, когда позволяют анатомические условия, накладывают билиодигестивные анастомозы, в отдельных случаях производят трансплантацию печени.
При ущемлении конкремента в ампуле большого сосочка двенадцатиперстной кишки наряду с нарушением оттока желчи и обтурационной желтухой происходит нарушение оттока панкреатического сока, часто развивается острый или хронический панкреатит.
Рубцовые стриктуры большого сосочка двенадцатиперстной кишки и терминального отдела общего желчного протока возникают при повреждении слизистой оболочки сосочка конкрементами, воспалительным процессом. Стриктуры могут быть ограниченными по протяженности от нескольких миллиметров до 1.0—1,5 см и тубулярными, при которых концентрическое сужение терминального отдела общего желчного протока возникает на протяжении 2,0—2,5 см и более. Такое условное подразделение стриктур удобно в плане выбора оптимального способа коррекции этого осложнения во время операции.
Рубцовые стриктуры, как правило, не имеют патогномоничных клинических симптомов. При выраженном стенозе терминального отдела общего желчного протока с нарушением пассажа желчи и панкреатического сока появляются симптомы хо- лецистопанкреатита, острого или хронического панкреатита, обтурационной желтухи, холангита. Нередко стриктуры сочетаются с холедохолитиазом.
Внутренние билиодигестивные свищи. Возникают при длительном нахождении камней (особенно крупных) в желчном пузыре и образовании вследствие этого пролежня его стенки и близлежащего полого органа, тесно спаянного с пузырем за счет перихолецистита. Наиболее часто формирование свищей происходит между желчным пузырем и двенадцатиперстной кишкой или печеночным изгибом толстой кишки. Значительно реже формируются свищи между желчным пузырем и желудком или между желчным пузырем и зоной общего печеночного и общего желчного протоков.
Клинические проявления внутренних билиодигестивных свищей скудные, поэтому поставить диагноз до операции удается далеко не у всех больных. Известны случаи развития острой обтурационной непроходимости кишечника, вызванной крупным конкрементом, мигрировавшим в просвет кишечника. Конкременты меньших размеров свободно проходят по кишке и выходят вместе с калом, что может быть обнаружено самим пациентом. При забросе инфицированного кишечного содержимого в просвет желчного пузыря и желчных протоков возникают симптомы холангита. При холецистохоледохеальном свище происходит миграция конкрементов из желчного пузыря в просвет общего желчного протока с развитием симптомов холедохоли- тиаза. При формировании свища из краев соустья возникает кровотечение, проявляющееся меленой.
Обзорная рентгенография органов брюшной полости у больных с пузырнодуоденальным или пузырно-толстокишечными свищами позволяет выявить аэрохо- лию (наличие газа в желчном пузыре или желчных протоках).
В связи с тесной морфофункциональной взаимосвязью между желчным пузырем, желчными протоками и поджелудочной железой, а также различными патологическими состояниями, затрудняющими отток панкреатического сока (холедохолитиаз. стриктура большого сосочка двенадцатиперстной кишки, холангит и т. п.), к изменениям в желчных путях присоединяются изменения в поджелудочной железе, что клинически проявляется холецистопанкреатитом. При этом наряду с симптомами, характерными для холецистита и его осложнений, появляются клинические признаки хронического. реже острого панкреатита. Этим симптомам следует уделять пристальное
внимание, чтобы в дооперационном периоде обследования больного или во время операции выявить причину, вызвавшую развитие панкреатита, и ее устранить.
Водянка желчного пузыря развивается при небольшой вирулентности микробной флоры желчи и окклюзии шейки желчного пузыря или пузырного протока конкрементом. В желчном пузыре происходит всасывание составных частей желчи, бактерии погибают, содержимое желчного пузыря становится бесцветным, приобретает слизистый характер. При физикальном исследовании больных можно пропальпиро- вать дно увеличенного, растянутого, безболезненного желчного пузыря. При наличии вирулентной инфекции стенки желчного пузыря утолщаются, а в просвете его формируется гной. В таких случаях поражение желчного пузыря расценивается как хроническая эмпиема его.
Основным способом диагностики желчнокаменной болезни и ее осложнений является ультразвуковое исследование. При этом в просвете желчного пузыря определяют плотные эхоструктуры, перемещающиеся при изменении положения тела (рис. 121). Достоверность данного метода исследования достигает 96—98%. Информативность ультразвукового исследования в диагностике холедохолитиаза значительно ниже.
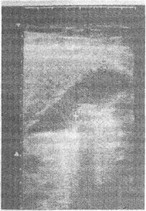 Информативность холецистохолангиографии в диагностике холелитиаза составляет 70—85%, при этом наиболее полная информация может быть получена при инфузионной методике внутривенного введения контрастного вещества. Прямым признаком холедохолитиаза является наличие дефектов наполнения на фоне контрастированного желчного пузыря (рис. 122). Холедохолитиаз с помощью указанных методов исследования диагностируется не более чем у половины больных с этим осложнением желчнокаменной болезни. При повышении уровня билирубина в крови свыше 0.02—0,03 г/л резко нарушается функциональное состояние гепатоцитов. поэтому указанные методы холецистохолангиографии неприменимы.
Информативность холецистохолангиографии в диагностике холелитиаза составляет 70—85%, при этом наиболее полная информация может быть получена при инфузионной методике внутривенного введения контрастного вещества. Прямым признаком холедохолитиаза является наличие дефектов наполнения на фоне контрастированного желчного пузыря (рис. 122). Холедохолитиаз с помощью указанных методов исследования диагностируется не более чем у половины больных с этим осложнением желчнокаменной болезни. При повышении уровня билирубина в крови свыше 0.02—0,03 г/л резко нарушается функциональное состояние гепатоцитов. поэтому указанные методы холецистохолангиографии неприменимы.
Рис. 121. Камень желчного пузыря. На дне желчного пузыря визуализируется плотная эхоструктура (камень), ниже определяется акустическая «дорожка».
Наиболее информативными способами диагностики холедохолитиаза и стриктур терминального отдела общего желчного протока являются ретроградная панкреа- тохолангиорентгенография (рис. 123), чрескожная чреспеченочная холангиография, а также контрастное исследование желчных путей под контролем ультразвукового исследования или лапароскопии.
Единственно возможным способом излечения больного при хроническом кальку лезном холецистите является хирургическое лечение. До сих пор не существует лекарственных препаратов, способных вызывать растворение конкрементов в желчном пузыре и желчных протоках. В последнее время в научной литературе появились све
дения об успешном растворении мелких холестериновых конкрементов препаратами, синтезированными на основе солей желчных кислот. Недавно появились два новых способа лечения калькулезного холецистита: экстракорпоральная ударно-волновая литотрипсия и лапароскопическая холецистэктомия. Преимущества первого метода заключаются в неоперативном разрушении желчных конкрементов, что особенно важно у лиц пожилого и старческого возраста, и возможности повторного выполнения этой процедуры. Однако далеко не все конкременты поддаются дроблению, а у 10—25% больных приходится выполнять эндоскопическую папиллотомию для удаления их из желчных протоков, куда фрагменты конкрементов попадают из желчного пузыря. Кроме того, повышенная литогенность желчи и измененная стенка желчного пузыря создают условия для повторного образования конкрементов.
 Опыт лапароскопической холецистэктомии пока еще невелик, хотя первые результаты ее вполне обнадеживающие. Эта манипуляция неприменима при выраженном спаечном процессе в области желчного пузыря и крупных конкрементах в его просвете.
Опыт лапароскопической холецистэктомии пока еще невелик, хотя первые результаты ее вполне обнадеживающие. Эта манипуляция неприменима при выраженном спаечном процессе в области желчного пузыря и крупных конкрементах в его просвете.
Показанием к хирургическому лечению калькулезного холецистита, кроме безуспешности и бесперспективности консервативного лечения. является реальная возможность развития осложнений, в том числе рака желчного пузыря, который развивается почти у 5% больных, страдающих калькулезным холециститом.
Основным типом операции при хроническом калькулезном холецистите является холецистэктомия. Желчный пузырь после ориентировки в патологических изменениях выделяют чаще «от шейки» с раздельной перевязкой пузырной артерии и пузырного протока. При выраженных воспалительных и рубцовых процессах в области шейки желчного пузыря и печеночно-двенадцатиперстной связки, когда трудно дифференцировать ее элементы, прибегают к удалению желчного пузыря «от дна». Во всех случаях необходимо субсерозное удаление желчного пузыря с последующей перитонизацией остатками его брюшинного покрова ложа желчного пузыря. Эта мера необходима в качестве профилактики кровотечения и желчеистечения из добавочных желчных ходов в области ложа желчного пузыря.
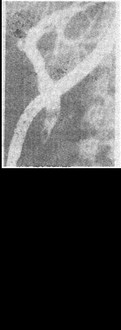
Во время холецистэктомии, несмотря на предоперационное исследование, должна быть проведена тщательная ревизия внепеченочных желчных протоков в связи с возможностью наличия холедохолитиаза. стриктуры большого сосочка двенадцатиперстной кишки и т. д. Наиболее простым и информативным способом интраоперационного исследования является холангиография. Для этого через культю пузырного протока в общий желчный проток вводят специальную канюлю или полиэтиленовый катетер, через которые вводят контрастное вещество (верографин и т. п.). До операции под туловище больного подкладывают специальный плоский ящик с рентгеновской кассетой. После введения в просвет желчных путей контрастного вещества выполняют снимок с помощью передвижного рентгеновского аппарата (рис. 124). На
снимке можно определить диаметр желчного протока (в норме до 8—10 мм), дефекты наполнения. прохождения контрастного вещества в двенадцатиперстную кишку. При холедохо- литиазе обнаруживают расширение просвета общего желчного протока, округлые или полигональные дефекты наполнения контрастного вещества в его просвете. При вклинении камня в области ампулы большого сосочка двенадцатиперстной кишки или его рубцовой стриктуре поступление контрастного вещества в двенадцатиперстную кишку затруднено или вовсе отсутствует. Желчные протоки обычно расширены. В этих случаях нельзя ограничиться только холецистэктомией, необходимо вме-
 шательство на внепеченочных желчных путях. При подозрении на нарушение пассажа желчи, симптомами которого являются расширение просвета общего желчного протока, желтуха к моменту операции или в анамнезе, применяют друтие интраоперационные способы исследования. например интраоперационную холан- гиоскопию. при которой прохождение контрастного вещества по желчным путям контролируют на экране рентгеновского аппарата. Этот
шательство на внепеченочных желчных путях. При подозрении на нарушение пассажа желчи, симптомами которого являются расширение просвета общего желчного протока, желтуха к моменту операции или в анамнезе, применяют друтие интраоперационные способы исследования. например интраоперационную холан- гиоскопию. при которой прохождение контрастного вещества по желчным путям контролируют на экране рентгеновского аппарата. Этот
метод исследования позволяет изучить все фазы прохождения контрастного вещества и четко определить даже мелкие конкременты.
 Простым способом диагностики холедохолитиаза является трансиллюминация. Для этого под печеночно-двенадцатиперстную связку помещают источник света и определяют на общем красноватом фоне тканей темные пятна конкрементов. Трансиллюминация не всегда информативна при мелких конкрементах, особенно при локализации их в области терминального отдела общего желчного протока и большого сосочка двенадцатиперстной кишки. В настоящее время имеются приспособления для интраоперационного ультразвукового
Простым способом диагностики холедохолитиаза является трансиллюминация. Для этого под печеночно-двенадцатиперстную связку помещают источник света и определяют на общем красноватом фоне тканей темные пятна конкрементов. Трансиллюминация не всегда информативна при мелких конкрементах, особенно при локализации их в области терминального отдела общего желчного протока и большого сосочка двенадцатиперстной кишки. В настоящее время имеются приспособления для интраоперационного ультразвукового
сканирования печени, желчных протоков, под
желудочной железы. Этот метод проще и безопаснее, чем рентгенологическое исследование, а по достоверности и полноте информации он превосходит их. так как позволяет визуалировать не только желчные ходы и конкременты, но и рядом расположенные сосуды, кисты, опухоли и т. п.
Рис. 124. Интраоперационная холангиограмма. Общий желчный проток не расширен, дефектов наполнения в нем нет. контрастное вещество свободно поступает в двенадцатиперстную кишку.
При серьезных подозрениях на холедохолитиаз выполняют диагностическую супрадуоденальную холедохотомию на протяжении 1—1,5 см. Иногда не определяемые пальпаторно до холедохотомии конкременты общего желчного протока хорошо ощущаются на зонде, введенном в его просвет. С помощью специального набора зондов Дольотти различного диаметра можно установить проходимость терминального отдела общего желчного протока и большого сосочка двенадцатиперстной кишки. Свободное прохождение зонда №4—5 (номер зонда соответствует диаметру его сливы в миллиметрах) подтверждает отсутствие стриктуры терминального отдела общего желчного протока.
Наибольшая степень достоверности выявления конкрементов зоны общего печеночного и общего желчного протоков может быть достигнута при фиброхоледохо- скопии. Для этого через холедохотомическое отверстие вводят специальный гибкий оптический прибор — фиброхоледохоскоп и осматривают просвет желчевыводящих путей на фоне введения в их просвет стерильного изотонического раствора хлорида натрия. С помощью этого прибора можно осмотреть правый и левый печеночный протоки, общий печеночный и общий желчный протоки, включая и большой сосочек двенадцатиперстной кишки. Кроме конкрементов и стриктур общего желчного протока. можно выявить макроскопические признаки холангита: гиперемию, отечность, фибринозные налеты или изъязвления слизистой оболочки протоков в зависимости от характера воспалительных изменений (катаральный, гнойный холангит).
При холедохолитиазе производят супрадуоденальнуто холедохотомию, удаление конкрементов специальными щипчиками, окоичатыми зажимами или зондом Фогарти. После их удаления производят холангиографию, холангиоскопию или холедо- хоскопию для выявления неудаленных конкрементов. Если хирург уверен, что все конкременты удалены, проходимость желчных путей сохранена и отсутствует холангит. то оперативное пособие можно завершить «глухим» швом общего желчного протока. Однако при этом сохраняется возможность подтекания желчи между швами. Поэтому более целесообразно операцию закончить временным дренированием общего желчного протока через культю пузырного протока или через холедохотомическое отверстие Т-образным дренажем. Этот дренаж обеспечивает надежную декомпрессию желчных путей, хорошо фиксируется в просвете общего желчного протока.
Если в просвет большого сосочка двенадцатиперстной кишки вклинен конкремент, то удаление его через холедохотомическое отверстие, как правило, невозможно. В этом случае прибегают к дуоденотомии и рассечению большого сосочка двенадцатиперстной кишки, что позволяет извлечь конкремент. Вклинение его часто сочетается со стриктурой сосочка и терминального отдела общего желчного протока. При небольших ограниченных стриктурах оптимальной операцией является папиллосфинк- теротомия с папиллосфинктеропластикой. Для этого большой сосочек двенадцатиперстной кишки рассекают по его верхнему контуру (во избежание повреждения протока поджелудочной железы) на протяжении 0.8—1.5 см. Затем отдельными швами сшивают слизистую оболочку передней стенки общего желчного протока со слизистой оболочкой задней стенки двенадцатиперстной кишки (рис. 125). При протяженных тубулярных стриктурах терминального отдела общего желчного протока па- пиллосфинктеротомия невыполнима, поэтому для обеспечения адекватного оттока желчи накладывают супрадуоденальный холедоходуоденоанастомоз (рис. 126). Эта операция менее физиологична, чем папиллосфинктеропластика, так как ниже анастомоза образуется «слепой мешок», в котором застаиваются желчь, пища, слизь, что
может привести к развитию камней и холангита. Вследствие неустраненного препятствия оттоку панкреатического сока сохраняются или появляются симптомы хронического панкреатита. В этих случаях сочетание холедоходуоденостомии и папиллос- финктеропластики позволяет значительно улучшить функциональные результаты операции.
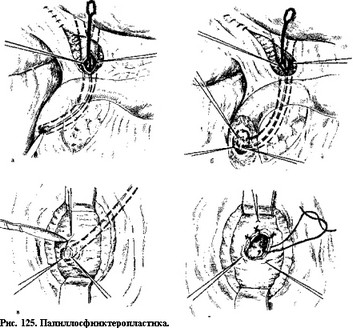
а — холедохотомия, введение зонда в просвет общего желчного протока; б — рассечение передней стенки вертикальной ветви двенадцатиперстной кишки над большим сосочком двенадцатиперстной кишки: в — рассечение верхней стенки большого сосочка двенадцатиперстной кишки; г — сшивание слизистых оболочек общего желчного протока и двенадцатиперстной кишки.
Источник: М. И. Кузин. О. С. Шкроб. Н. М. Кузин, «Хирургические болезни: Учебник» 1995
А так же в разделе «ХРОНИЧЕСКИЙ КАЛЬКУЛЕЗНЫЙ ХОЛЕЦИСТИТ »
- ШЕЯ
- ПОРОКИ РАЗВИТИЯ
- ПОВРЕЖДЕНИЯ ОРГАНОВ ШЕИ
- АБСЦЕССЫ И ФЛЕГМОНЫ
- ЛИМФАДЕНИТ (СПЕЦИФИЧЕСКИЙ И НЕСПЕЦИФИЧЕСКИЙ)
- ОПУХОЛИ ШЕИ
- ЩИТОВИДНАЯ ЖЕЛЕЗА
- ГИПЕРТИРЕОЗ
- ТОКСИЧЕСКАЯ (АВТОНОМНАЯ) АДЕНОМА
- ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ
- ЭНДЕМИЧЕСКИЙ И СПОРАДИЧЕСКИЙ ЗОБЫ
- ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
- ОПУХОЛИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
- ГИПОТИРЕОЗ
- ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ
- ГИПЕРПАРАТИРЕОЗ
- РАК ПАРАЩИТОВИДНЫХ ЖЕЛЕЗ
- ГРУДНАЯ СТЕНКА. МОЛОЧНЫЕ ЖЕЛЕЗЫ , ГРУДНАЯ СТЕНКА ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
- ОПУХОЛИ ГРУДНОЙ СТЕНКИ
- МОЛОЧНЫЕ ЖЕЛЕЗЫ
- ПОРОКИ РАЗВИТИЯ
- ПОВРЕЖДЕНИЯ
- ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
- ДИСГОРМОНАЛЬНЫЕ ДИСПЛАЗИИ МОЛОЧНЫХ ЖЕЛЕЗ
- ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
- ТРАХЕЯ. БРОНХИ. ЛЕГКИЕ. ПЛЕВРА
- ТРАХЕЯ ПОРОКИ РАЗВИТИЯ
- ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ
- СТЕНОЗЫ ТРАХЕИ
- ПИЩЕВОДНО-ТРАХЕАЛЬНЫЕ СВИЩИ
- ОПУХОЛИ ТРАХЕИ
- ЛЕГКИЕ. БРОНХИ ПОРОКИ РАЗВИТИЯ ЛЕГКИХ И БРОНХОВ
- ПОВРЕЖДЕНИЯ ЛЕГКИХ И БРОНХОВ
- ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
- Хронический абсцесс
- Стафилококковая деструкция
- Специфические воспалительные заболевания
- Сифилис легких.
- Воспаление легких на фоне СПИДа
- КИСТЫ ЛЕГКИХ
- ЭХИНОКОККОЗ ЛЕГКИХ
- БРОНХИАЛЬНАЯ АСТМА
- ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЛЕГКИХ
- РАК ЛЕГКИХ
- ПЛЕВРА
- ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ
- ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПЛЕВРЫ
- ОПУХОЛИ ПЛЕВРЫ
- СРЕДОСТЕНИЕ
- ПОВРЕЖДЕНИЯ СРЕДОСТЕНИЯ
- ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ СРЕДОСТЕНИЯ
- ОПУХОЛИ И КИСТЫ СРЕДОСТЕНИЯ
- СЕРДЦЕ. ПЕРИКАРД
- РАНЕНИЯ СЕРДЦА И ПЕРИКАРДА
- ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА
- ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА
- ХРОНИЧЕСКАЯ ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
- Постинфарктная аневризма сердца
- ПЕРИКАРДИТЫ
- Выпотные перикардиты
- НАРУШЕНИЯ РИТМА
- АОРТА И ПЕРИФЕРИЧЕСКИЕ АРТЕРИИ
- ТРАВМЫ АРТЕРИЙ КОНЕЧНОСТЕЙ
- ВРОЖДЕННЫЕ ПОРОКИ РАЗВИТИЯ СОСУДОВ
- ЗАБОЛЕВАНИЯ АОРТЫ И ЕЕ ВЕТВЕЙ
- Вазоренальная гипертензия
- ЗАБОЛЕВАНИЯ ПЕРИФЕРИЧЕСКИХ АРТЕРИЙ
- ВЕНЫ КОНЕЧНОСТЕЙ
- ВРОЖДЕННЫЕ ВЕНОЗНЫЕ ДИСПЛАЗИИ (ФЛЕБОАНГИОДИСПЛА- ЗИИ)
- ПОВРЕЖДЕНИЯ МАГИСТРАЛЬНЫХ ВЕН КОНЕЧНОСТЕЙ
- ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
- ОСТРЫЙ ТРОМБОФЛЕБИТ ПОВЕРХНОСТНЫХ ВЕН
- ОСТРЫЕ ТРОМБОЗЫ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
- СИНДРОМ ПЕДЖЕТА — ШРЕТТЕРА (ОСТРЫЙ ТРОМБОЗ ПОДКЛЮЧИЧНОЙ ВЕНЫ)
- ПОСТТРОМБОФЛЕБИТИЧЕСКИЙ СИНДРОМ
- ЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ
- ЛИМФАТИЧЕСКИЕ СОСУДЫ КОНЕЧНОСТЕЙ
- БОЛЕЗНИ ЛИМФАТИЧЕСКИХ СОСУДОВ
- ПИЩЕВОД
- ВРОЖДЕННЫЕ АНОМАЛИИ РАЗВИТИЯ ПИЩЕВОДА
- ПОВРЕЖДЕНИЯ ПИЩЕВОДА
- ИНОРОДНЫЕ ТЕЛА ПИЩЕВОДА
- ХИМИЧЕСКИЕ ОЖОГИ И РУБЦОВЫЕ СУЖЕНИЯ ПИЩЕВОДА
- НАРУШЕНИЯ МОТОРИКИ ПИЩЕВОДА
- РЕФЛЮКС-ЭЗОФАГИТ (ПЕПТИЧЕСКИЙ ЭЗОФАГИТ)
- ДИВЕРТИКУЛЫ ПИЩЕВОДА
- ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И КИСТЫ ПИЩЕВОДА
- РАК ПИЩЕВОДА
- САРКОМА ПИЩЕВОДА
- ДИАФРАГМА
- ПОВРЕЖДЕНИЯ ДИАФРАГМЫ
- ДИАФРАГМАЛЬНЫЕ ГРЫЖИ
- ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
- РЕЛАКСАЦИЯ ДИАФРАГМЫ
- ЖИВОТ
- ОСТРЫЙ живот
- ТРАВМЫ ЖИВОТА
- ЗАБОЛЕВАНИЯ БРЮШНОЙ СТЕНКИ
- ГРЫЖИ ЖИВОТА
- Травматические и послеоперационные грыжи
- Редкие виды грыж живота
- ЖЕЛУДОК И ДВЕНАДЦАТИПЕРСТНАЯ КИШКА
- ПОРОКИ РАЗВИТИЯ
- ИНОРОДНЫЕ ТЕЛА ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
- ХИМИЧЕСКИЕ ОЖОГИ И РУБЦОВЫЕ СТРИКТУРЫ ЖЕЛУДКА
- ПОВРЕЖДЕНИЯ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
- ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
- Пилородуоденальный стеноз
- Пенетрация язвы
- ОСТРЫЕ ЯЗВЫ
- УЛЬЦЕРОГЕННЫЕ ЭНДОКРИННЫЕ ЗАБОЛЕВАНИЯ
- БОЛЕЗНЬ ОПЕРИРОВАННОГО ЖЕЛУДКА
- ОПУХОЛИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
- Рак желудка
- ОПУХОЛИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
- ТОНКАЯ КИШКА
- АНОМАЛИИ РАЗВИТИЯ
- ДИВЕРТИКУЛЫ ТОНКОЙ кишки
- НАРУШЕНИЯ КРОВООБРАЩЕНИЯ
- БОЛЕЗНЬ КРОНА
- ОПУХОЛИ тонкой кишки
- ТРАВМЫ ТОНКОЙ КИШКИ
- КИШЕЧНЫЕ СВИЩИ
- ЧЕРВЕОБРАЗНЫЙ ОТРОСТОК
- ОСТРЫЙ АППЕНДИЦИТ
- ХРОНИЧЕСКИЙ АППЕНДИЦИТ
- ОПУХОЛИ ЧЕРВЕОБРАЗНОГО ОТРОСТКА
- ОБОДОЧНАЯ КИШКА
- АНОМАЛИИ И ПОРОКИ РАЗВИТИЯ
- БОЛЕЗНЬ ГИРШПРУНГА
- ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
- ДИВЕРТИКУЛЫ И ДИВЕРТИКУЛЕЗ ОБОДОЧНОЙ КИШКИ
- ПОЛИПЫ И ПОЛИПОЗ ОБОДОЧНОЙ И ПРЯМОЙ кишки
- РАК ОБОДОЧНОЙ КИШКИ
- ПРЯМАЯ КИШКА
- Врожденные аномалии
- ТРАВМЫ ПРЯМОЙ КИШКИ
- ГЕМОРРОЙ
- ТРЕЩИНА ЗАДНЕГО ПРОХОДА
- ПАРАПРОКТИТ И СВИЩИ ПРЯМОЙ КИШКИ
- ВЫПАДЕНИЕ ПРЯМОЙ КИШКИ
- РАК ПРЯМОЙ КИШКИ
- НЕПРОХОДИМОСТЬ КИШЕЧНИКА
- ОСТРАЯ НЕПРОХОДИМОСТЬ
- ОБТУРАЦИОННАЯ НЕПРОХОДИМОСТЬ
- СТРАНГУЛЯЦИОННАЯ НЕПРОХОДИМОСТЬ
- ДИНАМИЧЕСКАЯ НЕПРОХОДИМОСТЬ
- ПЕЧЕНЬ
- ПОРОКИ РАЗВИТИЯ
- ТРАВМЫ ПЕЧЕНИ
- АБСЦЕССЫ ПЕЧЕНИ
- ЭХИНОКОККОВ ПЕЧЕНИ
- НЕПАРАЗИТАРНЫЕ КИСТЫ ПЕЧЕНИ
- ХРОНИЧЕСКИЕ СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПЕЧЕНИ
- ОПУХОЛИ ПЕЧЕНИ
- СИНДРОМ ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ
- ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ
- ЖЕЛЧНЫЙ ПУЗЫРЬ И ЖЕЛЧНЫЕ ПРОТОКИ
- ВРОЖДЕННЫЕ АНОМАЛИИ РАЗВИТИЯ ЖЕЛЧЕВЫВОДЯЩИХ ПРОТОКОВ
- ПОВРЕЖДЕНИЯ ЖЕЛЧНЫХ ПУТЕЙ
- ЖЕЛЧНОКАМЕННАЯ БОЛЕЗНЬ
- ОСТРЫЙ ХОЛЕЦИСТИТ
- БЕСКАМЕННЫЙ ХОЛЕЦИСТИТ
- ПОСТХОЛЕЦИСТЭКТОМИЧЕСКИЙ СИНДРОМ
- ОПУХОЛИ ЖЕЛЧНОГО ПУЗЫРЯ И ЖЕЛЧНЫХ ПРОТОКОВ
- ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- АНОМАЛИИ И ПОРОКИ РАЗВИТИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- ПОВРЕЖДЕНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- ОСТРЫЙ ПАНКРЕАТИТ
- ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
- КИСТЫ И СВИЩИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- ОПУХОЛИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- СЕЛЕЗЕНКА
- ПОРОКИ РАЗВИТИЯ
- ПОВРЕЖДЕНИЯ СЕЛЕЗЕНКИ
- ЗАБОЛЕВАНИЯ СЕЛЕЗЕНКИ
- ГИПЕРСПЛЕНИЗМ
- БРЮШИНА И ЗАБРЮШИННОЕ ПРОСТРАНСТВО БРЮШИНА
- ПОВРЕЖДЕНИЯ БРЮШИНЫ
- ПЕРИТОНИТЫ
- Отграниченные перитониты (абсцессы)
- Отдельные формы перитонита
- ОПУХОЛИ БРЮШИНЫ
- ЗАБРЮШИННОЕ ПРОСТРАНСТВО
- ПОВРЕЖДЕНИЯ ТКАНЕЙ ЗАБРЮШИННОГО ПРОСТРАНСТВА
- ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЗАБРЮШИННОЙ КЛЕТЧАТКИ
- ОПУХОЛИ
- ТРАНСПЛАНТАЦИЯ ОРГАНОВ
- ЭТИЧЕСКИЕ, СУДЕБНО-МЕДИЦИНСКИЕ И ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ДОНОРСТВА
- ТРАНСПЛАНТАЦИЯ ПОЧЕК
- ТРАНСПЛАНТАЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- ТРАНСПЛАНТАЦИЯ СЕРДЦА
- ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ
- ТРАНСПЛАНТАЦИЯ ЛЕГКИХ
- ТРАНСПЛАНТАЦИЯ ТОНКОЙ КИШКИ
- ВРАЧЕБНЫЙ ДОЛГ И ТРАНСПЛАНТОЛОГИЯ
- ПОСЛЕОПЕРАЦИОННАЯ БОЛЕЗНЬ (ПОСТАГРЕССИВНЫЙ СИНДРОМ)