Локализованный артроз лучезапястного сустава
В понимании этого состояния всегда существовала неопределенность. Совсем недавно К- Watson и F. Ballet (1984) предложили обозначать поражение как «прогрессирующий (развивающийся) ладьевидно-полулунный коллапс» (scapholunate advanced collapse — SLAC). Надо полагать, что и до сих пор неясно формулируемая болезнь Прейсера (асептический некроз ладьевидной кости) также попадает в эту категорию.
Важнейшими патомеханическими факторами, влияющими на развитие поражения, являются характер движений ладьевидной кости и форма выемки для нее в лучевой кости. В наиболее простом виде это выглядит так: ротации, присущие ладьевидной кости при движениях кисти, выводят ее овоидную проксимальную поверхность из состояния конгруентности с соответствующей ей эллипсоидной выемкой в лучевой кости. Постоянные или перемежающиеся нагрузки при движениях в кистевом суставе, хронические перегрузки и острые травмы (с повреждениями суставного хряща), создают условия для
Рис. 81. Болезнь Кинбека давностью 5 лет у больной 25 лет после па- дения с упором на руку (рентгенограммы), а обширное разрушение полулунной кости с вовлеченностью полулуннотрехгранного и полулунно-ладьевидного суставов, деформирующий артроз лучезапястного сустава (IV стадия); б—через 6 нед после лучезапястного артродеза двумя цилиндрическими трансплантатами из гребня подвздошной кости; в — через 3 года после операции; выраженное ограничение движений (25° сгибания — разгибания).
начала стирания суставного хряща в лучеладьевидном суставе. Недаром эти локализованные артрозы наблюдаются, как правило, в нагружаемой (ведущей) руке преимущественно у мужчин, занятых ручным физическим трудом. Особенно резкое суставное несоответствие возникает при застарелых ротационных подвывихах ладьевидной кости. Но и по мере развития артроза с
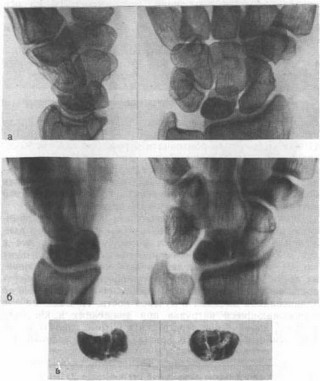
Рис. 82. Болезнь Кинбека давностью 1,5 года у оольного 37 лет, шлифовщика, прогрессирующая, несмотря на сравнительно раннее консервативное лечение (рентгенограммы), а — стандартные: полулунная кость деформирована и уплотнена; б — томограммы: видны вертикальные и горизонтальные фрагментации; в—рентгенограммы удаленной полулунной кости.
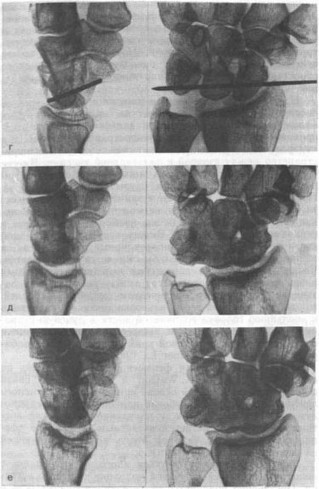
Рис. 82. Продолжение.
г — через 6 нед после реконструктивной операции с перемещением головки головчатой кости (модификация операции Гранера); д — через 3 года после операции; е — через 8 лет после операции: явления деформирующего артроза не нарастают, сгибание—разгибание 60°, профессия прежняя).
ранним или поздним поражением ладьевидно-полулунной межкостной связки увеличивается ротационная установка ладьевидной кости, что в свою очередь усиливает и ускоряет развитие артроза и сопутствующую дезинтеграцию в предлежащей зоне. Поражение развивается исподволь и почти всегда начинается с шиловидного отростка лучевой кости и наружного отдела ладьевидной на уровне ее талии.
Нарастающие изменения в наружном отделе (резкое заострение шиловидного отростка, появление грубых наложений с лучевой стороны ладьевидной кости) сопровождаются постепенным распространением процесса в медиальном направлении, захватывая тем самым все пространство между лучевой и ладьевидной костями. Вместе с разрушением суставного хряща нарастает склерозирование костей, появляются узуры, остеофиты, кисты. Последние иногда достигают в эпиметафизе лучевой кости огромных размеров. Позже может развиться уплощение суставной впадины или же, наоборот, образование в ней заметного «провала». Вместе с тем в ладьевидной кости нередко наступают аваскулярные расстройства, и ее проксимальная часть как бы сминается и уплощается. Когда же на высоте поражения вследствие связочных разрушений возникает диастаз между полулунной и ладьевидной костями с увеличением ротации последней, то на фоне усиления нестабильности возникает тенденция к сползанию головки головчатой кости в лучевую сторону. При этом развиваются дегенеративные изменения в полулунной кости, и лучевой край ее несколько коллаби- руется [Watson К., Brenner L., 1985].
Интересным является феномен, известный давно, но особо подчеркнутый К. Watson и L. Brenner в связи с предложенным на этой основе принципом оперативного лечения: несмотря на глубокие изменения в ладьевиднолучевой зоне, сустав между полулунной и лучевой костями почти всегда остается интактным (благодаря сферической форме полулунной кости и соответствующей ей впадине на лучевой кости).
Заболевание может тянуться много лет, начинаясь с непостоянных болей в лучевой половине кистевого сустава. Постепенно появляется неубывающая припухлость в зоне шиловидного отростка лучевой кости, ограничиваются движения, присоединяется ощущение «неуклюжести», усиливаются боли. Но нередко, как и при некоторых ложных суставах ладьевидной кости, больные впер
вые испытывают серьезные функциональные помехи только после острой травмы или тяжелых перегрузок кистевого сустава, хотя к этому времени уже накопились выраженные. костно-суставные изменения. Иногда жалобы связаны в первую очередь с сопутствующими параарти- кулярными расстройствами в виде бурситов, тендинитов, компрессионных невропатий.
Во многих случаях однократные или повторные курсы консервативного лечения в начальных и поздних стадиях заболевания (прерывистая иммобилизация в съемных лонгетах, прием нестероидных противовоспалительных препаратов, инъекции небольших доз кортикостероидов с большими интервалами, физиотерапевтические процедуры) могут привести к длительным ремиссиям.
При упорном болевом синдроме и стойком снижении трудоспособности показано оперативное лечение. Прежде в таких обстоятельствах прибегали к эксцизии проксимального ряда запястья или к лучезапястному и даже полному артродезу кистевого сустава. В последние десятилетия для этой же цели используют замещение ладьевидной кости силиконовыми эндопротезами. Но в соответствии с изложенными выше данными более оправдано комбинированное вмешательство: частичный артродез (полулунно-головчатый или же полулунно-головчато- крючковидно-трехгранный) для стабилизации центральной колонки и замещение ладьевидной кости эндопротезом. Тем самым одновременно решается и проблема сопутствующего ладьевидно-трапецио-трапециевидного артроза.
Источник: Ашкенази А. И., «Хирургия кистевого сустава» 1990
А так же в разделе «Локализованный артроз лучезапястного сустава »
- ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ПОРАЖЕНИЯ Болезнь Кинбека
- Дегенеративные артрозы
- Изолированный ладьевидно-трапецио-трапециевидный артроз
- Трапециопястный артроз
- Кисты
- Запястно-пястные выступы
- Остеоид-остеомы
- Остеобластокластомы
- Хрящевые опухоли
- Ганглии
- Скрытые ганглии
- Внутрикостные ганглии
- МОНОАРТРИТЫ КИСТЕВОГО СУСТАВА
- Специфические артриты Гонорейный артрит
- Бруцеллезный артрит
- Туберкулезный артрит
- Неспецифическне артриты Ревматоидный артрит
- Псориатический артрит
- ВНЕСУСТАВНЫЕ ЗАБОЛЕВАНИЯ
- Болезнь Де Кервена
- Стенозирующий теносиновит VI канала
- Тендиниты (перитендиниты) лучевого сгибателя кисти
- Синдром перекреста
- Щелкающий кистевой сустав
- Синдром запястного канала
- Синдром гийонова канала
- Компрессии лучевого нерва
- Синдром кристаллических отложений
- Обызвествляющиеся тендиниты
- Хондрокальцинозы
- Известковая подагра
- РАЗНЫЕ РЕДКИЕ ЗАБОЛЕВАНИЯ Деформация Маделунга
- Тромбоз локтевой артерии