Остеоид-остеомы
В 30-х годах было описано несколько наблюдений «склерозирующего остеомиелита», «хронического воспаления» костей запястья [Hitzrot J., 1930; Raspall J., Llort М., 1935; Zanoli R., 1935; Mondolfo S., 1938], но эти же наблюдения позже — после основополагающей работы Н. Jaffe (1935) —были классифицированы как остеоид-остеомы.
Еще в 1953 г. R. Carroll полагал, что остеоид-остеомы запястья весьма необычны и преимущественно локализуются в ладьевидной кости. Действительно, до 1957 г. было найдено всего 7 подобных образований. Но поток обнаруженных остеоид-остеом запястья нарастал с каждым десятилетием и сейчас их насчитывают более пятидесяти. На основании описаний в литературе и 14 собственных наблюдений, собранных за 18 лет, можно утверждать, что остеоид-остеомы являются не только ярко очерченной клинической формой в области кисти, но и самыми частыми опухолями костей запястья. Они локализуются во всех костях, но чаще всего бывают в головчатой; на втором месте — крючковидная и на третьем — ладьевидная кость; самая редкая локализация — в гороховидной кости.
Опухоли обнаруживают у мужчин в 3 раза чаще, чем у женщин. Возраст ко времени появления первых жалоб — от 16 до 35 лет, но чаще всего в интервале от 23 до 28 лет. У части больных (не менее половины) началу заболевания предшествует умеренная травма (толчок,
рывок, осевой удар, форсированное неловкое движение), и обычно это бывает за 3—4 мес до появления специфических жалоб.
Поскольку в начальном периоде заболевания типичная симптоматика еще не развернута и боли сравнительно редки и кратковременны, то больные обращаются за помощью обычно не ранее 5—6 мес, а нередко и через
- 1,5 года. Проводимое в это время консервативное ле
чение (при неустановленном характере поражения) не приносит существенной пользы, а физиотерапевтические процедуры нередко провоцируют ухудшение. Особенно неблаготворно сказывается местная инъекционная стероидная терапия. Больных довольно часто пересылают из одного лечебного учреждения в другое, им производят десятки рентгенограмм. Частота, интенсивность и продолжительность внезапно наступающих спонтанных болей в кистевом суставе — одного из самых постоянных признаков — постепенно нарастает и достигает своего пика чаще всего между первым и вторым годами с начала заболевания.
Тогда же присоединяются ночные боли, нарушается сон, заметно ограничиваются движения; больные годами принимают анальгетики. Характер заболевания обычно проясняется через один год — 5—6 лет, в среднем — спустя 2—3 года.
Симптоматика остеоид-остеом запястья не слишком отличается от таких же поражений других локализаций. Но поскольку кистевой сустав прикрыт с тыла сравнительно тонким слоем мягких тканей, насыщен рецепторами и обладает повышенной рефлексогенностью, а опухоли, занимая значительный объем пораженной кости, всегда расположены вблизи нескольких суставов, то та-
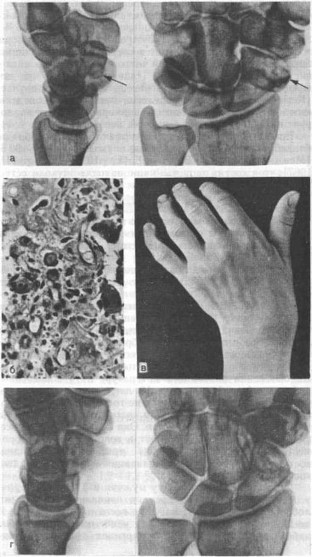
Рис. 87. Остеоид-остеома ладьевидной кости давностью 5 лет у больной 30 лет, маляра по профессии (резкое ухудшение — после местного введения стероидов), а — рентгенограммы: округлое рентгенонепрозрачное «гнездо» в дистальной трети ладьевидной кости (стрелки); б—микропрепарат удаленной опухоли; в — резкая позиционная (вынужденная) локтевая девиация кисти, выраженная локализованная припухлость в области анатомической табакерки и тыла кисти, приводящая контрактура I пальца; г — рентгенограммы через 3 года после экономной краевой резекции с пломбировкой полости спонгиозной
стружкой.
кое само по себе «болевое» поражение проявляется особенно типично и ярко. Наряду с местными сильными спонтанными болями (и спонтанной иррадиацией) возникает реактивный отек мягких тканей с четкими границами (диаметром от 3 до 5 см) часто в виде нашлепки, в эпицентре которой определяется резкая точечная болезненность, приходящаяся на очаг поражения. Иммобилизация не меняет характера спонтанных болей, а пальпация зоны точечной болезненности иногда может вызывать бурные иррадиации вплоть до болей в области сердца. Нередки повышение местной температуры, вазотрофические расстройства с истончением кожи и иногда с ее легким покраснением.
Вместе с заметными ограничениями движений в кистевом суставе кисть нередко принимает вынужденную позиционную установку. Так, при поражениях крючковидной кости особенно ограничивается локтевое отклонение кисти, а кисть находится в лучевой девиации; наоборот, при остеоид-остеомах ладьевидной кости больше всего ограничивается лучевое отклонение, а кисть принимает вынужденное положение локтевой девиации (рис. 87). При поражениях головчатой кости резко ограничиваются движения во всех направлениях.
Интенсивность и характер болей, а также и степень ограничения движений в кистевом суставе в известной мере зависят от местоположения опухоли в кости. При внутрикостном (центральном) ее расположении боли преимущественно спонтанные. Но значительные боли, возникающие при движениях, более разлитая пальпаторная болезненность могут быть связаны с параоссальным, па- раартикулярным расположением образования, а также и с его выстоянием в сустав через разлом костной стенки, что бывает нечасто.
Практически всегда субъективную и объективную симптоматику остеоид-остеом запястья обнаруживают в зоне тыла и боковых поверхностей кистевого сустава, но при ладонном предлежании опухоли, известном лишь в одном наблюдении [Herndon J. et al., 1974], все симптомы локализуются с ладонной стороны.
При рентгенографии обнаруживают очаги поражения округлой, приблизительно округлой и несколько реже овальной или сигаровидной формы (более присущей головчатой и крючковидной костям) размером от 0,4 до 0,8—0,9 см, а иногда и меньше. За редким исключением очаги бывают рентгенонепрозрачны с различной сте
пенью уплотненности, ободком просветления вокруг и слабой перифокальной склеротической реакцией, видимо, из-за их расположения в губчатой кости. При поражениях большой давности развиваются дегенеративные изменения в окружающих костных структурах. Иногда эти очаги имеют характерный для кисти секвестроподобный «крапчатый» вид, хотя есть основания предполагать, что в некоторых случаях подобная трансформация вызвана местной стероидной терапией.
Околокостные и межсуставные остеоид-остеомы, составляющие не более 10—12 %, могут быть частично или полностью рентгенопрозрачными. Рентгенологическое обнаружение этих поражений, как нередко и «стандартно» расположенных, не всегда удается. Используемые в таких случаях томография, сцинтиграфия, термография и ангиография и даже самая существенная обычная рентгенография полезны лишь для подтверждения диагноза при положительных находках. Но решающими и для установления диагноза, и для определения показаний к оперативному лечению при остеоид-остеомах костей запястья остаются клинические данные.
В отличие от остеоид-остеом других локализаций, где нередко наблюдающаяся атипичность проявлений вынуждает проводить их разграничение с неспецифическими воспалительными процессами, со специфическими инфекциями, с рядом доброкачественных и злокачественных новообразований, остеоид-остеомы костей запястья по совокупности клинической и рентгенологической кортин практически не с чем дифференцировать: только солитар- ные эностозы и компактные островки могут рентгенологически отчасти походить на остеоид-остеомы, но сами по себе они клинически никак не проявляются. Вместе с тем крайне редкие рентгенопрозрачные остеоид-остеомы разительно отличаются по течению и симптоматике от таких поражений, как остеобластокластомы, фиброкистозные дефекты, внутрикостные ганглии, хондромы костей запястья.
Из изложенного выше вытекает, что при наличии патологического очага в одной из костей запястья прежде всего следует исключить остеоид-остеомы (и остеобластокластомы), которые вместе с фиброкистозными дефектами доминируют над другими процессами в этой зоне. Характерный анамнез (включая ночные боли), типичная симптоматика, а также и постоянство, с которым происходит временное прекращение спонтанных болей после
приема ацетилсалициловой кислоты, почти не оставляет сомнений в характере поражения. А установление рентгенонепрозрачного очага в любой кости запястья и в особенности в головчатой, крючковидной и ладьевидной костях окончательно подтверждает диагноз, хотя оперативное лечение может быть предпринято и при отсутствии такого подтверждения с минимальной возможностью ошибки.
Указания на естественное обратное развитие остеоид- остеом, происходящее в сроки от 5 до 8 лет с начала заболевания [Moberg Е., 1951; Golding J., 1954; Summ R., 1975], далеко не всегда подтверждаются и не могут служить основанием для выжидательной терапии.
Единственно правильным и эффективным является неотложное оперативное лечение с момента, когда хирург непредвзято убежден в правильности диагноза.
Обнаружить «гнездо» опухоли в ложе, опираясь только на рентгеновское изображение, не всегда бывает легко, в особенности при межсуставной локализации поражения. Практичнее ориентироваться на предварительно маркированную зону наибольшей болезненности и местные изменения по ходу операции, сверяя при необходимости с данными рентгенографии.
К очагу поражения подходят через тыльный, тыльнолучевой или тыльно-локтевой доступы. По вскрытии капсулы нередко изливается до 1—2 мл реактивной синовиальной жидкости. При субхондральном предлежании и даже центральном положении опухоли часто обнаруживают изменения костной стенки с ее разломами, окрашиванием и изъянами суставного хряща.
Существует большой полиморфизм в состоянии опухолевых «гнезд» и находящихся в них опухолевых «ядер». Они имеют мякотный, костный или секвестроподобный вид (см. рис. 18); могут быть плотными, мягкими и даже пульпозными, а их окраска бывает от розовой, желтокоричневой, буровато-красной до аспидно-серой и даже сине-фиолетовой. Не удается установить определенной связи между размерами, видом, консистенцией и цветом опухоли, с одной стороны, давностью поражения и клиническими проявлениями — с другой. Можно лишь считать, что нередко предпринимавшееся (и неоправданное!) интенсивное консервативное лечение оказывает отрицательное влияние на течение процесса и состояние образования; вероятно, пульпозные и секвестроподобные тела возникают в результате стероидных инъекций.
Наиболее приемлема экономная краевая резекция «гнезда» в пределах здоровых тканей и пломбировка образованной полости губчатым веществом [Волков М. В., 1962; Шлапоберский В. Я., 1963]. В посевах из опухолей и различных включений «гнезда» роста флоры не обнаруживают. Гистологическое исследование окончательно подтверждает характер процесса. Но наилучшим подтверждением диагноза является почти мгновенное избавление от болей с практически полным восстановлением функции кистевого сустава в дальнейшем.
Производимые иногда повторные операции при остео- ид-остеомах костей запястья связаны либо с первичным ненахождением опухоли, либо с ее неполным удалением и возникающим рецидивом. Надо также иметь в виду возможность поражения двух соседних костей у одного больного [Scharizer Е., 1971] или же наличие двух
«гнезд» в одной кости.
Источник: Ашкенази А. И., «Хирургия кистевого сустава» 1990
А так же в разделе «Остеоид-остеомы »
- ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ПОРАЖЕНИЯ Болезнь Кинбека
- Дегенеративные артрозы
- Локализованный артроз лучезапястного сустава
- Изолированный ладьевидно-трапецио-трапециевидный артроз
- Трапециопястный артроз
- Кисты
- Запястно-пястные выступы
- Остеобластокластомы
- Хрящевые опухоли
- Ганглии
- Скрытые ганглии
- Внутрикостные ганглии
- МОНОАРТРИТЫ КИСТЕВОГО СУСТАВА
- Специфические артриты Гонорейный артрит
- Бруцеллезный артрит
- Туберкулезный артрит
- Неспецифическне артриты Ревматоидный артрит
- Псориатический артрит
- ВНЕСУСТАВНЫЕ ЗАБОЛЕВАНИЯ
- Болезнь Де Кервена
- Стенозирующий теносиновит VI канала
- Тендиниты (перитендиниты) лучевого сгибателя кисти
- Синдром перекреста
- Щелкающий кистевой сустав
- Синдром запястного канала
- Синдром гийонова канала
- Компрессии лучевого нерва
- Синдром кристаллических отложений
- Обызвествляющиеся тендиниты
- Хондрокальцинозы
- Известковая подагра
- РАЗНЫЕ РЕДКИЕ ЗАБОЛЕВАНИЯ Деформация Маделунга
- Тромбоз локтевой артерии