Общие подходы
А. Анатомия грудной полости
- Г рудная клетка (рис. 5-1) образована грудиной, рёберными хрящами, рёбрами, межрёберными промежутками, заполненными межрёберными мышцами, позвоночником. Нижняя граница грудной полости — диафрагма. Изнутри грудная клетка выстлана париетальной плеврой.
- Средостение (рис. 5-2) — комплекс органов, лежащих между плевральными полостями. Средостение ограничено спереди грудиной, сзади грудным отделом позвоночника, снизу диафрагмой, сверху — верхней апертурой грудной клетки.
а. Верхний отдел средостения расположен выше условной плоскости, проведённой через межпозвонковые диски Th4/5 и угол грудины (верхний край корня лёгкого). Межфасциальные пространства шеи переходят в верхнее средостение, поэтому возможно распространение инфекционного процесса с шеи на средостение. Фронтальная плоскость, проведённая через корни лёгких, условно делит верхний отдел средостения на две части — переднюю и заднюю.
- Передняя часть содержит вилочковую железу, лимфатические узлы, восходящую часть и дугу аорты, крупные вены. На границе с задней частью расположена трахея.
- Задняя часть содержит верхний отдел пищевода, лимфатический грудной проток и лимфатические узлы, левый и правый возвратные гортанные нервы, непарную вену.
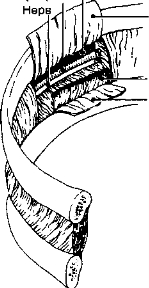 б. Нижний отдел средостения условно можно разделить на три части.
б. Нижний отдел средостения условно можно разделить на три части.
Рис. 5-1 Грудная стенка [из: Way L.-. Thoracic wall, pleura, lung, and mediastinum. Current Surgical Diagnosis and Treatment, 6 изд, Los Altos, CKLange, 1983.C.268]
Рис. 5-2. Анатомические отделы средостения. А — линия, разделяющая передний и задний отделы средостения; Б — линия, разделяющая верхний и нижний отделы средостения. I — передняя часть верхнего отдела средостения; 2 — задняя часть верхнего отдела; 3 — передняя часть нижнего отяела; 4 — средняя часть нижнего отдела; 5 — задняя част нижнего отжла средостения
-
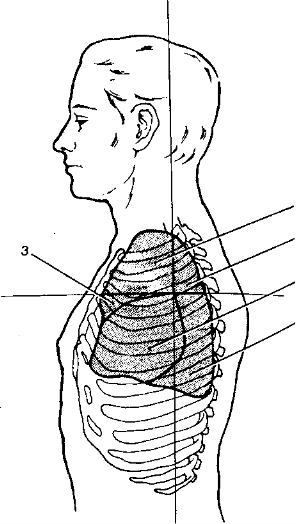 Передняя часть расположена между задней поверхностью передней стенки грудной клетки и передней поверхностью перикарда; содержит внутренние грудн артерии и вены, а также окологрудинные, передние средостенные и предперикард альные лимфатические узлы.
Передняя часть расположена между задней поверхностью передней стенки грудной клетки и передней поверхностью перикарда; содержит внутренние грудн артерии и вены, а также окологрудинные, передние средостенные и предперикард альные лимфатические узлы. - Средняя часть содержит перикард, сердце, трахею, корни лёгких, диафрагмальн
нервы и лимфатические узлы. и.
- Задняя часть расположена между задней поверхностью перикарда и позвоно
о Л и и лиМ(т"gt;
ком; включает нижний отдел пищевода, лимфатический грудной проток, Р ческие узлы, симпатические стволы, внутренностные и блуждающие нервы, ную часть нисходящей аорты, непарную и полунепарную вены. А йй
в. Поскольку существуют различия в клинической картине заболеваний с Р е Д 0 С а (например, передних и задних медиастинитов), а также в методах их лечения, «з а тических соображений фронтальной плоскостью, проведённой через корни средостение делят только на передний и задний отделы. нЮюН
- Передний отдел включает переднюю часть верхнего отдела, а также пере среднюю части нижнего отдела.
- Задний отдел содержит задние части верхнего и нижнего отделов.
3. Лёгкие и трахеобронхиальное дерево (рис. 5-3).
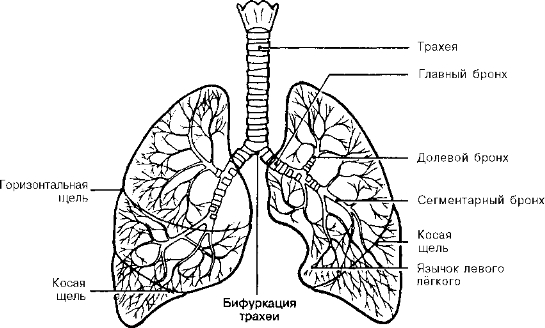
Рис. 5-3. Лёгкие и трахеобронхиальное дерево [из: Thomas King and Craig Smith, Columbia Presbyterian Hospital, New York]
а. Правое лёгкое имеет три доли (верхнюю, среднюю и нижнюю), разделённые двумя (косой и горизонтальной) щелями.
- Косая щель правого лёгкого отделяет нижнюю долю от средней доли.
- Горизонтальная щель правого лёгкого отделяет верхнюю долю от средней доли.
б. Левое лёгкое имеет две доли (верхнюю и нижнюю), разделённые косой щелью. Обычно в левом лёгком отдельно выделяют язычковую часть (язычок).
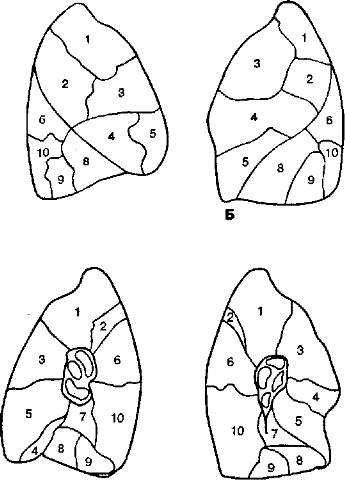
в. Бронхолёгочные сегменты (рис. 5-4) — отдельные части каждой доли, имеющие свой бронх и независимое кровоснабжение. По форме сегмент напоминает пирамиду с вершиной, направленной к корню лёгкого. В лёгком обычно выделяют 10 сегментов: 3 — в верхней доле (S, — верхушечный, S2 — задний, S3 — передний), 2 — в средней доле правого лёгкого (S — латеральный, S5 — медиальный) и гомологичном ей язычке левого лёгкого (S4 — верхний язычковый, S5 — нижний язычковый), 5 — в нижней доле (S6 — верхушечный, S7 — медиальный базальный, S8 — передний базальный, S9 — латеральный базальный, S — задний базальный). Деление лёгких на сегменты позволяет точнее определять локализацию патологического процесса и выполнять экономные сегментарные резекции лёгкого.
г. Трахеобронхиальное дерево включает трахею, главные, долевые, сегментарные, субсет-
ментарные, дольковые бронхи и бронхиолы. Стенка трахеобронхиального дерева состоит из четырёх оболочек: слизистой, подслизистой, фиброзно-хрящевой и адвентициальной.
- Слизистая оболочка. Её образуют однослойный мерцательный эпителий, собствен
ный и мышечный слои.
Островки многослойного эпителия замещают однослойный эпителий при дефиците витамина А и хронической обструктивной болезни лёгких.
- Подслизистая оболочка содержит слизистые и белково-слизистыге железы, обособлена в отдельный слой не везде. По мере уменьшения калибра бронхов количество желёз уменьшается.
- Фиброзно-хрящевая оболочка представлена гиалиновым хрящом, образующим кольца в трахее и главных бронхах, хрящевые пластинки и островки вплоть до субсегментарных бронхов. В бронхах малого калибра и бронхиолах хряща нет.
- Наружная оболочка образована волокнистой соединительной тканью, переходящей в междолевую, междольковую и внутридольковую соединительную ткань.
д. Респираторный отдел лёгкого осуществляет функцию внешнего дыхания — газообмен мж- ду двумя средами — внешней и внутренней.
- Ацинус. Респираторный отдел — совокупность ацинусов. Респираторная бронхиола, ве
вясь, образует альвеолярные ходы, переходящие в преддверие и далее — Б альвеоляр мешочки. В просветы респираторной бронхиолы и альвеолярных ходов открываются ал олы. Фактически преддверие и альвеолярные мешочки — пустоты, образованные альвео ми. Совокупность всех этих структур составляет ацинус.
- Лёгочная долька состоит из 12-18 ацинусов, разделённых тонкими соединительнотк
ными прослойками. Дольки лёгкого имеют форму пирамид с вершиной, через которую
дят кровеносный сосуд и бронхиола. Основание дольки обращено наружу, к поверхн лёгкого. Бронхиола, проникая в дольку, ветвится и даёт начало респираторным бронхиолам’ входящим в лёгочные ацинусы. Последние также имеют форму пирамид, обращенные ванием наружу.
- Альвеолы выктланы однослойным эпителием, расположенным на базальной мембране. Клеточный состав эпителия: альвеолоциты I и II типов.
(а) Альвеолоциты I типа — плоские клетки, покрывающие почти 95% альвеолярной поверхности. Их функция — диффузия газов (внешнее дыхание).
(б) Альвеолоциты II типа имеют кубическую форму, встроены между клетками I типа. Их функция — синтез и секреция сурфактанта.
(в) Межальвеолярная перегородка содержит капилляры, заключённые в сеть эластических волокон, окружающих альвеолы.
- Аэрогематический барьер. Между полостью альвеолы и просветом капилляра происходит газообмен путём простой диффузии газов в соответствии с их парциальным давлением в капиллярах и альвеолах.
- Сурфактант. На 1 м2 альвеолярной поверхности приходится около 50 мм3 сурфактанта. Толщина его плёнки составляет 3% толщины аэрогематического барьера.
(а) Состав. Лёгочныш сурфактант — эмульсия, состоящая из фосфолипидов, белков и углеводов.
(б) Перинатальный период. Синтез основного количества сурфактанта у плода происходит после 32-й недели, достигая максимума к 35-й неделе. Сурфактант имеет важное значение при первом вдохе.
(в) Сурфактант — компонент защитной системы лёгких.
е. Кровоснабжение. Малый круг кровообращения начинается лёгочным стволом, принимающим кровь из правого желудочка. Затем лёгочный ствол делится на две лёгочные артерии, ветвящиеся по ходу воздухоносных путей. Их ветви, сопровождая бронхи, проходят к центрам долек до терминальных бронхиол. Далее артерии переходят в артериолы, распадающиеся на капилляры межальвеоляр- нык перегородок. Через стенку этих капилляров происходит газообмен. Обогащенная кислородом кровь собирается в систему четырёх лёгочных вен и по ним направляется в левое предсердие. Таким образом, в малом круге кровообращения по артериям течёт венозная кровь, а по венам — артериальная. В лёгких существует вторая система кровообращения — ветви бронхиальным артерий, отходящих от аорты. Бронхиальные артерии также проходят в ткани лёгкого в тесной связи с бронхиальным деревом и осуществляют питание лёгкого. Объём этого кровотока составляет всегс 1/100 часть кровотока малого круга.
- Лёгочная артерия и её ветви несут неоксигенированную кровь (функция внешнего дыхания).
- Бронхиальные артерии несут оксигенированную кровь (функция питания), питание лёгоч
ный альвеол осуществляют ветви лёгочной артерии.
- Ветви бронхиальных и лёгочных артерий соединяются анастомозами.
ж. Лимфатические сосуды проходят сквозь паренхиму лёгких в направлении корней.
- В средостении ток лимфы направлен вверх через паратрахеальные лимфатические узлы.
- В основном лимфоотток из лёгких происходит через лимфатические узлы соответствующе* стороны (ипсилатерально). Однако из нижней доли левого лёгкого лимфа обыгано оттекав! на противоположную сторону (контралатерально).
з. Иннервация. Ветви симпатического (II—IV шейные и I-V грудные узлы) и парасимпатической: (блуждающий нерв) отделов образуют переднее и заднее лёгочные сплетения — крайне чувстви тельную рефлексогенную зону грудной полости.
Б. Диагностические исследования органов грудной клетки
- Рентгенологические исследования. Обыино проводят рентгенографию грудной клеткgt; и томографию. КТ необходима для определения локализации полостныгх образований (абсцессы), кальцификатов, увеличенный лимфатических узлов.
- МРТ используют при подозрении на первичное поражение сосудов или при их вовлечении в патологический процесс.
- Эндоскопические методы
а. Ларингоскопия важна для диагностики карциномы лёгкого. При поражении опухолевым процессом левого или обоих возвратных гортанных нервов (что свидетельствует о неоперабельности опухоли) происходит паралич голосовой связки (подтверждают ларингоскопически), приводящий к осиплости или полной потере голоса.
б. Бронхоскопия необходима при многих заболеваниях трахеобронхиального дерева и как диагностическая, и как лечебная процедура.
- Диагностическая бронхоскопия
(а) Подтверждение диагноза трахеобронхиальной опухоли, поставленного по данным анамнеза, объективного осмотра и рентгенографии.
(б) Определение источника лёгочного кровотечения.
(в) Получение материала при ателектазах или пневмонии для бактериального посева или гистологического исследования.
- Лечебная бронхоскопия
(а) Удаление инородного тела.
(б) Удаление жидкости (например, застойного секрета после наркоза) или аспи- рированных рвотных масс.
(в) Дренирование патологических полостей лёгкого (абсцессы, каверны).
- Типы бронхоскопии
(а) Бронхоскопия жёстким аппаратом позволяет осмотреть трахею, главные и долевые бронхи. Особенности применения:
- удобна для биопсии эндобронхиальных образований и очищения бронхов от крови и густого секрета, удаления инородных тел;
- вытолнение бронхоскопии жёстким аппаратом под местной анестезией технически достаточно сложно.
(б) Бронхоскопия гибким аппаратом с волоконной оптикой находит применение гораздо чаще. Особенности применения:
(О необходима для осмотра и биопсии долевых и сегментарных бронхов;
- менее эффективна для удаления секрета и крови, чем бронхоскопия жёстким аппаратом;
(ш) особенно удобна при интубации; гибкий бронхоскоп можно провести через эвдлра- хеальную трубку, не выгзышая нарушения проходимости дыхательных путей
- Достоинства
(а) Биопсия при подозрении на бронхогенную или паренхиматозную опухоль мgt; жет быть выполнена бронхоскопически приблизительно в одной трети случаев. Менее чем в 1% случаев эта процедура осложняется пневмотораксом.
(б) У больных с опухолями лёгких при бронхоскопии можно вышвить увеличение бифуркационного угла трахеи, обычно возникающее при смещении трахеи и главных бронхов увеличенными бифуркационными лимфатическими узлами, чго расценивают как плохой прогностический признак.
в. Бронхография — контрастное рентгенологическое исследование трахеобронхиального дерева. При бронхоскопии в бронхи вводят водорастворимое контрастное вещество и вытолняют серию рентгеновских снимков. Бронхография может быпъ одномоментной двусторонней (выполняют под общим обезболиванием с искусственной вентиляцией легких) или селективной (под наркозом или под местной анестезией цж-
направленно катетеризируют один бронх). Используют для диагностики бронхоэкта- тической болезни, хронического бронхита и т.д.
г. Медиастиноскопия. В ходе исследования специальный полый инструмент с осветителем вводят позади грудины в области ярёмной вырезки и продвигают вдоль передней поверхности трахеи в претрахеальном пространстве.
- Диагностическое использование
(а) Прямая биопсия паратрахеальныгх и бифуркационныгх лимфатических узлов. Поражение лимфатических узлов этой зоны обычно (но не всегда) свидетельствует о неоперабельности опухоли.
(б) Диагностика других поражений лёгких (например, саркоидоза, лимфомы1 и инфекционных заболеваний).
- Летальность составляет около 0,1%.
- Осложнения включают кровотечение, пневмоторакс и повреждение возвратных гортанных нервов.
- Биопсия глубоких шейных и надключичных лимфатических узлов
а. Зона жировой клетчатки, содержащая глубокие шейные и надключичные лимфатические узлы, расположена позади ключицы в районе грудино-ключично-сосцевидной мышцы. При подозрении на опухоль лёгкого и наличии пальпируемых лимфатических узлов следует провести их биопсию.
б. Злокачественные новообразования находят у 85% больных с пальпируемыми лимфатическими узлами этих групп. Лишь у 5% больных с опухолями лимфатические узлы не увеличены.
в. Глубокие шейные и надключичные лимфатические узлы окружены важными структурами: плевра, подключичные сосуды, грудной и другие крупные лимфатические протоки, диафрагмальный и блуждающий нервы. При биопсии лестничныгх лимфатических узлов возможны осложнения, обусловленные повреждением этих структур.
5 Диагностические исследования плевральной полости
а. Торакоцентез. Вышют из плевральной полости исследуют на присутствие микроорганизмов (микроскопия и посев при подозрении на инфекционное заболевание) или проводят цитологические тесты (при подозрении на опухоль). Положительные цитологические находки обычно указывают на неоперабельность опухоли. Основное осложнение данной процедуры — пневмоторакс.
б. Биопсия плевры. Как чрескожная, так и открытая биопсия плевры подтверждает диагноз у 60-80% больных туберкулёзом или раком лёгких, при распространении патологического процесса на плевру. Осложнение процедуры — пневмоторакс.
- Биопсия лёгких
а. Диагностическое использование. Чрескожную биопсию лёгкого используют как при локализованном периферическом поражении лёгкого, так и при диффузном паренхиматозном процессе.
б. Типы биопсий
- Пункционная биопсия — лучший способ получения материала для цитологической диагностики опухоли. Однако отрицательные результаты исследования не исключают наличия злокачественного процесса в лёгких, поскольку возможна ошибка при взятии образцов. Пункционную биопсию также применяют для диагностики инфекционных заболеваний и воспалительных процессов.
(а) Иглу можно направлять под контролем УЗИ, рентгеноскопии или КТ.
(б) Осложнения: пневмоторакс и кровотечение.
-
 Открытая биопсия необходима для уточнения сомнительныгх результатов, полученных при пункционной биопсии. Для осмотра различных областей грудной пшосш
Открытая биопсия необходима для уточнения сомнительныгх результатов, полученных при пункционной биопсии. Для осмотра различных областей грудной пшосш
применяют различные торакальные доступы.
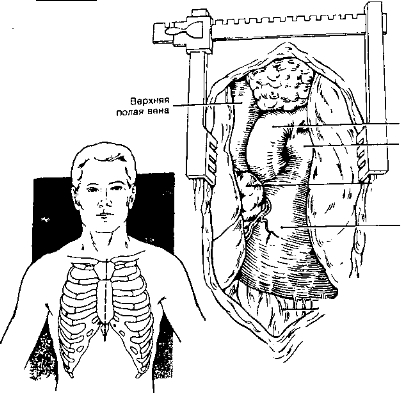
(а) Срединная стернотомия (рис. 5-5): осмотр сердца, перикарда и структур переднего средостения.
(б) Заднелатеральная торакотомия (рис. 5-6): осмотр лёгкого, пищевода и заднего средостения.
(в) Аксиллярная торакотомия (рис. 5-7): для ограниченного осмотра верхнего отдела грудной полости во время таких вмешательств, как биопсия верх доли или симпатэктомия.
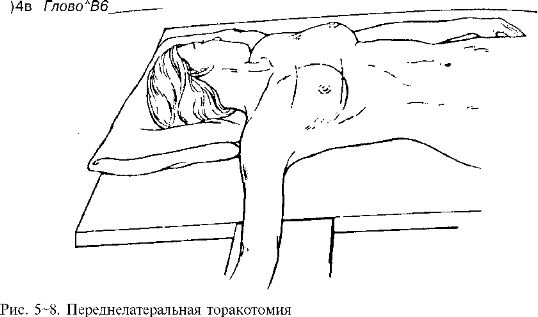
(г) Переднелатеральная торакотомия (рис. 5-8): для быстрого доступа к орг нам грудной полости у больных с травмой грудной клетки. Преимущества: над ный контроль проходимости дыхательных путей и сердечной деятельности.
(д) Передняя парастернальная медиастинотомия (операция ЧаМЖ" на). Парастернальный доступ длиной 2-3 см позволяет либо ввести в ср стение медиастиноскоп, либо осмотреть и провести биопсию лимфатич узлов средостения.
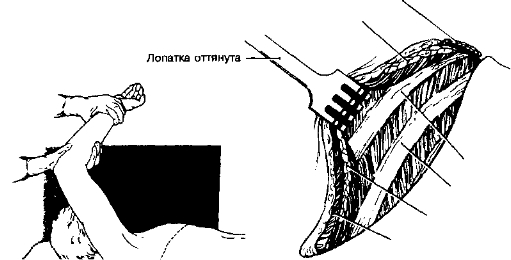 Передняя зубчатая мышца Широчайшая мышца спины
Передняя зубчатая мышца Широчайшая мышца спины
Рис. 5-6. Заднелатеральная торакотомия [из: BryantLR, Morgan CVJr. Chest wall, pleura, lung, and mediastinum. In: Principles of Surgery. New York, McGraw-Hill, 1989, c.634]
Большая грудная мышца
Второе ребро
Широчайшая мышца спины
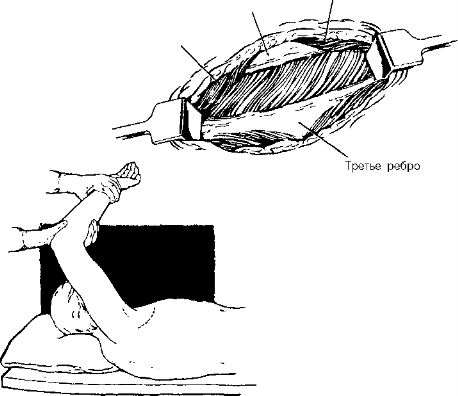
,P s of s»»'
Рвая торакотомия [из: Bryant LR, Morgan CVJr. Chest wall, pleura, lung, and mediastinum. i-gery. New Yok, McGravHill, 1989, c.637)
*
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997