ЩИТОВИДНАЯ ЖЕЛЕЗА
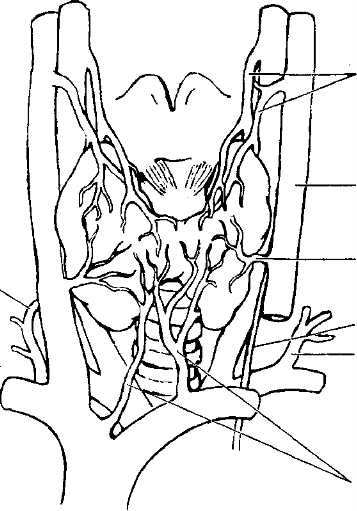 А. Кровоснабжение щитовидной железы (рис. 17-1) интенсивно и сопоставимо с кровоснабжением мозга, перфузией крови через почки и печень.
А. Кровоснабжение щитовидной железы (рис. 17-1) интенсивно и сопоставимо с кровоснабжением мозга, перфузией крови через почки и печень.
Нижние щитовидные вены
Рис 17-1. Кровоснабжение щитовидной железы [из: EdisAJ, Grant CS, EgdahtA//Manual of Endocrine Surgery, New-York, Springer- Vertag, 1984)
- Артериальное кровоснабжение
а. Верхние щитовидные артерии (ветви наружных сонных артерий) снабжают верхние полюсы долей железы.
б. Нижние щитовидные артерии начинаются от щитовидно-шейных стволов (ветвей подключичных артерий) и снабжают нижние полюса железы.
в. Непарная артерия щитовидной железы, встречающаяся в 12% случаев, берёт начало от дуги аорты. Её ветви принимают участие в кровоснабжении перешейка щитовидной железы.
- Венозный отток
а. Парные верхние щитовидные вены проходят вдоль одноимённых артерий и впадают во внутренние ярёмные вены.
б. Средние вены щитовидной железы отходят от боковых поверхностей долей и также впадают во внутренние ярёмные вены.
в. Нижние щитовидные вены осуществляют отток от нижних полюсов долей и перешейка. Впадают либо непосредственно во внутренние ярёмные, либо в безымянную вены.
- Лимфатический дренаж
а. Отток лимфы от щитовидной железы происходит в лимфатические узлы, расположенные в пищеводно-трахеальной борозде, спереди и с боков от трахеи.
б. Вовлечение лимфатических узлов пищеводно-трахеальной борозды при метастазиро- вании опухолей щитовидной железы способствует распространению опухоли на подлежащие возвратный гортанный нерв, трахею или пищевод.
Б. Иннервация щитовидной железы 1. Возвратный гортанный нерв
а. Расположение. Возвратные гортанные нервы отходят от блуждающих нервов и проходят в пищеводно-трахеальной борозде, прилегая к заднемедиальной поверхности щитовидной железы.
- С правой стороны нерв огибает подключичную артерию и восходит в косом направлении снаружи внутрь, пересекая нижнюю щитовидную артерию у задней поверхности нижней доли щитовидной железы.
- Слева нерв начинается ниже, на уровне дуги аорты, огибает её и ложится в левую пищеводно-трахеальную борозду.
б. Ветви. Нерв имеет наружную ветвь, обеспечивающую сенсорную иннервацию гортани, и внутреннюю ветвь, идущую к мышцам глотки.
в. Повреждение возвратного гортанного нерва, с развитием паралича гортанных мышц и нарушением фонации, чаще всего происходит либо там, где он пересекает нижнюю щитовидную артерию, либо там, где он прободает мембрану между перстневидным и щитовидным хрящами. Повреждение нерва во время операции, требующей удаления доли железы, можно предупредить, предварительно выделив его.
- Верхний гортанный нерв
а. Прохождение. Нерв интимно переплетён с ветвями верхней щитовидной артерии.
б. Ветви. Верхний гортанный нерв дает сенсорную наружную ветвь, иннервирующую гортань и моторную внутреннюю ветвь к перстневидно-щитовидной мышце.
в. Повреждение. Верхний гортанный нерв может быть травмирован при мобилизации верхнего полюса железы, особенно если доля увеличена.
- Повреждение вызывает ослабление голоса, что имеет большое значение для певцов и ораторов.
- Повреждение можно предупредить, если перевязывать ветви верхней щитовидной артерии при вхождении последних в ткань железы. Следует избегать отдаленного лигирования артерии.
В. Аномалии закладки щитовидной железы в эмбриональном периоде приводят к эктопической локализации ткани щитовидной железы в языке, под подъязычной костью или в средостении.
- Глоточная (язычная) щитовидная железа
а. Локализация. Глоточную локализацию железы наблюдают, если она не спускается на шею и сохраняет своё первоначальное положение в области корня языка.
б. Симптомы. Увеличение железы при такой локализации вызовет нарушение глотания или речи.
в. Диагноз устанавливают при осмотре или непрямой ларингоскопии. Для идентификации ткани щитовидной железы применяют сканирование с изотопом йода.
г. Лечение
- Первый шаг в лечении — подавление выработки тиреотропного гормона (ТТГ) путём назначения тироксина (поскольку в данном случае функция глоточной тиреоид- ной ткани обычно снижена).
- Хирургическое удаление железы следует выполнить при симптомах обструкции глотки, особенно при неэффективности гормональной терапии.
- Эктопическое срединное расположение железы
а. Локализация. Предполагать такое расположение железы следует при обнаружении объёмного образования ниже подъязычной кости.
б. Диагноз. Если щитовидная железа отсутствует в типичном месте, то её эктопированная ткань должна^т выявлена радиоизотопным сканированием. Без этого исследования удалять «опухоль» недопустимо, т.к. можно лишить бaлънaгa единственной функционирующей щитовидной железы.
- Щитовидная железа в средостении
а. Локализация. Большинство аберрантных (неправильно расположенных) щитовидных желёз средостения лежит в его передневерхних отделах. Они представлены либо нисходящими с шеи за грудину участками увеличенной щитовидной железы обычной локализации, либо эктопированными неизменёнными железами.
- Нормально функционирующая тиреоидная ткань накапливает радиоактивный йод, поэтому может быть выявлена при радиоизотопном сканировании средостения.
- Во многих случаях загрудинное расположение железы (загрудинный зоб) обусловлено аденоматозной гиперплазией, при которой не происходит накопления изотопа в ткани железы.
(а) Загрудинные зобы обычно встречают в старших возрастных группах.
(б) Они часто вызывают симптомы сдавления трахеи и пищевода,
(в) Синдром сдавления не поддаётся консервативной терапии, направленной на подавление выработки ТТГ тироксином.
б. Лечение. Для ликвидации синдрома сдавления обычно выполняют операцию. Загру- динные зобы можно удалить, применяя шейный доступ, без проведения стернaтaмии.
- Кисты и синусы щитовидно-язычного протока (срединные кисты шеи). Зачаток железы первоначально связан с глоткой при помощи полого тяжа, открывающегося на поверхности корня языка (позднее —foramen coecum). В норме этот тяж дегенерирует.
а. Локализация. Кисты щитaвиднa-язычнaгa протока обычно выглядят как объёмные образования, локализующиеся по средней линии шеи между подъязычной костью и перешейком щитовидной железы. Пересекая центр подъязычной кости, они достигают корня языка.
б. Признаки или симптомы
- Обнаруживают однородные узлы или кисты, которые могут образовывать свиши, открывающиеся на кожу.
- Их встречают в любом возрасте, чаще у детей.
- У трети больных в анамнезе есть признаки инфицирования кисты (местные воспаления кожи и жировой клетчатки).
в. Лечение. Операция состоит в полном иссечении кисты вместе с частью подъязычной кости, а также проксимальной части протока до корня языка (операция Сйстранка).
Г. Гормоны. Щитовидная железа секретирует йодсодержащие гормоны (клетки фолликулов) и продукты экспрессии кальцитонинового гена {в т.н. кальцитонин) — С-клетки.
Хюртля клетки. Иногда (например, при болезни Хашимдто) в составе стенки фолликулов или между фолликулами находят крупные клетки с зернистой оксифильной цитоплазмой, содержащие много митохондрий — онкоциты, или клетки Хюртля [Гюртля, также Ас- канази-Хюрты).
К сожалению, по отношению к этим клеткам наблюдается терминологическая путаница. Иногда их именуют парафолликулярные; более того, в части источников клетками Аскана- зи-Хюртля называют продуцирующие кальцитонин клетки.
1. Йодсодержащие гормоны — Т4 и Т3— образуются в составе тироглобулина при йодировании тирозила.
а. Монойодтирозин образуется при введении йода по одной позиции тирозила.
б. Дийодтирозин образуется при введении йода по двум позициям тирозила. Гормональной активностью, как и монойодтирозин, не обладает; оба соединения выделяются из фолликулярных клеток, но быстро захватываются обратно и дейодинируются.
в. Тироксин {р-[(3,5-дийодо-4-гидроксифенокси)-3,5-дийодофенил]аланин, или 3,5,3',5'-тетрайод- тиронин, Ci5HnI4N041 мол. масса 776,87} образуется из пары дийодтирозинов. Тироксин — основной йодсодержащий гормон, на долю Т4 приходится не менее 90% всего содержащегося в крови йода.
- Транспорт в крови. Не более 0,05% Т4 циркулирует в крови в свободной форме, практи
чески весь тироксин находится в связанной с белками плазмы форме. Главный транспортный белок — тироксин-связывающий глобулин (связывает 80% Т4), на долю тироксин- связыгвающего преальбумина, а также альбумина приходится 20% Т4.
- Время циркуляции в крови (время полужизни) Т4 около 7 дней, при гипертиреоидизме — 3-4 дня, при гипотиреоидизме — до 10 дней.
- I-форма тироксина физиологически примерно вдвое активнее рацемической (.DZ-тирок- сия), /) форма гормональной активности не имеет.
- Дейодирование наружного кольца тироксина, частично происходящее в щитовидной железе, осуществляется преимущественно в печени и приводит к образованию Т3.
- Дейодирование внутреннего кольца тироксина происходит в щитовидной железе, пре
имущественно в печени и частично в почке, в результате образуется т.н. реверсивный (обратный) Т3 (3,3',5'-трийодтиронин, гТ3 [от англ. reverse]), имеющий незначительную физиологическую активность.
г. Трийодотиронин [ЗДЗ'-трийодтиронин, или 4-(3-йодо4-гиороксифенокси)-3,5-дийодофенила- ланин, CI5Ht2I3N04, мол. масса 650,98] образуется из монойодтиронина и дийодтиронина. На долю Т3 приходится лишь 5% содержащегося в крови йода, но Т3 не менее важен, чем тироксин, для реализации эффектов йодсодержащих гормонов.
- Транспорт в крови. Не более 0,5% Т3 циркулирует в крови в свободной форме, практичес
ки весь трийодтиронин находится в связанной форме.
- Физиологическая активность Т3 примерно в четыре раза выше, чем тироксина, но время
полужизни вдвое меньше.
- В щитовидной железе образуется около 15% циркулирующего в крови Т,. Остальной трийодтиронин образуется при монодейодировании наружного кольца тироксина, происходящем преимущественно в печени.
Д. Функции йодсодержащих гормонов многочисленны.
- Активируют процессы выработки энергии, связанные с дыханием. Ускоряют катаболизм бел
ков, жиров и углеводов. В результате возрастают основной обмен и потребление кислорода.
(а) Синтез белков увеличивается в результате активации транскрипции в клетках-мишенях.
(б) Потребление кислорода возрастает в результате увеличенной активности Na+,K+- АТФазы.
- Усиление гликогенолиза приводит к повышению уровня сахара крови.
- Тиреоидные гормоны усиливают действие катехоламинов.
(а) В результате увеличивается частота сердечных сокращений и сердечный выброс.
(б) Может возникнуть нервозность, раздражительность, мышечный тремор и гипотрофия мыши,
(в) Эти эффекты можно устранить р-адреноблокаторами: например, пропранололом (анап- рилином).
е. Оценка функций щитовидной железы должна проводиться по многим параметрам.
- Радиоиммунологический анализ позволяет прямо измерять содержание Т3, Т4, ТТГ. При
этом следует учитывать соотношение между свободными и связанными формами гормонов.
- Поглощение гормонов смолами — широко используемый непрямой метод определения связывающих гормоны белков.
- Индекс свободного тироксина — оценка свободного Т4с учётом содержания связывающих гормоны белков.
- Тест стимуляции ТТГ тиролиберином определяет секрецию в кровь тиротропина в ответ на внутривенное введение тиролиберина.
- Тесты выявления AT к рецепторам ТТГ выявляют гетерогенную группу Ig, связывающихся с рецепторами ТТГ эндокринных клеток щитовидной железы и изменяющих её функциональную активность.
- Сканирование щитовидной железы при помощи изотопов технеция (99тТс) позволяет выявить области пониженного накопления радионуклида (холодные узлы), обнаружить
lt;J Л_ Мт'Г'
эктопические очаги щитовидной железы или дефект паренхимы органа. Т с накапливается только в щитовидной железе, период полувыведения составляет всего 6 ч.
- Исследование поглощения радиоактивного йода при помощи йода-123 (1231) и йода-131 (т1).
- Содержание йода в питьевой воде. Проводится йодирование воды на водопроводных станциях.
ж. Тиреоидный статус определяет эндокринную функцию щитовидной железы. Эутиреоидня — отсутствие отклонений. Заболевание щитовидной железы можно предположить при появлении симптомов недостаточности эндокринной функции (гипотиреоз), избыточных эффектов тире- оидных гормонов (гипертиреоз) либо при очаговом или диффузном увеличении щитовидной железы (зоб).
- Гипотиреоз
(а) Врождённый (первичный) гипотиреоидизм — относительно частая патология (1 на 4.000 новорождённых). Раннее выявление патологии может предотвратить развитие серьёзных неврологических осложнений. Разработаны методы массового обследования тиреоидного статуса. В отечественной практике оценка проводится по уровню ТТГ на пятый день жизни.
(б) Ювенильный (приобретённый) гипотиреоидизм. Приобретённым называют гипотиреоидизм, проявляющийся после первого года жизни. Ювенильный гипотиреоидизм чаще встречается у девочек. Наиболее распространённая причина — аутоиммунное поражение щитовидной железы. Для лечения проводят заместительную терапию (синтетический Л-тироксин).
(в) Хронический тиреоидит — наиболее частая причина гипотиреоза у взрослых.
- Гипертиреоз
(а) Болезнь Грёйвса (диффузный токсический зоб) — наиболее частая причина гипертн- реоза. Это аутоиммунное заболевание, при котором тиреоид-стимулирующие Ig связываются с рецепторами ТТГ на фолликулярных клетках щитовидной железы, что приводит к диффузному увеличению железы и стимуляции выработки тиреоидных гормонов.
(б) Болезнь Пламмера (узловой токсический зоб) встречается реже, чем болезнь Грёйвса, и обычно у пожилых лиц.
- Зоб
Тиреоидит Хашимото (хронический лимфоцитарный тиреоидит) — частое аутоиммунное заболевание, поражающее в основном женщин. У большинства больных находят анти- тиреоидные AT.
- Узелки в щитовидной железе выявляют у 1 % лиц в возрасте aкaлa 20 лет и у 5% лиц в возрасте около 60; рак обнаруживают в 10-20% обследованных узелков. Узелки щитовидной железы могут быть аденомами, кистами, локализованными участками хронического тиреоидита, коллоидными узелками, геморрагической некротической тканью или карциномой.
2. Кальцитонин и другие пептиды кальцитaнинaвых генов CALC.
а. Гены. Известно три гена кальцитонина. CALC1 и CALC2 кодируют последовательности Са2+- регулирующих гормонов и относящихся к кальцитониновому гену пептидов. Транскрипты подвергаются альтернативному сплайсингу, что приводит к органоспецифичному синтезу разных пептидов. CALC3 — не транскрибируемый псевдоген.
- Ген CALC1 содержит последовательности пептидных гормонов кальцитонина, катакальцина
и (относящегося к кальцитониновому гену) пептида а.
Медуллярная карцинома щитовидной железы развивается из С-клеток, в её клетках синтезируются все три пептида.
- Ген CALC2 содержит последовательности разных пептидов, включая кальцитонин и (относящийся к кальцитониновому гену) пептид р.
б. Гормоны
- Кальцитонин
(а) Регулятор экспрессии — Са2+ плазмы крови, внутривенное его введение существенно увеличивает секрецию кальцитонина.
(б) Функции кальцитонина, как одного из регуляторов кальциевого обмена, определяют как антагонистические функциям гормона паращитовидной железы.
(i) Уменьшение содержания Са2+ в крови (ШТ увеличивает содержание Са2*). (и) Стимуляция минерализации кости {ШТусиливает резорбцию кости).
- Усиление почечной экскреции Са2+, фосфатов и Na* (уменьшается их реабсорбция в канальцах почки).
- Желудочная и панкреатическая секреция. Кальцитонин уменьшает кислог- ность желудочного сока и содержание амилазы и трипсина в соке поджелудочной железы.
(в) Семейный полиэндокринный аденоматоз (СПЭА). При некоторых формах СПЭА развивается продуцирующая кальцитонин медуллярная карцинома щитовидной железы.
- Катакальцин имеет те же функции, что и кальцитонин.
- Относящиеся к кальцитониновому гену пептиды а и р. Их функции — участие в ноцицепции, пищевом поведении, а также в регуляции тонуса сосудов. Рецепторы к этим пептидам найдены в ЦНС, сердце, плаценте.
Д. Дисфункции щитовидной железы, требующие хирургического вмешательства
- Гипертиреоидизм
а. Подострый тиреоидит способен вызвать преходящий гипертиреaз.
б. Искусственный гипертиреоз может быть следствием бесконтрольного приёма тиреоидного гормона. К такому же результату приводит ошибочное назначение чрезмерных доз гормонов.
в. Редкие причины гипертиреоза: опухоли гипофиза с избыточной секрецией ТТГ; тератомы яичников, вырабатывающие тиреоидные гормоны (струма яичника) и гиперпродукция гормонов щитовидной железой после избыточного введения в организм йода (синдром йод-базедов).
- Болезнь Грёйвса (диффузный токсический зоб).
а. Патогенез. Аутоиммунное заболевание, при котором аномальный IgG (тиреовд-стимулирую- щий Ig) связывается с рецепторами ТТГ на фолликулярных клетках щитовидной железы, что приводит к диффузному увеличению железы и стимуляции выработки тиреовдных гормонов. Болезнь Грёйвса чаще встречается среди женщин в возрасте от 20 до 50 лет.
б. Клинические проявления Изменения метаболизма
(а) Наблюдают повышение основного обмена и уменьшение массы тела, несмотря на хороший аппетит и достаточный приём пищи; потливость и непереносимость жары (повышено теплообразование).
(б) Воздействие на ЦНС. Эмоциональная лабильность, раздражительность, бессонница, нервозность, утомляемость, мелкоразмашистый тремор.
(в) Сердечно-сосудистая система: увеличение ЧСС, часто возникает синусовая тахикардия (120/мин и более), тенденция к повышению систолического АД и к снижению диастолического АД (большое пульсовое давление), нередко встречают аритмии (например, фибрилляция предсердий, экстрасистолы).
(г) Нарушения функции ЖКТ: запоры или диарея.
(д) Офтальмопатия. Мукоидная и клеточная инфильтрация глазодвигательных мышц вызывает выпячивание глаза — экзофтальм. Отмечают конъюнктивит, слезотечение, двоение в глазах.
(е) Изменения кожи и волос. Кожа тёплая и влажная вследствие вазоди- латации периферических сосудов и повышенного потоотделения. Характерны тонкие, шелковистые волосы.
(ж) Тиреотоксический криз — внезапное обострение признаков и симптомов тиреотоксикоза.
- Тиреотоксический криз провоцируют интеркуррентные заболевания, травмы, операции или роды.
- Наблюдают выраженную лихорадку, тахикардию и возбуждение с переходом в ступор, кому и сосудистый коллапс.
(Ш) Летальность составляет 50-75%.
в. Диагностика
- Диагноз болезни Грёйвса не вызывает сомнений в случае повышения уровня Т4 и Т3
в сыворотке крови и увеличении поглощения Т3 ионообменными смолами. Уровень
ТТГ сыворотки низкий.
- Тест связывания Т3 ионообменными смолами используют для определения
способности белков-носителей сыворотки крови больного связывать гормоны щитовидной железы.
(а) В пробирке смешивают сыворотку больного, известное количество меченного радионуклидом Т3 и нерастворимое вещество, связывающее Т3 (смолы). Связывающие белки сыворотки больного и смола конкурируют за меченый Т3. При повышенном содержании связывающих белков количество Т3, связанного со смолой, уменьшается, а если содержание белков снижено, со смолой связывается большее количество Т3.
(б) Интерпретация
- Поглощение Т3 повышено при гипертиреозе. Содержание Т в крови повышается. Следовательно, падает уровень гормонсвязывающих белков и большее количество меченого Т3 связывается со смолой. Поглощение Т3 снижено при гипотиреозе.
- В обоих случаях уровень поглощения Т3коррелирует с изменениями концентраций общего Т4 и общего Т3 и подтверждает диагноз, предполагаемый по уровням общего Т4 и общего Т3.
Шейный комплекс Желёз 48 5
- Индекс свободного Т4 можно вычислить при известных уровне общего Т4 и проценте меченого Т3, связанного со смолой.
(а) Поглощение Т3 смолой делят на средний нормальный уровень поглощения смолой Т3, и общий Т4 умножают на эту дробь. [Пример. У больного общий Т4 равен 15 мкг% (в норме — 4,5-12,5 мкг%). Если поглощение Т3 смолой 45%, то индекс свободного Т, вычисляется так: 45% разделить на 30% (среднее нормальное поглощение) и умножить на 15,0, что равно 22,5. Результат предполагает гипертиреоз. Если же поглощение Т3 смолой равно 15%, то индекс свободного Т4 равен 7,5 (15/30 х 15,0), что предполагает эутиреоз при высоком уровне связывающих Т4 белков].
(б) Увеличение индекса свободного Т4 и повышенный уровень связывания Т3 ионообменными смолами отличают болезнь Грёйвса от других видов тиреотоксикоза, протекающих без гиперфункции щитовидной железы. Последние возможны при тиреоидите, приёме лекарственных форм гормонов щитовидной железы и иных медикаментов или при струме яичника (тератомы яичника, вырабатывающие гормоны щитовидной железы).
- Радиоизотопное сканирование выявляет увеличение щитовидной железы с равномерным распределением изотопа.
- Содержание сывороточного холестерина понижено, уровни сахара крови и щелочной фосфатазы повышены.
г. Лекарственная терапия. Предпочтительно медикаментозное лечение, поскольку болезнь имеет
тенденцию к спонтанной ремиссии через 1-2 года у взрослых и 3~б мес у детей.
- Пероральное назначение радиоактивного йода (|3'1) безопасно и дёшево. Однократная доза изотопа (13|1) вызывает снижение функции и размеров щитовидной железы через 6-12 нед. Приблизительно у 75% больных с болезнью Грёйвса удаётся достичь эутиреоидного состояния при помощи одной дозы; при сохранении гипер- тиреоза спустя 12 нед вводят вторую дозу. При необходимости назначают дополнительные дозы. Уровень излечения приближается к 100%.
(а) В этом случае отпадает необходимость хирургической операции, а риск ракового перерождения незначителен.
(б) Тем не менее, у него есть ряд противопоказаний.
- Он может вызывать хромосомные нарушения у детей (в случае назначения беременным).
(и) При назначении детям и подросткам, он может повысить частоту хромосомных мутаций в половых клетках. Однако, по данным американских учёных, риск развития генетических нарушений считается небольшим (сравним с эффектами от бариевой клизмы или внутривенной урографии).
(ш) Поскольку эффект от лечения возникает не сразу, иногда рекомендуют одновременно проводить лечение антитиресидными препаратами, особенно при тяжёлых формах тиреотоксикоза.
(в) В отечественной практике, из-за имеющегося риска развития злокачественных опухолей щитовидной железы или генетических нарушений после лечения радиоактивным йодом, этот вид лечения не рекомендуют назначать лицам моложе 40 лет. Он также противопоказан при значительных размерах зоба, особенно при загрудинном его расположении, сопутствующей язвенной болезни, заболеваниях почек и крови.
- Антитиреоидные препараты эффективны в 50% случаев, особенно при начальных формах тиреотоксикоза и малых размерах зоба.
(а) Эти лекарства действуют на различные стадии метаболизма йода.
- Пропнлтноурацил и метимазол (метилтиоурацил и мерказолил) ингибируют окисление йода, тем самым снижая синтез тиреоидных гормонов. Пропилти- оурацил также уменьшает превращение Т4 в Т3.
- К антитиреоидным препаратам также относят перхлорат калия, блокирующий проникновение йода в щитовидную железу.
- Йод в бaльmих дозах подавляет секрецию тиреоидных гормонов путём ингибирования протеолиза. Однако этот эффект непродолжителен: через 10-14 дней восстанавливается исходный уровень секреции тиреоидных гормонов.
- Адренергические проявления гипертиреоза (например, потливость, тахикардию, тремор) уменьшают, применяя р-адреноблокатор пропранолол (анап- рилин, обзидан, индерал).
- В комплексном лечении диффузного токсического зоба используют и кортикостероиды, компенсирующие относительную надпочечниковую недостаточность, воздействующие на метаболизм тиреоидных гормонов и оказывающие имму- нодепрессивное действие.
(б) Неудобство данного лечения состоит в необходимости длительного приёма лекарств, поскольку при их отмене тиреотоксикоз часто рецидивирует. Длительная ремиссия наступает менее чем у 50% больных.
(в) Возможны проявления токсического действия лекарств (лихорадка, кожная сыпь, боли в суставах, агранулоцитоз, волчаночный синдром), что требует отмены препарата.
д. Хирургические лечение. Операция выбора при болезни Грёйвса — двухсторонняя субтотальная резекция щитовидной железы (тиреоидэктомия).
- Показания
(а) Безуспешность медикаментозной терапии (не достигнута ремиссия в течение 1 года лечения у взрослого или 3 мес у ребёнка). Также в случае, если больной не согласен принимать лекарства или у него аллергическая реакция на антитиреоидные препараты.
(б) Лечение радиоактивным йодом противопоказано (у женщин детородного возраста, в связи с возможным тератогенным или канцерогенным эффектом радиоактивного йода).
(в) В отличие от США, в России хирургическое лечение гипертиреоза применяют достаточно широко. Операции показаны, в частности, из-за онкологической настороженности, больным с узловым или диффузным токсическим зобом, а также в случае диффузного токсического зоба, не излеченного антитиреоидны- ми препаратами в течение 4-6 месяцев. Что касается злокачественных новообразований щитовидной железы, то их частота со времени чернобыльской катастрофы значительно возросла: опухоли обнаруживают у 8-10% больных, перенёсших операцию на щитовидной железе.
(г) Показания к операциям на щитовидной железе значительно изменились со времён первых подобных вмешательств (предложил Кдхер в конце XIX столетия; в России НИ Пирогов в 1849 г. впервые выполнил хирургическое вмешательство по поводу зоба). Первоначально оперативное вмешательство применяли для ликвидации синдрома сдавления при гигантских эндемических зобах, при лечении тиреотоксикоза и злокачественных новообразований щитовидной железы. В наше время эндемический зоб практически не встречается, а большую часть больных гипертиреозом лечат консервативным путём.
- Цель операции — удаление адекватного количества ткани железы, в результате которого тиреотоксикоз будет подавлен без возникновения гипотиреоза.
(а) Обычно сохраняют 10-20 граммов железы.
(б) Авторы российских руководств рекомендуют сохранять меньшее количество ткани железы — от 3 до 8 граммов.
(в) Частота послеоперационного гипотиреоза может достигать 40%.
- Предоперационная подготовка. Во избежание возникновения тиреотоксичес-
кого криза рекомендуют достаточно длинную дооперационную терапию антитире-
оидными препаратами для приведения больного в эутиреоидное состояние.
(а) Антитиреоидные препараты назначают, пока концентрация ТЛи Т4 в крови не нормализуется. В последние 7-10 дней перед операцией больной получает раствор Люгдля или раствор йодида калия.
(О Такой курс снижает риск развития тиреотоксического криза во время операции и после неё. Также при этом происходит уменьшение размера и васкуляризации железы, что облегчает выполнение вмешательства.
(и) Однако, для достижения эутиреоидного состояния необходимо время (от нескольких недель до месяца). У беременных антитиреоидные препараты могут проникнуть через плацентарный барьер и вызвать врождённый зоб у плода.
(б) Пропранолол (анаприлин) можно назначать в комбинации с раствором Люгдля пациентам, не переносящим антитиреоидные препараты.
(i) Данное сочетание очень быстро восстанавливает эутиреоидное состояние, уменьшает размеры и кровоснабжение железы. Тератогенного воздействия не наблюдали. (и) Лечение пропранололом следует продолжить в течение 4-5 дней после операции. Это предупреждает развитие тиреотоксического криза, поскольку период полураспада тиреоидных гормонов составляет от 5 до 10 дней.
- Методы проведения тиреоидэктомии
(а) Метод Кохера — один из первых методов резекции щитовидной железы, до сих пор достаточно широко применяемый во многих странах.
(i) Особенность операции Кохера состоит в том, что иссечение щитовидной железы проводят после перевязки верхних и нижних щитовидных артерий.
(и) Недостаток метода состоит в том, что перевязка сосудов на расстоянии от железы сопровождается повышенным риском травмирования возвратного гортанного нерва.
(б) Метод ОВ Николаева (субтотальная субфасциальная резекция щитовидной железы).
(i) Особенности. Зона вмешательства ограничена висцеральным листком f.endocervicalis. В ходе операции основные артерии железы не перевязывают, а лигируют лишь их ветви, связанные с фасцией и веточки сосудов в культе щитовидной железы.
(Н) Преимущество метода — меньший риск повреждения возвратных гортанных и паращитовидных желёз.
(Hi) Недостаток. Способ Николаева чреват тяжёлыми последствиями в случае нераспознанной во время операции злокачественной опухоли щитовидной железы, поскольку он недостаточно радикален. Учитывая возрастание частоты опухолей щитовидной железы, метод Николаева в настоящее время применяют реже.
- Осложнения тиреоидэктомии
(а) Тиреотоксический криз — внезапное обострение признаков и симптомов тиреотоксикоза. Наблюдают выраженную лихорадку, тахиаритмию и возбуждение с переходом в ступор, кому и сосудистый коллапс,
(i) Тиреотоксический криз редко развивается у больных, адекватно подготовленных к вмешательству. Его чаще встречают у больных с недиагностированным тиреотоксикозом после операций по поводу иной (неотложной) патологии.
(и) Лечение тиреотоксического криза проводят большими дозами антитиреоидных препаратов, йода и р-адреноблокаторов. Основа лечения — йод, который в течение 24 ч приводит к подавлению секреции тиреоидных гормонов. Йодид натрия назначают в/в в дозе 1-2 г в сутки или же назначают йодид калия внутрь.
(б) Кровотечение обусловлено богатым кровоснабжением железы.
- Послеоперационное кровотечение может вызвать асфиксию за счёт сдавления трахеи гематомой и отёка гортани,
- Лечение: ревизия раны, удалении гематомы и остановка кровотечения.
(в) Гипопаратиреоз. Обычно его проявления возникают через 24 часа после операции. Временный (преходящий) гипопаратиреоз после операций на шее возникает не так редко и может быть обусловлен ишемическим повреждением паращитовидных желёз; однако, в течение нескольких недель или месяцев обычно наступает выздоровление. Основной признак гипопаратиреоза — гипокальциемия. Кроме того, снижается почечный клиренс фосфата и возникает гиперфосфатемия.
- Симптомы гипокальциемии: онемение, ощущение «ползания мурашек» в пальцах рук и ног, нервозность, беспокойство. Повышение нервно-мышечной возбудимости, проявляющееся положительными симптомами Труссд и Хвдсгпека. Более тяжёлая гипокальциемия вызывает подёргивания, судороги мышц, спазм кистей и стоп. В тяжёлых случаях наблюдают стридор гортани и судорожные припадки.
- Судороги купируют внутривенным введением глюконата кальция. При сохранении симптоматики в течение нескольких суток переходят на пероральную терапию препаратами кальция.
- Следует контролировать уровень кальция в сыворотке крови как минимум в течение 3-х суток после тиреоидэктомии.
(г) Повреждение возвратного гортанного нерва
- Одностороннее повреждение вызывает осиплость голоса. Если нерв не пересечён, голос восстанавливается через 3-12 нед после операции.
- При двухстороннем поражении нерва возникает асфиксия, поскольку парализованные голосовые связки занимают центральное положение. Необходима немедленная интубация трахеи или трахеостомия. Если нервы пересечены не полностью и повреждение обратимо, выздоровление занимает от 3 до 6 мес. При необратимом поражении необходимо наложить постоянную трахеостому или фиксировать черпаловидные хрящи в латеральной позиции.
- Узловой токсический зоб (болезнь Пламмера) Отдельные участки щитовидной железы по неизвестным причинам функционируют автономно, секретируя избыточное количество тиреоидных гормонов. Патогномоничным признаком считают наличие участков ткани железы, функция которой подавлена высокими уровнями тиреоидных гормонов и ТТГ. Эти участки выявляют по способности концентрировать радиоактивный йод после инъекции ТТГ. Чаще болеют женщины старше 50 лет, имевшие в анамнезе многоузловой эутиреоидный зоб.
а. Клинические проявления
- Симптомы аналогичны классическому тиреотоксикозу, причём, нарушения ритма
сердца бывают чаще, чем при болезни Грёйвса.
(а) Возможна мышечная слабость, редко достигающая тяжёлой степени.
(б) Признаки усиления метаболизма редки.
- Болезнь Пламмера можно заподозрить при аритмиях и периодически возникающей
мышечной слабости, сочетающихся с многоузловым зобом.
б. Данные лабораторных исследований
- Повышено содержание Т3 и Т4
- Гиперфункционирующие узлы активно накапливают радиоактивный йод,
- Функцию узлов невозможно подавить назначением экзогенного Т4 (тироксина).
в. Лечение
- Поскольку гипертиреоз при болезни Пламмера связан с аномалиями в самой железе, предпочтительна тиреоидэктомия.
- Предоперационная подготовка и послеоперационное ведение такие же, как при болезни Грёйвса.
- Лечение' радиоактивным йодом треб
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997