ТРОМБОЭМБОЛИЯ ЛЁГОЧНОЙ АРТЕРИИ
Тромбоэмболия лёгочной артерии (ТЭЛА) — механическая обструкция кровотока в системе очной артерии при попадании в неё тромба, что приводит к спазму ветвей лёгочной артерии, витию острого лёгочного сердца, уменьшению сердечного выброса, снижению оксигенации Аиибронхоспазму.
А. Частота. В США ежегодно регистрируется 650000 случаев ТЭЛА, 150000 пациентов погибае затель смертности не меняется последние 25 лет).
- ГЬчти 50% случаев тромбоза глубоких вен нижних конечностей осложнены ТЭЛА
- Часто ТЭЛА развивается в послеоперационном периоде. При попытке подняться или е
постели, сильном кашле, натуживании ео время акта дефекации, перекладывании на каталку л С яние больного резко ухудшается. Есть основания полагать, что на каждые 5 млн cne ол приходится примерно 150000 случаев ТЭЛА с летальностью 5,4%. Внезапная сме и
госпитализированных е хирургический стационар больных часто обусловлена ТЭЛА «А
Б. Этиология
- В 90% случаев источник ТЭЛА находится в бассейне нижней полой вены (рис. 8-8)
- Подвздошно-бедренная венозная система — типичное место образования тромба ТЭггг предшествуют стаз е подвздошно-бедренных еенах и последующий тромбоз глубоких вен ТЭЛА возникает у 10-40% больных, имеющих тромбоз глубоких вен. У 33% больные
ТЭЛА глубокий венозный тромбоз не сопровождался клиническими симптомами. "j -
- Вены предстательной железы и другие вены малого таза — не менее типичное ме то образования тромба.
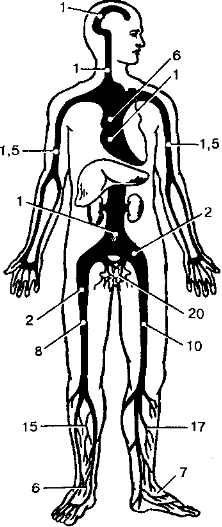 В. Патогенез. Тромб, отрываясь от места своего образования, следует через нижнюю полую вю правый желудочек е лёгочные артерии, где и застревает. Эмболы могут быпь единичными множественными, еарьироеать е размере: можно наблюдать микроскопические частицы и болы седловидные тромбы, полностью блокирующие крупные еетеи лёгочной артерии.
В. Патогенез. Тромб, отрываясь от места своего образования, следует через нижнюю полую вю правый желудочек е лёгочные артерии, где и застревает. Эмболы могут быпь единичными множественными, еарьироеать е размере: можно наблюдать микроскопические частицы и болы седловидные тромбы, полностью блокирующие крупные еетеи лёгочной артерии.
тэЛА(%УСр.
Рис 8-8 Локализация источника ^^^-у**
нённые литературные данные) [из: ПМЗлочевск цина, 1978]
- Гемодинамнческие последствия
а. Обструкция лёгочных артерий увеличивает сопротивление кровотоку в лёгочном круге и увеличивает посленагрузку на правый желудочек. Ограничение лёгочной циркуляции более чем на 50-60% гарантирует развитие тяжёлой лёгочной гипертензии, напряжение правого желудочка и сердечную недостаточность.
б. Эмболия может вызывать внутрилёгочные рефлексы и выброс вазоактивных факторов (например, гистамина, серотонина, простагландинов), приводящих к вазоконстрикции.
в. Примерно в 10% наблюдают инфаркт лёгкого.
г. Повторяющиеся ТЭЛА прогрессивно закупоривают лёгочное сосудистое русло и ведут к нарастающей хронической лёгочной гипертензии, имеющей следствием лёгочное сердце.
- Лёгочные последствия
а. Вентиляционно-перфузионные нарушения — первичные лёгочные последствия эмболии.
- Мёртвое пространство — часть лёгкого с отсутствием кровоснабжения и газообмена.
- Наоборот, избыточная перфузия и снижение сосудистого сопротивления в других сегментах лёгких вызывает значительное внутрилёгочное шунтирование справа налево с неадекватной оксигенацией крови.
б. Прочие изменения в лёгких представлены застойными ателектазами ишемизированных лёгочных сегментов, рефлекторным спазмом бронхиол и сосудов, нарушениями свойств сурфактанта.
- Здоровые люди могут переносить окклюзию 60-70% ветвей лёгочной артерии, но больные с заболеваниями сердца или лёгких плохо переносят гораздо меньшие нарушения лёгочного кровотока.
- ТЭЛА происходит, как правило, внезапно и без видимых предвестников. Тем не менее, ей часто предшествуют малые (клинически не выявляемые) эмболии. Только 10% случаев ТЭЛА, выявленных при аутопсии, были диагностированы прижизненно.
- Смерть в 90% случаев наступает в течение 2 ч после появления первых признаков катастрофы. Поэтому, если удаётся поддержать жизненно важные функции дольше 2 ч от начала, шансы на выздоровление высоки.
Г. Факторы риска
- Беременность и послеродовой период. Частота ТЭЛА повышена в пять раз по сравнению с лицами контрольной группы такого же возраста. ТЭЛА — частая причина смерти во время беременности и в послеродовом периоде.
- Терапия эстрогенами (в т.ч. приём пероральных контрацептивов) повышает риск ТЭЛА в 4-7 раз. Риск зависит от дозы препарата. Длительность опасного периода включает и несколько недель после отмены препарата.
- Болезни сердца. Риск ТЭЛА в 3-4 раза чаще, чем у здоровых людей.
- Ожирение увеличивает риск ТЭЛА в 1,5-2 раза.
- Карцинома сопровождается увеличением частоты ТЭЛА в 2-3 раза.
- Тяжёлые травмы (особенно повреждение позвоночника, переломы костей таза или бедра) также резко повышают опасность ТЭЛА (включая жировую эмболию).
- Ранее перенесённая ТЭЛА увеличивает риск повторных тромбоэмболии, особенно после операций.
- Варикозное расширение вен увеличивает риск ТЭЛА в 2 раза.
9 Старшие возрастные группы Опасность ТЭЛА повышена.
Д Диагностика ТЭЛА. Выраженность симптомов ТЭЛА во многом зависит от размеров тромба и бассейна окклюзии сосудов лёгочной артерии. ТЭЛА может протекать под видом послеоперационной пневмонии, абсцесса лёгкого, плеврита, острого задненижнего инфаркта миокарда.
- Лишь у 24% больнык возникают классические признаки: кровохарканье, шум трения плевры, цианоз, сердечный ритм галопа и ограничение подвижности грудной клетки. Кровохарканье означает развитие инфаркта лёгкого.
- Наиболее частые признаки ТЭЛА — одышка и тахикардия (в 70-100% случаев), боли в груди (40-70%), снижение АД, нарушения сердечного ритма, повышение температуры тела, бронхоспазм (рис. 8-9).
- ЭКГ (особенно в динамике) — наиболее точный метод диагностики острого лёгочного сердщ, вышвляющий перегрузку правого желудочка.
- Рентгенография органов грудной клетки на ранних сроках ТЭЛА часто м0паинфсрмигиEнаL
а. Иногда возникает отчётливое снижение интенсивности тени лёгочныгх сосудов, гро исходит увеличение прозрачности лёгочных полей, соответствующих области эмболии (симптом Вестермарка).
б. Может быгть вышвлен вытот в плевральной полости (обымно геморрагический) либо инфильтрация ткани лёгкого, особенно при инфаркте лёгкого.
- Газовый состав артериальной крови. Вышвляют гипоксемию, гипокапнию и дахшегьный алкалоз вследствие гипервентиляции.
а. Разовое исследование р02 вряд ли подтвердит диагноз ТЭЛА, хотя при серийных ихлеткеани- ях можно выявить внезапное падение р02.
б. Нормальное р02 не исключает эмболии лёгочной артерии.
3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23
СИлгтгсмы
Рис. 8-9. Частота различныгх клинических симптомов ТЭЛА (в %). 1 — одышка, 2
тахикардия, 3 — повышение температуры тела, 4 — цианоз, 5 — болевой синдром, б — акцент II тоа над лёгочной артерией, 7 — кашель, 8 — хрипы в лёгких, 9 — коллапс, 10 — аллергические провш ния, 11 — набухание шейных вен, 12 — шум трения плевры, 13 — кровохарканье, 14 — страх смрти^ 15 — увеличение печени, 16 — нарушения сердечного ритма, 17 — острые нарушения мжвт кровообращения, 18 — систолический шум на лёгочной артерии, 19 — рвота, 20 — бронжспазм, 21 непроизвольные мочеиспускание и дефекация, 22 — отёк лёгких, 23 — брадипноэ [из: ЛМamp;ючеш М.: Медицина, 1978]
Е. Диагноз эмболии лёгочной артерии подтверждают результаты нескольких тестов.
- Ангиография лёгочной артерии — наилучший способ диагностики ТЭЛА. Точность теста достигает 100%. Недостаток метода состоит в инвазивности, поскольку рентгеноконтрастное вещество необходимо вводить непосредственно в лёгочную артерию.
- Радиоизотопное исследование лёгких менее инвазивно, чем артериография.
а. Сканирование лёгочного кровотока (перфузионное сканирование). Вводят в/в радиоактивные частицы, достаточно мелкие, чтобы временно заблокировать небольшое количество лёгочных капилляров. Камера регистрирует характер накопления частиц в сосудах.
- Сложность интерпретации состоит в том, что многие острые и хронические заболевания лёгких вызывают аналогичные дефекты кровоснабжения. Поэтому следует критически сопоставлять данные рентгенографии органов грудной клетки с результатами сканирования.
- Нормальная сканограмма позволяет с большой точностью исключить лёгочную эмболию.
(а) Выявление сегментарных или больших дефектов позволяет диагностировать ТЭЛА в 71% случаев.
(б) Субсегментарные или малые дефекты кровоснабжения бывают обусловлены ТЭЛА лишь в 27% случаев.
б. Вентиляционное сканирование, выполняемое одновременно со сканированием лёгочного кровотока, повышает точность последнего. При ингаляции инертного радиоактивного газа (например, ксенона) исследуют проходимость и вентиляцию в бронхиальном дереве.
- Возможно расхождение данных вентиляции и кровотока: находят дефект кровоснабжения на фоне нормальной вентиляционной сканограммы. Комбинированный вентиляционно- перфузионный дефект выявляют в одной и той же области лёгкого обоими тестами.
(а) Сегментарный, или большой дефект кровоснабжения, на фоне нормальной вентиляционной сканограммы в 91% случаев обусловлен ТЭЛА.
(б) Субсегментарный, или малый дефект кровоснабжения, при нормальной вентиляционной сканограмме связан с ТЭЛА только в 27% случаев.
(в) Дефект кровоснабжения, комбинированный с дефектом вентиляции, обусловлен ТЭЛА в 23% случаев.
- При клинических признаках ТЭЛА (но двусмысленных данных сканирования) для повышения точности обследования следует провести дополнительные исследования. Наиболее достоверные результаты даст артериография лёгочной артерии. В такой ситуации также полезна флебография нижней конечности, подтверждающая тромбоз глубоких вен, скорее всего способствовавший ТЭЛА.
Ж. Лечение ТЭЛА состоит из мероприятий, направленных на поддержание адекватной циркуляции крови, антикоагулянтной терапии гепарином, тромболитической терапии, оперативного вмешательства.
- Поддержание функции сердечно-сосудистой системы необходимо большинству больных. Поддерживающие мероприятия включают оксигенотерапию, обезболивание, вспомогательную вентиляцию лёгких и противошоковую терапию. Последняя состоит из адекватной гидратации (возмещения дефицита жидкости) и введения сосудосуживающих средств. Для постоянного контроля за сердечно-лёгочной деятельностью в большинстве случаев необходимо ввести катетер Судна-Ганца. Постельный режим предписан до исчезновения боли и одышки, после чего пациента переводят на амбулаторное лечение при сохранении антикоагулянтной терапии.
- Антикоагулянт гепарин следует без промедления назначить в первоначальной дозе 10000-20000 ЕД, чтобы остановить процесс тромбообразования. Длительное введение гепарина начинают в/в капельно в дозе 1000 ЕД/час. Позднее дозу подбирают таким образом, чтобы поддерживать показатели ЧТВ на уровне в 1,5-2 раза выше контрольного.
Введение гепарина продолжают не менее 7 дней, затем заменяют терапией антикоагулянтами непрямого действия, длящейся от 3 до 6 мес.
- Тромболитическая терапия стрептокиназой, урокиназой или активатором ткане плазминогена может дополнить лечение гепарином в случае острой ТЭЛА, угрожаю' жизни больного. В таких случаях тяжёлые нарушения функции сердца и лёгких приво к шоку, глубокой гипоксемии и значительному повышению давления в лёгочной артер Поскольку тромболитическая терапия вызывает лизис тромбов, она может 6 более опасной, чем лечение гепарином и абсолютно противопоказана больны недавно перенесёнными внутричерепными кровоизлияниями, при заболеваниях, уирож щих кровотечением (например, пептическая язва, заболевания мочевыводящих путей, провождающиеся гематурией) и др.
- Хирургическое лечение. При невозможности поддерживать эффективный сердеч выброс у пациентов альтернативой является эмболэктомия. Операцию выполн лишь при крайне тяжёлом состоянии больного. Если, несмотря на интенсивную терап состояние не стабилизируется, и, по мнению лечащего врача, больной не проживёт скольких часов, необходимых для проведения тромболитической терапии, следует шн ти решение в пользу эмболэктомии. Можно выполнить либо закрытую эмболэкгом используя аспирационный катетер, либо открытую эмболэктомию в условиях искус венного кровообращения.
- Хирургическая профилактика. Предотвращение лёгочной эмболии достигается п кацией нижней полой вены или имплантацией в её просвет противоэмболического у ройства — кава-фильтра.
Источник: Лопухин Ю.М., Савельев В.С., «Хирургия» 1997
А так же в разделе «ТРОМБОЭМБОЛИЯ ЛЁГОЧНОЙ АРТЕРИИ »
- Заболевания артерий
- ДИАБЕТИЧЕСКАЯ СТОПА
- III. ОККЛЮЗИРУЮЩИЕ ЗАБОЛЕВАНИЯ АОРТЫ И ПОДВЗДОШНЫХ АРТЕРИЙ
- IV ОККЛЮЗИРУЮЩИЕ ЗАБОЛЕВАНИЯ СОСУДОВ НИЖНИХ КОНЕЧНОСТЕЙ
- ОСТРАЯ ОККЛЮЗИЯ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
- БРЫЖЕЕЧНЫЕ СОСУДЫ
- СТЕНОЗ ПОЧЕЧНОЙ АРТЕРИИ
- ЭКСТРА- И ИНТРАКРАНИАЛЬНЫЕ АРТЕРИИ
- АНЕВРИЗМЫ
- XI. ВАЗОСПАСТИЧЕСКИЕ БОЛЕЗНИ