Полупроводниковый лазер
Макроскопически в первые сутки после операции каналы легко визуализировались со стороны эпикарда. По ходу каналов или в непосредственной близости от них не определялось кровоизлияний или гематом в стенке левого желудочка. На гистологическом препарате через 15 мин. после воздействия канал имел ровную форму. На поперечном срезе через зону воздействия некоторые каналы заполнены кровью, некоторые запустевали. В первые сутки после ТМЛР стенки канала представлены кардиомиоцитами, подвергшимися коагуляционному некрозу: первый слой - зона обугливания (лазерный термический струп); второй - зона некроза ткани (с характерной для лазерного воздействия “вакуолизацией”) с прилегающими 2-3 слоями неизмененных кардиомиоцитов. Отмечали релаксацию миофибрилл, стаз эритроцитов в капиллярах. В более далеких от канала слоях кардиомиоциты сохраняли нормальную структуру (рис. 3.15, 3.16).
Через неделю в субэпикардиальной части сформированного лазером канала, как проявление организации тромботических масс, формируется грануляционная ткань. Вблизи каналов выявлялось значительное количество гиперемированных капилляров, ориентированных перпендикулярно ходу каналов. Наблюдались выраженная нейтрофильная инфильтрация ткани миокарда вокруг канала (поперечный срез), “оглушение” кардиомиоцитов, периваскулярный, внутриклеточный и интерстициальный отеки.
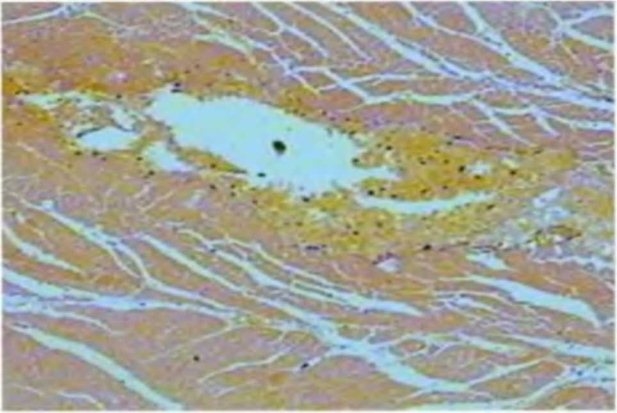
Рис. 3.15. Интерстициальный отек по периферии лазерного канала непосредственно после операции.
Окраска гематоксилином и эозином. Ув. х160
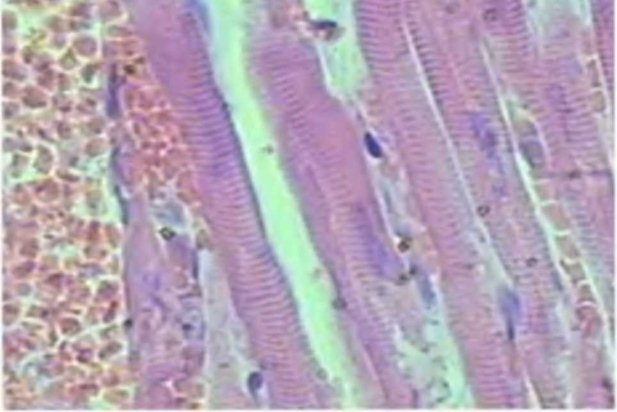
Рис. 3.16. Релаксация миофибрилл, аутолиз кардиомиоцитов, стаз эритроцитов в капиллярах в первые сутки после лазерного воздействия.
Окраска гематоксилином и эозином. У в. х700
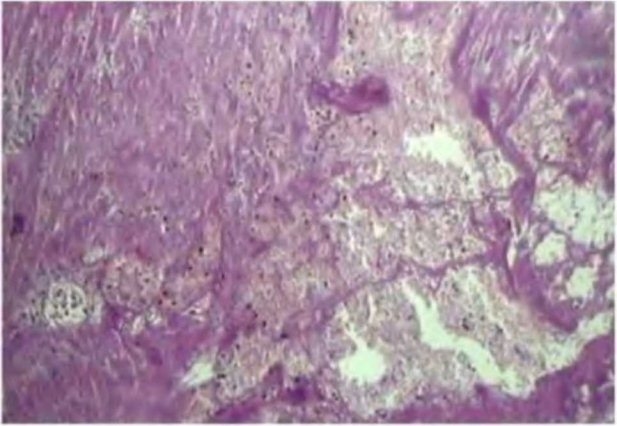
Рис. 3.17. Нейтрофильная инфильтрация через 1 нед. после лазерного воздействия. Окраска гематоксилином и эозином.
Ув. х!60
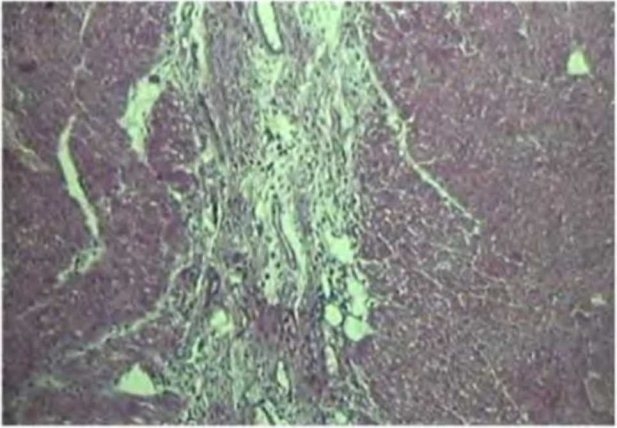
Рис. 3.18. Неоваскулогенез через 1 мес. после операции непрямой лазерной ре васкуляризации миокарда полупроводниковым лазером.
Окраска гематоксилином и эозином. Ув. х!60
Это свидетельствует о начале процесса асептического воспаления миокарда в окружающей каналы зоне (рис. 3.17).
Через 1 мес. после операции просвет сформированных лазером каналов полностью представлен молодой соединительной тканью с множеством вновь образованных "молодых” сосудов, которые прорастали из зоны облучения в окружающую канал ткань (рис. 3.18).
В первые сутки после ТМЛР диаметр входного отверстия составляет около 0,6-0,8 мм, далее канал концентрически сужается до 0,2-0,4 мм и прослеживается на глубину до 8-10 мм. Ширина зоны повреждения составляла около 200 мкм. Через неделю после эксперимента канал имеет просвет с размером в поперечнике до 400-500 мкм и прослеживается на протяжении 4-5 мм от субзпикардиальной поверхности. Через месяц канал полностью заполнен соединительной тканью.
Проведенный расчет удельной плотности сосудистой сети, т.е. количества сосудов на площади в 1 мм2, показал, что через 15 мин. после операции, так же, как и в интактном миокарде, она составляла 5,3±0,27 (увеличение микроскопа х200). Через сутки после операции данный показатель также достоверно не отличался от исходного - 5,4±0,29. Через неделю после эксперимента удельная плотность капилляров составила 14,8±0,45, что достоверно выше предыдущего показателя. Через 1 мес. после операции расчет удельной сосудистой плотности миокар-
ТаблицаЗ.8
Удельная плотность сосудов миокарда в различные сроки после операции ТМАР полупроводниковым лазером
Примечание: * - различия между значениями достоверны при доверительной вероятности рlt;0,05. Статистическая обработка результатов выполнена с применением критерия Ван дер Вардена для непарных выборок.
3.3. Сравнение результатов трансмиокардиальной лазерной реваскуляризации...
да показал значительное увеличение данного показателя - 35,6+1,01 (табл. 3.8).
В итоге были сопоставлены результаты всех экспериментальных исследований. Были сделаны выводы, что под воздействием лазерного излучения, независимо от типа применяемой установки, в ткани миокарда протекают сходные морфологические процессы, приводящие к неоваскулогенезу. Действительно, при оценке динамики нарастания неососудов в миокарде, подверг-
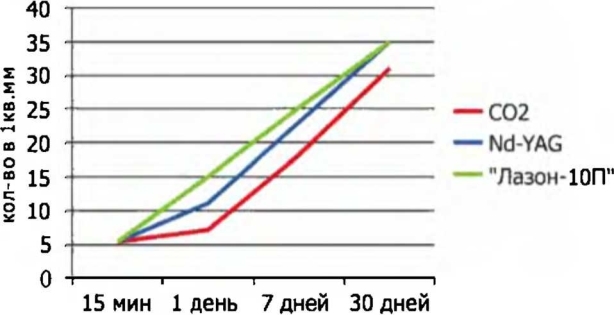
Рис. 3.19. Количество капилляров в 1 мм2 поверхности дмиокарда
после ТМАР
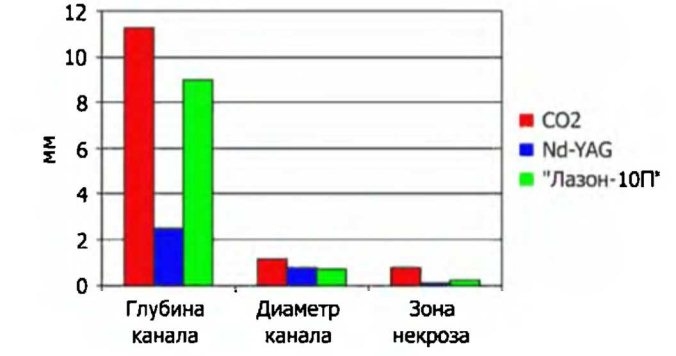
Рис. 3.20. Параметры каналов после лазерной ре васкуляризации (мкм)
нутом действию лазерного излучения, не было достоверных отличий между разными типами лазеров - все они продемонстрировали сходную динамику, как во времени, так и в количестве новообразованных сосудов (рис. 3.19).
В то же время при анализе морфометрических показателей все было не так однозначно. Сведем все полученные данные для наглядной иллюстрации наблюдаемых эффектов (рис. 3.20). При анализе полученных данных необходимо иметь в виду, что глубина канала, создаваемого полупроводниковым лазером, определяется не механизмом воздействия лазерного излучения на живую ткань, а чисто механическим вдвижением световода.
Установлено, что минимальным повреждающим действием на миокард обладает излучение твердотельного Nd-YAG-лазера, а максимальным - газового С02-лазера; в то же время глубина канала у полупроводникового лазера сопоставима с С02-лазером, а повреждающее действие - с Nd-YAG-лазером.
Соответственно, оптимальным действием обладал полупроводниковый лазер - с его помощью удавалось создать трансмиокардиальный лазерный канал, и в то же время он обладал малым некротизирующим действием на окружающие ткани. Решающим в отдании предпочтения данному типу лазера явилось то, что он не нуждается в синхронизации с ЭКГ и является наиболее безопасным относительно аритмогенного эффекта [17]. К тому же “Лазон-10П” оказался наиболее удобным в применении в связи с малыми габаритами и кратковременной подготовкой к работе.
В связи с рассмотренными результатами было решено произвести углубленное экспериментальное изучение эффектов ТМЛР, выполненной полупроводниковым лазером. Так, не ясна была его эффективность на фоне ишемизированного миокарда, не было определено оптимальное количество лазерных воздействий.
Через неделю в субэпикардиальной части сформированного лазером канала, как проявление организации тромботических масс, формируется грануляционная ткань. Вблизи каналов выявлялось значительное количество гиперемированных капилляров, ориентированных перпендикулярно ходу каналов. Наблюдались выраженная нейтрофильная инфильтрация ткани миокарда вокруг канала (поперечный срез), “оглушение” кардиомиоцитов, периваскулярный, внутриклеточный и интерстициальный отеки.

Рис. 3.15. Интерстициальный отек по периферии лазерного канала непосредственно после операции.
Окраска гематоксилином и эозином. Ув. х160

Рис. 3.16. Релаксация миофибрилл, аутолиз кардиомиоцитов, стаз эритроцитов в капиллярах в первые сутки после лазерного воздействия.
Окраска гематоксилином и эозином. У в. х700

Рис. 3.17. Нейтрофильная инфильтрация через 1 нед. после лазерного воздействия. Окраска гематоксилином и эозином.
Ув. х!60

Рис. 3.18. Неоваскулогенез через 1 мес. после операции непрямой лазерной ре васкуляризации миокарда полупроводниковым лазером.
Окраска гематоксилином и эозином. Ув. х!60
Это свидетельствует о начале процесса асептического воспаления миокарда в окружающей каналы зоне (рис. 3.17).
Через 1 мес. после операции просвет сформированных лазером каналов полностью представлен молодой соединительной тканью с множеством вновь образованных "молодых” сосудов, которые прорастали из зоны облучения в окружающую канал ткань (рис. 3.18).
В первые сутки после ТМЛР диаметр входного отверстия составляет около 0,6-0,8 мм, далее канал концентрически сужается до 0,2-0,4 мм и прослеживается на глубину до 8-10 мм. Ширина зоны повреждения составляла около 200 мкм. Через неделю после эксперимента канал имеет просвет с размером в поперечнике до 400-500 мкм и прослеживается на протяжении 4-5 мм от субзпикардиальной поверхности. Через месяц канал полностью заполнен соединительной тканью.
Проведенный расчет удельной плотности сосудистой сети, т.е. количества сосудов на площади в 1 мм2, показал, что через 15 мин. после операции, так же, как и в интактном миокарде, она составляла 5,3±0,27 (увеличение микроскопа х200). Через сутки после операции данный показатель также достоверно не отличался от исходного - 5,4±0,29. Через неделю после эксперимента удельная плотность капилляров составила 14,8±0,45, что достоверно выше предыдущего показателя. Через 1 мес. после операции расчет удельной сосудистой плотности миокар-
ТаблицаЗ.8
Удельная плотность сосудов миокарда в различные сроки после операции ТМАР полупроводниковым лазером
|
|
Время после операции ТМЛР |
|||
|
|
15 мин. |
1 сут. |
1 нед. |
1 мес. |
|
Кол-во сосудов на 1 мм2 образца миокарда |
5,3±0,27 |
5,410,29 |
14,8±0,45* |
35,6±1,01* |
Примечание: * - различия между значениями достоверны при доверительной вероятности рlt;0,05. Статистическая обработка результатов выполнена с применением критерия Ван дер Вардена для непарных выборок.
3.3. Сравнение результатов трансмиокардиальной лазерной реваскуляризации...
да показал значительное увеличение данного показателя - 35,6+1,01 (табл. 3.8).
В итоге были сопоставлены результаты всех экспериментальных исследований. Были сделаны выводы, что под воздействием лазерного излучения, независимо от типа применяемой установки, в ткани миокарда протекают сходные морфологические процессы, приводящие к неоваскулогенезу. Действительно, при оценке динамики нарастания неососудов в миокарде, подверг-

Рис. 3.19. Количество капилляров в 1 мм2 поверхности дмиокарда
после ТМАР

Рис. 3.20. Параметры каналов после лазерной ре васкуляризации (мкм)
нутом действию лазерного излучения, не было достоверных отличий между разными типами лазеров - все они продемонстрировали сходную динамику, как во времени, так и в количестве новообразованных сосудов (рис. 3.19).
В то же время при анализе морфометрических показателей все было не так однозначно. Сведем все полученные данные для наглядной иллюстрации наблюдаемых эффектов (рис. 3.20). При анализе полученных данных необходимо иметь в виду, что глубина канала, создаваемого полупроводниковым лазером, определяется не механизмом воздействия лазерного излучения на живую ткань, а чисто механическим вдвижением световода.
Установлено, что минимальным повреждающим действием на миокард обладает излучение твердотельного Nd-YAG-лазера, а максимальным - газового С02-лазера; в то же время глубина канала у полупроводникового лазера сопоставима с С02-лазером, а повреждающее действие - с Nd-YAG-лазером.
Соответственно, оптимальным действием обладал полупроводниковый лазер - с его помощью удавалось создать трансмиокардиальный лазерный канал, и в то же время он обладал малым некротизирующим действием на окружающие ткани. Решающим в отдании предпочтения данному типу лазера явилось то, что он не нуждается в синхронизации с ЭКГ и является наиболее безопасным относительно аритмогенного эффекта [17]. К тому же “Лазон-10П” оказался наиболее удобным в применении в связи с малыми габаритами и кратковременной подготовкой к работе.
В связи с рассмотренными результатами было решено произвести углубленное экспериментальное изучение эффектов ТМЛР, выполненной полупроводниковым лазером. Так, не ясна была его эффективность на фоне ишемизированного миокарда, не было определено оптимальное количество лазерных воздействий.