ЭНДОТРАХЕАЛЬНЫЙ НАРКОЗ
При этом методе наркотизацию больного осуществляют путем ингаляции наркотического вещества через интубационную трубку, введенную в трахею. Основными преимуществами эндотрахеального наркоза являются обеспечение нормального газообмена, устранение опасностей, связанных с расстройством дыхания. При проведении наркоза этим методом исключается возможность аспирации крови и слюны в дыхательные пути, отпадает необходимость в маске, затрудняющей работу хирурга. Использование при эндотрахеальном наркозе различных фармакологических средств дает возможность в известной мере управлять важнейшими функциями организма в процессе операции. Таким образом, метод эндотрахеального наркоза сейчас можно назвать классическим. Но проведение его при оперативных вмешательствах у больных разного профиля до некоторой степени специфично. Специфично оно и у больных с патологическими процессами в челюстно-лицевой области, что обусловливается характером патологических изменений, особенностями хирургического вмешательства и состоянием больных.
Показания. Применение эндотрахеального метода наркоза, новых фармакологических средств, освоение методов борьбы с дыхательной, сердечной и гормональной недостаточностью значительно улучшили течение наркоза и сделали его более безопасным. Это позволило расширить показания к нему. У больных с заболеваниями челюстно-лицевой области эндотрахеальный наркоз обычно показан при всех наиболее травматичных и сложных операциях. Его следует также применять при любых оперативных вмешательствах у детей и у взрослых с неуравновешенной нервной системой.
Подготовка больных. Основной целью непосредственно медикаментозной подготовки (премедикации) к наркозу являются создание у больных седативного эффекта для уменьшения у них стресса поступления в операционную и неблагоприятных воздействий при вводном наркозе, а также торможение нежелательных рефлекторных реакций. Этого можно достигнуть применением тех же препаратов, о которых уже говорилось при описании лекарственной подготовки больных, оперируемых под местной анестезией. Но вопрос о включении в состав премедикационных средств опиатов следует рассмотреть более подробно. Раньше они включались в состав премедикации при наркозе для улучшения седативного эффекта и уменьшения возбуждения больных при введении их в наркоз. В настоящее время те причины, по которым они использовались в составе премедикационных средств, либо исчезли, либо отошли на второй план. Так, при введении в наркоз больных барбитуратами короткого действия, фторотаном возбуждения у них не наблюдалось. Седативного же эффекта можно достигнуть и другими средствами (транквилизаторами). Опиаты часто вызывают тошноту, рвоту, угнетают дыхательный и кашлевой центры. Поэтому в настоящее время при подготовке к наркозу опиаты в состав премедикации не вводятся. Для торможения таких нежелательных рефлекторных реакций, как избыточное выделение слюны, секрета желез дыхательных путей, в состав премедикации включают атропин в дозе 0,4—0,6 мг (под кожу за 40 мин до операции). Последний можно ввести в вену через систему для внутривенозного вливания перед интубацией трахеи с добавлением 300—600 мг хлорида кальция. Такая премедикация не подавляет реактивности жизненно важных систем и позволяет организму больного сохранить нормальную физиологическую адаптацию к воздействиям экстремальных условий.
Вводный наркоз и интубация трахеи. Перед наркозом медсестра-анесте- зистка готовит аппаратуру, инструменты и фармакологические средства, необходимые для наркоза. Аппаратуру устанавливают таким образом, чтобы она не мешала работе хирурга, а анестезиолог мог легко наблюдать за состоянием больного и контрольными приборами. Инструменты и фармакологические средства раскладывают на наркозном столике. На нем размещают шприцы с растворами неингаляционного наркотика (тиопентал-натрий и др.), миорелаксантов (дитилин, тубарин), средства первой помощи (адреналин, норадреналин, преднизолон, мезатон, этимизол и др.), инструменты (ларингоскоп, интубационные щипцы, интубационные трубки с изогнутыми коннекторами, проводники для интубационных трубок, роторасширитель, специальный адаптер), бинт для тампонады глотки, смоченный раствором фурацилина и отжатый.
После подготовки и проверки необходимых для наркоза аппаратов, инструментов и растворов в операционную доставляют больного, и анестезиолог устанавливает систему для внутривенных вливаний, пунктируя для этого вену верхней конечности или катетеризируя вену пластиковым катетером.
Вводный наркоз. В челюстно-лицевой хирургии способы введения в наркоз в ряде случаев обусловливаются методами интубации трахеи. Если предполагается проводить интубацию визуальными методами (через рот или нос с помощью ларингоскопа), то введение в наркоз осуществляют внутривенными наркотиками, чаще всего барбитуратами короткого действия (тиопентал-натрий, гексенал), .реже — виадрилом, геминеврином, кетамином. В тех же случаях, когда предполагается так называемая «слепая» интубация и анестезиолог не владеет методом ее проведения с применением миорелак- сантов, введение в наркоз следует осуществлять ингаляционными наркотиками (лучше фторотаном) через маску.
При введении в наркоз барбитуратами короткого действия обычно используют свежеприготовленный 1—2% раствор тиопентал-натрия или гексе- нала. Перед введением раствора барбитурата в вену в течение 5—7 мин необходимо давать кислород больному через маску наркозного аппарата. Затем раствор барбитурата медленно вводят в вену до наступления наркотического сна. После того как больной уснул, ему в ту же вену вводят 2% раствор дитилина или листенона, миорелаксина и производят интубацию.
У детей для вводного наркоза можно использовать закись азота с кислородом в соотношении 4:1 или 3:1 при помощи маски. После наступления сна ребенку пунктируют локтевую вену и вводят в нее 1 % раствор тиопенталнатрия или гексенала (не более 3 мг/кг), а затем миорелаксант короткого действия.
Виадрил для вводного наркоза применяется в виде 10% раствора. Оптимальная первоначальная доза — 15—20 мг/кг. Препарат в вену вводят быстро. Сон наступает в течение 3—7 мин после его введения. Недостатком виад- рила является его раздражающее действие на стенку вены, поэтому после его быстрого введения вену следует промыть изотоническим раствором хлорида натрия или 0,25% раствором новокаина и придать конечности возвышенное положение.
Геминеврин при использовании его для вводного наркоза вводят в вену в виде 2% раствора со скоростью 0,4 г за 40—45 с. Сон наступает спустя 1 — 3 мин от начала введения. Его углубляют дальнейшим введением препарата. При введении 0,8—1,2 г достигается глубокий сон. Наступающее при этом снижение глоточных и гортанных рефлексов в сочетании с мышечной релаксацией дитилином дает возможность интубировать трахею. Недостатком ге- миневрина, так же как и виадрила, является раздражающее его действие на стенку вены.
При вводном наркозе кетамином его применяют в виде 1 % раствора из расчета 2 мг/кг. Наркотический эффект наступает через 1 мин, наркоз длится 8—10 мин. При кетаминовом наркозе наблюдаются выраженная саливация и повышение тонуса скелетных мышц, иногда непроизвольные движения конечностей. Для исключения этого рекомендуется включить в премедикацию, кроме атропина, еще и седуксен.
Для обеспечения интубации трахеи без применения миорелаксантов вводный наркоз можно проводить ингаляционными наркотиками (эфир, фто- ротан и др.) через маску. Но эфирный наркоз вызывает сильное возбуждение у больных и поэтому применяется редко. Фторотан является сильным галогеносодержащим наркотиком и требует от анестезиолога повышенного контроля за глубиной наркоза, так как возможна его передозировка. После наложения больному маски в течение нескольких секунд подают небольшую концентрацию фторотана для адаптации к его запаху. Затем концентрацию фторота- на быстро доводят до 3—4 % по объему. После нескольких вдохов у больного выключается сознание, а через 2—3 мин наступает глубокий наркоз с расслаблением жевательных, глоточных и гортанных мышц.
Интубация трахеи. Интубация трахеи при оперативных вмешательствах в челюстно-лицевой области имеет специфические особенности. Большое разнообразие патологических изменений в челюстно-лицевой области и различный характер оперативных вмешательств при этом диктуют необходимость выбора разных путей и способов введения интубационной трубки в трахею.
Если при общехирургических операциях интубация трахеи производится главным образом через рот под контролем прямой ларингоскопии, то при наркозе для оперативных вмешательств в челюстно-лицевой области наряду с этим часто применяются и другие способы (через нос под контролем прямой ларингоскопии, через нос под контролем стекловолоконной оптики, через нос «вслепую», а также через трахеостому).
Интубацию трахеи через рот под контролем прямой ларингоскопии можно проводить только у тех больных, которые хорошо открывают рот и в полости рта и глотки у которых нет патологических изменений, препятствующих, введению трубки в трахею. При этом следует учитывать и то обстоятельство, что трубка, введенная через рот, не должна мешать работе хирурга во время операции.
Интубацию трахеи через рот под контролем прямой ларингоскопии проводят следующим образом. После вводного внутривенного наркоза и инъекции в вену раствора миорелаксанта (дитилина) голову больного запрокидывают несколько назад, сохраняя при этом наклон шеи к туловищу. Клинком ларингоскопа, введенным в полость рта, оттесняют кпереди корень языка и отводят надгортанник. В появляющуюся в поле зрения голосовую щель вводят интубационную трубку с изогнутым металлическим коннектором (рис. 12, а), который затем соединяют с адаптером. Адаптер фиксируют на голове больного.
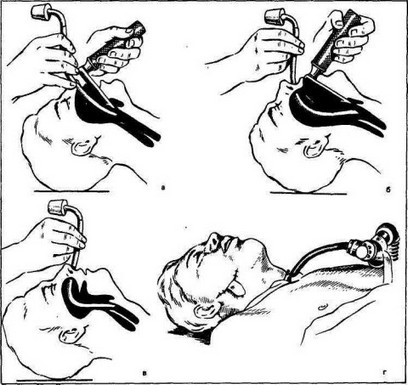
Рис. 12. Пути и способы интубации трахеи.
а — через рот под контролем прямой ларингоскопии; б — через нос под контролем прямой ларингоскопии; в — через нос «вслепую»; г — через трахеостому.
При операциях в челюстно-лицевой области для проведения наркоза во многих случаях приходится прибегать и к визуальной интубации трахеи через нос. Основными показаниями к применению интубац'ии трахеи через нос под контролем прямой ларингоскопии являются оперативные вмешательства в полости рта или костно-пластические операции на нижней челюсти. Этот метод может быть применен только при отсутствии у больных патологических изменений в носовых ходах и ограничения подвижности нижней челюсти в височно-нижнечелюстных суставах.
Интубацию через нос под контролем прямой ларингоскопии проводят- следующим образом. После внутривенной инъекции раствора тиопенталнатрия или гексенала и мышечных релаксантов больному в носовой ход вводят изогнутую по окружности соответствующего диаметра трубку (вогнутой стороной кпереди). Затем голову больного запрокидывают и в рот вставляют, клинок ларингоскопа; под контролем последнего трубку продвигают в голосовую щель и далее в трахею (рис. 12,6). Иногда интубация трахеи затрудняется тем, что трубка своим концом упирается в переднюю спайку голосовых складок и не проходит в голосовую щель. В таких случаях следует исправ-
лять положение трубки интубационными щипцами или изогнутыми под углом носовыми тампонными щипцами.
При интубации трахеи через нос у детей необходимо помнить, что у них слизистая оболочка носа богата сосудами, очень нежна и легко ранима, надгортанник мал и легко деформируется, место перехода гортани в трахею сужено. Поэтому интубацию следует проводить особенно осторожно. Трубку необходимо подобрать такого размера, чтобы она свободно проходила через носовой ход. Перед интубацией ее следует смазать вазелином или анестези- новой, тримекаиновой мазью. После того как трубка введена в носоглотку, ребенку запрокидывают голову и вводят в полость рта клинок ларингоскопа, под контролем которого трубку без всякого насилия проводят через голосовую щель в трахею. Только атравматичнйя и осторожная интубация трахеи предупреждает повреждения слизистых оболочек носа, носоглотки и отек голосовых складок.
Однако выбор путей и способов интубации трахеи зависит не только от характера и области оперативного вмешательства. Пути и методы интубации трахеи определяются и теми изменениями в челюстно-лицевой области, которые вызваны патологическим процессом либо возникли в результате дефектов и деформаций лица и смежных областей. Так, при заболеваниях, ограничивающих или вовсе исключающих подвижность нижней челюсти (злокачественные опухоли, распространяющиеся на жевательные мышцы, анкилозы, контрактуры нижней челюсти) и заболеваниях, суживающих ротовую щель (рубцы после ожогов, ранений и др.), исключается возможность применения ларингоскопа.
В настоящее время при указанных патологических изменениях челюстнолицевой области разрабатываются методы интубации трахеи через нос визуально на основе стекловолоконной оптики. Так, В. Н. Александров и соавторы использовали фибробронхоскоп BF-2 фирмы «Олимпус» (Япония) в качестве проводника для эндотрахеальной трубки при интубации трахеи. После наркотизации больного 2% раствором тиопентал-натрия в свободный носовой ход они вводили фибробронхоскоп с предварительно надетой на него эндотрахеальной трубкой. Изменением направления фибробронхоскопа и его подвижного конца находили голосовую щель. Спонтанное дыхание выключали миорелаксантом и проводили фибробронхоскоп до бифуркации трахеи с последующим перемещением эндотрахеальной трубки в трахею по фибро- бронхоскопу как по проводнику.
Естественно, при отсутствии приборов со световолоконной оптикой приходится прибегать к способу «слепой» интубации через нос, которую описал еще в 1902 г. F. Kuhn, а в последующем детально разработал G. Magill. Она проводится следующим образом. Под ингаляционным масочным наркозом по достижении второго уровня хирургической стадии под шею больного подкладывают валик, а голову слегка запрокидывают. В одну из ноздрей вводят изогнутую трубку (вогнутой стороной вперед) и осторожно продвигают по носовому ходу в носоглотку к выходу в гортань. При проведении ее к голосовой щели через трубку хорошо прослушивается дыхательный шум, под контролем которого трубку вводят в трахею (рис. 12, в). При этом для облегчения интубации трахеи анестезиолог кладет левую руку на гортань больного (где отчетливо ощущаются толчки конца трубки) и легким движением приподнимает гортань (G. Magill).
Интубация трахеи через нос «вслепую» иногда затрудняется в результате отклонения конца трубки либо нарушения сагиттального положения трахеи. Трубка может отклоняться кпереди, кзади или в стороны. Отклонения конца трубки кпереди наблюдаются при чрезмерно запрокинутом положении головы или слишком крутом изгибе трубки. В таких случаях конец трубки
упирается в переднюю спайку голосовых складок или попадает в vallecula epiglottica. Отклонение трубки назад и проникновение ее в пищевод происходят при недостаточном запрокидывании головы назад или недостаточном изгибе трубки. Боковые отклонения трубки зависят от дивергенции носовых ходов или несоблюдения сагиттального направления трубки. Исправление положения конца трубки при его отклонении либо при измененном сагиттальном положении трахеи достигается выведением трубки на 2—3 см, вращением ее вокруг оси с повторной попыткой введения при изменении наклона головы больного.
Предложены и другие модификации интубации через нос «вслепую». Так, Л. Н. Аряев предлагает при этом введение в наркоз осуществлять закисью азота с помощью маски, добавляя эфир или 2% раствор тиопенталнатрия. После внутривенной инъекции 6—8 мл 1% раствора дитилина он рекомендует через носовой ход ввести в желудок толстый зонд, а затем через второй носовой ход провести в трахею интубационную трубку. Положение больного при интубации по указанной методике, по его мнению, существенной роли не играет.
Л. Т. Легейда разработала метод интубации через нос «вслепую» по проводнику. Суть его заключается в следующем. После анестезии носового хода и гортани 1% раствором дикаина больному в положении сидя в позе принюхивающегося человека вводят в трахею через нос проводник — тонкий резиновый катетер в 2—3 раза длиннее интубационной трубки. Затем больного укладывают на операционный стол и вводят в наркоз эфиром. По достижении глубины наркоза III1—III2 стадии на проводник надевают интубационную трубку и по нему продвигают ее в трахею.
Многочисленные клинические наблюдения показали, что использование масочного ингаляционного наркоза для интубации имеет ряд отрицательных сторон: 1) для устранения рефлекторной возбудимости гортани требуется очень глубокий наркоз (2—3-й уровень хирургической стадии); 2) при неудачной первой попытке интубации глубина наркоза резко снижается, и для того чтобы произвести повторную интубацию, требуется повторное насыщение больного наркотическим веществом. При этом вводится большое количество наркотика, вовсе не нужное для самой операции и не безразличное для больного.
Местная анестезия для интубации трахеи не получила широкого распространения из-за ряда отрицательных моментов: 1) для интубации под местной анестезией требуется большая доза анестетика (3—4 мл 5 % раствора кокаина или 3 % раствора дикаина), которая может вызвать явления интоксикации; 2) интубация под местной анестезией в ряде случаев сопровождается рефлекторными нарушениями дыхания (вплоть до развития стойких ларинго- и бронхоспазмов) и кровообращения; 3) при интубации под местной анестезией больной испытывает психическое волнение; 4) у больных с ограниченным открыванием рта крайне трудно провести достаточно хорошую местную анестезию.
В 1960 г. в клинике челюстно-лицевой хирургии и стоматологии ВМедА им. С. М. Кирова разработан метод интубации трахеи через нос «вслепую» с использованием миорелаксантов короткого действия. Ее проводят следующим образом. Больному предварительно в течение 5—6 мин производят ингаляцию кислорода из наркозного аппарата через маску, после чего его вводят в наркоз при помощи тиопентал-натрия или гексенала. После наступления сна в эту же вену вводят раствор миорелаксанта короткого действия (5— 6 мл 2 % раствора дитилина). Затем голову больного несколько запрокидывают — так, чтобы шея имела небольшой наклон кпереди. В носовой ход вводят изогнутую по окружности интубационную трубку и, сохраняя ее сагиттальное направление, продвигают в носоглотку и дальше к голосовой щели, через которую она легко проходит в трахею. Правильность нахождения трубки в трахее контролируют вдуванием в нее воздуха и прослушиванием дыхания. При этом в случае введения трубки в пищевод слышны характерные пищеводные звуки, а при выслушивании грудной клетки отсутствует дыхание. Преимущества интубации трахеи через нос «вслепую» с использованием мио- релаксантов короткого действия по сравнению с интубацией под эфирным наркозом или местной анестезией заключается в том, что: 1) при правильном направлении трубки интубация трахеи производится очень легко и быстро; 2) не требуется глубокого наркоза или большого количества местного анестетика; 3) при неудачной попытке можно без дополнительной наркотизации провести повторную интубацию трахеи; 4) при неудачной интубации можно проводить искусственную вентиляцию легких через плотно приложенную маску с помощью дыхательного мешка наркозного аппарата до появления самостоятельного дыхания.
Следует подчеркнуть, что этот метод может применять анестезиолог, имеющий большой опыт в проведении интубации через нос «вслепую».
Однако этот способ интубации трахеи нельзя применять у больных, которым невозможно провести искусственную вентиляцию легких через маску (например, у больных с дефектами мягких тканей лица, сообщающимися с полостью рта). Кроме того, интубацию трахеи через нос «вслепую» не следует проводить больным, имеющим патологические изменения гортани (рубцовые ее смещения, сдавление опухолью и др.), так как в указанных случаях «слепая» интубация трахеи неосуществима.
Сложной задачей является введение трубки в трахею больным, у которых в результате анкилоза или контрактуры нижняя челюсть неподвижна, а носовые ходы заращены или значительно сужены. Таким больным невозможно провести интубацию трахеи ни через рот, ни через нос. В этих случаях приходится прибегать к наложению трахеостомы и через нее проводить наркоз (рис. 12, г). Но это следует делать только тогда, когда нельзя избрать другой способ наркоза (например, внутривенный), так как наложенная трахеостома требует тщательного ухода и часто дает ряд осложнений (фибринозно-некротические трахеобронхиты, пневмонии, пролежни хрящей трахеи и др.). В практике анестезиолога могут встретиться больные, уже имеющие трахеостому (например, после удаления гортани или после ее повреждения). У этих больных, несомненно, имеются прямые показания для проведения наркоза через трахеостому.
Поддержание наркоза. Рассматривая вопрос о выборе наиболее целесообразного способа поддержания наркоза, необходимо отметить, что он должен предопределяться возможностью точной дозировки наркотических веществ и предупреждением возникновения гипоксии и гиперкапнии.
Если при общехирургических операциях можно в какой-то мере судить о глубине наркоза по клиническим признакам, то при операциях в челюстнолицевой области некоторые из важнейших клинических симптомов глубины наркоза (зрачковые, конъюнктивальные, роговичные рефлексы) выпадают из поля зрения анестезиолога, так как лицо больного бывает закрыто стерильным бельем. К тому же при применении миорелаксантов, нейроплегиков, ва- голитиков клиническая картина наркоза значительно усложняется и по клиническим признакам стадий наркоза весьма трудно судить о его глубине. По этим же причинам крайне сложно определить и начальные признаки гипоксии и гиперкапнии. Отсюда понятно, что требования к выбору способов поддержания наркоза у больных с заболеваниями челюстно-лицевой области, которые бы исключали возможности передозировки наркотика и не допускали возникновения гипоксии и гиперкапнии, становятся ведущими.
Наиболее распространенными способами поддержания наркоза являются закрытый, полузакрытый, полуоткрытый.
При закрытом способе поддержание наркоза осуществляется за счет рециркуляции наркотической смеси в системе «организм человека — наркозный аппарат». Здесь обе фазы дыхательного цикла больного происходят в замкнутом контуре наркозного аппарата с поглощением углекислого газа из выдыхаемой газовой смеси.
При закрытом способе теоретически возможно поддержание наркоза одной и той же дозой наркотической смеси, так как все летучие наркотики не вступают в организме в химические реакции и выделяются легкими в неизмененном виде. Однако практически это осуществить крайне трудно ввиду частичной потери наркотической смеси из системы аппарата и организма больного. Поэтому при поддержании наркоза закрытым способом, когда достигнута необходимая глубина, приходится добавлять такое количество наркотического вещества, которое могло бы покрыть его потерю. К сожалению, эту потерю очень трудно определить точно в количественном отношении, и ее приходится восполнять приблизительно. Следует отметить и тот факт, что аппараты, предназначенные для проведения наркоза по закрытому способу, имеют относительно большое вредное пространство, а наличие в них клапанов и абсорбера создает определенное сопротивление циркуляции наркотической газовой смеси. Кроме того, при прохождении наркотической смеси через поглотитель она не полностью освобождается от углекислого газа. Так, по данным И. С. Жорова, наркотическая смесь после прохождения ее через натронную известь содержит до 1% углекислого газа и больше.
Все эти условия способствуют возникновению у больных гиперкапнии и гипоксии. Для того чтобы исключить их, необходимо подавать кислород с объемной скоростью 1000—1500 мл/мин. Однако и это не может полностью предупредить возникновение отмеченных выше осложнений.
В известной мере лишен указанных недостатков полузакрытый способ поддержания наркоза. Наркотизирование по этому способу обеспечивается вдыханием наркотической смеси из системы наркозного аппарата при частичном удалении ее во время выдоха в атмосферу. Здесь лишь часть выдыхаемой наркотической смеси возвращается в систему аппарата и проходит через поглотитель углекислого газа. В результате того, что часть наркотической смеси уходит в атмосферу, сопротивление дыханию при полузакрытом способе выражено в меньшей степени, чем при закрытом, и к тому же здесь происходит систематическое частичное обновление смеси. Благодаря этому опасность развития гиперкапнии и гипоксии при поддержании наркоза по полузакрытому способу уменьшается, но имеется опасность передозировки наркотика, так как при этом способе его концентрация во вдыхаемой смеси не соответствует той, которую показывают дозирующие приборы.
В отличие от закрытого и полузакрытого способов поддержания наркоза, при полуоткрытом наркотическое вещество в смеси с кислородом вдыхается из системы наркозного аппарата и полностью выдыхается в атмосферу. Поэтому поглотитель углекислого газа здесь не применяется.
Наилучшие условия для поддержания наркоза при применении эфира обеспечивают специальные наркозные аппараты (ЭМО, АН-4, АН-7), при применении фторотана — фторотек. Присоединение к этим аппаратам респиратора РО-3 или применение РО-5, РО-6 дают возможность проводить стабилизированный наркоз с автоматической искусственной вентиляцией легких. Преимущество стабилизированного наркоза с автоматической искусственной вентиляцией легких заключается в том, что больному вводят наркотик в строго определенной концентрации во вдыхаемой смеси и, следовательно, стабильно поддерживается заданная глубина наркоза. Автоматическая искусственная вентиляция легких с активным вдохом и выдохом обеспечивает в достаточной степени оксигенацию крови и надежно предупреждает возникновение гиперкапнии. С помощью респиратора возможно поддерживать заданные параметры дыхания и объем, частоту и давление в обеих фазах дыхательного цикла. Кроме того, при проведении наркоза по этому методу в значительной степени облегчаются работа анестезиолога и контроль за наркозом.
У маленьких детей наиболее целесообразно проводить наркоз закисью азота с кислородом в соотношении 3:1с добавлением небольших доз фто- ротана по методу Аира, включая между интубационной трубкой и наркозным аппаратом Т-образный тройник, один из концов которого остается открытым. При вдохе ребенок получает наркотическую смесь из аппарата (при надавливании на дыхательный мешок анестезиолог прикрывает отверстие в тройнике); выдох происходит через открытый конец тройника в атмосферу. При этом полностью исключается возможность передозировки, так как при указанном соотношении закиси азота, фторотана и кислорода глубина наркоза, как это установлено энцефалографическими исследованиями, будет соответствовать нижнему уровню стадии анальгезии.
Учитывая изложенное, следует считать наиболее приемлемым способом поддержания наркоза при операциях в челюстно-лицевой области полуоткрытую систему циркуляции наркотической смеси с использованием в качестве наркотика закиси азота и фторотана в условиях мышечной релаксации при стабилизированном наркозе с автоматической искусственной вентиляцией легких.
Следует отметить большое значение искусственной вентиляции легких в создании оптимальных условий для больного в процессе операции. Установлено, что при травматичных операциях под эндотрахеальным наркозом с самостоятельным дыханием больного насыщение кислородом организма падает, а выделение углекислого газа увеличивается. Вследствие этого при длительных оперативных вмешательствах, в конце концов, развивается не только гиперкапния, но и гипоксия. Применение же искусственной вентиляции легких дает возможность в достаточной степени обеспечить оксигенацию крови и предупредить возникновение гипоксии и гиперкапнии.
Вторым важным фактором, обеспечивающим оптимальные условия для больного во время операции, является восполнение кровопотери. Многие оперативные вмешательства в челюстно-лицевой области сопровождаются большой кровопотерей. Так, при резекции верхней челюсти, операции Крайла кровопотеря составляет от 1000 до 1400 мл, резекции нижней челюсти с одномоментной операцией Крайла — 1600—2000 мл. Подобная кровопотеря, не восполненная растворами коллоидов и частично переливанием крови, приводит к сердечно-сосудистым расстройствам и циркуляторной гипоксии.
Показания. Применение эндотрахеального метода наркоза, новых фармакологических средств, освоение методов борьбы с дыхательной, сердечной и гормональной недостаточностью значительно улучшили течение наркоза и сделали его более безопасным. Это позволило расширить показания к нему. У больных с заболеваниями челюстно-лицевой области эндотрахеальный наркоз обычно показан при всех наиболее травматичных и сложных операциях. Его следует также применять при любых оперативных вмешательствах у детей и у взрослых с неуравновешенной нервной системой.
Подготовка больных. Основной целью непосредственно медикаментозной подготовки (премедикации) к наркозу являются создание у больных седативного эффекта для уменьшения у них стресса поступления в операционную и неблагоприятных воздействий при вводном наркозе, а также торможение нежелательных рефлекторных реакций. Этого можно достигнуть применением тех же препаратов, о которых уже говорилось при описании лекарственной подготовки больных, оперируемых под местной анестезией. Но вопрос о включении в состав премедикационных средств опиатов следует рассмотреть более подробно. Раньше они включались в состав премедикации при наркозе для улучшения седативного эффекта и уменьшения возбуждения больных при введении их в наркоз. В настоящее время те причины, по которым они использовались в составе премедикационных средств, либо исчезли, либо отошли на второй план. Так, при введении в наркоз больных барбитуратами короткого действия, фторотаном возбуждения у них не наблюдалось. Седативного же эффекта можно достигнуть и другими средствами (транквилизаторами). Опиаты часто вызывают тошноту, рвоту, угнетают дыхательный и кашлевой центры. Поэтому в настоящее время при подготовке к наркозу опиаты в состав премедикации не вводятся. Для торможения таких нежелательных рефлекторных реакций, как избыточное выделение слюны, секрета желез дыхательных путей, в состав премедикации включают атропин в дозе 0,4—0,6 мг (под кожу за 40 мин до операции). Последний можно ввести в вену через систему для внутривенозного вливания перед интубацией трахеи с добавлением 300—600 мг хлорида кальция. Такая премедикация не подавляет реактивности жизненно важных систем и позволяет организму больного сохранить нормальную физиологическую адаптацию к воздействиям экстремальных условий.
Вводный наркоз и интубация трахеи. Перед наркозом медсестра-анесте- зистка готовит аппаратуру, инструменты и фармакологические средства, необходимые для наркоза. Аппаратуру устанавливают таким образом, чтобы она не мешала работе хирурга, а анестезиолог мог легко наблюдать за состоянием больного и контрольными приборами. Инструменты и фармакологические средства раскладывают на наркозном столике. На нем размещают шприцы с растворами неингаляционного наркотика (тиопентал-натрий и др.), миорелаксантов (дитилин, тубарин), средства первой помощи (адреналин, норадреналин, преднизолон, мезатон, этимизол и др.), инструменты (ларингоскоп, интубационные щипцы, интубационные трубки с изогнутыми коннекторами, проводники для интубационных трубок, роторасширитель, специальный адаптер), бинт для тампонады глотки, смоченный раствором фурацилина и отжатый.
После подготовки и проверки необходимых для наркоза аппаратов, инструментов и растворов в операционную доставляют больного, и анестезиолог устанавливает систему для внутривенных вливаний, пунктируя для этого вену верхней конечности или катетеризируя вену пластиковым катетером.
Вводный наркоз. В челюстно-лицевой хирургии способы введения в наркоз в ряде случаев обусловливаются методами интубации трахеи. Если предполагается проводить интубацию визуальными методами (через рот или нос с помощью ларингоскопа), то введение в наркоз осуществляют внутривенными наркотиками, чаще всего барбитуратами короткого действия (тиопентал-натрий, гексенал), .реже — виадрилом, геминеврином, кетамином. В тех же случаях, когда предполагается так называемая «слепая» интубация и анестезиолог не владеет методом ее проведения с применением миорелак- сантов, введение в наркоз следует осуществлять ингаляционными наркотиками (лучше фторотаном) через маску.
При введении в наркоз барбитуратами короткого действия обычно используют свежеприготовленный 1—2% раствор тиопентал-натрия или гексе- нала. Перед введением раствора барбитурата в вену в течение 5—7 мин необходимо давать кислород больному через маску наркозного аппарата. Затем раствор барбитурата медленно вводят в вену до наступления наркотического сна. После того как больной уснул, ему в ту же вену вводят 2% раствор дитилина или листенона, миорелаксина и производят интубацию.
У детей для вводного наркоза можно использовать закись азота с кислородом в соотношении 4:1 или 3:1 при помощи маски. После наступления сна ребенку пунктируют локтевую вену и вводят в нее 1 % раствор тиопенталнатрия или гексенала (не более 3 мг/кг), а затем миорелаксант короткого действия.
Виадрил для вводного наркоза применяется в виде 10% раствора. Оптимальная первоначальная доза — 15—20 мг/кг. Препарат в вену вводят быстро. Сон наступает в течение 3—7 мин после его введения. Недостатком виад- рила является его раздражающее действие на стенку вены, поэтому после его быстрого введения вену следует промыть изотоническим раствором хлорида натрия или 0,25% раствором новокаина и придать конечности возвышенное положение.
Геминеврин при использовании его для вводного наркоза вводят в вену в виде 2% раствора со скоростью 0,4 г за 40—45 с. Сон наступает спустя 1 — 3 мин от начала введения. Его углубляют дальнейшим введением препарата. При введении 0,8—1,2 г достигается глубокий сон. Наступающее при этом снижение глоточных и гортанных рефлексов в сочетании с мышечной релаксацией дитилином дает возможность интубировать трахею. Недостатком ге- миневрина, так же как и виадрила, является раздражающее его действие на стенку вены.
При вводном наркозе кетамином его применяют в виде 1 % раствора из расчета 2 мг/кг. Наркотический эффект наступает через 1 мин, наркоз длится 8—10 мин. При кетаминовом наркозе наблюдаются выраженная саливация и повышение тонуса скелетных мышц, иногда непроизвольные движения конечностей. Для исключения этого рекомендуется включить в премедикацию, кроме атропина, еще и седуксен.
Для обеспечения интубации трахеи без применения миорелаксантов вводный наркоз можно проводить ингаляционными наркотиками (эфир, фто- ротан и др.) через маску. Но эфирный наркоз вызывает сильное возбуждение у больных и поэтому применяется редко. Фторотан является сильным галогеносодержащим наркотиком и требует от анестезиолога повышенного контроля за глубиной наркоза, так как возможна его передозировка. После наложения больному маски в течение нескольких секунд подают небольшую концентрацию фторотана для адаптации к его запаху. Затем концентрацию фторота- на быстро доводят до 3—4 % по объему. После нескольких вдохов у больного выключается сознание, а через 2—3 мин наступает глубокий наркоз с расслаблением жевательных, глоточных и гортанных мышц.
Интубация трахеи. Интубация трахеи при оперативных вмешательствах в челюстно-лицевой области имеет специфические особенности. Большое разнообразие патологических изменений в челюстно-лицевой области и различный характер оперативных вмешательств при этом диктуют необходимость выбора разных путей и способов введения интубационной трубки в трахею.
Если при общехирургических операциях интубация трахеи производится главным образом через рот под контролем прямой ларингоскопии, то при наркозе для оперативных вмешательств в челюстно-лицевой области наряду с этим часто применяются и другие способы (через нос под контролем прямой ларингоскопии, через нос под контролем стекловолоконной оптики, через нос «вслепую», а также через трахеостому).
Интубацию трахеи через рот под контролем прямой ларингоскопии можно проводить только у тех больных, которые хорошо открывают рот и в полости рта и глотки у которых нет патологических изменений, препятствующих, введению трубки в трахею. При этом следует учитывать и то обстоятельство, что трубка, введенная через рот, не должна мешать работе хирурга во время операции.
Интубацию трахеи через рот под контролем прямой ларингоскопии проводят следующим образом. После вводного внутривенного наркоза и инъекции в вену раствора миорелаксанта (дитилина) голову больного запрокидывают несколько назад, сохраняя при этом наклон шеи к туловищу. Клинком ларингоскопа, введенным в полость рта, оттесняют кпереди корень языка и отводят надгортанник. В появляющуюся в поле зрения голосовую щель вводят интубационную трубку с изогнутым металлическим коннектором (рис. 12, а), который затем соединяют с адаптером. Адаптер фиксируют на голове больного.

Рис. 12. Пути и способы интубации трахеи.
а — через рот под контролем прямой ларингоскопии; б — через нос под контролем прямой ларингоскопии; в — через нос «вслепую»; г — через трахеостому.
При операциях в челюстно-лицевой области для проведения наркоза во многих случаях приходится прибегать и к визуальной интубации трахеи через нос. Основными показаниями к применению интубац'ии трахеи через нос под контролем прямой ларингоскопии являются оперативные вмешательства в полости рта или костно-пластические операции на нижней челюсти. Этот метод может быть применен только при отсутствии у больных патологических изменений в носовых ходах и ограничения подвижности нижней челюсти в височно-нижнечелюстных суставах.
Интубацию через нос под контролем прямой ларингоскопии проводят- следующим образом. После внутривенной инъекции раствора тиопенталнатрия или гексенала и мышечных релаксантов больному в носовой ход вводят изогнутую по окружности соответствующего диаметра трубку (вогнутой стороной кпереди). Затем голову больного запрокидывают и в рот вставляют, клинок ларингоскопа; под контролем последнего трубку продвигают в голосовую щель и далее в трахею (рис. 12,6). Иногда интубация трахеи затрудняется тем, что трубка своим концом упирается в переднюю спайку голосовых складок и не проходит в голосовую щель. В таких случаях следует исправ-
лять положение трубки интубационными щипцами или изогнутыми под углом носовыми тампонными щипцами.
При интубации трахеи через нос у детей необходимо помнить, что у них слизистая оболочка носа богата сосудами, очень нежна и легко ранима, надгортанник мал и легко деформируется, место перехода гортани в трахею сужено. Поэтому интубацию следует проводить особенно осторожно. Трубку необходимо подобрать такого размера, чтобы она свободно проходила через носовой ход. Перед интубацией ее следует смазать вазелином или анестези- новой, тримекаиновой мазью. После того как трубка введена в носоглотку, ребенку запрокидывают голову и вводят в полость рта клинок ларингоскопа, под контролем которого трубку без всякого насилия проводят через голосовую щель в трахею. Только атравматичнйя и осторожная интубация трахеи предупреждает повреждения слизистых оболочек носа, носоглотки и отек голосовых складок.
Однако выбор путей и способов интубации трахеи зависит не только от характера и области оперативного вмешательства. Пути и методы интубации трахеи определяются и теми изменениями в челюстно-лицевой области, которые вызваны патологическим процессом либо возникли в результате дефектов и деформаций лица и смежных областей. Так, при заболеваниях, ограничивающих или вовсе исключающих подвижность нижней челюсти (злокачественные опухоли, распространяющиеся на жевательные мышцы, анкилозы, контрактуры нижней челюсти) и заболеваниях, суживающих ротовую щель (рубцы после ожогов, ранений и др.), исключается возможность применения ларингоскопа.
В настоящее время при указанных патологических изменениях челюстнолицевой области разрабатываются методы интубации трахеи через нос визуально на основе стекловолоконной оптики. Так, В. Н. Александров и соавторы использовали фибробронхоскоп BF-2 фирмы «Олимпус» (Япония) в качестве проводника для эндотрахеальной трубки при интубации трахеи. После наркотизации больного 2% раствором тиопентал-натрия в свободный носовой ход они вводили фибробронхоскоп с предварительно надетой на него эндотрахеальной трубкой. Изменением направления фибробронхоскопа и его подвижного конца находили голосовую щель. Спонтанное дыхание выключали миорелаксантом и проводили фибробронхоскоп до бифуркации трахеи с последующим перемещением эндотрахеальной трубки в трахею по фибро- бронхоскопу как по проводнику.
Естественно, при отсутствии приборов со световолоконной оптикой приходится прибегать к способу «слепой» интубации через нос, которую описал еще в 1902 г. F. Kuhn, а в последующем детально разработал G. Magill. Она проводится следующим образом. Под ингаляционным масочным наркозом по достижении второго уровня хирургической стадии под шею больного подкладывают валик, а голову слегка запрокидывают. В одну из ноздрей вводят изогнутую трубку (вогнутой стороной вперед) и осторожно продвигают по носовому ходу в носоглотку к выходу в гортань. При проведении ее к голосовой щели через трубку хорошо прослушивается дыхательный шум, под контролем которого трубку вводят в трахею (рис. 12, в). При этом для облегчения интубации трахеи анестезиолог кладет левую руку на гортань больного (где отчетливо ощущаются толчки конца трубки) и легким движением приподнимает гортань (G. Magill).
Интубация трахеи через нос «вслепую» иногда затрудняется в результате отклонения конца трубки либо нарушения сагиттального положения трахеи. Трубка может отклоняться кпереди, кзади или в стороны. Отклонения конца трубки кпереди наблюдаются при чрезмерно запрокинутом положении головы или слишком крутом изгибе трубки. В таких случаях конец трубки
упирается в переднюю спайку голосовых складок или попадает в vallecula epiglottica. Отклонение трубки назад и проникновение ее в пищевод происходят при недостаточном запрокидывании головы назад или недостаточном изгибе трубки. Боковые отклонения трубки зависят от дивергенции носовых ходов или несоблюдения сагиттального направления трубки. Исправление положения конца трубки при его отклонении либо при измененном сагиттальном положении трахеи достигается выведением трубки на 2—3 см, вращением ее вокруг оси с повторной попыткой введения при изменении наклона головы больного.
Предложены и другие модификации интубации через нос «вслепую». Так, Л. Н. Аряев предлагает при этом введение в наркоз осуществлять закисью азота с помощью маски, добавляя эфир или 2% раствор тиопенталнатрия. После внутривенной инъекции 6—8 мл 1% раствора дитилина он рекомендует через носовой ход ввести в желудок толстый зонд, а затем через второй носовой ход провести в трахею интубационную трубку. Положение больного при интубации по указанной методике, по его мнению, существенной роли не играет.
Л. Т. Легейда разработала метод интубации через нос «вслепую» по проводнику. Суть его заключается в следующем. После анестезии носового хода и гортани 1% раствором дикаина больному в положении сидя в позе принюхивающегося человека вводят в трахею через нос проводник — тонкий резиновый катетер в 2—3 раза длиннее интубационной трубки. Затем больного укладывают на операционный стол и вводят в наркоз эфиром. По достижении глубины наркоза III1—III2 стадии на проводник надевают интубационную трубку и по нему продвигают ее в трахею.
Многочисленные клинические наблюдения показали, что использование масочного ингаляционного наркоза для интубации имеет ряд отрицательных сторон: 1) для устранения рефлекторной возбудимости гортани требуется очень глубокий наркоз (2—3-й уровень хирургической стадии); 2) при неудачной первой попытке интубации глубина наркоза резко снижается, и для того чтобы произвести повторную интубацию, требуется повторное насыщение больного наркотическим веществом. При этом вводится большое количество наркотика, вовсе не нужное для самой операции и не безразличное для больного.
Местная анестезия для интубации трахеи не получила широкого распространения из-за ряда отрицательных моментов: 1) для интубации под местной анестезией требуется большая доза анестетика (3—4 мл 5 % раствора кокаина или 3 % раствора дикаина), которая может вызвать явления интоксикации; 2) интубация под местной анестезией в ряде случаев сопровождается рефлекторными нарушениями дыхания (вплоть до развития стойких ларинго- и бронхоспазмов) и кровообращения; 3) при интубации под местной анестезией больной испытывает психическое волнение; 4) у больных с ограниченным открыванием рта крайне трудно провести достаточно хорошую местную анестезию.
В 1960 г. в клинике челюстно-лицевой хирургии и стоматологии ВМедА им. С. М. Кирова разработан метод интубации трахеи через нос «вслепую» с использованием миорелаксантов короткого действия. Ее проводят следующим образом. Больному предварительно в течение 5—6 мин производят ингаляцию кислорода из наркозного аппарата через маску, после чего его вводят в наркоз при помощи тиопентал-натрия или гексенала. После наступления сна в эту же вену вводят раствор миорелаксанта короткого действия (5— 6 мл 2 % раствора дитилина). Затем голову больного несколько запрокидывают — так, чтобы шея имела небольшой наклон кпереди. В носовой ход вводят изогнутую по окружности интубационную трубку и, сохраняя ее сагиттальное направление, продвигают в носоглотку и дальше к голосовой щели, через которую она легко проходит в трахею. Правильность нахождения трубки в трахее контролируют вдуванием в нее воздуха и прослушиванием дыхания. При этом в случае введения трубки в пищевод слышны характерные пищеводные звуки, а при выслушивании грудной клетки отсутствует дыхание. Преимущества интубации трахеи через нос «вслепую» с использованием мио- релаксантов короткого действия по сравнению с интубацией под эфирным наркозом или местной анестезией заключается в том, что: 1) при правильном направлении трубки интубация трахеи производится очень легко и быстро; 2) не требуется глубокого наркоза или большого количества местного анестетика; 3) при неудачной попытке можно без дополнительной наркотизации провести повторную интубацию трахеи; 4) при неудачной интубации можно проводить искусственную вентиляцию легких через плотно приложенную маску с помощью дыхательного мешка наркозного аппарата до появления самостоятельного дыхания.
Следует подчеркнуть, что этот метод может применять анестезиолог, имеющий большой опыт в проведении интубации через нос «вслепую».
Однако этот способ интубации трахеи нельзя применять у больных, которым невозможно провести искусственную вентиляцию легких через маску (например, у больных с дефектами мягких тканей лица, сообщающимися с полостью рта). Кроме того, интубацию трахеи через нос «вслепую» не следует проводить больным, имеющим патологические изменения гортани (рубцовые ее смещения, сдавление опухолью и др.), так как в указанных случаях «слепая» интубация трахеи неосуществима.
Сложной задачей является введение трубки в трахею больным, у которых в результате анкилоза или контрактуры нижняя челюсть неподвижна, а носовые ходы заращены или значительно сужены. Таким больным невозможно провести интубацию трахеи ни через рот, ни через нос. В этих случаях приходится прибегать к наложению трахеостомы и через нее проводить наркоз (рис. 12, г). Но это следует делать только тогда, когда нельзя избрать другой способ наркоза (например, внутривенный), так как наложенная трахеостома требует тщательного ухода и часто дает ряд осложнений (фибринозно-некротические трахеобронхиты, пневмонии, пролежни хрящей трахеи и др.). В практике анестезиолога могут встретиться больные, уже имеющие трахеостому (например, после удаления гортани или после ее повреждения). У этих больных, несомненно, имеются прямые показания для проведения наркоза через трахеостому.
Поддержание наркоза. Рассматривая вопрос о выборе наиболее целесообразного способа поддержания наркоза, необходимо отметить, что он должен предопределяться возможностью точной дозировки наркотических веществ и предупреждением возникновения гипоксии и гиперкапнии.
Если при общехирургических операциях можно в какой-то мере судить о глубине наркоза по клиническим признакам, то при операциях в челюстнолицевой области некоторые из важнейших клинических симптомов глубины наркоза (зрачковые, конъюнктивальные, роговичные рефлексы) выпадают из поля зрения анестезиолога, так как лицо больного бывает закрыто стерильным бельем. К тому же при применении миорелаксантов, нейроплегиков, ва- голитиков клиническая картина наркоза значительно усложняется и по клиническим признакам стадий наркоза весьма трудно судить о его глубине. По этим же причинам крайне сложно определить и начальные признаки гипоксии и гиперкапнии. Отсюда понятно, что требования к выбору способов поддержания наркоза у больных с заболеваниями челюстно-лицевой области, которые бы исключали возможности передозировки наркотика и не допускали возникновения гипоксии и гиперкапнии, становятся ведущими.
Наиболее распространенными способами поддержания наркоза являются закрытый, полузакрытый, полуоткрытый.
При закрытом способе поддержание наркоза осуществляется за счет рециркуляции наркотической смеси в системе «организм человека — наркозный аппарат». Здесь обе фазы дыхательного цикла больного происходят в замкнутом контуре наркозного аппарата с поглощением углекислого газа из выдыхаемой газовой смеси.
При закрытом способе теоретически возможно поддержание наркоза одной и той же дозой наркотической смеси, так как все летучие наркотики не вступают в организме в химические реакции и выделяются легкими в неизмененном виде. Однако практически это осуществить крайне трудно ввиду частичной потери наркотической смеси из системы аппарата и организма больного. Поэтому при поддержании наркоза закрытым способом, когда достигнута необходимая глубина, приходится добавлять такое количество наркотического вещества, которое могло бы покрыть его потерю. К сожалению, эту потерю очень трудно определить точно в количественном отношении, и ее приходится восполнять приблизительно. Следует отметить и тот факт, что аппараты, предназначенные для проведения наркоза по закрытому способу, имеют относительно большое вредное пространство, а наличие в них клапанов и абсорбера создает определенное сопротивление циркуляции наркотической газовой смеси. Кроме того, при прохождении наркотической смеси через поглотитель она не полностью освобождается от углекислого газа. Так, по данным И. С. Жорова, наркотическая смесь после прохождения ее через натронную известь содержит до 1% углекислого газа и больше.
Все эти условия способствуют возникновению у больных гиперкапнии и гипоксии. Для того чтобы исключить их, необходимо подавать кислород с объемной скоростью 1000—1500 мл/мин. Однако и это не может полностью предупредить возникновение отмеченных выше осложнений.
В известной мере лишен указанных недостатков полузакрытый способ поддержания наркоза. Наркотизирование по этому способу обеспечивается вдыханием наркотической смеси из системы наркозного аппарата при частичном удалении ее во время выдоха в атмосферу. Здесь лишь часть выдыхаемой наркотической смеси возвращается в систему аппарата и проходит через поглотитель углекислого газа. В результате того, что часть наркотической смеси уходит в атмосферу, сопротивление дыханию при полузакрытом способе выражено в меньшей степени, чем при закрытом, и к тому же здесь происходит систематическое частичное обновление смеси. Благодаря этому опасность развития гиперкапнии и гипоксии при поддержании наркоза по полузакрытому способу уменьшается, но имеется опасность передозировки наркотика, так как при этом способе его концентрация во вдыхаемой смеси не соответствует той, которую показывают дозирующие приборы.
В отличие от закрытого и полузакрытого способов поддержания наркоза, при полуоткрытом наркотическое вещество в смеси с кислородом вдыхается из системы наркозного аппарата и полностью выдыхается в атмосферу. Поэтому поглотитель углекислого газа здесь не применяется.
Наилучшие условия для поддержания наркоза при применении эфира обеспечивают специальные наркозные аппараты (ЭМО, АН-4, АН-7), при применении фторотана — фторотек. Присоединение к этим аппаратам респиратора РО-3 или применение РО-5, РО-6 дают возможность проводить стабилизированный наркоз с автоматической искусственной вентиляцией легких. Преимущество стабилизированного наркоза с автоматической искусственной вентиляцией легких заключается в том, что больному вводят наркотик в строго определенной концентрации во вдыхаемой смеси и, следовательно, стабильно поддерживается заданная глубина наркоза. Автоматическая искусственная вентиляция легких с активным вдохом и выдохом обеспечивает в достаточной степени оксигенацию крови и надежно предупреждает возникновение гиперкапнии. С помощью респиратора возможно поддерживать заданные параметры дыхания и объем, частоту и давление в обеих фазах дыхательного цикла. Кроме того, при проведении наркоза по этому методу в значительной степени облегчаются работа анестезиолога и контроль за наркозом.
У маленьких детей наиболее целесообразно проводить наркоз закисью азота с кислородом в соотношении 3:1с добавлением небольших доз фто- ротана по методу Аира, включая между интубационной трубкой и наркозным аппаратом Т-образный тройник, один из концов которого остается открытым. При вдохе ребенок получает наркотическую смесь из аппарата (при надавливании на дыхательный мешок анестезиолог прикрывает отверстие в тройнике); выдох происходит через открытый конец тройника в атмосферу. При этом полностью исключается возможность передозировки, так как при указанном соотношении закиси азота, фторотана и кислорода глубина наркоза, как это установлено энцефалографическими исследованиями, будет соответствовать нижнему уровню стадии анальгезии.
Учитывая изложенное, следует считать наиболее приемлемым способом поддержания наркоза при операциях в челюстно-лицевой области полуоткрытую систему циркуляции наркотической смеси с использованием в качестве наркотика закиси азота и фторотана в условиях мышечной релаксации при стабилизированном наркозе с автоматической искусственной вентиляцией легких.
Следует отметить большое значение искусственной вентиляции легких в создании оптимальных условий для больного в процессе операции. Установлено, что при травматичных операциях под эндотрахеальным наркозом с самостоятельным дыханием больного насыщение кислородом организма падает, а выделение углекислого газа увеличивается. Вследствие этого при длительных оперативных вмешательствах, в конце концов, развивается не только гиперкапния, но и гипоксия. Применение же искусственной вентиляции легких дает возможность в достаточной степени обеспечить оксигенацию крови и предупредить возникновение гипоксии и гиперкапнии.
Вторым важным фактором, обеспечивающим оптимальные условия для больного во время операции, является восполнение кровопотери. Многие оперативные вмешательства в челюстно-лицевой области сопровождаются большой кровопотерей. Так, при резекции верхней челюсти, операции Крайла кровопотеря составляет от 1000 до 1400 мл, резекции нижней челюсти с одномоментной операцией Крайла — 1600—2000 мл. Подобная кровопотеря, не восполненная растворами коллоидов и частично переливанием крови, приводит к сердечно-сосудистым расстройствам и циркуляторной гипоксии.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе « ЭНДОТРАХЕАЛЬНЫЙ НАРКОЗ »
- Глава 1 ОСОБЕННОСТИ ОПЕРАЦИЙ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- МАТЕРИАЛ ДЛЯ ШВОВ
- РАЗРЕЗЫ НА ЛИЦЕ
- ТЕХНИКА НАЛОЖЕНИЯ ШВОВ НА РАНЫ ЛИЦА
- ПОДГОТОВКА БОЛЬНЫХ К ОПЕРАЦИИ
- ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
- ПРИМЕНЕНИЕ АНТИБИОТИКОВ
- возможности микрохирургии В РАЗВИТИИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ
- Глава 2 ОСОБЕННОСТИ АНЕСТЕЗИОЛОГИЧЕСКОГО И РЕАНИМАЦИОННОГО ОБЕСПЕЧЕНИЯ ОПЕРАЦИЙ НА ЛИЦЕ И В РОТОВОЙ ПОЛОСТИ
- ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ
- ПРЕДОПЕРАЦИОННАЯ ЛЕКАРСТВЕННАЯ ПОДГОТОВКА БОЛЬНЫХ ПРИ ОПЕРАЦИЯХ ПОД МЕСТНОЙ АНЕСТЕЗИЕЙ
- ОБШДЯ АНЕСТЕЗИЯ
- ОБЩАЯ АНЕСТЕЗИЯ ПРИ НЕОТЛОЖНЫХ ОПЕРАЦИЯХ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- НЕЙРОЛЕПТАНАЛЬГЕЗИЯ В СОЧЕТАНИИ С ЭНДОТРАХЕАЛЬНЫМ НАРКОЗОМ И МЕСТНОЙ АНЕСТЕЗИЕЙ
- ПОСЛЕНАРКОЗНЫИ ПЕРИОД
- ЛЕГОЧНО-СЕРДЕЧНАЯ РЕАНИМАЦИЯ
- МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТРЫХ НАРУШЕНИЯХ ДЫХАНИЯ
- МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТАНОВКЕ СЕРДЦА
- Глава 3 СТРОЕНИЕ КОЖИ И ОБЩИЕ АНАТОМИЧЕСКИЕ ДАННЫЕ О ТКАНЯХ ЛИЦА
- КРОВОСНАБЖЕНИЕ
- ЛИМФАТИЧЕСКАЯ СИСТЕМА
- МУСКУЛАТУРА ЛИЦА
- ИННЕРВАЦИЯ ЛИЦА
- ПЛАСТИКА МЕСТНЫМИ ТКАНЯМИ