Глава 17 ОПЕРАЦИИ ПРИ ПАРАЛИЧЕ ЛИЦЕВЫХ МЫШЦ
Деформации лица, наступающие в результате нарушения проводимости лицевого нерва вследствие различных его заболеваний или повреждений, имеют весьма сложную клиническую картину. Лицевой нерв иннервирует все мимические мышцы лица, мышцы век, за исключением мышцы, поднимающей верхнее веко, которую иннервирует глазодвигательный нерв (n.oculomo- torius).
До развития атрофических изменений в парализованных мышцах следует применять пластические операции на лицевом нерве, которыми обычно занимаются нейрохирурги. При развитии в мышцах необратимых дегенеративных изменений целесообразно производить миопластику и корригирующие операции. Таким образом, при решении вопроса о выборе метода лечения при параличе лицевых мышц челюстно-лицевому хирургу необходимо работать в содружестве с нейрохирургом. В. И. Гребенюк считает, что лучшим начальным сроком для нейропластики при травматических параличах лицевых мышц являются первые 2—3 мес с момента травмы, а при невритах инфекционной этиологии — 3—б мес. Предельным сроком нейропластики В. И. Гребенюк считает трехлетнюю давность заболевания. Таким образом, в тех случаях, когда нельзя ожидать эффекта от нейропластики, следует производить паллиативные операции — миопластику и корригирующие операции. К таким операциям относятся (Ю. В. Чуприна): 1) динамическое подвешивание парализованных тканей лица (мышечная пластика лоскутами височной
или собственно жевательной мышцы); 2) статическое подвешивание парализованных тканей лица (пластика фасцией бедра, проволокой, нитями и т.п.); 3) кинетическое подвешивание (подвешивание парализованных тканей к венечному отростку нижней челюсти, позволяющее получить некоторую подвижность угла рта); 4) корригирующие операции (миотомия на здоровой стороне, иссечение избытка тканей на больной стороне — пластика местными тканями, операции на веках).
 Можно рекомендовать следующую последовательность перечисленных операций. В первую очередь следует произвести резекцию мимических мыши на здоровой стороне, так как нормальная функция этих мышц, во-первых, увеличивает асимметрию лица, перетягивая губы и угол рта на здоровую сторону, во-вторых, растягивая мимические мышцы на больной стороне, маскируют остаточные, незначительные сокращения мышц на больной стороне. Часто приходится наблюдать, как после резекции мимических мышц на здоровой стороне philt- rum на верхней губе становится в более правильное положение и выявляются небольшие сокращения мимических мышц на больной стороне. Иногда при нерезко выраженной асимметрии лица такой операцией исчерпывается хирургическое вмешательство, особенно если в послеоперационном периоде применить стимулирующую физиотерапию.
Можно рекомендовать следующую последовательность перечисленных операций. В первую очередь следует произвести резекцию мимических мыши на здоровой стороне, так как нормальная функция этих мышц, во-первых, увеличивает асимметрию лица, перетягивая губы и угол рта на здоровую сторону, во-вторых, растягивая мимические мышцы на больной стороне, маскируют остаточные, незначительные сокращения мышц на больной стороне. Часто приходится наблюдать, как после резекции мимических мышц на здоровой стороне philt- rum на верхней губе становится в более правильное положение и выявляются небольшие сокращения мимических мышц на больной стороне. Иногда при нерезко выраженной асимметрии лица такой операцией исчерпывается хирургическое вмешательство, особенно если в послеоперационном периоде применить стимулирующую физиотерапию.
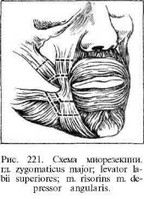
Резекцию мимических мышц на здоровой стороне выполняют со стороны преддверия рта под местной анестезией. Разрез слизистой оболочки щеки проводят от переходной складки в области клыка вниз, отступя от утла рта на 1 см, и заканчивают его ниже утла рта на 0,5 см. Чтобы удобнее было делать разрез, предварительно в местах начала и конца разреза слизистую оболочку прошивают толстым кетгутом и пользуются нитями в качестве держалок. После рассечения слизистой оболочки в ране виден край круговой мышцы рта. Осторожно отслаивая мышцу зажимом типа «москит», находят идущие от нее вверх m. zygomaticus major et minor и вниз т. risorius et depressor anguli oris. Выделив эти очень нежные мышцы, поднимают их иглой Дешана и каждую мышцу резецируют на протяжении 1 см (рис. 221). Иногда после резекции из концов мышц бывает кровотечение. Кровоточащий сосуд захватывают зажимом («москитом») и перевязывают кетгутом. Не следует прошивать сосуд вместе с мышцей, так как шов будет удерживать концы мышц от расхождения. На рану слизистой оболочки накладывают редкие швы тонким кетгутом.
Если у больного имеются жалобы, обусловленные расширением глазной щели (слезотечение, частое попадание в глаз пыли и т. п.— рис. 222), то можно произвести сужение щели путем сшивания ресничного края век. Одни хирурги сшивают веки в области латерального угла глазничной щели, другие — в области медиального утла. Мы предпочитаем производить кантора- фию (блефарорафию) в области медиального угла глазной щели, так как при лагофтальме часто наблюдается выворот слезной точки на нижнем веке, а латеральная канторафия не устраняет слезотечения. Под местной инфиль- трационной анестезией новокаином производят разрез по ресничному краю на верхнем и нижнем веке длиной 6—8 мм между слезными точками и ресницами на глубину 2 мм. Швы тонким кетгутом или полиамидной нитью накладывают только на ресничные края раны. Таким образом, слезные точки
вворачиваются кнутри. При такой операции не нарушается отток слезы через слезные каналы и прекращается слезотечение, бывшее у больного до операции.
Для придания лицу симметрии с целью появления некоторых движений на больной стороне лица производят мышечную пластику из височной или собственно жевательной мышцы. Предложено очень большое количество методов таких операций. Мышечную пластику из височной мышцы производят в тех случаях, когда все ветви лицевого нерва не функционируют. Мио- пластику из собственно жевательной мышцы делают, когда верхняя, а иногда и средняя ветви лицевого нерва функционируют. Прежде чем делать эти операции, обязательно следует исследовать электровозбудимость мимических мышц на больной стороне, так как может оказаться, что мимические мышцы на больной стороне неполностью парализованы, но при осмотре их функция не выявляется из-за растянутости их мышцами здоровой стороны. Резекция мышц на здоровой стороне всегда оказывает благоприятное влияние, даже при весьма незначительной остаточной способности мимических мышц к сокращению.
Миопластику обычно производят под местной анестезией 0,5 % раствором новокаина (150—200 мл). Однако опыт клиники челюстно-лицевой хирургии ВМедА им. С. М. Кирова показал, что операция значительно лучше протекает под эндотрахеальным наркозом и отдаленный результат пластики получается лучше, так как при не инфильтрированных новокаином тканях удается лучше выполнить последний этап пластики — иссечение избытка кожи в височной области, впереди ушной раковины и в области носогубной бор 03 .Till.
До развития атрофических изменений в парализованных мышцах следует применять пластические операции на лицевом нерве, которыми обычно занимаются нейрохирурги. При развитии в мышцах необратимых дегенеративных изменений целесообразно производить миопластику и корригирующие операции. Таким образом, при решении вопроса о выборе метода лечения при параличе лицевых мышц челюстно-лицевому хирургу необходимо работать в содружестве с нейрохирургом. В. И. Гребенюк считает, что лучшим начальным сроком для нейропластики при травматических параличах лицевых мышц являются первые 2—3 мес с момента травмы, а при невритах инфекционной этиологии — 3—б мес. Предельным сроком нейропластики В. И. Гребенюк считает трехлетнюю давность заболевания. Таким образом, в тех случаях, когда нельзя ожидать эффекта от нейропластики, следует производить паллиативные операции — миопластику и корригирующие операции. К таким операциям относятся (Ю. В. Чуприна): 1) динамическое подвешивание парализованных тканей лица (мышечная пластика лоскутами височной
или собственно жевательной мышцы); 2) статическое подвешивание парализованных тканей лица (пластика фасцией бедра, проволокой, нитями и т.п.); 3) кинетическое подвешивание (подвешивание парализованных тканей к венечному отростку нижней челюсти, позволяющее получить некоторую подвижность угла рта); 4) корригирующие операции (миотомия на здоровой стороне, иссечение избытка тканей на больной стороне — пластика местными тканями, операции на веках).
 Можно рекомендовать следующую последовательность перечисленных операций. В первую очередь следует произвести резекцию мимических мыши на здоровой стороне, так как нормальная функция этих мышц, во-первых, увеличивает асимметрию лица, перетягивая губы и угол рта на здоровую сторону, во-вторых, растягивая мимические мышцы на больной стороне, маскируют остаточные, незначительные сокращения мышц на больной стороне. Часто приходится наблюдать, как после резекции мимических мышц на здоровой стороне philt- rum на верхней губе становится в более правильное положение и выявляются небольшие сокращения мимических мышц на больной стороне. Иногда при нерезко выраженной асимметрии лица такой операцией исчерпывается хирургическое вмешательство, особенно если в послеоперационном периоде применить стимулирующую физиотерапию.
Можно рекомендовать следующую последовательность перечисленных операций. В первую очередь следует произвести резекцию мимических мыши на здоровой стороне, так как нормальная функция этих мышц, во-первых, увеличивает асимметрию лица, перетягивая губы и угол рта на здоровую сторону, во-вторых, растягивая мимические мышцы на больной стороне, маскируют остаточные, незначительные сокращения мышц на больной стороне. Часто приходится наблюдать, как после резекции мимических мышц на здоровой стороне philt- rum на верхней губе становится в более правильное положение и выявляются небольшие сокращения мимических мышц на больной стороне. Иногда при нерезко выраженной асимметрии лица такой операцией исчерпывается хирургическое вмешательство, особенно если в послеоперационном периоде применить стимулирующую физиотерапию.
Резекцию мимических мышц на здоровой стороне выполняют со стороны преддверия рта под местной анестезией. Разрез слизистой оболочки щеки проводят от переходной складки в области клыка вниз, отступя от утла рта на 1 см, и заканчивают его ниже утла рта на 0,5 см. Чтобы удобнее было делать разрез, предварительно в местах начала и конца разреза слизистую оболочку прошивают толстым кетгутом и пользуются нитями в качестве держалок. После рассечения слизистой оболочки в ране виден край круговой мышцы рта. Осторожно отслаивая мышцу зажимом типа «москит», находят идущие от нее вверх m. zygomaticus major et minor и вниз т. risorius et depressor anguli oris. Выделив эти очень нежные мышцы, поднимают их иглой Дешана и каждую мышцу резецируют на протяжении 1 см (рис. 221). Иногда после резекции из концов мышц бывает кровотечение. Кровоточащий сосуд захватывают зажимом («москитом») и перевязывают кетгутом. Не следует прошивать сосуд вместе с мышцей, так как шов будет удерживать концы мышц от расхождения. На рану слизистой оболочки накладывают редкие швы тонким кетгутом.
Если у больного имеются жалобы, обусловленные расширением глазной щели (слезотечение, частое попадание в глаз пыли и т. п.— рис. 222), то можно произвести сужение щели путем сшивания ресничного края век. Одни хирурги сшивают веки в области латерального угла глазничной щели, другие — в области медиального утла. Мы предпочитаем производить кантора- фию (блефарорафию) в области медиального угла глазной щели, так как при лагофтальме часто наблюдается выворот слезной точки на нижнем веке, а латеральная канторафия не устраняет слезотечения. Под местной инфиль- трационной анестезией новокаином производят разрез по ресничному краю на верхнем и нижнем веке длиной 6—8 мм между слезными точками и ресницами на глубину 2 мм. Швы тонким кетгутом или полиамидной нитью накладывают только на ресничные края раны. Таким образом, слезные точки
вворачиваются кнутри. При такой операции не нарушается отток слезы через слезные каналы и прекращается слезотечение, бывшее у больного до операции.
Для придания лицу симметрии с целью появления некоторых движений на больной стороне лица производят мышечную пластику из височной или собственно жевательной мышцы. Предложено очень большое количество методов таких операций. Мышечную пластику из височной мышцы производят в тех случаях, когда все ветви лицевого нерва не функционируют. Мио- пластику из собственно жевательной мышцы делают, когда верхняя, а иногда и средняя ветви лицевого нерва функционируют. Прежде чем делать эти операции, обязательно следует исследовать электровозбудимость мимических мышц на больной стороне, так как может оказаться, что мимические мышцы на больной стороне неполностью парализованы, но при осмотре их функция не выявляется из-за растянутости их мышцами здоровой стороны. Резекция мышц на здоровой стороне всегда оказывает благоприятное влияние, даже при весьма незначительной остаточной способности мимических мышц к сокращению.
Миопластику обычно производят под местной анестезией 0,5 % раствором новокаина (150—200 мл). Однако опыт клиники челюстно-лицевой хирургии ВМедА им. С. М. Кирова показал, что операция значительно лучше протекает под эндотрахеальным наркозом и отдаленный результат пластики получается лучше, так как при не инфильтрированных новокаином тканях удается лучше выполнить последний этап пластики — иссечение избытка кожи в височной области, впереди ушной раковины и в области носогубной бор 03 .Till.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе « Глава 17 ОПЕРАЦИИ ПРИ ПАРАЛИЧЕ ЛИЦЕВЫХ МЫШЦ »
- ПЛАСТИКА БРОВИ НА СКРЫТОЙ СОСУДИСТОЙ НОЖКЕ
- ПЛАСТИКА БРОВИ ЛОСКУТОМ НА НОЖКЕ ИЗ ДРУГОЙ БРОВИ
- ПЛАСТИКА БРОВИ ЛОСКУТОМ НА ОТКРЫТОЙ НОЖКЕ ИЗ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ
- ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ РУБЦОВЫХ ДЕФОРМАЦИЯХ ВЕК
- МИОПЛАСТИКА ЛОСКУТОМ ИЗ ВИСОЧНОЙ МЫШЦЫ
- МИОПЛАСТИКА ЛОСКУТОМ ИЗ ЖЕВАТЕЛЬНОЙ МЫШЦЫ
- КОМБИНИРОВАННАЯ МИО- И ФАСЦИОПЛАСТИКА
- СТАТИЧЕСКОЕ ПОДВЕШИВАНИЕ ПАРАЛИЗОВАННЫХ ЧАСТЕЙ ЛИЦА