МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТАНОВКЕ СЕРДЦА
Остановка сердца является одним из наиболее опасных осложнений. Она может возникнуть при любых оперативных вмешательствах, в том числе и при операциях в челюстно-лицевой области. В литературе приводятся сообщения о внезапной остановке сердца даже при экстракции зубов.
Остановка сердца проявляется либо в виде асистолии (полного прекращения сокращений желудочков), либо в виде фибрилляции желудочков (некоординированного сокращения отдельных мышечных групп миокарда желудочков). Принято различать внезапную (рефлекторную) остановку и паралич сердца, который является следствием постепенно нарастающей сердечно-сосудистой недостаточности, вызванной большой кровопотерей, гипоксией, гиперкапнией, нарушением электролитного равновесия и другими причинами, проявляющимися в ходе наркоза и операции.
Рефлекторная остановка сердца наиболее часто обусловлена рефлексами, возникающими в результате раздражения рефлексогенных зон (слизистой оболочки носоглотки, гортани, трахеи, бронхов и др.), чувствительные пути которых тесно связаны с центрами блуждающего нерва. Рефлексы с дыхательных путей, реализуемые через блуждающий нерв, сами по себе чрезвычайно редко вызывают остановку сердца. Последняя легко возникает, если к рефлекторным влияниям присоединяется гипоксия миокарда.
Диагностика остановки сердца. Клиническая картина остановки сердца достаточно хорошо известна. Отсутствие сердечных тонов, пульсации и давления в периферических артериях, полная атония скелетных мышц, максимальное паралитическое расширение зрачков, выраженная бледность или пепельно-серый цвет кожных покровов и видимых слизистых оболочек, отсутствие кровотечения из операционной раны — вот основные признаки прекращения сердечной деятельности.
В такой трагической ситуации нельзя терять время на детальное обследование для подтверждения диагноза. Следует помнить, что прекращение кровообращения свыше 4 мин приводит к необратимым изменениям в клетках головного мозга. Этот срок значительно сокращается (до 2 мин) у больных, ранее имевших в течение длительного времени низкое артериальное давление. В таких случаях, если даже и удается восстановить сердечную деятельность, больные вскоре погибают при явлениях отека мозга.
Поэтому не рекомендуется выслушивать сердечные тоны и измерять артериальное давление, так как волнующийся врач вряд ли сможет объективно определить их в такой ситуации, а драгоценное время будет потеряно. Достаточно достоверным диагностическим признаком остановки сердца служит отсутствие пульсации периферических артерий и кровотечения из операционной раны. Естественно, что определить, остановилось ли кровообращение в результате асистолии или фибрилляции, без ЭКГ-исследова- ния довольно трудно. Правда, в литературе имеются указания, что наличие перед остановкой сердца резко выраженной тахикардии, особенно с появлением экстрасистолии, более характерно для фибрилляции желудочков. На ЭКГ при этом появляются нерегулярные и непрерывные осцилляции неравномерной амплитуды с частотой 400—600 колебаний в минуту.
Развитию рефлекторной асистолии обычно предшествует брадикардия, а сама асистолия проявляется быстрым падением артериального давления до нуля и исчезновением пульсации артерий. На ЭКГ желудочковые комплексы отсутствуют, хотя тонус миокарда сохраняется 2—3 мин.
В отличие от внезапной остановки при прогрессирующем падении сердечной деятельности наблюдаются тахикардия, аритмия, прогрессирующие снижение артериального и подъем венозного давления, угнетение сердечной проводимости, понижение тонуса миокарда, а затем полная атония. Но на ЭКГ в первые минуты еще регистрируются атипичные желудочковые комплексы. Однако независимо от того, по какому типу (фибрилляция или асистолия) произошла остановка сердца, основной задачей является немедленное восстановление кровообращения.
Реанимационные мероприятия при остановке сердца. Реанимационные мероприятия, направленные на возобновление сердечной деятельности, должны начаться тотчас же после установления диагноза. Они заключаются в обеспечении проходимости дыхательных путей, проведении искусственной вентиляции легких через интубационную трубку при помощи мешка наркозного аппарата, если остановка сердца произошла во время наркоза и операции, или методом изо рта в рот и изо рта в нос, если она произошла в палате
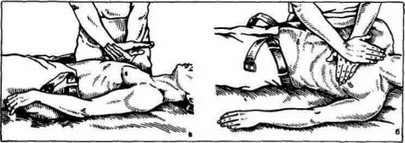
Рис. 15. Непрямой массаж сердца, а — вид сбоку; б — вид сверху.
или другом месте, где нет соответствующей аппаратуры, в непрямом массаже сердца, а также внутривенном введении медикаментозных средств.
Непрямой массаж сердца. Больной должен лежать на спине на твердой поверхности. Если он лежит на кровати, то под нее во избежание прогибания необходимо подставить табурет в то место, где находится грудь.
Один из реаниматоров обеспечивает дыхание, предварительно устранив препятствия, мешающие свободному прохождению воздуха в дыхательные пути. Второй, располагаясь с левой или правой стороны от больного, проводит массаж сердца ритмичным нажатием (60—70 раз в минуту) на нижнюю треть грудины (максимальная компрессия должна приходиться на 2 поперечных пальца выше мечевидного отростка). Надавливание производится проксимальной частью кисти, которая должна быть максимально разогнута в лучезапястном суставе. Для усиления давления вторая кисть накладывается на тыльную поверхность первой (рис. 15). Для массажа должна использоваться не только сила рук, но и тяжесть всего тела (в паузах руки от грудины не отнимают, пальцы остаются приподнятыми). При этом грудина должна смещаться по направлению к позвоночнику на 3—5 см. Следует избегать давления на боковую часть грудной клетки, так как это приводит к перелому ребер. При каждом надавливании происходит сжатие сердца между грудиной и позвоночником, и кровь из его полостей проталкивается в аорту и легочные артерии. Когда надавливание прекращается, грудина отходит в первоначальное положение, сердце расправляется, и его полости вновь заполняются кровью. Чередовать массаж сердца и искусственную вентиляцию легких рекомендуется так, чтобы на один вдох приходилось 5—6 надавливаний на грудину.
Одновременно с непрямым массажем необходимо ввести в вену адреналин (1 мл 0,1% раствора) и хлорид кальция (10 мл 10% раствора). Внутрисердечно вводить указанные препараты не рекомендуется, так как это часто приводит к пневмотораксу, повреждениям коронарных сосудов, массивным кровоизлияниям в миокард; внутрисердечное введение допустимо лишь в тех случаях, когда внутривенное по каким-либо причинам не удается. В дальнейшем (если нет вены, необходимо срочно сделать венесекцию) введение 0,1% раствора адреналина (1 мл) и 10% раствора хлорида кальция повторяют через каждые 2—5 мин (при асистолии это средство помогает сердечной деятельности, при фибрилляции — облегчает дефибрилляцию). После введения адреналина и хлорида кальция внутривенно струйно вливают гидрокарбонат натрия (200 мл 5% раствора). В дальнейшем такие вливания повторяют каждые 10—15 мин до момента восстановления кровообращения.
О его эффективности судят по уровню артериального давления (не ниже 60—70 мм рт. ст.), наличию пульсации периферических артерий, реакции зрачков на свет. По восстановлении эффективного кровообращения массаж сердца прекращают, но продолжают искусственную вентиляцию легких до появления спонтанного дыхания.
Сердечная деятельность при непрямом массаже не восстанавливается в тех случаях, когда остановка произошла по типу фибрилляции или связана с атонией миокарда. Поэтому вслед за медикаментозной стимуляцией приступают к электрической дефибрилляции сердца. Она осуществляется с помощью дефибриллятора. У больных с патологическими изменениями челюстнолицевой области (у которых грудная клетка не вскрывается) производят наружную дефибрилляцию. Методика ее следующая. Электроды обертывают марлей, смоченной изотоническим раствором хлорида натрия, и один из них, имеющий диаметр 15 см, подкладывают под левую лопатку больного, второй, диаметром 7,5 см, с помощью изолирующей рукоятки прижимают к передней поверхности грудной клетки в области проекции сердца. Дефибрилляцию производят серией последовательных разрядов конденсатора, начиная с напряжения 3500 В, а затем каждый раз повышая его на 500 В, доводя до 6000 В. Если серия последовательных разрядов не восстанавливает сердечную деятельность, внутривенно вводят растворы новокаина или новокаинамида (1—3 мг/кг), гидрокарбоната натрия. Затем применяют новую серию разрядов, которая продолжается либо до восстановления сердечной деятельности, либо до появления симптомов гибели мозга. Дефибрилляцию следует проводить очень осторожно, чтобы не поразить током окружающих лиц (в момент разряда никто не должен прикасаться к больному).
Сразу же после восстановления сердечной деятельности и дыхания приступают к интенсивному лечению оживленного, которое заключается в охлаждении головного мозга, организма в целом. При отсутствии специальных аппаратов гипотермия достигается применением пузырей со льдом на область головы, на проекцию крупных сосудов, обертыванием мокрой простыней с обдуванием тела вентиляторами. Температура в прямой кишке должна поддерживаться на уровне 30 °С от нескольких часов до 2—3 сут. Одновременно проводят искусственную вентиляцию легких. Для устранения дрожи, борьбы с гипоксией применяют оксибутират натрия и ингаляцию кислорода. Для синхронизации дыхания с ритмом работы респиратора применяют антидеполяризующие миорелаксанты. Артериальное давление поддерживают внутривенным введением плазмы, плазмозамещающих растворов, крови, гидрокарбоната натрия. В этом периоде показаны изопро- теренол (новодрин), норадреналин, антиаритмические средства. Обязателен контроль за артериальным давлением, центральным венозным давлением, температурой в прямой кишке, газовым составом и кислотно-основным состоянием артериальной крови. Гипотермию следует прекратить после восстановления признаков сознания и продолжать необходимые мероприятия до нормализации выявленных нарушений гомеостаза.
СПИСОК ЛИТЕРАТУРЫ
Вайсбрат С. Н. Местное обезболивание при операциях на лице, челюстях и зубах.— Киев, 1962. Дубов М. Д. Местное обезболивание в стоматологической практике.— М., 1969.
Муковозов И. Н. Общая анестезия в челюстно-лицевой хирургии и стоматологии.— М., 1965. Муковозов И. Н. Наркоз и реанимация в челюстно-лицевой хирургии.— М , 1972. Реаниматология /Под ред. Г. Н. Цыбуляка — М., 1976.
Руководство по анестезиологии/Под ред. Т. М. Дарбиняна.— М., 1978.
Шанин Ю. Н. Условия достижения эффективной и минимально опасной анестезии.— Вестн. хир., 1982, № 1, с. 112—117.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе «МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТАНОВКЕ СЕРДЦА »
- Глава 1 ОСОБЕННОСТИ ОПЕРАЦИЙ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- МАТЕРИАЛ ДЛЯ ШВОВ
- РАЗРЕЗЫ НА ЛИЦЕ
- ТЕХНИКА НАЛОЖЕНИЯ ШВОВ НА РАНЫ ЛИЦА
- ПОДГОТОВКА БОЛЬНЫХ К ОПЕРАЦИИ
- ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
- ПРИМЕНЕНИЕ АНТИБИОТИКОВ
- возможности микрохирургии В РАЗВИТИИ ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ
- Глава 2 ОСОБЕННОСТИ АНЕСТЕЗИОЛОГИЧЕСКОГО И РЕАНИМАЦИОННОГО ОБЕСПЕЧЕНИЯ ОПЕРАЦИЙ НА ЛИЦЕ И В РОТОВОЙ ПОЛОСТИ
- ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ
- ПРЕДОПЕРАЦИОННАЯ ЛЕКАРСТВЕННАЯ ПОДГОТОВКА БОЛЬНЫХ ПРИ ОПЕРАЦИЯХ ПОД МЕСТНОЙ АНЕСТЕЗИЕЙ
- ОБШДЯ АНЕСТЕЗИЯ
- ЭНДОТРАХЕАЛЬНЫЙ НАРКОЗ
- ОБЩАЯ АНЕСТЕЗИЯ ПРИ НЕОТЛОЖНЫХ ОПЕРАЦИЯХ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
- НЕЙРОЛЕПТАНАЛЬГЕЗИЯ В СОЧЕТАНИИ С ЭНДОТРАХЕАЛЬНЫМ НАРКОЗОМ И МЕСТНОЙ АНЕСТЕЗИЕЙ
- ПОСЛЕНАРКОЗНЫИ ПЕРИОД
- ЛЕГОЧНО-СЕРДЕЧНАЯ РЕАНИМАЦИЯ
- МЕТОДЫ РЕАНИМАЦИИ ПРИ ОСТРЫХ НАРУШЕНИЯХ ДЫХАНИЯ
- Глава 3 СТРОЕНИЕ КОЖИ И ОБЩИЕ АНАТОМИЧЕСКИЕ ДАННЫЕ О ТКАНЯХ ЛИЦА
- КРОВОСНАБЖЕНИЕ
- ЛИМФАТИЧЕСКАЯ СИСТЕМА
- МУСКУЛАТУРА ЛИЦА
- ИННЕРВАЦИЯ ЛИЦА
- ПЛАСТИКА МЕСТНЫМИ ТКАНЯМИ