МИОПЛАСТИКА ЛОСКУТОМ ИЗ ВИСОЧНОЙ МЫШЦЫ
Перед операцией волосы в височной области на стороне паралича сбривают. После обработки кожи бензином, спиртом и 2 % раствором йода производят вертикальный линейный разрез кожи, который начинают от верхнего края височной мышцы вниз и оканчивают ниже нижнего края скуловой дуги на 0,5 см, отступя от козелка уха на 2 см. Мягкие ткани рассекают до фасции височной мышцы и куперовскими ножницами тупо отслаивают мягкие ткани до подлежащей фасции, обнажая на всем протяжении скуловую дугу и дистальный отдел скуловой кости. В нижнем углу раны вдоль верхнего края скуловой дуги скальпелем рассекают оба листка фасции височной мышцы на протяжении 3—3,5 см. В среднюю часть разреза фасции вводят желобоватый зонд, который затем проводят под фасцию вертикально вверх вдоль мышечного брюшка, чтобы конец зонда не доходил до края мышцы на !,5—2 см. Фасцию рассекают послойно по зонду: вначале поверхностный, а затем глубокий ее листок. В верхнем отделе раны перпендикулярно вертикальному разрезу в обе стороны острым скальпелем рассекают фасцию в горизонтальном направлении на протяжении 3—3,5 см (рис. 223, а).
Таким образом, получаются два прямоугольных лоскута фасции, углы которых захватывают кровоостанавливающими зажимами (Кохера), после чего лоскуты тупо отслаивают от подлежащей мышцы. После того как фасциальные прямоугольные лоскуты отведены в виде створок в сторону, обнажен средний отдел височной мышцы и верхний край скуловой дуги, обнажают нижний отдел височной мышцы. На обнаженную височную мышцу укладывают салфетки, обильно смоченные теплым изотоническим раствором хлорида натрия. Затем распатором рассекают надкостницу скуловой дуги и обнажают кость со всех сторон на протяжении 2,5—3 см. Костными кусачками резецируют скуловую дугу на протяжении 2—2,5 см и часть скуловой кости. При
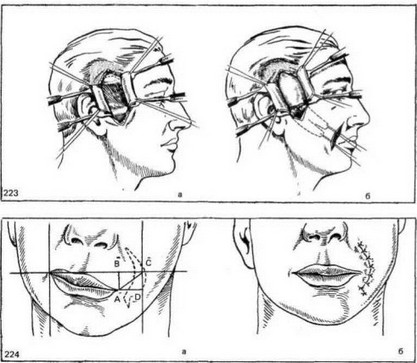
Рис. 223. Этапы миопластики.
а — обнажена височная мышца; 6 — лоскут височной мышцы через подкожный туннель подведен к углу
рта
Рис. 224.
а — схема смешения угла рта (пунктиром показана форма иссекаемого лоскута кожи); б — положение
угла рта и линии швов на щеке после операции.
этом дефект кости следует делать в косом направлении, как это показано на рис. 223, б, для того чтобы в дальнейшем мышечный лоскут не травмировался о края костной раны. Жировую клетчатку над сухожильным прикреплением височной мышцы отодвигают вниз, после чего становится хорошо видимым веерообразный ход мышечных волокон. Теперь приступают к подготовке туннеля для мышечного лоскута. Начинают с иссечения серповидного лоскута в области носогубной борозды, который выкраивают в соответствии с измерениями смещения угла рта на больной стороне. Эти измерения проводят до операции следующим образом (схема Ю. В. Чуприны, рис. 224). Проводят горизонтальную линию от угла рта со здоровой стороны на больную и здесь находят точку пересечения ее со зрачковой вертикалью. Расстояние А — С и будет истинным смещением угла рта. Серповидный разрез начинают от носогубной складки у основания крыла носа больной стороны, проводят через точку истинного смещения угла рта и заканчивают в точке, составляющей пересечение вертикали, опущенной от угла рта до складки подбородка. Эта линия является наружной частью полулунного разреза. Внутренняя линия соединяет те же верхние и нижние точки и точку у угла рта, отступя
от него на 0,5 см. У нижней точки подбородка иссекают треугольный лоскут по Бурову. Серповидный лоскут кожи иссекают вместе с подкожной клетчаткой и после гемостаза скальпелем образуют подкожные карманы вдоль верхней и нижней губ длиной 2—1,5 см, шириной 1 —1,5 см. В образованные туннели для гемостаза вводят марлевые турунды, смоченные горячим изотоническим раствором хлорида натрия, или 5 % раствором е-аминокапроновой кислоты, или полоски «гемостатической вискозы».
 Затем приступают к образованию туннеля для мышечного лоскута в области щеки. Для этого остроконечный скальпель вкалывают в слой мягких тканей через дефект, образовавшийся после частичной резекции скуловой дуги, и продвигают его (строго подкожно!) по направлению к ране в области носогубной складки, выводя скальпель в центр ее. В узкий канал, оставшийся после проведения скальпеля, вводят с сомкнутыми браншами кровоостанавливающий зажим (большой зажим Кохера), раздвигая бранши, тупо расширяют туннель до размеров, позволяющих свободно провести в него мышечный лоскут (хирург вводит в туннель два пальца — II и III). Для гемостаза в туннель вводят тампон, смоченный горячим изотоническим раствором хлорида натрия.
Затем приступают к образованию туннеля для мышечного лоскута в области щеки. Для этого остроконечный скальпель вкалывают в слой мягких тканей через дефект, образовавшийся после частичной резекции скуловой дуги, и продвигают его (строго подкожно!) по направлению к ране в области носогубной складки, выводя скальпель в центр ее. В узкий канал, оставшийся после проведения скальпеля, вводят с сомкнутыми браншами кровоостанавливающий зажим (большой зажим Кохера), раздвигая бранши, тупо расширяют туннель до размеров, позволяющих свободно провести в него мышечный лоскут (хирург вводит в туннель два пальца — II и III). Для гемостаза в туннель вводят тампон, смоченный горячим изотоническим раствором хлорида натрия.
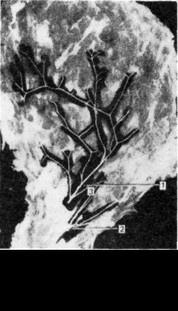
Только после этого приступают к выкраиванию мышечного лоскута. Двумя параллельными разрезами скальпелем на расстоянии 4 см один от другого выкраивают из средней части мышцы лоскут во всю длину мышечного брюшка. Оба разреза начинают от уровня резецированной скуловой дуги и рассекают всю толщу мышцы до кости. На верхнем конце мышечный лоскут берут вместе с частью апоневроза'свода черепа на протяжении 1,5—2 см, в результате чего образуется мышечный лоскут с фасциально-апоневротической пластинкой на конце, состоящий из мышечных волокон, которые в передней части лоскута идут вертикально вверх, а в задней — косо вверх и кзади. Мышечный лоскут отделяют распатором, начиная с апоневротической пластинки. Затем, обернув распатор марлевой салфеткой, осторожно отслаивают лоскут до уровня подвисочного гребня. При отслойке лоскута распатор ни в коем случае не должен отрываться от кости во избежание повреждения нервов и разволокнения лоскута. Веточки тройничного нерва располагаются на внутренней поверхности мышц (рис. 225). Гемостаз на внутренней поверхности лоскута осуществляется наложением зажимов типа «москит» с захватыванием минимального количества тканей, так как в непосредственной близости от сосудов располагаются нервы. Подвисочный гребень является границей, за пределами которого неминуемо происходит повреждение двигательных ветвей тройничного нерва. Затем конец лоскута расщепляют на 2—3 части и прошивают каждую часть Z-образным швом.
После этого удаляют тампон из туннеля в щеке, вводят со стороны серповидной раны большой кровоостанавливающий зажим, захватывают им
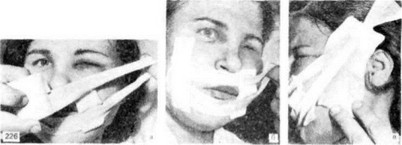
Рис. 226. Лейкопластырная повязка после миопластики.
а — в - этапы наложения
нити, которыми прошиты апоневротические концы мышечных лоскутов, и, повернув лоскут на 180°, осторожно проводят его в туннель без перекрута и натяжения. Удаляют гемостатические тампоны из туннелей нижней губы и вершины лоскута фиксируют следующим образом. Вначале в иглу вдевают один конец лигатуры и вкалывают ее таким образом, чтобы захватить только дерму губы; затем вдевают в ту же иглу другой конец лигатуры и проводят иглу вдоль заднего края туннеля, захватывая мышечный слой верхней губы (не слизистую оболочку!). После этого оба конца лигатуры завязывают, в результате чего узел оказывается погруженным в туннель, а не выстоит в край раны. Если мышечный лоскут расщеплен на 3 ножки, то среднюю ножку укрепляют на уровне угла рта. Убедившись в прочности фиксации мышечного лоскута, мягкие ткани поверх него сближают кетгутовыми швами, а кожную рану зашивают полиамидной нитью. Заканчивают операцию закрытием раны в височной области. При этом желательно из задней оставшейся части височной мышцы выкроить лоскут на ножке и уложить его выше ножки повернутого лоскута. Затем иссекают избыток кожи, образовавшийся после подтягивания угла рта, накладывают послойно швы на апоневроз и кожу.
Сразу после операции у больного возникает вынужденный оскал резцов и премоляров на оперированной стороне, который в послеоперационном периоде, когда пройдет отек тканей, исчезает.
Небольшие резиновые выпускники вводят в туннель верхней и нижней губ (на сутки). Большие резиновые полоски вводят в рану в височной области, один выпускник подводят обязательно к ножке височного лоскута. Эти выпускники удаляют на 3-й сутки. Операцию заканчивают наложением лейкопластырно-бинтовой повязки (рис. 226). Результат операции представлен на рис. 227.
Некоторые авторы (Б. Я. Булатовская и др.), кроме выкраивания мышечного лоскута из височной мышцы для подвешивания угла рта, выкраивают еще лоскут для сужения глазной щели. Этот лоскут выкраивают из переднего отдела височной мышцы и через подкожный туннель в височной области проводят к наружному углу глазной шели, где делают небольшой разрез кожи, в который выводят конец лоскута и рассекают его вдоль на 2 порции. Затем на верхнем и нижнем веках делают подкожные туннели до медиального угла глазной щели. Здесь, сделав небольшой разрез, через туннели проводят порции лоскута и у внутреннего угла сшивают их между собой.
Для устранения паралитического лагофтальма может быть использована мышечно-фасциальная пластика лоскутом из височной мышцы и височной

Рис. 227. Больная с параличом мимических мышц. а — до операции; б — после операции.
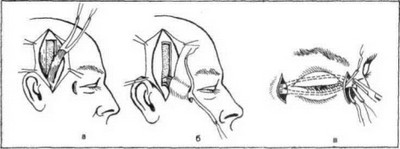
Рис. 228. Этапы мышечно-фасциальной пластики при паралитическом лагофтальме. а — выкраивание фасциально-мышечного лоскута; б — перемещение лоскута через подкожно-жировой туннель к орбите, в — фиксация фасциальных ножек.
фасции [Gillies H., Anderson P., 1961]. Для этого в височно-теменной области производят вертикальный разрез длиной 10 см и, отпрепаровав кожу, выкраивают фасциальную ленту шириной 1,5 см до надкостницы (рис. 228). Поперечным разрезом рассекают апоневроз и выкраивают мышечный лоскут соответственно ширине выкроенной фасции, которую рассекают вдоль и прошивают концы мышечно-фасциального лоскута капроновыми нитями. Создают подкожный туннель к наружному краю орбиты, где предварительно делают дуговой разрез кожи и изогнутым зажимом типа «москит» формируют туннели вдоль края m.orbicularis oculi. Дуговым разрезом у медиального края орбиты отслаивают cantus medialis. Изогнутой иглой проводят вдоль сформированных в веках туннелях расщепленные листки фасций под cantus medialis и фиксируют к нему капроновые нити.
A. Dupuis и F. Hainsdorf (1978) модифицировали эту методику, проводя лоскут через костный желоб, который проделывают в наружной орбитальной стенке.
Паралитический лагофтальм можно устранить и путем склероблефарорафии, основанной на феномене Белла (отклонение глазного яблока вверх и слегка наружу при попытке закрыть глаза). Если при этом нижнее веко фиксировать к глазному яблоку, то оно движется вместе с ним и смыкается с верхним веком, а при открывании опускается.
Техника операции [Ягизаров М. Э., 1963] заключается в создании
симметричных серповидных раневых поверхностей в средней трети нижнего века и склеры (длиной несколько более диаметра роговицы) в области лимба под роговицей с обнажением склеры путем иссечения полулунных лоскутов. Иссечение конъюнктивы нижнего века производят по возможности ближе к краю века. Накладывают три эписклеральных кетгутовых шва (№ 00 или № 000). Концы швов, проведенных через эписклеру, выводят наружу через раневую поверхность нижнего века. Края раневого дефекта конъюнктивы на склере сшивают с краями дефекта на веке. Эписклеральные швы на коже век погружают через небольшие насечки на коже. После операции накладывают легкую влажно-высыхающую бинокулярную повязку. В послеоперационном периоде для иммобилизации глазного яблока используют очки- консервы с одним прозрачным участком в центре стекла для здорового глаза, а оперированный глаз в течение 7—10 дней находится под повязкой.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе «МИОПЛАСТИКА ЛОСКУТОМ ИЗ ВИСОЧНОЙ МЫШЦЫ »
- ПЛАСТИКА БРОВИ НА СКРЫТОЙ СОСУДИСТОЙ НОЖКЕ
- ПЛАСТИКА БРОВИ ЛОСКУТОМ НА НОЖКЕ ИЗ ДРУГОЙ БРОВИ
- ПЛАСТИКА БРОВИ ЛОСКУТОМ НА ОТКРЫТОЙ НОЖКЕ ИЗ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ
- ПЛАСТИЧЕСКИЕ ОПЕРАЦИИ ПРИ РУБЦОВЫХ ДЕФОРМАЦИЯХ ВЕК
- Глава 17 ОПЕРАЦИИ ПРИ ПАРАЛИЧЕ ЛИЦЕВЫХ МЫШЦ
- МИОПЛАСТИКА ЛОСКУТОМ ИЗ ЖЕВАТЕЛЬНОЙ МЫШЦЫ
- КОМБИНИРОВАННАЯ МИО- И ФАСЦИОПЛАСТИКА
- СТАТИЧЕСКОЕ ПОДВЕШИВАНИЕ ПАРАЛИЗОВАННЫХ ЧАСТЕЙ ЛИЦА