ОПЕРАЦИИ НА ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЕ
Операции на околоушной железе производят по поводу доброкачественных и злокачественных новообразований, а иногда при хроническом паренхиматозном воспалении ее. При удалении доброкачественных опухолей производят или удаление самой опухоли, или резекцию доли железы вместе с опухолью. При злокачественной опухоли удаляют всю железу. При потенциально злокачественных опухолях (смешанные опухоли, цилиндромы, мукоэпидермоидные опухоли) производят паротидэктомию, детально разработанную в нашей стране Г. П. Ковтуновичем и В. Г. Мухой, а за рубежом —
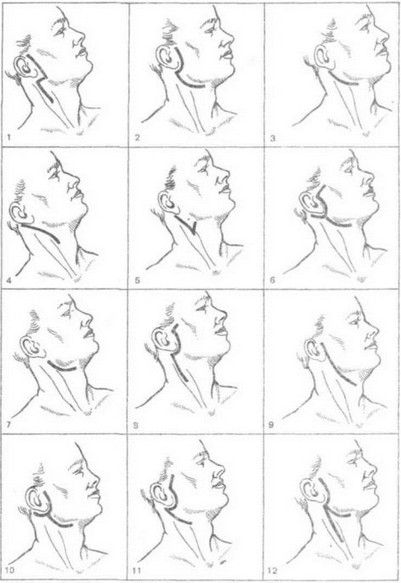
Рис. 268. Некоторые разрезы кожи, применяемые наиболее чагто при удалении опухолей около
ушной слюнной железы
1 — по Редону; 2 - по Н. П. Ковтуновичу. 3 — по Н. Н. Петрову; 4 — по Вайле: 5 - по Ру Берже. 6 — по Джерому — Мартину; 7 — по Морестэну; 8 — по Рисснеру, 9 — по Стиструнку - Адсону; 10 - по Хендрику — Бичрсу, 11 - по А. В. Клементову при удалении злокачественных опухолей; 12 — по Редону
при полной паротидэктоиии
H. Redon. При удалении опухолей околоушных желез большинство авторов применяют вертикальные предушные разрезы с окаймлением угла нижней челюсти.
Операции удаления опухолей околоушной железы всегда сопряжены с риском ранения лицевого нерва и его ветвей.
Для сохранения ветвей лицевого нерва Н. Н. Петров (1930) предложил оперировать под наркозом, а не под местной анестезией, чтобы не создавать временного паралича нервных веток и сохранить возможность непрерывного наблюдения за сокращением лицевых мышц при прикосновении к тем или другим частям железы возле опухоли.
Разрез кожи по Н. Н. Петрову производят непосредственно за углом нижней челюсти дугообразно, выпуклостью книзу. Длина разреза зависит от величины опухоли (рис. 268). После разреза подкожного жирового слоя производят отсепаровку лоскута в стороны и приступают непосредственно к рассечению апоневроза параллельно направлению ветвей лицевого нерва. Поверхностно расположенные опухоли обнаруживаются тотчас под апоневрозом. Если опухоль расположена в толще железистой ткани, то последнюю рассекают непосредственно под опухолью. После того как обнаруживают оболочку опухоли, ее захватывают пинцетом и подтягивают. Тяга за оболочку опухоли ведет к обозначению тканевых тяжей, которые удерживают ее в глубине. Прежде чем решить, что надо сделать с каждым таким тяжом, т. е. пересечь его или отодвинуть, тяж трогают пинцетом и спрашивают асси- стента-наблюдателя о том, не сократились ли какие-либо мышцы на лице. Если мышцы не сократились, то тяж можно перерезать, если же сократились, то нужно его отодвинуть.
В настоящее время широкое распространение получил эндотрахеальный наркоз, обладающий многими положительными качествами, но поскольку при нем применяют препараты курареподобного действия, то сокращения мимических мышц при дотрагивании до ветвей лицевого нерва могут не возникать. Однако все же следует рекомендовать удаление опухолей околоушной железы производить под эндотрахеальный наркозом, так как обнаружение ветвей лицевого нерва и их препаровка легче осуществляются без инфильтрации тканей анестезирующим раствором.
Удаление опухолей околоушной железы по методу Н. Н. Петрова из предлагаемого им разреза возможно только при расположении опухоли в нижнем отделе железы. Если же опухоль расположена в средней ее части и выше, то целесообразно оперировать по методу, разработанному Г. П. Ков- туновичем, который обеспечивает радикальное удаление опухоли с сохранением ветвей лицевого нерва.
Паротидэктомия по Г. П. Ковтуновичу. Положение больного - на спине, под плечи подкладывают валик, голову поворачивают в сторону, противоположную операции. Разрез кожи производят вертикально от волосистой части височной области непосредственно кпереди от ушной раковины. У мочки уха разрез отклоняют кзади к сосцевидному отростку, затем полукруглой линией поворачивают кпереди, огибая угол нижней челюсти, продолжают в поднижнечелюстную область (рис. 268, 2). Отпрепаровывают кожно-подкожножировой лоскут кпереди от разреза, заворачивая его кверх\ до обнажения переднего края железы и жевательной мышцы. Изучив топографию в данном случае и уточнив расположение опухоли, решают вопрос, по какой ветви нерва лучше производить препаровку. Всю дальнейшую работу производят глазными инструментами.
Рассечение фасции производят по проекции выводного протока по линии, соединяющей угол рта с козелком уха, и отыскивают среднюю ветвь, идущую ниже и рядом с протоком.
Если средняя ветвь не обнаруживается или отдано предпочтение препаровке первой ветви (верхней), то после рассечения фасции сразу же у верхнего края железы тупо пинцетами и ножницами раздвигают мягкие ткани и обычно легко находят верхнюю ветвь, расположенную соответственно линии, идущей от мочки уха к наружному углу глаза. Препарируя ветвь, рассекая и иссекая железистую ткань, проникают к месту деления
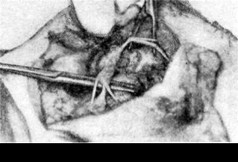 нерва на основные ветви (рис. 269). Третью ветвь — ramus marginalis mandi- bulae — обычно препарируют сзади наперед. При препаровке ветвей лицевого нерва под них подводят нити-держалки. Выделив все 3 ветви лицевого нерва и отодвинув их от опухоли, удаляют последнюю с прилегающей железистой тканью. Глубокую часть железы удаляют в последнюю очередь, причем только при злокачественных опухолях. Таким образом, основной принцип паро- тидэктомии по Г. П. Ковтуновичу состоит в препаровке и иссечении железистой ткани спереди назад.
нерва на основные ветви (рис. 269). Третью ветвь — ramus marginalis mandi- bulae — обычно препарируют сзади наперед. При препаровке ветвей лицевого нерва под них подводят нити-держалки. Выделив все 3 ветви лицевого нерва и отодвинув их от опухоли, удаляют последнюю с прилегающей железистой тканью. Глубокую часть железы удаляют в последнюю очередь, причем только при злокачественных опухолях. Таким образом, основной принцип паро- тидэктомии по Г. П. Ковтуновичу состоит в препаровке и иссечении железистой ткани спереди назад.
При больших ретенционных кистах околоушных желез при препаровке ветвей лицевого нерва, расположенных вблизи кисты, иссечение железистой ткани не является обязательным. В таких случаях производят резекцию части слюнной железы, из которой исходит киста. После резекции на железистую ткань накладывают частые кетгутовые швы для рубцевания и предупреждения образования слюнных свищей.
Относительно редко среди опухолей околоушной железы встречаются сосудистые опухоли — гемангиомы и лимфангиомы. Удаление гемангиом околоушной железы осложняется двумя моментами. Во-первых, сосудистая опухоль, инфильтрируя ткани и выходя за пределы железы, изменяет анатомические соотношения тканей настолько, что ход ветвей лицевого нерва и границы железы можно определить только по проекционным точкам. Выделение нерва облегчается тем, что лицевой нерв устойчив к прорастанию ангиомами и, следовательно, по своему цвету довольно хорошо выделяется на фоне тканей, пораженных сосудистой опухолью. Во-вторых, при удалении больших гемангиом кровотечение бывает настолько обильным, что заливает операционное поле, мешает работе и ориентировке и даже может угрожать жизни больного. Поэтому операцию удаления гемангиомы околоушной железы необходимо начинать с перевязки наружной сонной артерии. Для более совершенного гемостаза, особенно у детей, Г. П. Ковтунович предложил биологический способ остановки кровотечения свежей сывороткой крови (не более чем через 12 ч с момента забора крови).
Кровь берут накануне у матери оперируемого ребенка в количестве 100— 300 мл и хранят в стерильной колбе при комнатной температуре. Через 12 ч свернувшаяся кровь выделяет около '/з по объему сыворотки. Ее процеживают через 2 слоя марли и добавляют равное количество 0,5% раствора новокаина. Смесью сыворотки и новокаина производят послойную инфильтраци- онную анестезию, получая одновременно гемостаз.
У взрослых больных сыворотку готовят из крови самих больных, однако А. И. Пачес (1968) гемостатического эффекта от применения сыворотки не
наблюдал и при значительном кровотечении рекомендовал производить перевязку наружной сонной артерии.
Паротидэктомяя по Редону. Паротидэктомию производят под эндотрахеальным наркозом из разреза кожи, как показано на рис. 268, 12. После отпре- паровывания кожно-подкожно-жирового лоскута производят мобилизацию заднего края околоушной железы, в нижнем углу раны находят и перевязывают наружную сонную артерию. Затем обнаруживают основной ствол лицевого нерва в глубине раны между сосцевидным отростком и задним краем ветви нижней челюсти. Для лучшего обозрения внежелезистой части лицевого нерва рану максимально расширяют крючками и производят подвывих головки мыщелкового отростка нижней челюсти. После обнаружения ствола лицевого нерва и области его разветвления выделяют и иссекают сначала поверхностную часть железы, а затем, поднимая ветви лицевого нерва держалками, удаляют глубокую часть железы. Таким образом, основной принцип паротидэктомии по Redon состоит в препаровке и иссечении железистой ткани сзади наперед.
Сопоставляя оба эти метода и практически их испробовав, мы отдаем предпочтение методу Ковтуновича. Во-первых, для отыскания основного ствола лицевого нерва нет определенных опознавательных ориентиров; во- вторых, глубина залегания ствола за задним краем ветви нижней челюсти более 2 см, и при его выделении получается узкая глубокая рана. Возможное повреждение какой-либо одной, ветви лицевого нерва при препаровке с периферии к центру значительно меньше уродует лицо, чем ранение основного ствола нерва, т.. е. при препаровке ветвей лицевого нерва от периферии к центру значительно меньше риска, и, наконец, начинать мобилизацию слюнной железы с ее переднего края, где она истончена, легче, проще и удобнее, чем с заднего края железы, где проходит ствол нерва.
Предлагаемые разными авторами другие методики паротидэктомии с сохранением лицевого нерва отличаются друг от друга разрезами кожи или небольшими деталями, но в принципе они близки к методу или Редона, или Ковтуновича.
При частичном удалении околоушной железы или при энуклеации опухоли из железы для предупреждения образования слюнного свища и уменьшения слюновыделения в первые дни больному назначают нераздражающую диету с исключением из рациона кислой и острой пищи. Кроме этого, за 15— 20 мин до еды дают 8—10 капель 0,1 % раствора атропина сульфата. Чувство распирания и появление колющих болей в железе перед приемом пищи или во время еды указывают на возможность образования слюнного свища. В таких случаях показано назначение рентгенотерапии.
Если во время операции была повреждена оболочка опухоли и произошло обсеменение операционной раны опухолевыми клетками, то следует назначать лучевую терапию; при этом дозы ионизирующего излучения должны быть такими, как при лечении злокачественных опухолей.
При оперативных вмешательствах по поводу рецидивов мукоэпидермоидных либо смешанных опухолей, нередко прорастающих в кожу или интимно с ней спаянных, перед хирургом стоит задача не только абластичного удаления опухоли, но и закрытия дефекта кожи после ее удаления. Эта задача обычно осложнена наличием послеоперационных рубцов, а также последствиями лучевой терапии. В таких случаях при удалении опухоли и паротидэк- томии мы закрываем дефект кожи предушной области лоскутом с шеи на верхней питающей ножке в заушной области.
При хроническом паренхиматозном воспалении околоушных слюнных желез во всех существующих учебниках и руководствах рекомендуется только консервативное лечение, включая и рентгенотерапию.
При хронических рецидивирующих воспалениях околоушной слюнной железы, когда слюноотделение резко понижено или вообще отсутствует, ряд авторов (Л. Сазама, А. А. Сакович и др.) рекомендуют перевязку ее протока для прекращения экскреторной функции с последующей атрофией паренхимы.
Л. Сазама (1971) рекомендует проводить перевязку протока также при его стенозах и стриктурах, не поддающихся пластике, и в случаях запущенного рака слюнной железы (когда операция невозможна). Операция по перевязке протока несложна. Вначале отыскивают устье протока и вводят в него зонд № 1. Затем проводят местную инфильтрационную анестезию. Делают разрез слизистой оболочки, окаймляющий устье, и продолжают его кзади. Проток отпрепаровывают на протяжении 2 см. Зонд извлекают, проток сгибают по направлению вниз и накладывают две шелковые лигатуры. Рану закрывают, тщательно сшивая слизистую оболочку.
Несмотря на функциональную неполноценность железы, уже через несколько часов развивается отечность и больной ощущает «распирание» железы. Это связано с воспалением, требующим курса лечения антибиотиками в течение не менее 3 сут. Воспаление купируют, но отек может держаться до 3 нед, о чем следует предупредить больного. Швы на слизистой оболочке снимают только на 8-е сутки. Если наступает реканализация и образуется свищ, то операцию повторяют.
Однако в далеко зашедших случаях хронического воспаления при значительных изменениях паренхимы железы консервативные методы лечения часто желаемого эффекта не дают, и больные лечатся годами, тяжело переживая болезнь. Радикальным методом лечения при отсутствии эффекта от консервативной терапии в настоящее время можно считать хирургический метод — удаление железы. Разработанные методы удаления околоушной железы с сохранением ветвей лицевого нерва позволяют производить эту операцию и при хроническом паренхиматозном воспалении при безуспешности лечения консервативными методами.
При полном удалении околоушной железы по поводу хронического воспаления ее после препаровки ветвей лицевого нерва по методу Г. П. Ков- туновича ветви берут на нити-держалки и железистую ткань удаляют из-под ветвей лицевого нерва частями. Выводной проток при этом перевязывают.
При злокачественных опухолях околоушной железы не может ставиться вопрос о сохранении ветвей лицевого нерва. Инфильтрирующий рост злокачественных опухолей и принципы абластичности операций при злокачественных опухолях требуют радикальных оперативных вмешательств, поэтому при злокачественных опухолях производят удаление всей железы с опухолью единым блоком. Разрезы кожи производят вертикальные, но для лучшего обозрения операционного поля целесообразно производить дополнительный разрез от ножки завитка ушной раковины кпереди вдоль скуловой дуги на 2—3 см (рис.268, 11, 12). Удаление злокачественных опухолей околоушных желез должно сочетаться с удалением лимфатического аппарата шеи операцией Крайла (см. гл. 21), причем операцию Крайла производят одномоментно с удалением опухоли или на втором этапе.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе «ОПЕРАЦИИ НА ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЕ »
- ТОПОГРАФО-АНАТОМИЧЕСКИЕ ДАННЫЕ
- ОПЕРАЦИИ ПРИ СЛЮННЫХ СВИЩАХ
- ОПЕРАЦИИ МЕХАНИЧЕСКОГО ЗАКРЫТИЯ ОТВЕРСТИЯ СВИЩЕВОГО ХОДА
- ОПЕРАЦИЯ СОЗДАНИЯ НОВОГО ОТВОДА СЛЮНЫ В ПОЛОСТЬ РТА
- ОПЕРАЦИЯ ПЛАСТИЧЕСКОГО ВОССТАНОВЛЕНИЯ И ВОССОЗДАНИЯ ПЕРИФЕРИЧЕСКОЙ ЧАСТИ ВЫВОДНОГО ПРОТОКА
- РАДИКАЛЬНАЯ ОПЕРАЦИЯ ПРИ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ ОКОЛОУШНОЙ ЖЕЛЕЗЫ ПО А. И. ПАЧЕСУ
- УДАЛЕНИЕ СЛЮННОГО КАМНЯ ИЗ ОКОЛОУШНОЙ ЖЕЛЕЗЫ И ПРОТОКА