ОПЕРАЦИИ ПРИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЯХ И ЛУЧЕВЫХ ПОВРЕЖДЕНИЯХ ПОКРОВОВ СВОДА ЧЕРЕПА
Среди злокачественных опухолей кожи свода черепа, имеющих разнообразную этиологию, ведущее место занимают базалиомы и плоскоклеточные ороговевающие раки. Тип базалиомы может быть различным _ в виде отдельных мелких узлов величиной с горошину или фасоль, или опухоль может достигать и больших размеров. Узлы либо располагаются близко друг к другу, либо сливаются в одну группу. Базалиомы, кроме того, могут выявляться в виде бородавок с папилломатозными краями и, наконец, в виде язв различной величины.
Плоскоклеточные раки протекают более злокачественно, чем базалиомы. Клинически различают два типа этих раков _ опухолевый и язвенный.
С клинической точки зрения злокачественные опухоли кожи, протекающие в виде язвенных форм, бывает трудно отличить от язв, возникших от лучевой терапии различных кожных процессов: стригущего лишая, трихофитии, родимых пятен и т. п. При этом нужно иметь в виду, что при появлении язвенного распада в области радиодерматита довольно часто (до 20,7% по R. Vra- bec) развиваются злокачественные изменения.
Принципиальным подходом к лечению злокачественных опухолей покровов свода черепа и всех кожных язв после облучения являются радикальное иссечение поврежденной ткани и возмещение утраченного покрова местными тканями или свободным кожным трансплантатом (рис. 200). Как первая, так и вторая задача решается по-разному в зависимости от локализации процесса, степени протяженности и глубины поражения.
Положение больного во время операции может быть различным (на спине, на боку, на животе), но оно должно создавать максимально благоприятные условия для работы хирурга. Метод обезболивания выбирают в зависимости от травматичности операции, состояния и возраста больного. Только при ограниченном очаге поражения у взрослых можно допустить применение местной анестезии новокаином с учетом, что при злокачественных опухолях вколы иглы производятся обязательно вне зоны опухоли. Операции при распространенных патологических процессах всегда следует производить под эндотрахеальным наркозом. Радикальность операции достигается иссечением очага поражения в пределах здоровых тканей. Разрезы ведут отступя от видимых патологических изменений на 1,5—2 см. Для уменьшения кровотечения из мягких тканей покрова черепа целесообразно предварительно на-
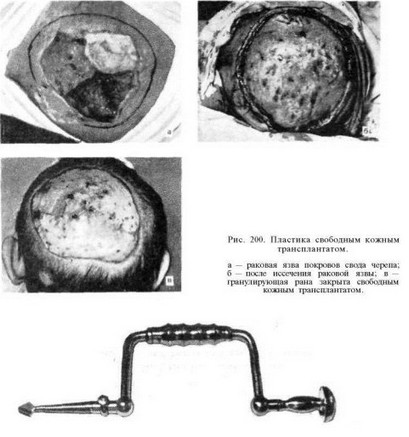
Рис. 201. Фреза Гребенюка
дожить обкалывающий шов капроновой нитью по Гейденгайну. Глубина иссечения диктуется степенью поражения покровов черепа. При поверхностных базалиомах, начальных изъязвлениях от облучения и т. п. можно ограничиться снятием мышечно-апоневротического слоя с оставлением подапоневротической клетчатки, которая создает благоприятные условия для пластического закрытия раневой поверхности, в особенности для приживления свободного кожного трансплантата.
При глубоком поражении покровов черепа снимают все слои мягких тканей до кости, а в ряде случаев приходится удалять и часть кости. Последнее осуществляют при наличии сращения опухолевой ткани с костью или обнаружении очагов резорбции в ней. С помощью долота все подозрительные с точки зрения поражения опухолью участки наружной компактной пластинки должны быть удалены. После радикального удаления опухоли хирург должен решить вторую задачу — каким методом закрыть образовавшуюся рану. Во
всех случаях предпочтительнее произвести пластику местными тканями по одному из известных способов. Но если площадь иссеченных тканей велика, то ее приходится закрывать свободным кожным трансплантатом. При этом нужно иметь в виду, что свободные кожные трансплантаты плохо приживают на обнаженной поверхности костей свода черепа, особенно после удаления лучевых язв кожи. В этих случаях следует производить пересадку кожных трансплантатов на гранулирующую рану. Для скорейшего роста грануляций на обнаженной поверхности костей свода черепа необходимо в момент удаления пораженных покровов либо целиком снять долотом наружную компактную пластинку, либо просверлить в ней многочисленные отверстия, которые способствуют росту грануляций из глубины и отторжению омертвевших участков компактной пластинки. Отверстия предпочтительнее делать фрезой. Для этого В. И. Гребенюк предложил специальную фрезу, которой удобно и сравнительно быстро можно просверлить отверстие (рис. 201). Пользоваться для указанных целей зубоврачебными борами не рекомендуется, так как нельзя исключить возможность повреждения твердой мозговой оболочки. Кроме того, быстрое вращение бора в той или иной степени отрицательно сказывается на жизнеспособности костной ткани.
Пересадка свободных перфорированных кожных трансплантатов на раневую поверхность свода черепа, покрытую свежими грануляциями, всегда обеспечивает благоприятный исход операции. Нужно, однако, помнить, что рост грануляций происходит медленно, особенно в зонах, подвергавшихся лучевой терапии. Мы наблюдали больных, у которых раневая поверхность покрывалась грануляциями на всем протяжении в течение 3—4 мес и более. Поэтому представляется целесообразным больных, которые получали массивную лучевую терапию на область покровов свода черепа, после иссечения патологического очага и нанесения перфорационных отверстий выписывать на временное амбулаторное лечение.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985