ОПЕРАЦИЯ ПРИ АНКИЛОЗЕ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
Выбор способа оперативного лечения анкилоза височно-нижнечелюстного сустава во многом зависит от того, когда возник анкилоз. Если он возник в детстве, то почти всегда сопровождается микрогенией. Тогда бывает необходимо не только восстановить подвижность нижней челюсти, но и устранить одновременно микрогению. Для этого приходится'перемещать челюсть в правильное положение и удлинять укороченный участок с помощью костной пластики или иным способом. Если анкилоз развился у взрослого человека, то задача упрощается: необходимо только восстановить движения в суставе. Значительные трудности встречаются при двусторонних анкилозах.
Операцию производят под эндотрахеальным наркозом. Наиболее выгодна остеотомия на уровне верхней трети ветви; все ранее предложенные методы, где предусматривалась остеотомия нижней трети ветви или в области угла челюсти, в настоящее время не применяются.
Наиболее рациональным оперативным доступом к суставу следует признать дугообразный разрез кожи, который, огибая угол челюсти, начинается ниже мочки уха на 1,5—2 см и заканчивается на уровне середины тела челюсти (рис. 177).
Из этого кожного разреза обнажают угол и нижний край тела челюсти. Скальпелем отсекают сухожилие жевательной мышцы от наружной поверхности угла и ветви челюсти. Затем распатором отделяют надкостницу и мышцу вместе с околоушной слюнной железой и мягкими тканями. Таким образом, наружная поверхность ветви челюсти на всем протяжении обнажается от покрывающих ее мягких тканей до скуловой дуги. Полулунную вырезку на ветви не всегда бывает возможно обнаружить, особенно при рецидивах анкилоза, так как очень часто область суставного отростка, полулунной вырезки и венечного отростка бывает заполнена сплошной костной массой. Поэтому ориентироваться по вышеуказанным образованиям не всегда возможно, и- следует отделять мягкие ткани от наружной поверхности ветви до скуловой дуги, которую всегда можно прощупать II пальцем со стороны раны. Затем распатором отделяют мягкие ткани от внутренней поверхности ветви на таком же протяжении, как и снаружи. После этого один из помощников глубоким крючком приподнимает ткани, отслоенные от наружной поверхности ветви, второй помощник подводит шпатель или лопатку Буяльского между внутренней поверхностью ветви и отслоенными от нее тканями, а хирург бором делает ряд отверстий в ветви по линии, где предполагается произвести остеотомию (см. рис. 177). Для предупреждения повреждений мягких тканей бором второй помощник все время держит лопатку Буяльского между костью и мягкими тканями с внутренней стороны ветви. Когда бором сделано достаточное количество отверстий, хирург долотом производит остеотомию. При массивной костной мозоли сделать сквозную остеотомию не всегда бывает легко, так как между венечным отростком и бугром верхней челюсти, а иногда и между скуловой дугой бывает сплошной костный массив. В этих случаях приходится несколько изменять направление долота и ставить его так, чтобы остеотомия на внутренней поверхности ветви была произведена несколько ниже намеченной линии.
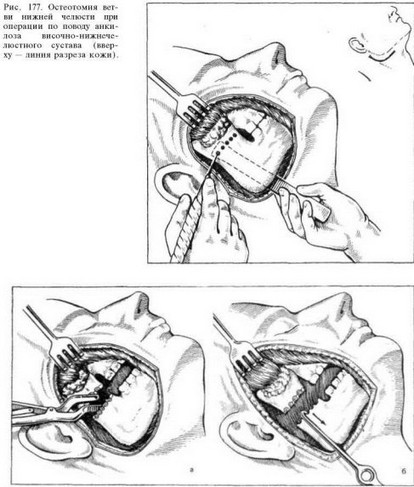
Рис. 178. Низведение нижней челюсти при операции по повод\ анкилоза височно-ннжнечелюст-
ного сустава (объяснение в тексте).
Г. П. Иоаннидис остеотомию ветвей нижней челюсти производит проволочной пилой Джильи. Операцию он начинает с отделения мягких тканей от наружной и внутренней поверхностей ветви нижней челюсти. Для щажения мягких тканей от повреждения пилой во время остеотомии необходимо широко развести края раны тупыми крючками или лопатками Буяльского.
Затем с помощью иглы Кергера следует завести за ветвь нижней челюсти толстую шелковую лигатуру, которая облегчает подведение проволочной пилы к намеченному месту остеотомии. Автор рекомендует перепиливать ветвь челюсти как можно ближе к суставному отростку, чтобы не повредить сосудисто-нервный пучок, входящий в нижнечелюстной канал. Нарушение этой рекомендации может привести к сильному кровотечению из a. areolaris inferior.
После того как получена подвижность челюсти на месте остеотомии, хирург берет костные щипцы (костодержатель), захватывает ими челюсть за угол и низводит ее. Не всегда удается при этом легко низвести челюсть, так как на внутренней поверхности ветви иногда остаются рубцовые спайки с окружающими тканями. В таком случае поступают следующим образом. Ассистент крючками хорошо поднимает жевательную мышцу вместе со слюнной железой и мягкими тканями, а хирург в линию остеотомии вводит роторасширитель и им раздвигает костные поверхности (рис. 178, а). Этот прием всегда обеспечивает вполне достаточное низведение челюсти. Если рубцовая ткань спаивала ветвь челюсти со слизистой оболочкой заднего отдела полости рта, то при насильственном низведении нижней челюсти происходит разрыв слизистой оболочки; при этом может возникнуть кровотечение и, кроме того, операционная рана загрязняется слюной. Чтобы можно было хорошо осмотреть рану в глубине, роторасширитель из раны удаляют, а ассистент однозубым крючком удерживает челюсть в низведенном положении (рис. 178, б). Капиллярное кровотечение из рубцов в большинстве случаев удается остановить тугой тампонадой марлей, смоченной горячим изотоническим раствором хлорида натрия, биологическим тампоном или гемостатической губкой. Но иногда при низведении челюсти или при освобождении из рубцов мыщелкового отростка повреждается челюстная артерия, которая отходит от наружной сонной артерии и очень близко располагается к мыщелковому отростку, а при массивных рубцах или костной мозоли может располагаться в них. В этом случае следует попытаться перевязать ее в ране, но сделать перевязку артерии в ране часто в подобных случаях не удается. Не затягивая операцию многократными безуспешными попытками перевязать артерию в ране, следует рану туго затампонировать и произвести перевязку наружной сонной артерии в типичном месте на шее. Для закрытия раны слизистой оболочки следует мобилизовать ее края и наложить кетгутовые швы. Если же это не удается, то остается единственный выход — тампонировать рану слизистой оболочки со стороны полости рта йодоформной турундой, которую постепенно удаляют на 8—10-й день после операции.
После низведения челюсти и перемещения подбородка в правильное положение необходимо костными кусачками сгладить рассеченные поверхности кости и особенно тщательно удалить все острые шипы. Если при исследовании пальцем внутренней поверхности ветви обнаруживаются костные шипы и разрастания костной ткани, то их необходимо удалить долотом, кусачками и острой ложкой, так как оставшиеся шипы и костные выросты могут дать в дальнейшем разрастания новой костной ткани и рецидив анкилоза. Так же с внутренней поверхности ветви челюсти удаляют обрывки надкостницы.
Г. П. Иоаннидис рекомендует удалять деформированный мыщелковый отросток, особенно у больных в возрасте 20—25 лет, во избежание в послеоперационном периоде разрастания костной ткани при сохранении зоны роста в области суставной головки.
При массивных костных разрастаниях в окружности суставного и венечного отростков нет необходимости во что бы то ни стало стремиться удалить полностью костную ткань, оставшуюся в верхнем отделе раны после низведения ветви. Иногда такой костный массив распространяется до основания черепа. В подобных случаях следует сгладить обнаженную кость кусачками или даже рашпилем, при этом диастаз между отрезками должен быть не менее 2—2,5 см.
Следует помнить, что предотвращение рецидива анкилоза зависит от хорошего низведения челюсти на операционном столе и достигнутого во время
операции раскрывания рта не менее чем на 3 см. Надеяться на улучшение эффекта операции с помощью механотерапии и гимнастики в послеоперационном периоде нельзя.
 Немаловажное значение для исхода операции имеет и тщательно выполненный гемостаз в операционной ране. В глубине раны трудно бывает захватить кровоточащий сосуд, поэтому необходимо оперировать осторожно, чтобы не вызвать обильного кровотечения во время операции.
Немаловажное значение для исхода операции имеет и тщательно выполненный гемостаз в операционной ране. В глубине раны трудно бывает захватить кровоточащий сосуд, поэтому необходимо оперировать осторожно, чтобы не вызвать обильного кровотечения во время операции.
Если анкилоз обусловлен только спайкой суставной головки с суставной впадиной, то остеотомию следует производить под основанием головки. Так как анкилоз височно-нижнечелюстного сустава часто развивается в детстве, то с ростом ребенка происходит отставание роста соответствующей половины челюсти, развивается микрогения. В таких случаях необходимо во время операции устранить не только анкилоз, но и микрогению. В зависимости от степени микрогении производят различные операции.
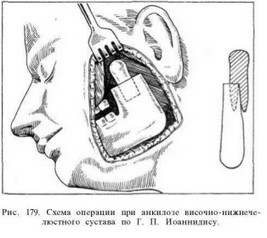
Для удлинения ветви нижней челюсти Г. П. Иоаннидис после удаления или соответствующей обработки верхнего фрагмента на нижнем отрезке ветви делает углубление в 1 —1,5 см, в которое вводит костно-хрящевой аллогенный трансплантат из ребра. Хрящевой конец трансплантата он формирует в виде головки, размер костно-хрящевого трансплантата берет в зависимости от укорочения ветви (рис. 179). После перемещения нижней челюсти на здоровой стороне за ветвью челюсти образуется западение. Для его устранения автор пересаживает хрящевой аллогенный трансплантат и 2—3 швами укрепляет его к заднему краю ветви челюсти.
Подвесная артропластика височно-нижнечелюстного сустава по В. С. Иовчеву применяется в тех случаях, когда анкилозирована только суставная головка нижней челюсти, а венечный отросток сохранился и в окружности его нет костного массива.
Из подчелюстного разреза кожи вышеописанным способом обнажают ветвь челюсти до анкилозированной суставной головки. Под головкой производят ступенчатую остеотомию (рис. 180). Верхняя ступенька располагается как можно выше, ближе к суставной головке; нижнюю ступеньку делают под основанием венечного отростка. Расстояние между двумя ступеньками в вертикальном направлении зависит от необходимости удлинения соответствующей половины челюсти. После того как произведена ступенчатая остеотомия, острый однозубый крючок заводят за кость и низводят ветвь челюсти. Достигнув подвижности челюсти, ветвь и тело ее сдвигают вниз и кпереди так, чтобы культя мыщелкового отростка подошла вплотную под венечный отросток, и в этом положении их соединяют проволокой. К заднему краю сдвинутых кпереди ветви и тела челюсти прикрепляют моделированный кусок консервированного аллогенного хряща (рис. 180, б). Благодаря этому создаются правильные контуры угла нижней челюсти и восстанавливается сим-
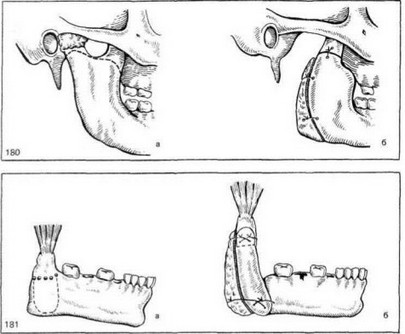
Рис. 180. Схема операции при анкилозе височно-нижнечелюстного сустава по В. С. Йовчеву. а — остеотомия ветви нижней челюсти; б — подвешивание ветви к венечному отростку.
Рис. 181. Схема операции (а, б) при анкилозе височно-нижнечелюстного сустава с костной пластикой при короткой ветви челюсти (модификация операции Иовчева, предложенной для
лечения односторонней микрогении).
метрия лица. Такой операцией устраняются анкилоз и микрогения. Кроме того, прикрепленный к заднему краю ветви хрящ препятствует обратному смещению челюсти и способствует получению стойкого результата лечения.
В тех случаях, когда имеется очень большое укорочение ветви нижней челюсти (анкилоз развился в детстве), автор предлагает другую модификацию подвесной артропластики. После остеотомии ветви нижней челюсти тело челюсти с остатком ветви перемещают вниз и кпереди до тех пор, пока подбородок не встанет в правильное положение. Получившийся при этом дефект ветви (до 3,5 см) заполняют свободным костным аутотрансплантатом, к задней стороне которого для придания правильных контуров угла челюсти, как и в первом случае, прикрепляют кусок хряща (рис. 181).
Для удержания в правильном положении нижней челюсти в послеоперационном периоде используют шину Ванкевич.
Подобные операции могут с успехом применяться и при двусторонних анкилозах височно-нижнечелюстного сустава. Но их можно выполнять только в тех случаях, когда в окружности анкилозированного сустава нет массивных костных разрастаний, которые иногда распространяются и на венечный отросток, и на бугор верхней челюсти. В этих случаях производят остеотомию ветви челюсти, как было описано выше, и после низведения ветви между

раневыми поверхностями помещают прокладку. Успех операции в таких случаях зависит от правильно выбранной и хорошо закрепленной прокладки и величины диастаза между отрезками кости.
В качестве прокладки между рассеченными поверхностями ветви челюсти и для заполнения полости, которая обычно образуется на месте остеотомии после низведения челюсти, различные хирурги применяют разные материалы (жировую клетчатку, фасцию, кусочек мышцы, cutis subcutis, пластмассовые колпачки и т.п.). Необходимо отметить, что пластмассовые колпачки не предупреждают рецидива и поэтому, как мы убедились на опыте, их применять не следует.
Особенно важно, чтобы любой из перечисленных трансплантатов полностью заполнял всю полость на месте произведенной остеотомии ветви нижней челюсти. Следует отметить, что любая из вышеуказанных тканей, примененных в виде прокладки, постепенно атрофируется и замещается рубцовой тканью, но этот процесс происходит медленно (в течение месяцев), и за этот период на раневой поверхности ветви сформировывается прочная компактная пластинка, поэтому ткани для прокладки следует брать с избытком. Очень важно, чтобы этот материал не смещался внутрь или кнаружи и чтобы не обнажались остеотомированные поверхности кости, поэтому прокладку следует укрепить к окружающим тканям несколькими швами.
После того как прокладка уложена и укреплена, возвращают на свое место жевательную мышцу и сшивают ее кетгутовыми швами с мягкими тканями, расположенными ниже края челюсти (с фасцией, покрывающей подчелюстную слюнную железу). На мягкие ткани накладывают несколько погружных кетгутовых швов, кожу зашивают полиамидной нитью. В области угла челюсти между швами вводят резиновый выпускник на 48 ч. Между коренными зубами больной стороны вводят на нитке резиновую распорку толщиной 3—4 мм, а иногда и 5—7 мм. Операционную рану закрывают сухой стерильной повязкой таким образом, чтобы ходы бинта подтягивали подбородочный отдел челюсти кверху и в здоровую сторону. Поверх повязки надевают на 10 дней подбородочную «пращу» с резиновой тягой к головной шапочке или «пращу» Померанцевой. В послеоперационном периоде необходимо на 10 дней запретить больному открывать рот. Это нужно для вживления прокладки и предотвращения ее смещения, а также для профилактики образо-
Рис. 182. Продолжение
вания гематомы, В послеоперационном периоде больному назначают зондо- вый стол на 12—14 дней и частые орошения полости рта раствором фураци- лина и перманганата калия. Правильное ведение послеоперационного периода имеет большое значение для результатов операции.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе «ОПЕРАЦИЯ ПРИ АНКИЛОЗЕ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА »
- ТОПОГРАФО-АНАТОМИЧЕСКИЕ ДАННЫЕ
- РЕПОЗИЦИЯ ОТЛОМКОВ ПРИ НЕПРАВИЛЬНО СРОСШИХСЯ ПЕРЕЛОМАХ НИЖНЕЙ ЧЕЛЮСТИ
- РЕЗЕКЦИЯ НИЖНЕЙ ЧЕЛЮСТИ
- РЕЗЕКЦИЯ НИЖНЕЙ ЧЕЛЮСТИ БЕЗ НАРУШЕНИЯ ЕЕ НЕПРЕРЫВНОСТИ
- РЕЗЕКЦИЯ НИЖНЕЙ ЧЕЛЮСТИ С НАРУШЕНИЕМ ЕЕ НЕПРЕРЫВНОСТИ
- ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ДВУСТОРОННЕГО АНКИЛОЗА ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВОВ
- ПРИМЕНЕНИЕ ДЕЭПИДЕРМИЗИРОВАННОГО ФИЛАТОВСКОГО СТЕБЛЯ ПРИ УСТРАНЕНИИ АНКИЛОЗА ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА
- ОПЕРАЦИЯ ПРИ МИКРОГЕНИИ
- ОПЕРАЦИЯ ПРИ ПРОГНАТИИ НИЖНЕЙ ЧЕЛЮСТИ
- САГИТТАЛЬНАЯ РЕТРОМОЛЯРНАЯ ОСТЕОТОМИЯ ВЕТВЕЙ НИЖНЕЙ ЧЕЛЮСТИ