РЕЗЕКЦИЯ ВЕРХНЕЙ ЧЕЛЮСТИ
Частичная резекция верхней челюсти может быть произведена по поводу доброкачественных опухолей или при злокачественных опухолях, локализующихся в пределах луночкового отростка и слизистой оболочки нёба. При злокачественных опухолях, исходящих из любого отдела пазухи, показано удаление всей верхней челюсти.
Частичная резекция верхней челюсти не может быть отнесена к операциям, которые имеют заранее определенную схему. Ее объем и оперативная тактика определяются строго индивидуально. Так, при эпулиде, растущем из краевого пародонта, .производят блоковидную резекцию небольшого участка луночкового отростка вместе с зубом. В то же время при злокачественной опухоли альвеолярного отростка (без видимого прорастания опухоли в полость) производят удаление значительной части альвеолярного отростка и части небного отростка с неизбежным вскрытием пазухи.
Большое разнообразие объема и характера вариантов в частичной резекции верхней челюсти не позволяет дать описание типичной схемы операции. Мы приводим здесь основные принципы, которые должны соблюдаться при этом.
Выбор метода обезболивания должен быть строго индивидуален. При операциях небольшого объема достаточна проводниковая, а иногда и инфиль- трационная анестезия. Но при частичной резекции, проводимой по поводу злокачественных опухолей или равных им по объему операций по поводу доброкачественных опухолей, безусловно показан эндотрахеальный наркоз. При этом исключается опасность реплантации опухолевых клеток, вполне возможная при инфильтрации тканей новокаином.
Операционный доступ, как правило, внутриротовой, без дополнительных разрезов.
Если операция проводится не по поводу злокачественной опухоли, то всегда следует стремиться не вскрывать пазуху. Если же это произойдет, то путем мобилизации и перемещения окружающей дефект слизистой оболочки полости рта необходимо достичь надежного перекрытия образовавшегося отверстия (см. гл. 11).
В порядке подготовки к операции всегда желательно изготовить защитную пластинку, с помощью которой удается прижать к ране йодоформную марлю и защитить линии швов. Если предполагается вскрытие верхнечелюстной пазухи, то изготовление такой пластинки обязательно.
Если при вскрытии пазухи после удаления значительных участков альвеолярного отростка удается ее изолировать от ротовой полости, то показано наложение соустья в нижний носовой ход, как это было описано выше (см. стр. 190). Это позволяет ввести в пазуху тампон и, следовательно, защитить на некоторое время не очень надежную линию швов, разобщающую две полости. Заживление послеоперационной раны протекает в таких условиях несомненно лучше.
Кроме того, наложением соустья предупреждается в послеоперационном периоде развитие гайморита.
Полная резекция верхней челюсти. Операция показана при злокачественных опухолях верхней челюсти, но может возникнуть необходимость в удалении всей верхней челюсти и при доброкачественных опухолях в случаях большой распространенности процесса (рецидивы или запущенные формы адамантиномы, остеобластокластомы, гемангиомы).
Операцию производят под эндотрахеальный наркозом.
Операция сопровождается довольно значительной кровопотерей, поэтому в ходе операции ее необходимо адекватно восполнить. Кроме того, весьма целесообразно, чтобы основной операции предшествовала перевязка наружной сонной артерии (см. стр. 344).
Положение больного на столе — лежа на спине, голова несколько повернута в сторону, противоположную оперируемой.
Доступ к удаляемой челюсти создают с помощью разреза, который ведут через середину верхней губы вертикально вверх до основания перегородки носа, затем в сторону пораженной челюсти и, огибая крыло носа, вверх до внутреннего угла глаза, далее по нижнему или верхнему веку вдоль ресничного края, отступя от него на 2 мм, до наружного угла глаза. Разрез по нижнему веку проводят тогда, когда содержимое глазницы не подлежит удалению; в противном случае разрезы ведут но верхнему и нижнему веку.
Проведение разреза вдоль ресничного края, предложенное Кюстером [цит. по Toman J., 1964], позволяет предотвратить лимфостаз в нижнем веке, который неизбежен после рассечения тканей по нижнеглазничному краю по Веберу (1898), и послеоперационный рубец почти не заметен.
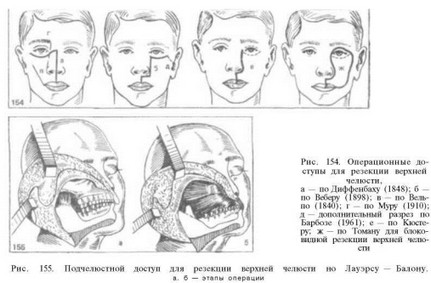
При распространении опухоли из задневнутреннего отдела челюсти в верхний носовой ход, решетчатый лабиринт или во внутренний угол глазницы выгоднее делать разрез по Муру (рис. 154), предложившему после рассечения верхней губы и тканей боковой поверхности носа разрез продолжать вверх по брови.
Если опухоль из передненаружного отдела верхнечелюстной пазухи прорастает бугор верхней челюсти и проникает в подвисочную яму, то разрез верхних покровов и мягких тканей по Кюстеру, доведенный до наружного угла глаза, продолжают до козелка уха [Barbosa, 1961] - это позволяет
широко открыть область височной и подвисочной ям (рис. 154, д).
Если опухоль, распространяясь из переднего наружного и переднего внутреннего отделов пазухи, разрушает лицевую поверхность верхней челюсти и прорастает в мягкие ткани, то показано иссечение пораженного участка кожного покрова вместе с удаляемой челюстью. В этом случае производят «блоковидную» резекцию верхней челюсти. Каждый раз линия рассечения мягких тканей избирается индивидуально — в зависимости от распространения опухоли. Один из вариантов такого разреза представлен на рис. 154, ж. Однако всегда производить подобное шаблонное иссечение всех тканей щеки вместе с верхней губой и нижним веком нецелесообразно.
Л. Р. Балон (1966) считает, что независимо от локализации опухоли резекцию верхней челюсти удобнее всего производить через подчелюстной доступ (рис. 155), предложенный в 1924 г. Лауэрсом. Для этого разрез в подчелюстной области, сделанный для удаления лимфатического аппарата надподъязычной области, соединяют с разрезом, пересекающим нижнюю губу. Рассекают слизистую оболочку преддверия рта. Ткани нижней губы и щеки отделяют от нижней челюсти. Мы считаем, что такой доступ обеспечивает хороший обзор раны при прорастании опухоли в рот и в область подвисочной ямы, но он совершенно неприменим при необходимости удалять решетчатый лабиринт или содержимое глазницы.
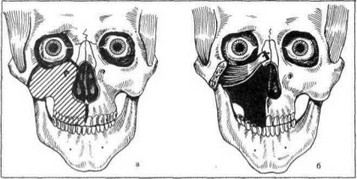
Рис. 156. Замещение дна глазницы височной мышцей по Кенингу. (1900). а — линия рассечения кости при обычной резекции верхней челюсти; б — венечный отросток отсечен и подшит к остатку лобного отростка верхней челюсти; височная мышца, удлиненная за счет рассечения сухожилия, замещает дно глазницы и поддерживает глазное яблоко.
Во избежание излишней кровопотери верхнюю губу рассекают после того, как по обе стороны от разреза (с одной стороны ассистент, а с другой — оперирующий) ее пережмут пальцами у углов рта. Губу рассекают сразу одним движением скальпеля, после чего накладывают зажимы на пересеченные сосуды. Участок разреза от основания перегородки носа и до внутреннего угла глаза также проводят одним движением ножа через всю толщу мягких тканей и сразу же производят гемостаз. При этом наибольшее кровотечение следует ожидать в области внутреннего угла глаза из угловой артерии.
Глубина разреза, проводимого вдоль ресничного края, должна быть такой, чтобы сразу были рассечены кожа и круговая мышца глаза, но подлежащая клетчатка и конъюнктива остались неповрежденными. Для предохранения глазного яблока и большего удобства при проведении разреза в нижний свод конъюнктивального мешка вводят глазной шпатель или лопаточку Буяльского.
Затем рассекают слизистую оболочку преддверия рта от вертикального разреза губы до бугра верхней челюсти и отделяют кожно-жировой щечный лоскут вместе с мимической мускулатурой. Если есть разрушение передней стенки верхнечелюстной пазухи, то этот момент операции обязательно проводят электроножом. Рассечение кожного покрова и мягких тканей, удаленных от опухоли, целесообразнее делать обычным скальпелем, но даже в самых благоприятных случаях щечный кожно-мягкотканный лоскут нельзя отделять от верхней челюсти распатором.
После обнажения передней поверхности верхней челюсти (рис. 156) рассекают скуловую кость косо так, чтобы сохранился латеральный отдел нижнеглазничного края. Но при поражении опухолью задненаружного отдела челюсти и прорастании в височную и подвисочную ямы убирают не только всю латеральную часть нижнеглазничного края, но и скуловую кость, а иногда и содержимое глазницы. Не следует рассекать скуловую кость пилой Джильи. Значительно проще, лучше и быстрее это можно сделать костными кусачками Листона. Предварительно необходимо провести остеотомом борозду в компактном слое кости, которая и определяет линию разлома кости.
После рассечения слизистой оболочки носа по краю носовой вырезки освобождают от мягких тканей лобный отросток верхней челюсти и также
I 93
пересекают его кусачками Листона. Уровень пересечения зависит от локализации опухоли. Так, при поражении злокачественной опухолью задневнутреннего отдела верхней челюсти приходится удалять почти весь лобный отросток, при всех прочих локализациях удается сохранить даже нижневнутреннюю часть края глазницы.
Надкостницу, покрывающую глазничную поверхность тела челюсти, необходимо включать в блок удаляемых тканей. Существовавшее раньше мнение о целесообразности сохранения надкостницы для удержания глазного яблока в анатомически правильном положении ошибочно. Опасность нарушения абластичности в момент отслойки надкостницы значительно больше, чем польза от ее сохранения. Поэтому отделяют содержимое глазницы от надкостницы, а не надкостницу от кости.
Если же опухоль из задневнутреннего и задненаружного отделов верхнечелюстной пазухи прорастает глазничную поверхность тела челюсти и проникает в глазницу, то в блок удаляемых тканей включают глазное яблоко и всю окружающую его клетчатку, при этом надкостницу верхней стенки глазницы сохраняют.
Для того чтобы облегчить в послеоперационном периоде глазное протезирование, очень важно сохранить конъюнктиву. Для этого после рассечения по лимбу роговицы конъюнктиву аккуратно отслаивают от глазного яблока. Образовавшееся круглое отверстие в слизистой оболочке ушивают кетгутом так, чтобы получился линейный рубец, идущий параллельно глазной щели.
Все содержимое глазницы легко отслаивают от верхней и боковых стенок, необходимо лишь осторожно пересечь зрительный нерв и сопровождающие его сосуды. Небольшое кровотечение из поврежденных сосудов легко останавливается тампонадой.
После рассечения скуловой кости и лобного отростка верхняя челюсть еще остается связанной небным отростком с одноименной костью противоположной стороны, сошником, а в заднем отделе — с крыловидными отростками основной кости.
Рассечению небного отростка верхней челюсти предшествуют удаление центрального резца на стороне поражения, рассечение слизистой оболочки нёба, начиная от бугра (необходимо этот разрез соединить с разрезом слизистой оболочки, проведенным в преддверии рта), по границе мягкого и твердого нёба почти до средней линии и далее вперед до лунки удаленного центрального резца. Разрез целесообразнее проводить именно сзади, потому что только в этом случае начинающееся кровотечение не препятствует наблюдению за рассекаемыми тканями. Само рассечение кости производят остеото- мом, которому придают правильное направление — вдоль средней линии.
Для того чтобы момент удаления челюсти прошел быстро, легко и без излишней кровопотери, необходимо отделить ее остеотомом от крыловидных отростков основной кости. Установку рабочей части остеотома на границу между бугром верхней челюсти и крыловидным отростком осуществляют только под контролем пальца, так как осмотреть это место обычно не удается.
После рассечения всех костных креплений удаляемой верхней челюсти нужно максимально отделить от нее прилежащие мягкие ткани в области бугра и крылонебной ямы. Иногда оказывается невозможным обойти опухоль, проникшую в подвисочную и крылонебную ямы, не нарушив принципа абла- стичности. В этом случае целесообразно сделать резекцию ветви нижней челюсти и включить ее в блок удаляемых тканей (по Barbosa, 1961). Таким приемом удается защитить рану от соприкосновения со злокачественной опухолью.
При прорастании опухоли в решетчатый лабиринт нередко приходится умышленно идти на удаление опухоли отдельными кусками, при этом угроза
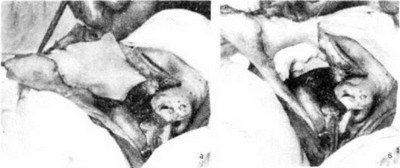
Рис. 157. Послеоперационная рана на внутренней поверхности щеки закрыта кожным трансплантатом, взятым с бедра (а); кожный трансплантат с помощью матрацного шва, проводимого через всю толщу щеки, прижат марлевым валиком к ране (б).
обсеменения раны опухолевыми клетками очень велика. В этих случаях опухоль целесообразнее удалять путем «проваривания» биактивно-биполяр- ным способом диатермии и удалением уже «проваренных» участков опухоли и прилегающих здоровых тканей [Кабаков Б. Д. и др., 1978].
Вывихивание челюсти вместе с подлежащими удалению тканями производят левой рукой, а правой — с помощью ножниц отсекают ткани, которые по каким-либо причинам еще не были отсечены ранее. К этому моменту операции следует хорошо подготовиться (отсечь все костные связи и доступные мягкие ткани) и проводить его быстро. Только четкость действий позволяет избежать излишней кровопотери.
Сразу после удаления челюсти образовавшуюся огромную рану временно тампонируют и проводят тщательный гемостаз. Затем всю раневую поверхность промывают 3 % раствором перекиси водорода. На 5 мин в рану помещают большую салфетку, смоченную 96 % спиртом, для уничтожения опухолевых клеток, которыми могли загрязнить ее в ходе операции. Наиболее близкие к опухоли участки дополнительно подвергают диатермокоагуляции.
Участки раны, обработанные диатермокоагулятором, полезно смазать 5 % раствором перманганата калия — это способствует образованию надежного струпа и препятствует гниению коагулированных тканей. Таким путем ускоряют заживление раны и в значительной степени уменьшают гнилостный запах из полости рта.
В настоящее время считается обязательным завершать операцию проведением первичной пластики, позволяющей в значительной степени уменьшить последствия этого разрушительного оперативного вмешательства.
Во-первых, для предупреждения рубцовой контрактуры медиальной крыловидной мышцы, приводящей к резкому ограничению открывания рта, производят ее пересечение.
Во-вторых, для сохранения бинокулярного зрения, которое нарушается вследствие провисания глазного яблока, височную мышцу отсекают от ветви нижней челюсти вместе с венечным отростком (по Konig, 1900) и превращают в «гамачок», на котором покоится глазное яблоко. Для того чтобы укрепить височную мышцу в нужном положении, рассекают ее сухожилие, расположенное в толщине мышцы, достигая тем самым ее значительного удлинения. Венечный отросток фиксируют к остаткам лобного отростка верхней челюсти кетгутом или полиамидной нитью (рис. 156, б) В дальнейшем мышечные волокна погибают, мышца подвергается рубцовому перерождению, и образуется плотное дно глазницы, надежно удерживающее глазное яблоко в анатомически правильном положении. Тем самым достигается сохранение бинокулярного зрения и уменьшается западение глазничной области.
В-третьих, почти всю послеоперационную рану целесообразно закрыть свободным «расщепленным» кожным трансплантатом (по Пихлеру-Соколову), взятым дерматомом с бедра. Трансплантат должен закрывать рану на всем щечном лоскуте, а также височную мышцу, уложенную вместо дна глазницы, и на ткани подвисочной и крылонебной ям. Нижний край трансплантата фиксируют швами непосредственно к ране слизистой оболочки бывшего преддверия рта (рис. 157, а), а его передний край — отступя от края кожной раны на 7—8 мм. Полоска раневой поверхности остается для фиксации кожно-мышечного лоскута щеки к линии разреза на боковой поверхности носа. Для тех же целей оставляется полоска раневой поверхности шириной 1 —1,5 см в верхних отделах щечного лоскута. В том месте, где трансплантат переходит со щечного лоскута на область подвисочной ямы, его необходимо прижать марлевым валиком, который фиксируют матрацным швом, проводимым через всю толщу щеки (рис. 157, б). Закрытие раны «расщепленным» кожным трансплантатом значительно снижает тяжесть послеоперационного периода за счет уменьшения интоксикации, вдвое сокращает сроки лечения. Уже на третьей неделе после операции больной получает полноценный зубной протез, без которого он не может ни говорить, ни нормально питаться. В значительной степени предупреждается обезображивание лица за счет уменьшения процесса рубцевания.
Только после завершения этих восстановительных мероприятий щечномышечный лоскут укладывают на место и накладывают швы в 2—3 ряда. Рану тампонируют йодоформной марлей и со стороны полости рта прикрывают защитной пластинкой, заранее изготовленной из пластмассы.
В послеоперационном периоде особое внимание следует уделить профилактике пневмонии, уходу за полостью рта и питанию больного.
Уже на следующий день после операции больным рекомендуют садиться в постели, а наиболее сильным — спускать ноги с кровати и даже вставать. На третий день практически все больные могут ходить по палате и совершать небольшие прогулки по клинике. Отказ от строгого постельного режима — это лучшая профилактика послеоперационных легочных осложнений. Этому же способствует проведение дыхательной гимнастики, вибромассажа грудной клетки, которые назначают на 2-й день.
Продукты распада неэпителизированных участков раны, гниения остатков пищи, слюны могут явиться причиной аутоинтоксикации, дают тягостный для больного и окружающих запах. Однако это легко предотвратить, если на следующий день после операции начать систематическое промывание полости рта раствором перманганата калия (1:5000) или фурацилина (1 :5000). Мы рекомендуем больному делать промывания ежечасно, но это не снимает обязанности с лечащего врача осуществлять ежедневную механическую очистку защитной пластинки и промывание полости рта 3 % раствором перекиси водорода и другими дезинфицирующими растворами.
После операции всегда имеют место резкие боли при глотании, затрудняющие кормление больных в первые 3—4 дня, поэтому кормить больных приходится из поильника полужидкой пищей. Пища должна быть высококалорийной, содержать много витаминов и соответствовать вкусам больного. Совсем жидкую пищу (например, чай) больные проглатывают труднее, чем полужидкую.
Обычно смену тампона целесообразно производить на 6—8-й день после операции. Этот срок обеспечивает достаточно надежное приживление кожного трансплантата. Дольше этого срока удерживать тампон нельзя, так как он, несмотря на самый тщательный уход, постепенно пропитывается продуктами распада пищи, слюны и гнилостный запах из полости рта делается очень сильным.
Нередко в послеоперационном периоде у больных появляются тошнота и рвота, связанные с индивидуальной непереносимостью йодоформа. В этих случаях перевязку делают не на 6—8-й день, а раньше и заменяют йодоформный тампон на ксероформный или марлевый, посыпанный порошком стрептоцида. Удалять тампон ранее 6-дневного срока следует с большой осторожностью, чтобы не отслоить кожный трансплантат.
Во время перевязки рану тщательно промывают перекисью водорода (2 — 3 % раствором) или раствором перманганата калия (1:5000). Стенки полости высушивают и вновь покрывают стерильными тампонами. Следующую перевязку производят через 2—3 дня. К концу второй недели можно прекратить тампонирование раны. Это позволит больному самостоятельно делать промывание раны, обеспечит лучшие гигиенические условия полости рта и создаст более благоприятные условия для скорейшего заживления раны. В течение последующих 4—5 дней необходимо изготовить зубной протез с обтуратором. В это же время можно начинать послеоперационный курс лучевой терапии.
По данным Н. В. Склифосовского (1875), смертность после резекции верхней челюсти в прошлом веке составляла 29 %, а среди лиц 40-летнего возраста достигала 60 %. Только благодаря современным средствам обезболивания, рациональной подготовке больного к операции, возмещению кровопотери, применению первичной пластики стало возможным сделать эту операцию практически безопасной. В последние годы на 100 оперативных вмешательств мы не наблюдали ни одного смертельного исхода.
Частичная резекция верхней челюсти не может быть отнесена к операциям, которые имеют заранее определенную схему. Ее объем и оперативная тактика определяются строго индивидуально. Так, при эпулиде, растущем из краевого пародонта, .производят блоковидную резекцию небольшого участка луночкового отростка вместе с зубом. В то же время при злокачественной опухоли альвеолярного отростка (без видимого прорастания опухоли в полость) производят удаление значительной части альвеолярного отростка и части небного отростка с неизбежным вскрытием пазухи.
Большое разнообразие объема и характера вариантов в частичной резекции верхней челюсти не позволяет дать описание типичной схемы операции. Мы приводим здесь основные принципы, которые должны соблюдаться при этом.
Выбор метода обезболивания должен быть строго индивидуален. При операциях небольшого объема достаточна проводниковая, а иногда и инфиль- трационная анестезия. Но при частичной резекции, проводимой по поводу злокачественных опухолей или равных им по объему операций по поводу доброкачественных опухолей, безусловно показан эндотрахеальный наркоз. При этом исключается опасность реплантации опухолевых клеток, вполне возможная при инфильтрации тканей новокаином.
Операционный доступ, как правило, внутриротовой, без дополнительных разрезов.
Если операция проводится не по поводу злокачественной опухоли, то всегда следует стремиться не вскрывать пазуху. Если же это произойдет, то путем мобилизации и перемещения окружающей дефект слизистой оболочки полости рта необходимо достичь надежного перекрытия образовавшегося отверстия (см. гл. 11).
В порядке подготовки к операции всегда желательно изготовить защитную пластинку, с помощью которой удается прижать к ране йодоформную марлю и защитить линии швов. Если предполагается вскрытие верхнечелюстной пазухи, то изготовление такой пластинки обязательно.
Если при вскрытии пазухи после удаления значительных участков альвеолярного отростка удается ее изолировать от ротовой полости, то показано наложение соустья в нижний носовой ход, как это было описано выше (см. стр. 190). Это позволяет ввести в пазуху тампон и, следовательно, защитить на некоторое время не очень надежную линию швов, разобщающую две полости. Заживление послеоперационной раны протекает в таких условиях несомненно лучше.
Кроме того, наложением соустья предупреждается в послеоперационном периоде развитие гайморита.
Полная резекция верхней челюсти. Операция показана при злокачественных опухолях верхней челюсти, но может возникнуть необходимость в удалении всей верхней челюсти и при доброкачественных опухолях в случаях большой распространенности процесса (рецидивы или запущенные формы адамантиномы, остеобластокластомы, гемангиомы).
Операцию производят под эндотрахеальный наркозом.
Операция сопровождается довольно значительной кровопотерей, поэтому в ходе операции ее необходимо адекватно восполнить. Кроме того, весьма целесообразно, чтобы основной операции предшествовала перевязка наружной сонной артерии (см. стр. 344).
Положение больного на столе — лежа на спине, голова несколько повернута в сторону, противоположную оперируемой.
Доступ к удаляемой челюсти создают с помощью разреза, который ведут через середину верхней губы вертикально вверх до основания перегородки носа, затем в сторону пораженной челюсти и, огибая крыло носа, вверх до внутреннего угла глаза, далее по нижнему или верхнему веку вдоль ресничного края, отступя от него на 2 мм, до наружного угла глаза. Разрез по нижнему веку проводят тогда, когда содержимое глазницы не подлежит удалению; в противном случае разрезы ведут но верхнему и нижнему веку.
Проведение разреза вдоль ресничного края, предложенное Кюстером [цит. по Toman J., 1964], позволяет предотвратить лимфостаз в нижнем веке, который неизбежен после рассечения тканей по нижнеглазничному краю по Веберу (1898), и послеоперационный рубец почти не заметен.

При распространении опухоли из задневнутреннего отдела челюсти в верхний носовой ход, решетчатый лабиринт или во внутренний угол глазницы выгоднее делать разрез по Муру (рис. 154), предложившему после рассечения верхней губы и тканей боковой поверхности носа разрез продолжать вверх по брови.
Если опухоль из передненаружного отдела верхнечелюстной пазухи прорастает бугор верхней челюсти и проникает в подвисочную яму, то разрез верхних покровов и мягких тканей по Кюстеру, доведенный до наружного угла глаза, продолжают до козелка уха [Barbosa, 1961] - это позволяет
широко открыть область височной и подвисочной ям (рис. 154, д).
Если опухоль, распространяясь из переднего наружного и переднего внутреннего отделов пазухи, разрушает лицевую поверхность верхней челюсти и прорастает в мягкие ткани, то показано иссечение пораженного участка кожного покрова вместе с удаляемой челюстью. В этом случае производят «блоковидную» резекцию верхней челюсти. Каждый раз линия рассечения мягких тканей избирается индивидуально — в зависимости от распространения опухоли. Один из вариантов такого разреза представлен на рис. 154, ж. Однако всегда производить подобное шаблонное иссечение всех тканей щеки вместе с верхней губой и нижним веком нецелесообразно.
Л. Р. Балон (1966) считает, что независимо от локализации опухоли резекцию верхней челюсти удобнее всего производить через подчелюстной доступ (рис. 155), предложенный в 1924 г. Лауэрсом. Для этого разрез в подчелюстной области, сделанный для удаления лимфатического аппарата надподъязычной области, соединяют с разрезом, пересекающим нижнюю губу. Рассекают слизистую оболочку преддверия рта. Ткани нижней губы и щеки отделяют от нижней челюсти. Мы считаем, что такой доступ обеспечивает хороший обзор раны при прорастании опухоли в рот и в область подвисочной ямы, но он совершенно неприменим при необходимости удалять решетчатый лабиринт или содержимое глазницы.

Рис. 156. Замещение дна глазницы височной мышцей по Кенингу. (1900). а — линия рассечения кости при обычной резекции верхней челюсти; б — венечный отросток отсечен и подшит к остатку лобного отростка верхней челюсти; височная мышца, удлиненная за счет рассечения сухожилия, замещает дно глазницы и поддерживает глазное яблоко.
Во избежание излишней кровопотери верхнюю губу рассекают после того, как по обе стороны от разреза (с одной стороны ассистент, а с другой — оперирующий) ее пережмут пальцами у углов рта. Губу рассекают сразу одним движением скальпеля, после чего накладывают зажимы на пересеченные сосуды. Участок разреза от основания перегородки носа и до внутреннего угла глаза также проводят одним движением ножа через всю толщу мягких тканей и сразу же производят гемостаз. При этом наибольшее кровотечение следует ожидать в области внутреннего угла глаза из угловой артерии.
Глубина разреза, проводимого вдоль ресничного края, должна быть такой, чтобы сразу были рассечены кожа и круговая мышца глаза, но подлежащая клетчатка и конъюнктива остались неповрежденными. Для предохранения глазного яблока и большего удобства при проведении разреза в нижний свод конъюнктивального мешка вводят глазной шпатель или лопаточку Буяльского.
Затем рассекают слизистую оболочку преддверия рта от вертикального разреза губы до бугра верхней челюсти и отделяют кожно-жировой щечный лоскут вместе с мимической мускулатурой. Если есть разрушение передней стенки верхнечелюстной пазухи, то этот момент операции обязательно проводят электроножом. Рассечение кожного покрова и мягких тканей, удаленных от опухоли, целесообразнее делать обычным скальпелем, но даже в самых благоприятных случаях щечный кожно-мягкотканный лоскут нельзя отделять от верхней челюсти распатором.
После обнажения передней поверхности верхней челюсти (рис. 156) рассекают скуловую кость косо так, чтобы сохранился латеральный отдел нижнеглазничного края. Но при поражении опухолью задненаружного отдела челюсти и прорастании в височную и подвисочную ямы убирают не только всю латеральную часть нижнеглазничного края, но и скуловую кость, а иногда и содержимое глазницы. Не следует рассекать скуловую кость пилой Джильи. Значительно проще, лучше и быстрее это можно сделать костными кусачками Листона. Предварительно необходимо провести остеотомом борозду в компактном слое кости, которая и определяет линию разлома кости.
После рассечения слизистой оболочки носа по краю носовой вырезки освобождают от мягких тканей лобный отросток верхней челюсти и также
I 93
пересекают его кусачками Листона. Уровень пересечения зависит от локализации опухоли. Так, при поражении злокачественной опухолью задневнутреннего отдела верхней челюсти приходится удалять почти весь лобный отросток, при всех прочих локализациях удается сохранить даже нижневнутреннюю часть края глазницы.
Надкостницу, покрывающую глазничную поверхность тела челюсти, необходимо включать в блок удаляемых тканей. Существовавшее раньше мнение о целесообразности сохранения надкостницы для удержания глазного яблока в анатомически правильном положении ошибочно. Опасность нарушения абластичности в момент отслойки надкостницы значительно больше, чем польза от ее сохранения. Поэтому отделяют содержимое глазницы от надкостницы, а не надкостницу от кости.
Если же опухоль из задневнутреннего и задненаружного отделов верхнечелюстной пазухи прорастает глазничную поверхность тела челюсти и проникает в глазницу, то в блок удаляемых тканей включают глазное яблоко и всю окружающую его клетчатку, при этом надкостницу верхней стенки глазницы сохраняют.
Для того чтобы облегчить в послеоперационном периоде глазное протезирование, очень важно сохранить конъюнктиву. Для этого после рассечения по лимбу роговицы конъюнктиву аккуратно отслаивают от глазного яблока. Образовавшееся круглое отверстие в слизистой оболочке ушивают кетгутом так, чтобы получился линейный рубец, идущий параллельно глазной щели.
Все содержимое глазницы легко отслаивают от верхней и боковых стенок, необходимо лишь осторожно пересечь зрительный нерв и сопровождающие его сосуды. Небольшое кровотечение из поврежденных сосудов легко останавливается тампонадой.
После рассечения скуловой кости и лобного отростка верхняя челюсть еще остается связанной небным отростком с одноименной костью противоположной стороны, сошником, а в заднем отделе — с крыловидными отростками основной кости.
Рассечению небного отростка верхней челюсти предшествуют удаление центрального резца на стороне поражения, рассечение слизистой оболочки нёба, начиная от бугра (необходимо этот разрез соединить с разрезом слизистой оболочки, проведенным в преддверии рта), по границе мягкого и твердого нёба почти до средней линии и далее вперед до лунки удаленного центрального резца. Разрез целесообразнее проводить именно сзади, потому что только в этом случае начинающееся кровотечение не препятствует наблюдению за рассекаемыми тканями. Само рассечение кости производят остеото- мом, которому придают правильное направление — вдоль средней линии.
Для того чтобы момент удаления челюсти прошел быстро, легко и без излишней кровопотери, необходимо отделить ее остеотомом от крыловидных отростков основной кости. Установку рабочей части остеотома на границу между бугром верхней челюсти и крыловидным отростком осуществляют только под контролем пальца, так как осмотреть это место обычно не удается.
После рассечения всех костных креплений удаляемой верхней челюсти нужно максимально отделить от нее прилежащие мягкие ткани в области бугра и крылонебной ямы. Иногда оказывается невозможным обойти опухоль, проникшую в подвисочную и крылонебную ямы, не нарушив принципа абла- стичности. В этом случае целесообразно сделать резекцию ветви нижней челюсти и включить ее в блок удаляемых тканей (по Barbosa, 1961). Таким приемом удается защитить рану от соприкосновения со злокачественной опухолью.
При прорастании опухоли в решетчатый лабиринт нередко приходится умышленно идти на удаление опухоли отдельными кусками, при этом угроза

Рис. 157. Послеоперационная рана на внутренней поверхности щеки закрыта кожным трансплантатом, взятым с бедра (а); кожный трансплантат с помощью матрацного шва, проводимого через всю толщу щеки, прижат марлевым валиком к ране (б).
обсеменения раны опухолевыми клетками очень велика. В этих случаях опухоль целесообразнее удалять путем «проваривания» биактивно-биполяр- ным способом диатермии и удалением уже «проваренных» участков опухоли и прилегающих здоровых тканей [Кабаков Б. Д. и др., 1978].
Вывихивание челюсти вместе с подлежащими удалению тканями производят левой рукой, а правой — с помощью ножниц отсекают ткани, которые по каким-либо причинам еще не были отсечены ранее. К этому моменту операции следует хорошо подготовиться (отсечь все костные связи и доступные мягкие ткани) и проводить его быстро. Только четкость действий позволяет избежать излишней кровопотери.
Сразу после удаления челюсти образовавшуюся огромную рану временно тампонируют и проводят тщательный гемостаз. Затем всю раневую поверхность промывают 3 % раствором перекиси водорода. На 5 мин в рану помещают большую салфетку, смоченную 96 % спиртом, для уничтожения опухолевых клеток, которыми могли загрязнить ее в ходе операции. Наиболее близкие к опухоли участки дополнительно подвергают диатермокоагуляции.
Участки раны, обработанные диатермокоагулятором, полезно смазать 5 % раствором перманганата калия — это способствует образованию надежного струпа и препятствует гниению коагулированных тканей. Таким путем ускоряют заживление раны и в значительной степени уменьшают гнилостный запах из полости рта.
В настоящее время считается обязательным завершать операцию проведением первичной пластики, позволяющей в значительной степени уменьшить последствия этого разрушительного оперативного вмешательства.
Во-первых, для предупреждения рубцовой контрактуры медиальной крыловидной мышцы, приводящей к резкому ограничению открывания рта, производят ее пересечение.
Во-вторых, для сохранения бинокулярного зрения, которое нарушается вследствие провисания глазного яблока, височную мышцу отсекают от ветви нижней челюсти вместе с венечным отростком (по Konig, 1900) и превращают в «гамачок», на котором покоится глазное яблоко. Для того чтобы укрепить височную мышцу в нужном положении, рассекают ее сухожилие, расположенное в толщине мышцы, достигая тем самым ее значительного удлинения. Венечный отросток фиксируют к остаткам лобного отростка верхней челюсти кетгутом или полиамидной нитью (рис. 156, б) В дальнейшем мышечные волокна погибают, мышца подвергается рубцовому перерождению, и образуется плотное дно глазницы, надежно удерживающее глазное яблоко в анатомически правильном положении. Тем самым достигается сохранение бинокулярного зрения и уменьшается западение глазничной области.
В-третьих, почти всю послеоперационную рану целесообразно закрыть свободным «расщепленным» кожным трансплантатом (по Пихлеру-Соколову), взятым дерматомом с бедра. Трансплантат должен закрывать рану на всем щечном лоскуте, а также височную мышцу, уложенную вместо дна глазницы, и на ткани подвисочной и крылонебной ям. Нижний край трансплантата фиксируют швами непосредственно к ране слизистой оболочки бывшего преддверия рта (рис. 157, а), а его передний край — отступя от края кожной раны на 7—8 мм. Полоска раневой поверхности остается для фиксации кожно-мышечного лоскута щеки к линии разреза на боковой поверхности носа. Для тех же целей оставляется полоска раневой поверхности шириной 1 —1,5 см в верхних отделах щечного лоскута. В том месте, где трансплантат переходит со щечного лоскута на область подвисочной ямы, его необходимо прижать марлевым валиком, который фиксируют матрацным швом, проводимым через всю толщу щеки (рис. 157, б). Закрытие раны «расщепленным» кожным трансплантатом значительно снижает тяжесть послеоперационного периода за счет уменьшения интоксикации, вдвое сокращает сроки лечения. Уже на третьей неделе после операции больной получает полноценный зубной протез, без которого он не может ни говорить, ни нормально питаться. В значительной степени предупреждается обезображивание лица за счет уменьшения процесса рубцевания.
Только после завершения этих восстановительных мероприятий щечномышечный лоскут укладывают на место и накладывают швы в 2—3 ряда. Рану тампонируют йодоформной марлей и со стороны полости рта прикрывают защитной пластинкой, заранее изготовленной из пластмассы.
В послеоперационном периоде особое внимание следует уделить профилактике пневмонии, уходу за полостью рта и питанию больного.
Уже на следующий день после операции больным рекомендуют садиться в постели, а наиболее сильным — спускать ноги с кровати и даже вставать. На третий день практически все больные могут ходить по палате и совершать небольшие прогулки по клинике. Отказ от строгого постельного режима — это лучшая профилактика послеоперационных легочных осложнений. Этому же способствует проведение дыхательной гимнастики, вибромассажа грудной клетки, которые назначают на 2-й день.
Продукты распада неэпителизированных участков раны, гниения остатков пищи, слюны могут явиться причиной аутоинтоксикации, дают тягостный для больного и окружающих запах. Однако это легко предотвратить, если на следующий день после операции начать систематическое промывание полости рта раствором перманганата калия (1:5000) или фурацилина (1 :5000). Мы рекомендуем больному делать промывания ежечасно, но это не снимает обязанности с лечащего врача осуществлять ежедневную механическую очистку защитной пластинки и промывание полости рта 3 % раствором перекиси водорода и другими дезинфицирующими растворами.
После операции всегда имеют место резкие боли при глотании, затрудняющие кормление больных в первые 3—4 дня, поэтому кормить больных приходится из поильника полужидкой пищей. Пища должна быть высококалорийной, содержать много витаминов и соответствовать вкусам больного. Совсем жидкую пищу (например, чай) больные проглатывают труднее, чем полужидкую.
Обычно смену тампона целесообразно производить на 6—8-й день после операции. Этот срок обеспечивает достаточно надежное приживление кожного трансплантата. Дольше этого срока удерживать тампон нельзя, так как он, несмотря на самый тщательный уход, постепенно пропитывается продуктами распада пищи, слюны и гнилостный запах из полости рта делается очень сильным.
Нередко в послеоперационном периоде у больных появляются тошнота и рвота, связанные с индивидуальной непереносимостью йодоформа. В этих случаях перевязку делают не на 6—8-й день, а раньше и заменяют йодоформный тампон на ксероформный или марлевый, посыпанный порошком стрептоцида. Удалять тампон ранее 6-дневного срока следует с большой осторожностью, чтобы не отслоить кожный трансплантат.
Во время перевязки рану тщательно промывают перекисью водорода (2 — 3 % раствором) или раствором перманганата калия (1:5000). Стенки полости высушивают и вновь покрывают стерильными тампонами. Следующую перевязку производят через 2—3 дня. К концу второй недели можно прекратить тампонирование раны. Это позволит больному самостоятельно делать промывание раны, обеспечит лучшие гигиенические условия полости рта и создаст более благоприятные условия для скорейшего заживления раны. В течение последующих 4—5 дней необходимо изготовить зубной протез с обтуратором. В это же время можно начинать послеоперационный курс лучевой терапии.
По данным Н. В. Склифосовского (1875), смертность после резекции верхней челюсти в прошлом веке составляла 29 %, а среди лиц 40-летнего возраста достигала 60 %. Только благодаря современным средствам обезболивания, рациональной подготовке больного к операции, возмещению кровопотери, применению первичной пластики стало возможным сделать эту операцию практически безопасной. В последние годы на 100 оперативных вмешательств мы не наблюдали ни одного смертельного исхода.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985