СВОБОДНАЯ ПЕРЕСАДКА ЖИРА НА СЛОЕ ДЕРМЫ (ДЕРМОЖИРОВАЯ ПЛАСТИКА)
Дерможировая пластика — свободная пересадка жировой клетчатки со слоем дермы — в настоящее время нашла широкое применение как способ восстановления контуров лица.
Аспекты биологии аутотрансплантации жировой клетчатки уже давно привлекают внимание пластических хирургов [EitnerE., 1929; Figi F. A., 1931; Peer L. A., 1959; Burian F., 1961]. В нашей клинике этот вопрос изучался В. Ф. Чернышом (1975). Все авторы показывают, что пересадка жира на слое дермы вполне заслуживает внимания как способ аутотрансплантации и может быть эффективно использована для устранения контурных дефектов.
Свободная пересадка дерможировых трансплантатов дает лучшие результаты, чем трансплантация жировой клетчатки на фасции. В дерможировых трансплантатах в процессе перестройки происходит меньшая потеря массы жира, чем в фасциально-жировых и жировых трансплантатах. Это происходит вследствие густо развитой дермальнои сосудистой сети, которая быстрее восстанавливает сосудистые связи с воспринимающим ложем, что, в свою очередь, обеспечивает быстрое восстановление кровоснабжения прилежащей жировой клетчатки. Сдерживающим фактором длительное время было наличие в глубоких слоях кожи ее придатков — волосяных луковиц, потовых и сальных желез, которые могут быть источником образования эпидермальных кист. В эксперименте и на клиническом материале А. К. Агеев, В. Ф. Черныш (1975) показали, что эпидермальные кисты на месте волосяных фолликулов со временем рассасываются, атеромы и кисты из сальных и потовых желез не образуются совсем, а жировая клетчатка дерможировых трансплантатов подвергается лишь частичному рассасыванию с замещением фиброзной тканью по периферии, где она была повреждена во время взятия.
Свободная дерможировая пластика показана при различных дефектах и деформациях, сопровождающихся западением отдельных участков лица, связанным с липодистрофией, гемиатрофией, травмой, удалением опухолей, врожденными пороками, с недоразвитием той или иной части лица и т. п.
Техника операции. Разрезы для образования ложа для трансплантата производят в поднижнечелюстной, околоушной, височной областях в зависимости от зоны западения, т. е. в местах, где операционный рубец будет меньше всего виден. По вышеописанному методу формируют и туго тампонируют раневой карман. В качестве донорских мест мы используем переднюю и наружную поверхность бедра, .область бедренно-ягодичной складки. Это выгодно с косметической точки зрения, а главное — в этих участках жировая клетчатка отличается мелкодольчатостью и наличием более развитой соединительно-тканной стромы, что способствует меньшему рассасыванию трансплантата.
Эпидермальный слой с донорского участка удаляется дерматомом (на бедре) или скальпелем (в зоне бедренно-ягодичной складки). Если берут большие дерможировые трансплантаты и донорскую рану не удается закрыть путем сближения краев, то на нее укладывают снятый эпидермальный кожный лоскут и плотно фиксируют его к краям и дну раны. Во время закрытия донорской раны дерможировой трансплантат помещают в сосуд с растворами антибиотиков. Если на этом этапе будут работать две хирургические бригады, то одна закрывает донорскую рану, а вторая .готовит и размещает трансплантат в воспринимающей ране.
Обработка трансплантата заключается в придании ему формы дефекта с покатыми краями, при этом на лигатурах из толстой полиамидной нити (0,5—0,7 мм) его растягивают до первоначальной величины и на выпрямленных больших хирургических иглах со слегка загнутым острием лигатуры выводят в самых глубоких углах воспринимающей раны на поверхность кожи. После того как все лигатуры выведены наружу, трансплантат втягивают в раневой карман и фиксируют на валиках из йодоформной марли в растянутом положении. В местах, доступных через кожный разрез, его можно дополнительно фиксировать погружными кетгутовыми швами.
В последнее время мы стали перфорировать дермальный слой трансплантата. Скальпелем дерму трансплантата перфорируют в шахматном порядке частыми насечками (М. Г. Мамонов). Это способствует большему растяжению трансплантата и препятствует сокращению дермального слоя. Кроме того, через перфоративные отверстия ткани из глубины раны быстрее прорастают в клетчатку, фиксируя трансплантат в приданном ему положении.
Кожную рану зашивают в два слоя (кетгутом — жировую клетчатку и полиамидной нитью — кожу). Дренаж вводят на 48 ч, причем не глубже, чем между кожей и подкожной жировой клетчаткой. Непосредственно к трансплантату дренаж вводить не следует во избежание попадания инфекции в зону трансплантации, что особенно опасно.
Объем жировой клетчатки берется значительно больше, чем требуется для достижения хорошего косметического результата сразу после операции (рис. 62). Если в течение 1 — l'/2 лет трансплантат остается в разменах, превышающих необходимый, то можно повторной операцией удалить избытки
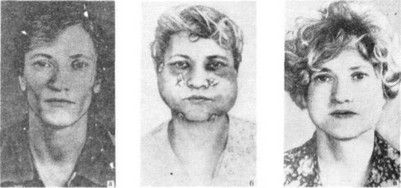
Рис. 62. Больная с липодистрофией лица,
а — до операции; б — на 3-й лень после двусторонней дерможировой пластики; в — через 1 !Д года после
операции
жировой клетчатки. После операции в течение 10—15 дней мы рекомендуем давящую повязку: во-первых, для предупреждения образования гематомы вокруг трансплантата; во-вторых, такая повязка удерживает пересаженный жир в распластанном положении до его приживления; в-третьих, препятствует образованию сером и жирового детрита.
В качестве корригирующих операций, кроме иссечения избытка жировой клетчатки, иногда требуется и иссечение избытка кожи, что осуществляется по методике типичной операции устранения морщин лица.
Источник: ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА, «КЛИНИЧЕСКАЯ ОПЕРАТИВНАЯ ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ» 1985
А так же в разделе «СВОБОДНАЯ ПЕРЕСАДКА ЖИРА НА СЛОЕ ДЕРМЫ (ДЕРМОЖИРОВАЯ ПЛАСТИКА) »
- ПЛАСТИКА МЕСТНЫМИ ТКАНЯМИ
- ПЛАСТИКА ВСТРЕЧНЫМИ ТРЕУГОЛЬНЫМИ ЛОСКУТАМИ
- ПЛАСТИКА ЛОСКУТОМ НА ОДНОЙ НОЖКЕ
- ПЛАСТИКА ЛОСКУТАМИ ИЗ СОСЕДНИХ УЧАСТКОВ, ПЕРЕМЕЩАЕМЫМИ ПУТЕМ СКОЛЬЖЕНИЯ И РОТАЦИИ
- СВОБОДНАЯ ПЕРЕСАДКА КОЖИ НА ЛИЦО
- ТЕХНИКА ВЗЯТИЯ КОЖНОГО ТРАНСПЛАНТАТА ПРИ ПОМОЩИ СКАЛЬПЕЛЯ
- ТЕХНИКА ВЗЯТИЯ КОЖНОГО ТРАНСПЛАНТАТА ПРИ ПОМОЩИ ДЕРМАТОМА
- ВЗЯТИЕ СВОБОДНЫХ ТРАНСПЛАНТАТОВ ФАСЦИИ И ЖИРОВОЙ КЛЕТЧАТКИ
- ПЛАСТИКА ФИЛАТОВСКИМ СТЕБЛЕМ
- СПОСОБЫ ИСПОЛЬЗОВАНИЯ ФИЛАТОВСКОГО СТЕБЛЯ НА ЛИЦЕ
- УСТРАНЕНИЕ МОРЩИН ЛИЦА
- ДЕРМАБРАЗИЯ
- Глава 5 КОНТУРНАЯ ПЛАСТИКА
- ПЛАСТИКА КОНТУРНЫХ ДЕФЕКТОВ ЛИЦА ФИЛАТОВСКИМ СТЕБЛЕМ
- СВОБОДНАЯ ПЕРЕСАДКА ЖИРА
- КОНТУРНАЯ ПЛАСТИКА ХРЯЩОМ
- КОНТУРНАЯ ПЛАСТИКА ВКЛАДЫШАМИ ИЗ ПЛАСТМАССЫ