ГЛАВА 7 Классификация воспалительных заболеваний лица и шеи
Среди воспалительных заболеваний тканей челюстно-лицевой области и шеи наибольшее значение имеют одонтогенные процессы. Длительное время стоматологи и хирурги различных школ трактовали эти заболевания по-разному.
Нередко мнения авторов основывались лишь на собственных гипотетических, нередко ошибочных, точках зрения или на не всегда обоснованной точке зрения предшественников, а не на экспериментальных и клинических исследованиях. Вследствие этого многие из рассматриваемых положений имеют только исторический интерес. С другой стороны, отсутствие общепринятой классификации приводило к гипердиагностике (одни и те же заболевания обозначали рахличными терминами), что служило причиной ошибочного подхода к лечению одонтогенных воспалительных заболеваний.
Часть авторов, расценивая перифокальные процессы в костной ткани при периодонтитах как самостоятельное заболевание, относили их к остеомиелитам. Они рассматривали лишь условно или не выделяли вообще такие нозологические формы, как периодонтит и периостит. Другие авторы, расценивая воспалительные реакции без гнойно-некротических изменений в губчатом веществе челюсти при периодонтитах как перифокальные, выделяют периодонтиты, периоститы и остеомиелиты челюсти как самостоятельные нозологические формы. По мнению В.В. Паникаровского, А.С. Григорьяна (1973), такие разногласия представителей двух направлений возникли потому, что они по-разному интерпретировали натологичес- кие состояния тканевого субстрата, относящиеся к двум различным категориям (патологический процесс и болезнь).
Патологический процесс следует рассматривать как комплекс перифокальных серозно-экссудативных реакций, развивающихся в кости при периодонтите, без ухудшения общего состояния пациента.
В.В. Паникаровский и соавт. (1973) квалифицируют такое состояние как транзиторную форму острого остита, подчеркивая тем самым преходящий, обратимый характер воспалительных реакций в костной ткани: «с агравацией острого транзиторного остита, что проявляется резким усилением лейкоцитарной инфильтрации в костномозговых пространствах, процесс может перейти в другую форму острого остита — острый гнойный остеомиелит».
Не все авторы разделяют правомерность выделения остита (негнойного поражения кости). Остит особенно часто наблюдают у детей.
Наши многолетние клинические наблюдения, а также данные
В.В.Рогинского (1998) свидетельствуют о необходимости выделения острого остита — формы одонтогенного воспалительного процесса. Остит челюсти как нозологическая форма включен в МКБ-10 (1995).
Остеомиелит челюсти характеризуется значительным возрастанием плотности гнойной инфильтрации, гибелью остеоцитов и развитием картины остеонекроза. Указанные проявления относят к симптомокомплексу, характерному для острой стадии гнойного остеомиелита.
Такое качественно новое состояние, выражающееся в местных клинических проявлениях и общих реакциях всего организма, имеет все необходимые компоненты для того, чтобы определить его как болезнь (в данном случае как одонтогенный остеомиелит челюсти).
Систематизация костных воспалительных процессов, разработанная В.В. Паникаровским и А.С. Григорьяном (1975), приведена на рис. 7-1. На этой схеме представлены варианты перехода одной формы воспаления в другую и варианты вовлечения в воспалительный процесс мягких тканей.
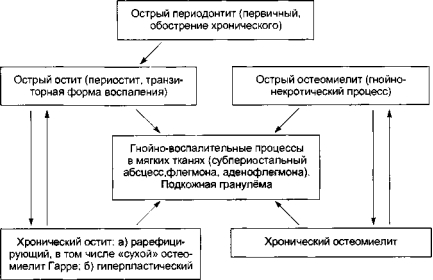
Рис. 7-1. Развитие одонтогенных воспалительных процессов.
Мы не будем подробно вдаваться в сущность полемики о классификации и номенклатуре острых периодонтитов, периоститов и остеомиелитов, которой раньше отводилось слишком много места в учебниках, руководствах и периодической печати. Основываясь на современных представлениях, мы предлагаем классификацию воспалительных заболеваний челюстно-лицевой области и шеи, в основу которой положены клинико-морфологические принципы, разработанные А.И. Евдокимовым и Г.А. Васильевым (табл. 7-1).
Обоснование и детализация классификации даны в соответствующих главах при рассмотрении нозологических форм одонтогенных и неодонтогенных воспалительных процессов. Такой же точки зрения придерживается Т.Г. Робустова (2000).
Дискуссии о необходимости выделения периодонтитов, периоститов и остеомиелитов челюстей, вероятно, закончились. Тем более что МКБ-10 и адаптированная к стоматологии МКБ-С [Всемирная Организация Здравоохранения (ВОЗ), Женева, 1997] среди болез-
|
Источник и характер инфекции |
Заболевание |
Форма заболевания |
|
|
1 |
2 |
3 |
4 |
|
Одонтогенный и стоматогенный |
Периодонтит |
Острый: серозный, гнойный Хронический в стадии обострения |
Хронический: фиброзный, гранулирующий, гранулематозный |
|
|
Периостит челюсти |
Острый: серозный, гнойный |
Хронический (простой, оссифи- цирующий) |
|
|
Остит челюсти |
Острый (реактив- но-транзиторная форма) |
Хронический: рарефицирующий, гиперпластический |
|
|
Остеомиелит челюсти |
Острая стадия Подострая стадия |
Хроническая стадия Первично хронический |
|
|
Абсцесс и флегмона |
Острая стадия |
Подострая стадия |
|
|
Воспалительный инфильтрат |
Острая стадия |
Подострая стадия |
|
|
Лимфаденит неспецифический |
Острый |
Хронический |
|
|
Синусит верхней челюсти |
Острый |
Хронический |
|
|
Перикоронит |
Острый |
Хронический |
|
Неодонтогенный |
Фурункул и карбункул лица |
Острая стадия |
Подострая стадия |
|
|
Гематогенный остеомиелит |
Острая стадия |
Хроническая стадия |
|
|
Нагноившаяся гематома |
Острая стадия |
Хроническая стадия |
|
|
Абсцесс, флегмона, возникшие в результате нагноения гематомы |
Острая стадия |
Хроническая стадия |
|
|
Воспалительный инфильтрат |
Острая стадия |
Подострая стадия |
|
1 |
2 |
3 |
4 |
|
|
Нагноение костной раны при переломе нижней челюсти |
Острая стадия |
|
|
|
Травматический остеомиелит |
Острая стадия |
Хроническая стадия |
|
|
Сиал аденит эпидемический |
Острая стадия |
Хроническая стадия |
|
|
Сиаладенит бактериальный |
Острая стадия |
Хроническая стадия |
|
|
Височно-нижнечелюстной артрит |
Острая стадия |
Подострая стадия |
|
|
Лимфаденит |
Острый |
Хронический |
|
Специфическая инфекция |
Актиномикоз Туберкулез Сифилис |
|
|
ней пищеварительного тракта выделяют болезни пульпы и периапикальных тканей (острый, хронический, верхушечный периодонтит), болезни челюстей (остеит, периостит, остеомиелит челюсти).
В настоящее время представления стоматологов Ленинградской школы о дифференциации одонтогенных воспалительных процессов на периодонтиты, периоститы и остеомиелиты постепенно приближаются к современному пониманию этого вопроса.
Г.А. Хацкевич и соавт. (1989) сообщают, что в 1977 г. у 87,3% больных, получивших освобождение от работы по поводу одонтогенного воспалительного процесса, был диагностирован остеомиелит, у 4% — периодонтит, у 4,1% — периостит. Через 5 лет понимание структуры заболеваемости изменилось: удельный вес больных с остеомиелитом челюсти сократился до 16,5%, а с периоститом возрос до 78,9%.
Проблемной комиссией по хирургической стоматологии и обезболиванию Межведомственного научного совета по стоматологии предложена классификация острых одонтогенных воспалительных заболеваний челюстно-лицевой области, учитывающая не только нозологию заболеваний, но и их осложнения (табл. 7-2).

Выделение в вышеизложенных классификациях термина «воспалительный инфильтрат» вполне обоснованно.
В некоторых зарубежных изданиях чаще применяют термин «целлюлит», который включен в МКБ-С (1997).
Воспалительный инфильтрат (целлюлит) — диффузное острое воспаление кожи, подкожной клетчатки, характеризующееся их уплотнением без некроза и нагноения. По существу — серозное воспаление. Оно может быть одонтогенной и неодонтогенной природы.
Воспалительные инфильтраты тканей челюстно-лицевой области в 37% развиваются в результате травмы, в 23% — одонтогенной инфекции (Рогинский В.В., 1998). Поскольку воспалительные инфильтраты малоболезненны и протекают без значительного повышения температуры тела, больные редко обращаются в лечебные учреждения. Кроме этого, и врачам нелегко дифференцировать лишь по клинической картине серозное воспаление от гнойного. Воспалительный инфильтрат, с нашей точки зрения, следует рассматривать как начальную фазу развития гнойного процесса, который при своевременном поступлении больного и адекватной терапии можно предотвратить.