ФИЗИЧЕСКИЕ МЕТОДЫ УСТРАНЕНИЯ РУБЦОВ, НЕКОТОРЫХ ДОБРОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ И ДРУГИХ КОСМЕТИЧЕСКИХ ДЕФЕКТОВ КОЖИ
Наряду с хирургическими методами для устранения различных рубцов, доброкачественных новообразований кожи, татуировок широко применяются и физические методы. К ним относятся гальванокаустика, диатермо- и электрокоагуляция, устранение дефектов посредством снега угольной кислоты, жидкого азота, жидкости Гордеева и др.
Из перечисленных методов лучший косметический эффект дает диатермокоагуляция.
Впервые в России применил электрический ток с лечебной целью в 1846 г. Крусель. Он предложил перерезать органические ткани с помощью раскаленной гальваническим током платиновой проволоки.
Распространенный в зарубежных странах метод удаления указанных новообразований (кроме сосудистых пятен) при помощи шлифования кожи (деэпителизация) еще не нашел широкого применения. Авторы при этом отмечают противопоказания для шлифования кожи. К ним относятся остаточные явления после лучевого или другого ожога, т. е. состояние кожи, при котором отсутствуют волосяные фолликулы и сальные железы, что исключает возможность новой эпителизации ее, и ряд других.
В настоящее время в Институте врачебной косметики метод шлифования кожи применяется при удалении рубцов после акне, оспенных и гипертрофических рубцах, расширенных фолликулярных отверстиях, мелких морщинах, пигментациях, а также некоторых видов невусов.
Техника, рекомендуемая для шлифования кожи, заключается в применении мотора от бормашины с высоким числом оборотов в минуту, соединенного спиральнымг гибким стержнем со стальной рукояткой, снабженной специальным защитным экраном для улавливания при операции частиц кожи, крови. В работе применяются различной величины и вида фрезы в зависимости от характера операции.
Самая тонкая фреза наиболее удобна, когда с относительно маленького участка нужно удалить небольшое количество ткани и когда требуется особая осторожность, например при тонкой, как у ребенка, коже или коже вокруг глаз.
Самая грубая фреза может быть применена в случаях обработки большой поверхности и снятия значительного количества ткани, например при лечении оспенных рубцов или рубцов после акне. Реостат
с ножным включением позволяет применять необходимую скорость вращения фрезы. Режущая сила прямо пропорционально возрастает со скоростью вращения, что облегчает обработку, но требует большой острож- ности. В большинстве случаев достаточно слегка касаться поверхности кожи, чтобы получить желаемый результат, при этом следует рукоятку с фрезой держать (очень крепко) параллельно коже.
Значительное преимущество этой техники заключается в возможности создать сравнительно ровную поверхность кожи с минимальными, клинически почти не заметными Рубцовыми изменениями и обеспечить быстрое заживление раневой поверхности (по сравнению с другими видами оперативного вмешательства, диатермокоагуляцией и термокоагуляцией и др.). Операция шлифования кожи мало болезненна, поэтому достаточно седативной подготовки, инъекции 2 % промедола за 20 минут до операции и орошения хлорэтилом операционного поля.
В нашей практике мы в некоторых случаях пользовались местной анестезией путем электрофореза по методу проф. И. П. Парфенова.
Для обработки послеоперационного участка мы применяли 5% раствор марганцовокислого калия с последующим наложением асептической повязки на время первых суток. Далее лечение проходило открытым способом. Кроме вышеперечисленных, в показания для пластического шлифования можно включить удаления множественных кистозных образований. При этом первый этап шлифования производится с целью опорожнения мешочков. Косметический же эффект достигается последующим шлифованием кожи.
При ринофиме дермабразию мы рекомендуем проводить только после предварительной обработки пораженной кожи электроножом.
Хирургическое шлифование кожи необходимо ограничивать сосочковым слоем, не вовлекая ретикулярный слой. Травматизация cutis propria всегда ведет к грубому рубцеванию. В число противопоказаний следует отнести ожоговые рубцы, радио-рентгенодерматозы, ксантелаз- мы, инфильтрированные акне, а также нельзя подвергнуть вышеупомянутой операции больных с тяжелыми психическими заболеваниями.
Метод диатермокоагуляции, применяемый для удаления родимых пятен небольшого размера, родинок, мелких сосудистых пятен, атером, также имеет свои противопоказания. К ним относятся воспалительные явления вокруг новообразований, увеличение регионарных лимфатических узлов, быстрый рост и др.
Папилломы, бородавки, родинки, сосудистые пятна. Среди лиц, обращавшихся за врачебной помощью в Институт врачебной косметики, наибольший процент составляли больные, имевшие родинки, сосудистые пятна, бородавки, атеромы, оспенные знаки, импрегнации кожи различными инородными веществами и др.
Во всех перечисленных случаях мы применяли диатермокоагуляцию. Несмотря на то что метод диатермокоагуляции несколько болезнен, можно в большинстве случаев обойтись без обезболивания, так как вся процедура длится несколько минут. Тем не менее для сохранения пол-
is — Косметические операции лица
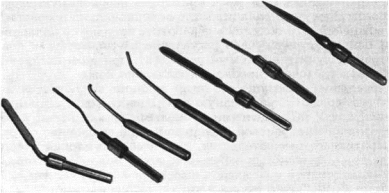
Рис. 205. Набор электродов для электродиатермии.
ного спокойствия больного, а также для более удобного и спокойного проведения операции мы рекомендуем произвести анестезию соответствующего участка кожи введением в подкожную клетчатку 0,5% раствора новокаина. Вопрос об обезболивании должен решаться с учетом общего состояния больного.
В качестве хирургических электродов применяются металлические наконечники в форме игл различного сечения, ножей, лопаточек, петель, крючков и т. д. (рис. 205). Электрод вставляют в специальную ручку из изоляционного материала.
В зависимости от величины и формы подлежащего коагуляции элемента выбирают соответствующие активные электроды. Электроды перед операцией стерилизуют и хранят в дезинфицирующем растворе. Непосредственно перед использованием электрод протирают спиртом и насухо вытирают.
После подготовки операционного поля, рук врача и электродов приступают к коагулированию. Сила тока при этом не должна превышать
Раневую поверхность участка, которая в результате прижигающего действия электрического тока оказывается покрытой тонкой некротической пленкой, смазывают 10% раствором марганцовокислого калия и оставляют открытой. Заживление происходит под корочкой, которая держится 10—12 дней. В период заживления корочку не рекомендуется мочить и снимать. По отторжении корочки образуется очень тонкий, едва заметный атрофический рубец, полностью покрытый эпителием.
Проведение диатермокоагуляции в отдельных случаях, в зависимости от вида новообразования, имеет свои особенности. Так, при папилломах, бородавках и различных формах родинок, пигментированных и непигменгированных, плоских или выступающих над поверхностью кожи, сосудистых, бородавчатых или в виде отдельных сосочков, применяют диатермокоагуляцию с помощью указанных электродов.
Несколько иной метод диатермокоагуляции применяют при сосудистых пятнах, атеромах, ксантелазмах и оспенных рубцах.
Метод диатермокоагуляции при сосудистых пятнах сводится к следующему. Под местной анестезией 0,5% раствором новокаина тупым электродом, прямым или в виде крючка снимают круговыми движениями эпидермис. После этого легкими штриховыми движениями по обнаженной коже, ярко пронизанной множеством кровеносных сосудов, производят прижигание сосудов до небольшого побледнения. Раневую поверхность обрабатывают 2—3 раза 5% раствором марганцовокислого калия. Образовавшаяся корочка держится 8—10 дней, после ее отторжения наблюдается полная эпителизация ткани или легкий, едва заметный рубец. Пятно, как правило, бледнеет, но полностью не исчезает и требует повторного вмешательства через 3—4 месяца.
При плоских сосудистых пятнах лучше применять так называемую точечную коагуляцию. В этом случае пользуются волосковым электродом. Быстрыми движениями производят точечное введение металлического волоска на глубину около 1 мм в кожу по всей поверхности пятна. Поверхность после коагуляции можно также обработать 5% раствором марганцовокислого калия или припудрить белым стрептоцидом.
Метод диатермокоагуляции при звездчатой ангиоме сводится к точечному прижиганию центрального красного участка и отдельных более выраженных ответвлений.
Диатермокоагуляция атеромы производится электродом в виде острого узкого ножа. По ходу кожной складки делают разрез размером
Раневую поверхность обрабатывают йодом и накладывают стерильную сухую повязку (рис. 206).
Атерома, подвергавшаяся ранее воспалению, как правило, бывает спаянной с окружающими тканями. В этих случаях диатермокоагуляцию проводить не следует, так как капсула ее не отделяется от окружающих тканей, поэтому необходимо в таких случаях прибегать к хирургическому вмешательству.
Ксантелазмы. Несколько в стороне от других доброкачественных опухолей кожи стоят ксантомы и особенно их разновидность — ксантелазмы.
Ксантомы принято различать: 1) единичные или множественные;
Наиболее часто в практике врача-косметолога встречаются ксанте- лазмы, расположенные в области век.
Опухолевая природа ксантелазм некоторыми авторами берется под сомнение. Ряд отечественных авторов (Ф. Н. Гринчар, Л. Н. Маш- киллейсон и др.) рассматривают процесс образования ксантелазм как местную дегенерацию кожи, иногда связанную с нарушениями ее строения врожденного характера. Другие исследователи объясняют появление ксантелазм на коже век, чаще у пожилых женщин, нарушением
 липоидного (холестеринового) обмена и связывают это с заболеванием печени, почек, с наличием диабета и т. д.
липоидного (холестеринового) обмена и связывают это с заболеванием печени, почек, с наличием диабета и т. д.
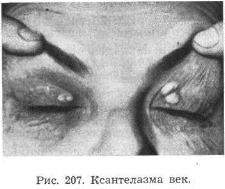
Ксантелазмы, представляющие элементы мягкой консистенции, «имеют вид желтой замазки» (Фут), как бы введенной подкожно в тканевые щели. Очертание бляшек неправильной формы, в большинстве своем они довольно резко отграничены от нормальной кожи, особенно там, где окраска элементов имеет темно-желтый или даже оранжевый оттенок (рис. 207).
Гистологически в элементах находят особые ксантоматозные или так называемые пенистые клетки, содержащие холестерин.
Для удаления ксантелазм прижигание током проводят до образования поверхностной некротической корочки, затем осторожно выстригают некротические массы тонкими хирургическими ножницами. Если остается желтый оттенок, связанный с остатками патологической ткани, операцию повторяют.
В послеоперационном периоде ежедневно, до отторжения корочки, смазывают веки 5% раствором бриллиантовой зелени. Эпителизация подвергнутого коагуляции участка кожи заканчивается не позднее 10-го дня. На месте операции образуется еле заметный атрофический рубец.
Удаление ксантомы можно провести надрезом над ней кожи с последующим выскабливанием содержимого острой ложкой. Кожу (очень истонченную) срезают.
Оспенные рубцы — последствия заболевания натуральной оспой — всегда являются причиной моральных переживаний, особенно у лиц молодого возраста.
Возможность устранения (сглаживания) оспенных рубцов с давних пор интересовала косметологов. В этих целях применяли втирание в кожу раздражающих веществ, кислот, щелочей, стирание краев рубцов пемзой, прижигание каленым железом, разбивание ткани при помощи грубого ручного массажа.
Наряду с применением кератолитических средств рекомендовали электрофорез с хлористым натрием или йодистым калием, а также облучение ультрафиолетовыми лучами в эритемных дозах. Все эти средства давали столь незначительный эффект, что в настоящее время они почти не применяются.
В последнее десятилетие для радикального сглаживания оспенных рубцов предложена коагуляция диатермическим током соответствующими электродами. Косметический эффект основан на прижигании выступающих краев рубцов с крутыми краями до уплощения их в пологие. Таким образом, превращение кожи с резко выступающими краями рубцов в волнообразную поверхность с расширенными уплощенными краями делает рубцы менее заметными.
При этой операции часто пользуются инфильтрационной анестезией 0,5% раствором новокаина, который вводят поверхностно в виде так называемой лимонной корочки. Такая инфильтрация изменяет конфигурацию рубцов, осложняя тем самым возможность правильной нивелировки неровности кожи. После операции инфильтрационная анестезия усиливает местный отек, удлиняя срок заживления.
В последнее время мы перешли на анестезию методом проф. И. П. Парфенова (цит. по С. Н. Потаповой), предложившего введение обезболивающего вещества в кожу путем электрофореза. Анестезирующая жидкость состоит из раствора дикаина, совкаина и кокаина по 0,1 мл на 20 г воды с добавлением 20 капель адреналина 1:1000; раствор готовится ex tempore.. Прокладку из 8 слоев белой байки, смоченной теплой водой
из водопроводного крана, покрывают фильтровальной бумагой из 8 листов, вырезанной по размеру и форме электрода. Бумагу пропитывают анестезирующей жидкостью и накладывают на участок кожи, подлежащий операционному вмешательству. Поверх прокладки накладывают электрод, подключенный к положительному полюсу источника тока.
Отрицательный (пассивный) электрод несколько большей величины, чем активный, подкладывают под спину. Электроды крепко прибинтовывают резиновыми бинтами. После наложения электродов включают ток, силу его медленно увеличивают и доводят в течение 5 минут от
Удаление рубцов на лице производится по частям: на лбу, щеке, носу, подбородке с интервалами между операциями не менее одной недели.
Опыт Института врачебной косметики показал, что применение диатермокоагуляции для удаления оспенных рубцов имеет, несмотря на свои достоинства, некоторые недостатки. Главный из них заключается в том, что при нем трудно регулировать глубину прижигания тканей, а это иногда ведет к удлинению сроков заживления и образованию последующих грубых рубцов. Учитывая это, в последние годы мы стали пользоваться обычным термокаутером, что дает возможность регулировать точнее глубину прижигания и дает меньшую реакцию со стороны окружающих тканей.
После описанной выше гальваноанестезии операционное поле обрабатывают 5% раствором перекиси водорода и высушивают. Затем термокаутером с электродом в виде петли из платины очень легкими круговыми движениями производят снятие эпидермиса по всей поверхности. После снятия эпидермиса приступают к сглаживанию выступающих краев рубцов. Легкими круговыми движениями по выступающему рубцу производят прижигание 2—3 раза или более в зависимости от получаемого результата. По получении ровной или близкой к этому поверхности оперируемый участок кожи смазывают 5% раствором марганцовокислого калия. Смазывание повторяют 2—3 раза до образования плотной корочки.
Заживление происходит открытым путем (без повязки) в течение 10—15 дней. Если к этому времени корочка самостоятельно не отторгается, ее удаляют. Под кЪрочкой образуется новая розовая, блестящая, слегка отечная кожа. Регенерация эпидермиса заканчивается в течение
Весь период операции и заживления занимает около одного месяца. Лечение лучше производить в стационарных условиях.
Как осложнения после операции могут развиться келоидные рубцы. С целью профилактики келоида рекомендуется облучение лучами Букки сейчас же после заживления раневой поверхности.
Импрегнация угольной пыли и других инородных тел. Одним из косметических дефектов кожи лица или других открытых частей тела (шея, руки) является проникновение в нее мелких инородных тел, окрашенных частиц или пыли. Нередко это поражение бывает настолько интенсивным, что вид человека производит тяжелое впечатление на окружающих и особенно на психику самого пострадавшего.
Причиной импрегнации кожи инородными частицами обычно является травма, полученная на фронте, производстве или в быту.
У большинства обращающихся за помощью по этому поводу имелось внедрение в кожу мелких частиц угля. Кожа может быть импрег- нирована также порохом, толом, карбидом кальция, пылью и др.
Наиболее доступно удаление импрегнированных в кожу частиц угольной пыли. Значительно труднее проводить удаление импрегнации порохом, так как мелкие пороховые частицы залегают в сетчатом слое кожи, плотно соприкасаясь друг с другом, образуя на отдельных участках сплошное окрашивание тканей.
В Институте врачебной косметики на основании клинического наблюдения разработана классификация импрегнации угольной пылью по степени поражения (Р. Л. Термикоэлян).
К первой группе относятся «изолированные импрегнации», которые включают два вида поражений: одиночные и множественные импрегнации кожи углем. По величине частиц импрегнацию разделяют на мелко-, средне- или крупнозернистую и линейную.
Ко второй группе отнесены «очаговые импрегнации», которые подразделяются на сгруппированные и сплошные очаговые импрегнации. Они могут быть мелко-, средне- или крупноочаговые, сплошные или сгруппированные.
К третьей группе отнесены импрегнированные атрофические рубцы.
Т. Ф. Назаровой была разработана методика удаления инородных частиц из кожи лица методом диатермокоагуляции, который состоит в том, что под местной анестезией на небольшом участке пораженной кожи игольчатым электродом точечно вскрывают эпидермис, после чего глазным пинцетом или специальной ложечкой удаляют крупинки угля. При этом резко выраженные неровности кожи сглаживают термокаутером (рис. 209).
Вместо диатермокоагуляции можно прибегнуть к выскабливанию частиц угля из кожи. После операции обрабатывают кожу 5% раствором марганцовокислого калия.
Противопоказанием к диатермокоагуляции является глубокое залегание инородных тел, наличие келоидных рубцов и сплошная импрегнация.
Из перечисленных методов лучший косметический эффект дает диатермокоагуляция.
Впервые в России применил электрический ток с лечебной целью в 1846 г. Крусель. Он предложил перерезать органические ткани с помощью раскаленной гальваническим током платиновой проволоки.
Распространенный в зарубежных странах метод удаления указанных новообразований (кроме сосудистых пятен) при помощи шлифования кожи (деэпителизация) еще не нашел широкого применения. Авторы при этом отмечают противопоказания для шлифования кожи. К ним относятся остаточные явления после лучевого или другого ожога, т. е. состояние кожи, при котором отсутствуют волосяные фолликулы и сальные железы, что исключает возможность новой эпителизации ее, и ряд других.
В настоящее время в Институте врачебной косметики метод шлифования кожи применяется при удалении рубцов после акне, оспенных и гипертрофических рубцах, расширенных фолликулярных отверстиях, мелких морщинах, пигментациях, а также некоторых видов невусов.
Техника, рекомендуемая для шлифования кожи, заключается в применении мотора от бормашины с высоким числом оборотов в минуту, соединенного спиральнымг гибким стержнем со стальной рукояткой, снабженной специальным защитным экраном для улавливания при операции частиц кожи, крови. В работе применяются различной величины и вида фрезы в зависимости от характера операции.
Самая тонкая фреза наиболее удобна, когда с относительно маленького участка нужно удалить небольшое количество ткани и когда требуется особая осторожность, например при тонкой, как у ребенка, коже или коже вокруг глаз.
Самая грубая фреза может быть применена в случаях обработки большой поверхности и снятия значительного количества ткани, например при лечении оспенных рубцов или рубцов после акне. Реостат
с ножным включением позволяет применять необходимую скорость вращения фрезы. Режущая сила прямо пропорционально возрастает со скоростью вращения, что облегчает обработку, но требует большой острож- ности. В большинстве случаев достаточно слегка касаться поверхности кожи, чтобы получить желаемый результат, при этом следует рукоятку с фрезой держать (очень крепко) параллельно коже.
Значительное преимущество этой техники заключается в возможности создать сравнительно ровную поверхность кожи с минимальными, клинически почти не заметными Рубцовыми изменениями и обеспечить быстрое заживление раневой поверхности (по сравнению с другими видами оперативного вмешательства, диатермокоагуляцией и термокоагуляцией и др.). Операция шлифования кожи мало болезненна, поэтому достаточно седативной подготовки, инъекции 2 % промедола за 20 минут до операции и орошения хлорэтилом операционного поля.
В нашей практике мы в некоторых случаях пользовались местной анестезией путем электрофореза по методу проф. И. П. Парфенова.
Для обработки послеоперационного участка мы применяли 5% раствор марганцовокислого калия с последующим наложением асептической повязки на время первых суток. Далее лечение проходило открытым способом. Кроме вышеперечисленных, в показания для пластического шлифования можно включить удаления множественных кистозных образований. При этом первый этап шлифования производится с целью опорожнения мешочков. Косметический же эффект достигается последующим шлифованием кожи.
При ринофиме дермабразию мы рекомендуем проводить только после предварительной обработки пораженной кожи электроножом.
Хирургическое шлифование кожи необходимо ограничивать сосочковым слоем, не вовлекая ретикулярный слой. Травматизация cutis propria всегда ведет к грубому рубцеванию. В число противопоказаний следует отнести ожоговые рубцы, радио-рентгенодерматозы, ксантелаз- мы, инфильтрированные акне, а также нельзя подвергнуть вышеупомянутой операции больных с тяжелыми психическими заболеваниями.
Метод диатермокоагуляции, применяемый для удаления родимых пятен небольшого размера, родинок, мелких сосудистых пятен, атером, также имеет свои противопоказания. К ним относятся воспалительные явления вокруг новообразований, увеличение регионарных лимфатических узлов, быстрый рост и др.
Папилломы, бородавки, родинки, сосудистые пятна. Среди лиц, обращавшихся за врачебной помощью в Институт врачебной косметики, наибольший процент составляли больные, имевшие родинки, сосудистые пятна, бородавки, атеромы, оспенные знаки, импрегнации кожи различными инородными веществами и др.
Во всех перечисленных случаях мы применяли диатермокоагуляцию. Несмотря на то что метод диатермокоагуляции несколько болезнен, можно в большинстве случаев обойтись без обезболивания, так как вся процедура длится несколько минут. Тем не менее для сохранения пол-
is — Косметические операции лица

Рис. 205. Набор электродов для электродиатермии.
ного спокойствия больного, а также для более удобного и спокойного проведения операции мы рекомендуем произвести анестезию соответствующего участка кожи введением в подкожную клетчатку 0,5% раствора новокаина. Вопрос об обезболивании должен решаться с учетом общего состояния больного.
В качестве хирургических электродов применяются металлические наконечники в форме игл различного сечения, ножей, лопаточек, петель, крючков и т. д. (рис. 205). Электрод вставляют в специальную ручку из изоляционного материала.
В зависимости от величины и формы подлежащего коагуляции элемента выбирают соответствующие активные электроды. Электроды перед операцией стерилизуют и хранят в дезинфицирующем растворе. Непосредственно перед использованием электрод протирают спиртом и насухо вытирают.
После подготовки операционного поля, рук врача и электродов приступают к коагулированию. Сила тока при этом не должна превышать
- 3 ма. При включении аппарата ткань коагулируют до серовато-грязного, иногда до черного цвета. Появившуюся некротическую корочку иссекают маленькими хирургическими ножницами. После иссечения выравнивают электродом несколько выступающие края коагулированного участка, сглаживая их до уровня здоровой кожи.
Раневую поверхность участка, которая в результате прижигающего действия электрического тока оказывается покрытой тонкой некротической пленкой, смазывают 10% раствором марганцовокислого калия и оставляют открытой. Заживление происходит под корочкой, которая держится 10—12 дней. В период заживления корочку не рекомендуется мочить и снимать. По отторжении корочки образуется очень тонкий, едва заметный атрофический рубец, полностью покрытый эпителием.
Проведение диатермокоагуляции в отдельных случаях, в зависимости от вида новообразования, имеет свои особенности. Так, при папилломах, бородавках и различных формах родинок, пигментированных и непигменгированных, плоских или выступающих над поверхностью кожи, сосудистых, бородавчатых или в виде отдельных сосочков, применяют диатермокоагуляцию с помощью указанных электродов.
Несколько иной метод диатермокоагуляции применяют при сосудистых пятнах, атеромах, ксантелазмах и оспенных рубцах.
Метод диатермокоагуляции при сосудистых пятнах сводится к следующему. Под местной анестезией 0,5% раствором новокаина тупым электродом, прямым или в виде крючка снимают круговыми движениями эпидермис. После этого легкими штриховыми движениями по обнаженной коже, ярко пронизанной множеством кровеносных сосудов, производят прижигание сосудов до небольшого побледнения. Раневую поверхность обрабатывают 2—3 раза 5% раствором марганцовокислого калия. Образовавшаяся корочка держится 8—10 дней, после ее отторжения наблюдается полная эпителизация ткани или легкий, едва заметный рубец. Пятно, как правило, бледнеет, но полностью не исчезает и требует повторного вмешательства через 3—4 месяца.
При плоских сосудистых пятнах лучше применять так называемую точечную коагуляцию. В этом случае пользуются волосковым электродом. Быстрыми движениями производят точечное введение металлического волоска на глубину около 1 мм в кожу по всей поверхности пятна. Поверхность после коагуляции можно также обработать 5% раствором марганцовокислого калия или припудрить белым стрептоцидом.
Метод диатермокоагуляции при звездчатой ангиоме сводится к точечному прижиганию центрального красного участка и отдельных более выраженных ответвлений.
Диатермокоагуляция атеромы производится электродом в виде острого узкого ножа. По ходу кожной складки делают разрез размером
- 3 мм в длину. После вскрытия атеромы электроножом пальцами, обернутыми в стерильные марлевые салфетки, выдавливается содержимое капсулы. Обычно содержимое атеромы представляет собой кашицеобразную белую салоподобную массу, иногда с примесью крови и гноя. Капсула атеромы нередко выходит вместе с содержимым или ее удаляют, захватив край пинцетом.
Раневую поверхность обрабатывают йодом и накладывают стерильную сухую повязку (рис. 206).
Атерома, подвергавшаяся ранее воспалению, как правило, бывает спаянной с окружающими тканями. В этих случаях диатермокоагуляцию проводить не следует, так как капсула ее не отделяется от окружающих тканей, поэтому необходимо в таких случаях прибегать к хирургическому вмешательству.
Ксантелазмы. Несколько в стороне от других доброкачественных опухолей кожи стоят ксантомы и особенно их разновидность — ксантелазмы.

Ксантомы принято различать: 1) единичные или множественные;
- плоские, возвышенные, узловые, опухолевидные; 3) первичные, вторичные.
Наиболее часто в практике врача-косметолога встречаются ксанте- лазмы, расположенные в области век.
Опухолевая природа ксантелазм некоторыми авторами берется под сомнение. Ряд отечественных авторов (Ф. Н. Гринчар, Л. Н. Маш- киллейсон и др.) рассматривают процесс образования ксантелазм как местную дегенерацию кожи, иногда связанную с нарушениями ее строения врожденного характера. Другие исследователи объясняют появление ксантелазм на коже век, чаще у пожилых женщин, нарушением
 липоидного (холестеринового) обмена и связывают это с заболеванием печени, почек, с наличием диабета и т. д.
липоидного (холестеринового) обмена и связывают это с заболеванием печени, почек, с наличием диабета и т. д.
Ксантелазмы, представляющие элементы мягкой консистенции, «имеют вид желтой замазки» (Фут), как бы введенной подкожно в тканевые щели. Очертание бляшек неправильной формы, в большинстве своем они довольно резко отграничены от нормальной кожи, особенно там, где окраска элементов имеет темно-желтый или даже оранжевый оттенок (рис. 207).
Гистологически в элементах находят особые ксантоматозные или так называемые пенистые клетки, содержащие холестерин.
Для удаления ксантелазм прижигание током проводят до образования поверхностной некротической корочки, затем осторожно выстригают некротические массы тонкими хирургическими ножницами. Если остается желтый оттенок, связанный с остатками патологической ткани, операцию повторяют.
В послеоперационном периоде ежедневно, до отторжения корочки, смазывают веки 5% раствором бриллиантовой зелени. Эпителизация подвергнутого коагуляции участка кожи заканчивается не позднее 10-го дня. На месте операции образуется еле заметный атрофический рубец.
Удаление ксантомы можно провести надрезом над ней кожи с последующим выскабливанием содержимого острой ложкой. Кожу (очень истонченную) срезают.
Оспенные рубцы — последствия заболевания натуральной оспой — всегда являются причиной моральных переживаний, особенно у лиц молодого возраста.
Возможность устранения (сглаживания) оспенных рубцов с давних пор интересовала косметологов. В этих целях применяли втирание в кожу раздражающих веществ, кислот, щелочей, стирание краев рубцов пемзой, прижигание каленым железом, разбивание ткани при помощи грубого ручного массажа.
Наряду с применением кератолитических средств рекомендовали электрофорез с хлористым натрием или йодистым калием, а также облучение ультрафиолетовыми лучами в эритемных дозах. Все эти средства давали столь незначительный эффект, что в настоящее время они почти не применяются.
В последнее десятилетие для радикального сглаживания оспенных рубцов предложена коагуляция диатермическим током соответствующими электродами. Косметический эффект основан на прижигании выступающих краев рубцов с крутыми краями до уплощения их в пологие. Таким образом, превращение кожи с резко выступающими краями рубцов в волнообразную поверхность с расширенными уплощенными краями делает рубцы менее заметными.
При этой операции часто пользуются инфильтрационной анестезией 0,5% раствором новокаина, который вводят поверхностно в виде так называемой лимонной корочки. Такая инфильтрация изменяет конфигурацию рубцов, осложняя тем самым возможность правильной нивелировки неровности кожи. После операции инфильтрационная анестезия усиливает местный отек, удлиняя срок заживления.
В последнее время мы перешли на анестезию методом проф. И. П. Парфенова (цит. по С. Н. Потаповой), предложившего введение обезболивающего вещества в кожу путем электрофореза. Анестезирующая жидкость состоит из раствора дикаина, совкаина и кокаина по 0,1 мл на 20 г воды с добавлением 20 капель адреналина 1:1000; раствор готовится ex tempore.. Прокладку из 8 слоев белой байки, смоченной теплой водой
из водопроводного крана, покрывают фильтровальной бумагой из 8 листов, вырезанной по размеру и форме электрода. Бумагу пропитывают анестезирующей жидкостью и накладывают на участок кожи, подлежащий операционному вмешательству. Поверх прокладки накладывают электрод, подключенный к положительному полюсу источника тока.
Отрицательный (пассивный) электрод несколько большей величины, чем активный, подкладывают под спину. Электроды крепко прибинтовывают резиновыми бинтами. После наложения электродов включают ток, силу его медленно увеличивают и доводят в течение 5 минут от
- 6 ма до 8—10 ма. Затем постепенно ток увеличивают до 20 ма. Общая продолжительность процедуры до 40—45 минут. По истечении этого времени снимают электроды и проводят операцию.
Удаление рубцов на лице производится по частям: на лбу, щеке, носу, подбородке с интервалами между операциями не менее одной недели.
Опыт Института врачебной косметики показал, что применение диатермокоагуляции для удаления оспенных рубцов имеет, несмотря на свои достоинства, некоторые недостатки. Главный из них заключается в том, что при нем трудно регулировать глубину прижигания тканей, а это иногда ведет к удлинению сроков заживления и образованию последующих грубых рубцов. Учитывая это, в последние годы мы стали пользоваться обычным термокаутером, что дает возможность регулировать точнее глубину прижигания и дает меньшую реакцию со стороны окружающих тканей.
После описанной выше гальваноанестезии операционное поле обрабатывают 5% раствором перекиси водорода и высушивают. Затем термокаутером с электродом в виде петли из платины очень легкими круговыми движениями производят снятие эпидермиса по всей поверхности. После снятия эпидермиса приступают к сглаживанию выступающих краев рубцов. Легкими круговыми движениями по выступающему рубцу производят прижигание 2—3 раза или более в зависимости от получаемого результата. По получении ровной или близкой к этому поверхности оперируемый участок кожи смазывают 5% раствором марганцовокислого калия. Смазывание повторяют 2—3 раза до образования плотной корочки.
Заживление происходит открытым путем (без повязки) в течение 10—15 дней. Если к этому времени корочка самостоятельно не отторгается, ее удаляют. Под кЪрочкой образуется новая розовая, блестящая, слегка отечная кожа. Регенерация эпидермиса заканчивается в течение
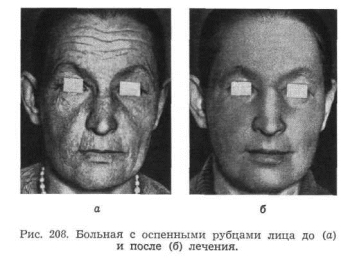
- 3 недель. Молодую кожу следует смазывать питательными эмульсионными кремами, содержащими витамины А и Р («Атласный», «Идеал») (рис. 208).
Весь период операции и заживления занимает около одного месяца. Лечение лучше производить в стационарных условиях.
Как осложнения после операции могут развиться келоидные рубцы. С целью профилактики келоида рекомендуется облучение лучами Букки сейчас же после заживления раневой поверхности.

Импрегнация угольной пыли и других инородных тел. Одним из косметических дефектов кожи лица или других открытых частей тела (шея, руки) является проникновение в нее мелких инородных тел, окрашенных частиц или пыли. Нередко это поражение бывает настолько интенсивным, что вид человека производит тяжелое впечатление на окружающих и особенно на психику самого пострадавшего.
Причиной импрегнации кожи инородными частицами обычно является травма, полученная на фронте, производстве или в быту.
У большинства обращающихся за помощью по этому поводу имелось внедрение в кожу мелких частиц угля. Кожа может быть импрег- нирована также порохом, толом, карбидом кальция, пылью и др.
Наиболее доступно удаление импрегнированных в кожу частиц угольной пыли. Значительно труднее проводить удаление импрегнации порохом, так как мелкие пороховые частицы залегают в сетчатом слое кожи, плотно соприкасаясь друг с другом, образуя на отдельных участках сплошное окрашивание тканей.
В Институте врачебной косметики на основании клинического наблюдения разработана классификация импрегнации угольной пылью по степени поражения (Р. Л. Термикоэлян).
К первой группе относятся «изолированные импрегнации», которые включают два вида поражений: одиночные и множественные импрегнации кожи углем. По величине частиц импрегнацию разделяют на мелко-, средне- или крупнозернистую и линейную.
Ко второй группе отнесены «очаговые импрегнации», которые подразделяются на сгруппированные и сплошные очаговые импрегнации. Они могут быть мелко-, средне- или крупноочаговые, сплошные или сгруппированные.

К третьей группе отнесены импрегнированные атрофические рубцы.
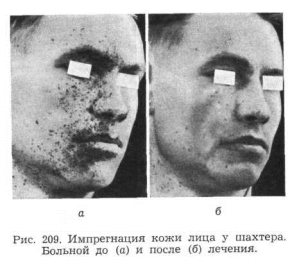
Т. Ф. Назаровой была разработана методика удаления инородных частиц из кожи лица методом диатермокоагуляции, который состоит в том, что под местной анестезией на небольшом участке пораженной кожи игольчатым электродом точечно вскрывают эпидермис, после чего глазным пинцетом или специальной ложечкой удаляют крупинки угля. При этом резко выраженные неровности кожи сглаживают термокаутером (рис. 209).
Вместо диатермокоагуляции можно прибегнуть к выскабливанию частиц угля из кожи. После операции обрабатывают кожу 5% раствором марганцовокислого калия.
Противопоказанием к диатермокоагуляции является глубокое залегание инородных тел, наличие келоидных рубцов и сплошная импрегнация.