Седловидный нос
Западение спинки носа может располагаться как в костном отделе, так и в хрящевом. Нередко оно распространяется на оба сразу, т. е. на костный и хрящевой.
При западении спинки носа в костном отделе в большинстве случаев отмечаются широко расставленные лобные отростки верхнечелюстных костей и резкое уплощение носовых костей. Если при нормально выстоящей спинке носа носовые кости располагаются друг к другу под некоторым углом, то при описываемой деформации они соединены
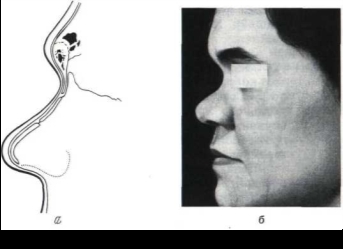
приблизительно в одной плоскости. Угол соединения близок к 180°. Костная часть носовой перегородки, являющаяся опорой для носовых костей, укорочена в переднезаднем направлении на величину, равную высоте нормальной спинки носа в костном отделе.
 Хрящевая часть носовой перегородки при этой деформации также укорочена в верхнем отделе, где она отходит от костной части. И только в месте соединения с нижними отделами треугольных хрящей принимает обычную высоту. Далее к кончику носа размеры хрящевой перегородки не изменены. Положение и форма больших крыльных хрящей при описываемой деформации обычно не меняются. Кожа переносицы при врожденном западе - нии не изменена, легко подвижна и имеется в избытке (рис. 6, а, б).
Хрящевая часть носовой перегородки при этой деформации также укорочена в верхнем отделе, где она отходит от костной части. И только в месте соединения с нижними отделами треугольных хрящей принимает обычную высоту. Далее к кончику носа размеры хрящевой перегородки не изменены. Положение и форма больших крыльных хрящей при описываемой деформации обычно не меняются. Кожа переносицы при врожденном западе - нии не изменена, легко подвижна и имеется в избытке (рис. 6, а, б).
Западение спинки носа в хрящевом отделе обычно не отражается на форме костной части. Переносица, боковые отделы костной и в подавляющем большинстве хрящевой части носа не изменены.
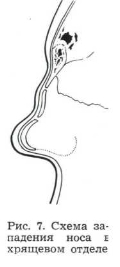
Деформация располагается между нижним краем носовых костей и кончиком носа. В основе деформации лежит изменение формы переднего края четырехугольного хряща. Здесь хрящ имеет более или менее глубокую выемку — седловину, которая распространяется на треугольные хрящи, прикрепленные по бокам. Крыльные хрящи при западении
спинки носа в хрящевом отделе обычно не изменены (рис. 7). Кожа здесь наиболее тонкая, хорошо подвижная.
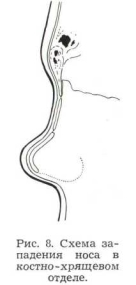 Западение в костно-хрящевом отделе носа, или так называемое комбинированное западение, не только распространяется на область носовых костей, но и захватывает почти весь передний край четырехугольного хряща с треугольными хрящами. В этих случаях имеется укорочение в переднезаднем направлении костной и хрящевой части носовой перегородки.
Западение в костно-хрящевом отделе носа, или так называемое комбинированное западение, не только распространяется на область носовых костей, но и захватывает почти весь передний край четырехугольного хряща с треугольными хрящами. В этих случаях имеется укорочение в переднезаднем направлении костной и хрящевой части носовой перегородки.
Неизмененный концевой отдел хрящевой части носовой перегородки вследствие западения остальной части спинки носа занимает выстоящее положение. Крыльные хрящи, связанные с концевым отделом хрящевой перегородки своими медиальными ножками, возвышаясь в большинстве наблюдаемых нами случаев над запавшей спинкой, еще более подчеркивают западение, создавая курносый нос (рис. 8).
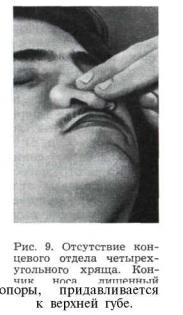 Эта деформация в отдельных случаях осложняется уплощением кончика носа вследствие недоразвития четырехугольного хряща. Не имея опоры, каковой является четырехугольный хрящ, концевой отдел носа поддерживается только за счет упругости крыльных и частично треугольных хрящей. Поэтому даже при небольшом давлении слабые крыльные хрящи прогибаются и кончик носа легко придавливается к коже верхней губы (рис. 9).
Эта деформация в отдельных случаях осложняется уплощением кончика носа вследствие недоразвития четырехугольного хряща. Не имея опоры, каковой является четырехугольный хрящ, концевой отдел носа поддерживается только за счет упругости крыльных и частично треугольных хрящей. Поэтому даже при небольшом давлении слабые крыльные хрящи прогибаются и кончик носа легко придавливается к коже верхней губы (рис. 9).
Для поднятия запавшей спинки носа с начала XIX столетия многими отечественными и зарубежными хирургами применялись различные аллопластические материалы. После различных разрезов под кожу спинки носа помещались смоделированные вкладыши из золота, платины, свинца, каучука, целлулоида, слоновой кости, пробки,, нержавеющей стали, камня, плексигласа, стекла и серебра. Такой обширный ассортимент аллопластических материалов для целей ринопластики применялся до начала XX столетия. И даже в отечественной научной медицинской литературе до 1951 г. появлялись отдельные сообщения о применении слоновой кости, пробки, стекла, камня, стали каучука и др.
Между тем, как показали наблюдения
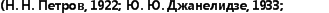
зо
Н. М. Михельсон, 1952, и др.), первоначальное вживление различных инородных тел в дальнейшем, как правило, оканчивается их выведением из организма.
Установлено, что причины, обусловливающие некроз кожи и выведение инородного тела из организма, связаны с двумя факторами: инфекцией и механическим влиянием. Инфекция может быть внесена с самим вкладышем или током крови, а также вследствие расположенного вблизи воспалительного очага. Если введенное инородное тело расположено близко к поверхности кожи, то его могут инфицировать кожные железы и волосяные мешочки, содержащие бактерии.
Механическими причинами являются различные травмы, мышечные сокращения, вес введенного под кожу спинки носа вкладыша, играющий роль в развитии пролежня, нередко имеющиеся острые края вкладыша, прорезающие кожу. В то же время избежать кровоизлияний, травм, пролежня, подвижности инородного тела обычно не удается.
Проф. Н. М. Михельсон (1952), критикуя методы подсадки инородных тел под кожу спинки носа, писал: «Применение инородных тел в наше время надо считать явно ошибочным, иногда даже вредным для больного и биологически не оправданным. Метод этот тянет нас назад на сотни лет».
В 1895 г. Израэль (S. Israel) предложил свободную пересадку кости. Им была пересажена костная пластинка из большеберцовой кости больного под кожу спинки носа.
В России свободную костную пластику стали применять М. М. Кузнецов (1900), П. И. Дьяконов (1902), В. Н. Павлов-Сильванский (1912),
В. А. Перимов (1913), Н. Д. Мареев (1914), Н. Н. Петров (1922), В. А. Гу- сынин (1927) и др. Однако этот способ, завоевавший вначале признание среди хирургов, имел свои недостатки: во-первых, сама операция — выпиливание кости — тяжело переносится больными, во-вторых, взятие трансплантата из большеберцовой кости значительно ослабляет кость как опору и ведет иногда к ее перелому. Такие переломы были в свое время отмечены проф. Н. М. Михельсоном.
Наконец, наблюдения Н. Н. Петрова (1929), А. А. Вечтомова (1931), Ю.Ю.Джанелидзе (1933) и И. А. Костромова (1934) показали, что костные трансплантаты, помещенные под кожу спинки носа, постепенно рассасываются.
Успех трансплантации, как пишет М. Г. Призант (1937), зависит от ряда условий (строгая асептика, тщательный гемостаз, минимальная травма и правильная в дальнейшем функция трансплантата). Поэтому естественно, что костная пластинка из большеберцовой кости, которая в норме несет большую физиологическую и статическую нагрузку, очутившись в необычных условиях под кожей спинки носа и будучи лишена этой нагрузки, быстро атрофируется.
Чрезвычайно быстрое распространение получил метод Герзуни (R. Gtersuny), который предложил в 1899 г. вспрыскивать с помощью шприца расплавленный парафин под кожу запавшей спинки носа. Метод
Обезболивание производят 1 % раствором новокаина. Более слабые растворы (0,25 и 0,5%) не всегда обеспечивают полное обезболивание. Помимо этого, большое количество раствора слабой концентрации при введении его под кожу спинки носа, носовую перегородку и слизистую оболочку резко изменяет форму носа, что затрудняет окончательное точное моделирование хрящевого трансплантата.
 Со стороны кончика легко произвести анестезию всех отделов носа. Но кончик носа весьма чувствителен к болевым ощущениям. Поэтому первый вкол мы рекомендуем производить с помощью очень тонкой иглы. После получения анестезии небольшого участка кожи и подлежащих тканей иглу меняют на более длинную и с большим диаметром. Вслед за струей новокаина иглу проводят в различных направлениях под кожей носа. Таким путем достигается необходимая анестезия части или всего носа.
Со стороны кончика легко произвести анестезию всех отделов носа. Но кончик носа весьма чувствителен к болевым ощущениям. Поэтому первый вкол мы рекомендуем производить с помощью очень тонкой иглы. После получения анестезии небольшого участка кожи и подлежащих тканей иглу меняют на более длинную и с большим диаметром. Вслед за струей новокаина иглу проводят в различных направлениях под кожей носа. Таким путем достигается необходимая анестезия части или всего носа.
Для введения хрящевого трансплантата необходим разрез кожи носа с последующей ее отслойкой.
Мы пользуемся разрезом на кончике носа в виде «птички», разработанным А. Э. Рауэром (рис. 10). Такой разрез применяется в ряде клиник нашей страны. Он дает возможность не только ввести трансплантат под кожу спинки носа, но и произвести ряд других косметических операций — укорочение носа, устранение костно-хрящевого горба и др.
После разреза на кончике носа с помощью скальпеля мобилизуют кожу у нижнего края раны на ширину 1—1,5 мм. Это необходимо для предотвращения образования в дальнейшем втянутого рубца. Отслойку кожи спинки носа вначале (на протяжении 1—1,5 см) производят скальпелем. Затем от- препаровку кожи лучше продолжить с помощью небольших тупоконечных ножниц (прямых или изогнутых).
Работа ножницами менее опасна, так как, пользуясь скальпелем, можно прорезать кожу спинки носа. Кроме того, с помощью ножниц сравнительно легко отслоить кожу в одном слое, чего трудно добиться, применяя скальпель.
Отслаивать кожу следует всегда несколько шире запавшего участка. Это необходимо для равномерного распределения кожи после введения хрящевого трансплантата. Кожа над трансплантатом не должна быть слишком натянута. Если она натянута и плотно облегает трансплантат, то его края впоследствии будут резко заметны под кожей. Большую роль при устранении западения спинки носа играет глубина, точнее, толщина отслойки кожи.
Кожу носа нужно отслаивать не только во всю ее толщину, но и с некоторым количеством подкожножировой клетчатки. При такой отслойке кожи менее всего нарушается кровообращение, так как сохраняется сосудистая сеть, расположенная непосредственно под кожей. Наоборот, при тонко отслоенной коже можно наблюдать ее побледнение,
а иногда и синюшность в связи с застойными явлениями вследствие нарушения венозного оттока. Помимо явлений застоя венозной крови, под тонко отслоенной кожей могут быть видны контуры хрящевого трансплантата.
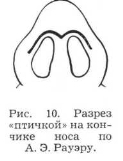
 При нерезких западениях спинки носа угол, образованный между поверхностью носовых костей и линией, характеризующей высоту желаемой спинки носа, обычно небольшой. В таких случаях после отслойки кожи спинки носа с целью фиксации верхнего конца трансплантата по нижнему краю носовых костей разрезают надкостницу, отслаивают ее распатором, образуя карман, куда вводят верхний конец хрящевого трансплантата (рис. 11, а). При резком запа- дении носовых костей угол между упомянутыми линиями обычно большой, и надкостницу, которая очень мало растяжима, не удается приподнять до требуемой высоты, в связи с чем под нее не может быть введен верхний конец хрящевого трансплантата. В таких случаях верхний конец трансплантата будет находиться под кожей носа на надкостнице носовых костей (рис. 11, б).
При нерезких западениях спинки носа угол, образованный между поверхностью носовых костей и линией, характеризующей высоту желаемой спинки носа, обычно небольшой. В таких случаях после отслойки кожи спинки носа с целью фиксации верхнего конца трансплантата по нижнему краю носовых костей разрезают надкостницу, отслаивают ее распатором, образуя карман, куда вводят верхний конец хрящевого трансплантата (рис. 11, а). При резком запа- дении носовых костей угол между упомянутыми линиями обычно большой, и надкостницу, которая очень мало растяжима, не удается приподнять до требуемой высоты, в связи с чем под нее не может быть введен верхний конец хрящевого трансплантата. В таких случаях верхний конец трансплантата будет находиться под кожей носа на надкостнице носовых костей (рис. 11, б).
 Как показали многочисленные наблюдения, тщательно смоделированный хрящевой трансплантат, точно соответствующий по конфигурации запавшему участку, хорошо приживает без каких-либо смещений, создавая правильную переносицу и спинку носа.
Как показали многочисленные наблюдения, тщательно смоделированный хрящевой трансплантат, точно соответствующий по конфигурации запавшему участку, хорошо приживает без каких-либо смещений, создавая правильную переносицу и спинку носа.
Кусок хряща, необходимый для заполнения запавшей части носа, извлекают из физиологического раствора с пенициллином и кладут для обработки на стерильный деревянный брусок. Реберные хрящи имеют различную толщину, зависящую от пола, возраста и степени физического развития человека.
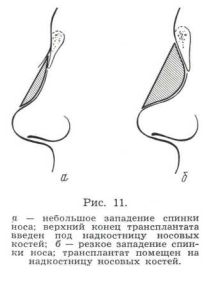
Но независимо от длины хряща, толщины и изогнутости его поперечное сечение имеет обычно вид овала. Учитывая высоту требуемого вкладыша, кусок хряща обрабатывают в разных положениях. Если для устранения западения спинки носа требуется
широкий и низкий вкладыш, не превышающий по высоте толщину хряща, то хрящ обрабатывают обычно, как показано на рис. 12, а. При резком западении спинки носа необходим более высокий вкладыш. Для его моделировки кусок хряща целесообразней положить на ребро, т. е. узкой частью (рис. 12, б).
 Для облегчения моделировки требуемой формы трансплантата можно пользоваться заранее изготовленным восковым шаблоном. Для изготовления такого шаблона берут мягкий пчелиный воск, тщательно его разминают и, накладывая на запавший участок, формируют желаемую форму спинки носа. Обычно изготовление воскового шаблона производят перед зеркалом, согласовывая форму будущего носа с больным.
Для облегчения моделировки требуемой формы трансплантата можно пользоваться заранее изготовленным восковым шаблоном. Для изготовления такого шаблона берут мягкий пчелиный воск, тщательно его разминают и, накладывая на запавший участок, формируют желаемую форму спинки носа. Обычно изготовление воскового шаблона производят перед зеркалом, согласовывая форму будущего носа с больным.
Предварительное изготовление воскового шаблона перед операцией мы рекомендуем начинающим врачам. Таким образом, они смогут избежать в дальнейшем конфликтов с больными, не удовлетворенными созданной во время операции формой носа.
Такая восковая модель вкладыша после 25—30-минутного пребывания в спирте, обработанная раствором пенициллина или крепким йодом, может находиться на стерильном столике.
Простым методом определения длины хрящевого трансплантата является измерение длины седловины с помощью палочки. Такие стерильные палочки с накрученной на конце ватой всегда имеются в операционной. Палочку накладывают в виде мостика над западением. Определив необходимую длину, на палочке делают насечку (рис. 13). Такой метод избавляет от прикладывания куска обрабатываемого хряща к коже спинки носа с целью определения его длины и формы и, следовательно, исключает лишнюю возможность его инфицирования.
При моделировке трансплантата из куска реберного хряща с целью также наименьшего его инфицирования необходима определенная последовательность. Вначале создают ровную поверхность для будущей спинки носа. Для этого по всей длине срезают часть хряща вместе с надхрящницей (рис. 14, а). Второй момент — срезание боковых участков хряща так, чтобы получился брусок, имеющий на срезе форму усеченной пирамиды. Далее следует сглаживание верхних острых граней трансплантата (рис. 14, б). Затем кусок хряща переворачивают для обработки противоположной стороны, предварительно подложив кусок стерильной марли, сложенный в несколько слоев (рис. 14, в). Этой стороне придают форму, соответствующую конфигурации запавшего участка спинки носа. На этой же стороне вырезают продольный желобок
(рис. 14, г) для придания трансплантату устойчивости на закругленной спинке носа.
 Заключительным этапом является окончательная моделировка трансплантата (рис. 14, д), состоящая в сглаживании неровностей, и введение его под кожу спинки носа.
Заключительным этапом является окончательная моделировка трансплантата (рис. 14, д), состоящая в сглаживании неровностей, и введение его под кожу спинки носа.
В последующем в отдельных случаях отмечаются деформации подсаженных хрящевых трансплантатов, заключающиеся в изгибах и скручивании хряща.
Джибсон и Дэвис (Т. Gibson, W. Davis, 1958) объясняют деформации сокращением наружного слоя хряща, если тансплантат вырезан таким образом, что часть его поверхности представляет наружный слой, состоящий из сплющенных хондроцитов. Для предотвращения возможных деформаций хрящевых трансплантатов их следует вырезать из центральной части куска реберного хряща, равномерно удаленной от надхрящницы.
Исследования, проведенные проф. Н. М. Михельсоном, показали, что центральная часть хряща, наиболее удаленная от надхрящницы, в естественных условиях получает питание только за счет диффузии тканевых соков. Следовательно, в условиях пересадки эта часть хряща менее прихотлива в отношении измененного питания.
В зависимости от длины трансплантата, его толщины и формы не всегда представляется возможным вырезать его так, чтобы он был равномерно удален от надхрящницы и у него бы со всех сторон равномерно отсутствовал плотный фиброзный слой. Поэтому не исключена возможность его последующей деформации.
Для предупреждения различных изгибов хряща мы рекомендуем на изготовленном хрящевом трансплантате производить насечки, перерезая ножом его толщу на одну треть. Насечки производят на расстоянии 1 мм одна от другой со всех сторон трансплантата. Они устраняют оставшееся натяжение наружного слоя.
Трансплантат после таких насечек полностью сохраняет свою форму. Деформации хряща как в послеоперационном периоде, так и в отдаленные сроки после произведенных насечек не отмечаются.
Проф. Т. П. Виноградовой проведены наблюдения над трещинами реберных хрящей. Трещины хряща заполняются фиброзной соединительной тканью, которая через длительные сроки существования может замещаться волокнистым хрящом.
Это дает основание считать, что аналогичные явления происходят в насеченных хрящах. Клинические наблюдения подтверждают правильность этого вывода.
Мы отметили, что насеченные хрящевые трансплантаты становятся неподвижными, плотно приросшими через меньший промежуток времени, чем трансплантаты без насечек. Приготовленный таким образом хрящевой трансплантат вводят хирургическим пинцетом (чтобы не выскользнул) в подготовленное ложе, после чего кожные края раны сводят швами из тонкого волоса, тампонируют носовые ходы и фиксируют трансплантат при помощи коллодийной повязки, о которой подробней мы скажем ниже.
Тампонаду носа производят с целью предотвращения гематомы, которая может возникнуть между отслоенными тканями. Тампоны в носовых ходах обычно оставляют на 1—2 суток. Как показали наблюдения, этого срока вполне достаточно.
В отдельных случаях (при особо сложных западениях спинки носа, помещении верхнего конца трансплантата под край носовых костей, а также при применении эндоназального метода) описанную последовательность этапов операции приходится несколько изменить. В таких случаях хрящевой трансплантат изготавливают перед анестезией носа. Видя все тонкости не измененных введением раствора новокаина контуров носа (в профиль и анфас), можно более точно изготовить соответствующей формы трансплантат.
Однако некоторые хирурги опасаются длительного нахождения трансплантата до пересадки вне ложа и сначала подготовляют ложе, а затем трансплантат. Наш опыт подтверждает, что такие опасения напрасны.
При западении спинки носа в костном отделе в большинстве случаев отмечаются широко расставленные лобные отростки верхнечелюстных костей и резкое уплощение носовых костей. Если при нормально выстоящей спинке носа носовые кости располагаются друг к другу под некоторым углом, то при описываемой деформации они соединены

приблизительно в одной плоскости. Угол соединения близок к 180°. Костная часть носовой перегородки, являющаяся опорой для носовых костей, укорочена в переднезаднем направлении на величину, равную высоте нормальной спинки носа в костном отделе.
 Хрящевая часть носовой перегородки при этой деформации также укорочена в верхнем отделе, где она отходит от костной части. И только в месте соединения с нижними отделами треугольных хрящей принимает обычную высоту. Далее к кончику носа размеры хрящевой перегородки не изменены. Положение и форма больших крыльных хрящей при описываемой деформации обычно не меняются. Кожа переносицы при врожденном западе - нии не изменена, легко подвижна и имеется в избытке (рис. 6, а, б).
Хрящевая часть носовой перегородки при этой деформации также укорочена в верхнем отделе, где она отходит от костной части. И только в месте соединения с нижними отделами треугольных хрящей принимает обычную высоту. Далее к кончику носа размеры хрящевой перегородки не изменены. Положение и форма больших крыльных хрящей при описываемой деформации обычно не меняются. Кожа переносицы при врожденном западе - нии не изменена, легко подвижна и имеется в избытке (рис. 6, а, б).
Западение спинки носа в хрящевом отделе обычно не отражается на форме костной части. Переносица, боковые отделы костной и в подавляющем большинстве хрящевой части носа не изменены.
Деформация располагается между нижним краем носовых костей и кончиком носа. В основе деформации лежит изменение формы переднего края четырехугольного хряща. Здесь хрящ имеет более или менее глубокую выемку — седловину, которая распространяется на треугольные хрящи, прикрепленные по бокам. Крыльные хрящи при западении
спинки носа в хрящевом отделе обычно не изменены (рис. 7). Кожа здесь наиболее тонкая, хорошо подвижная.
 Западение в костно-хрящевом отделе носа, или так называемое комбинированное западение, не только распространяется на область носовых костей, но и захватывает почти весь передний край четырехугольного хряща с треугольными хрящами. В этих случаях имеется укорочение в переднезаднем направлении костной и хрящевой части носовой перегородки.
Западение в костно-хрящевом отделе носа, или так называемое комбинированное западение, не только распространяется на область носовых костей, но и захватывает почти весь передний край четырехугольного хряща с треугольными хрящами. В этих случаях имеется укорочение в переднезаднем направлении костной и хрящевой части носовой перегородки.
Неизмененный концевой отдел хрящевой части носовой перегородки вследствие западения остальной части спинки носа занимает выстоящее положение. Крыльные хрящи, связанные с концевым отделом хрящевой перегородки своими медиальными ножками, возвышаясь в большинстве наблюдаемых нами случаев над запавшей спинкой, еще более подчеркивают западение, создавая курносый нос (рис. 8).
 Эта деформация в отдельных случаях осложняется уплощением кончика носа вследствие недоразвития четырехугольного хряща. Не имея опоры, каковой является четырехугольный хрящ, концевой отдел носа поддерживается только за счет упругости крыльных и частично треугольных хрящей. Поэтому даже при небольшом давлении слабые крыльные хрящи прогибаются и кончик носа легко придавливается к коже верхней губы (рис. 9).
Эта деформация в отдельных случаях осложняется уплощением кончика носа вследствие недоразвития четырехугольного хряща. Не имея опоры, каковой является четырехугольный хрящ, концевой отдел носа поддерживается только за счет упругости крыльных и частично треугольных хрящей. Поэтому даже при небольшом давлении слабые крыльные хрящи прогибаются и кончик носа легко придавливается к коже верхней губы (рис. 9).
Для поднятия запавшей спинки носа с начала XIX столетия многими отечественными и зарубежными хирургами применялись различные аллопластические материалы. После различных разрезов под кожу спинки носа помещались смоделированные вкладыши из золота, платины, свинца, каучука, целлулоида, слоновой кости, пробки,, нержавеющей стали, камня, плексигласа, стекла и серебра. Такой обширный ассортимент аллопластических материалов для целей ринопластики применялся до начала XX столетия. И даже в отечественной научной медицинской литературе до 1951 г. появлялись отдельные сообщения о применении слоновой кости, пробки, стекла, камня, стали каучука и др.
Между тем, как показали наблюдения
зо
Н. М. Михельсон, 1952, и др.), первоначальное вживление различных инородных тел в дальнейшем, как правило, оканчивается их выведением из организма.
Установлено, что причины, обусловливающие некроз кожи и выведение инородного тела из организма, связаны с двумя факторами: инфекцией и механическим влиянием. Инфекция может быть внесена с самим вкладышем или током крови, а также вследствие расположенного вблизи воспалительного очага. Если введенное инородное тело расположено близко к поверхности кожи, то его могут инфицировать кожные железы и волосяные мешочки, содержащие бактерии.
Механическими причинами являются различные травмы, мышечные сокращения, вес введенного под кожу спинки носа вкладыша, играющий роль в развитии пролежня, нередко имеющиеся острые края вкладыша, прорезающие кожу. В то же время избежать кровоизлияний, травм, пролежня, подвижности инородного тела обычно не удается.
Проф. Н. М. Михельсон (1952), критикуя методы подсадки инородных тел под кожу спинки носа, писал: «Применение инородных тел в наше время надо считать явно ошибочным, иногда даже вредным для больного и биологически не оправданным. Метод этот тянет нас назад на сотни лет».
В 1895 г. Израэль (S. Israel) предложил свободную пересадку кости. Им была пересажена костная пластинка из большеберцовой кости больного под кожу спинки носа.
В России свободную костную пластику стали применять М. М. Кузнецов (1900), П. И. Дьяконов (1902), В. Н. Павлов-Сильванский (1912),
В. А. Перимов (1913), Н. Д. Мареев (1914), Н. Н. Петров (1922), В. А. Гу- сынин (1927) и др. Однако этот способ, завоевавший вначале признание среди хирургов, имел свои недостатки: во-первых, сама операция — выпиливание кости — тяжело переносится больными, во-вторых, взятие трансплантата из большеберцовой кости значительно ослабляет кость как опору и ведет иногда к ее перелому. Такие переломы были в свое время отмечены проф. Н. М. Михельсоном.
Наконец, наблюдения Н. Н. Петрова (1929), А. А. Вечтомова (1931), Ю.Ю.Джанелидзе (1933) и И. А. Костромова (1934) показали, что костные трансплантаты, помещенные под кожу спинки носа, постепенно рассасываются.
Успех трансплантации, как пишет М. Г. Призант (1937), зависит от ряда условий (строгая асептика, тщательный гемостаз, минимальная травма и правильная в дальнейшем функция трансплантата). Поэтому естественно, что костная пластинка из большеберцовой кости, которая в норме несет большую физиологическую и статическую нагрузку, очутившись в необычных условиях под кожей спинки носа и будучи лишена этой нагрузки, быстро атрофируется.
Чрезвычайно быстрое распространение получил метод Герзуни (R. Gtersuny), который предложил в 1899 г. вспрыскивать с помощью шприца расплавленный парафин под кожу запавшей спинки носа. Метод
Обезболивание производят 1 % раствором новокаина. Более слабые растворы (0,25 и 0,5%) не всегда обеспечивают полное обезболивание. Помимо этого, большое количество раствора слабой концентрации при введении его под кожу спинки носа, носовую перегородку и слизистую оболочку резко изменяет форму носа, что затрудняет окончательное точное моделирование хрящевого трансплантата.
 Со стороны кончика легко произвести анестезию всех отделов носа. Но кончик носа весьма чувствителен к болевым ощущениям. Поэтому первый вкол мы рекомендуем производить с помощью очень тонкой иглы. После получения анестезии небольшого участка кожи и подлежащих тканей иглу меняют на более длинную и с большим диаметром. Вслед за струей новокаина иглу проводят в различных направлениях под кожей носа. Таким путем достигается необходимая анестезия части или всего носа.
Со стороны кончика легко произвести анестезию всех отделов носа. Но кончик носа весьма чувствителен к болевым ощущениям. Поэтому первый вкол мы рекомендуем производить с помощью очень тонкой иглы. После получения анестезии небольшого участка кожи и подлежащих тканей иглу меняют на более длинную и с большим диаметром. Вслед за струей новокаина иглу проводят в различных направлениях под кожей носа. Таким путем достигается необходимая анестезия части или всего носа.
Для введения хрящевого трансплантата необходим разрез кожи носа с последующей ее отслойкой.
Мы пользуемся разрезом на кончике носа в виде «птички», разработанным А. Э. Рауэром (рис. 10). Такой разрез применяется в ряде клиник нашей страны. Он дает возможность не только ввести трансплантат под кожу спинки носа, но и произвести ряд других косметических операций — укорочение носа, устранение костно-хрящевого горба и др.
После разреза на кончике носа с помощью скальпеля мобилизуют кожу у нижнего края раны на ширину 1—1,5 мм. Это необходимо для предотвращения образования в дальнейшем втянутого рубца. Отслойку кожи спинки носа вначале (на протяжении 1—1,5 см) производят скальпелем. Затем от- препаровку кожи лучше продолжить с помощью небольших тупоконечных ножниц (прямых или изогнутых).
Работа ножницами менее опасна, так как, пользуясь скальпелем, можно прорезать кожу спинки носа. Кроме того, с помощью ножниц сравнительно легко отслоить кожу в одном слое, чего трудно добиться, применяя скальпель.
Отслаивать кожу следует всегда несколько шире запавшего участка. Это необходимо для равномерного распределения кожи после введения хрящевого трансплантата. Кожа над трансплантатом не должна быть слишком натянута. Если она натянута и плотно облегает трансплантат, то его края впоследствии будут резко заметны под кожей. Большую роль при устранении западения спинки носа играет глубина, точнее, толщина отслойки кожи.
Кожу носа нужно отслаивать не только во всю ее толщину, но и с некоторым количеством подкожножировой клетчатки. При такой отслойке кожи менее всего нарушается кровообращение, так как сохраняется сосудистая сеть, расположенная непосредственно под кожей. Наоборот, при тонко отслоенной коже можно наблюдать ее побледнение,
а иногда и синюшность в связи с застойными явлениями вследствие нарушения венозного оттока. Помимо явлений застоя венозной крови, под тонко отслоенной кожей могут быть видны контуры хрящевого трансплантата.
 При нерезких западениях спинки носа угол, образованный между поверхностью носовых костей и линией, характеризующей высоту желаемой спинки носа, обычно небольшой. В таких случаях после отслойки кожи спинки носа с целью фиксации верхнего конца трансплантата по нижнему краю носовых костей разрезают надкостницу, отслаивают ее распатором, образуя карман, куда вводят верхний конец хрящевого трансплантата (рис. 11, а). При резком запа- дении носовых костей угол между упомянутыми линиями обычно большой, и надкостницу, которая очень мало растяжима, не удается приподнять до требуемой высоты, в связи с чем под нее не может быть введен верхний конец хрящевого трансплантата. В таких случаях верхний конец трансплантата будет находиться под кожей носа на надкостнице носовых костей (рис. 11, б).
При нерезких западениях спинки носа угол, образованный между поверхностью носовых костей и линией, характеризующей высоту желаемой спинки носа, обычно небольшой. В таких случаях после отслойки кожи спинки носа с целью фиксации верхнего конца трансплантата по нижнему краю носовых костей разрезают надкостницу, отслаивают ее распатором, образуя карман, куда вводят верхний конец хрящевого трансплантата (рис. 11, а). При резком запа- дении носовых костей угол между упомянутыми линиями обычно большой, и надкостницу, которая очень мало растяжима, не удается приподнять до требуемой высоты, в связи с чем под нее не может быть введен верхний конец хрящевого трансплантата. В таких случаях верхний конец трансплантата будет находиться под кожей носа на надкостнице носовых костей (рис. 11, б).
 Как показали многочисленные наблюдения, тщательно смоделированный хрящевой трансплантат, точно соответствующий по конфигурации запавшему участку, хорошо приживает без каких-либо смещений, создавая правильную переносицу и спинку носа.
Как показали многочисленные наблюдения, тщательно смоделированный хрящевой трансплантат, точно соответствующий по конфигурации запавшему участку, хорошо приживает без каких-либо смещений, создавая правильную переносицу и спинку носа.
Кусок хряща, необходимый для заполнения запавшей части носа, извлекают из физиологического раствора с пенициллином и кладут для обработки на стерильный деревянный брусок. Реберные хрящи имеют различную толщину, зависящую от пола, возраста и степени физического развития человека.
Но независимо от длины хряща, толщины и изогнутости его поперечное сечение имеет обычно вид овала. Учитывая высоту требуемого вкладыша, кусок хряща обрабатывают в разных положениях. Если для устранения западения спинки носа требуется
широкий и низкий вкладыш, не превышающий по высоте толщину хряща, то хрящ обрабатывают обычно, как показано на рис. 12, а. При резком западении спинки носа необходим более высокий вкладыш. Для его моделировки кусок хряща целесообразней положить на ребро, т. е. узкой частью (рис. 12, б).
 Для облегчения моделировки требуемой формы трансплантата можно пользоваться заранее изготовленным восковым шаблоном. Для изготовления такого шаблона берут мягкий пчелиный воск, тщательно его разминают и, накладывая на запавший участок, формируют желаемую форму спинки носа. Обычно изготовление воскового шаблона производят перед зеркалом, согласовывая форму будущего носа с больным.
Для облегчения моделировки требуемой формы трансплантата можно пользоваться заранее изготовленным восковым шаблоном. Для изготовления такого шаблона берут мягкий пчелиный воск, тщательно его разминают и, накладывая на запавший участок, формируют желаемую форму спинки носа. Обычно изготовление воскового шаблона производят перед зеркалом, согласовывая форму будущего носа с больным.
Предварительное изготовление воскового шаблона перед операцией мы рекомендуем начинающим врачам. Таким образом, они смогут избежать в дальнейшем конфликтов с больными, не удовлетворенными созданной во время операции формой носа.
Такая восковая модель вкладыша после 25—30-минутного пребывания в спирте, обработанная раствором пенициллина или крепким йодом, может находиться на стерильном столике.
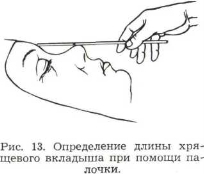
Простым методом определения длины хрящевого трансплантата является измерение длины седловины с помощью палочки. Такие стерильные палочки с накрученной на конце ватой всегда имеются в операционной. Палочку накладывают в виде мостика над западением. Определив необходимую длину, на палочке делают насечку (рис. 13). Такой метод избавляет от прикладывания куска обрабатываемого хряща к коже спинки носа с целью определения его длины и формы и, следовательно, исключает лишнюю возможность его инфицирования.
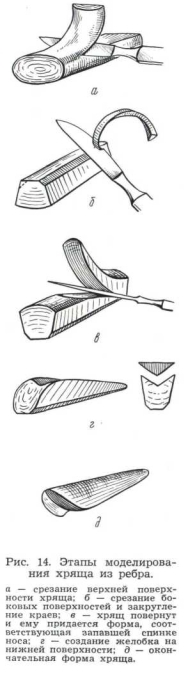
При моделировке трансплантата из куска реберного хряща с целью также наименьшего его инфицирования необходима определенная последовательность. Вначале создают ровную поверхность для будущей спинки носа. Для этого по всей длине срезают часть хряща вместе с надхрящницей (рис. 14, а). Второй момент — срезание боковых участков хряща так, чтобы получился брусок, имеющий на срезе форму усеченной пирамиды. Далее следует сглаживание верхних острых граней трансплантата (рис. 14, б). Затем кусок хряща переворачивают для обработки противоположной стороны, предварительно подложив кусок стерильной марли, сложенный в несколько слоев (рис. 14, в). Этой стороне придают форму, соответствующую конфигурации запавшего участка спинки носа. На этой же стороне вырезают продольный желобок
(рис. 14, г) для придания трансплантату устойчивости на закругленной спинке носа.
 Заключительным этапом является окончательная моделировка трансплантата (рис. 14, д), состоящая в сглаживании неровностей, и введение его под кожу спинки носа.
Заключительным этапом является окончательная моделировка трансплантата (рис. 14, д), состоящая в сглаживании неровностей, и введение его под кожу спинки носа.
В последующем в отдельных случаях отмечаются деформации подсаженных хрящевых трансплантатов, заключающиеся в изгибах и скручивании хряща.
Джибсон и Дэвис (Т. Gibson, W. Davis, 1958) объясняют деформации сокращением наружного слоя хряща, если тансплантат вырезан таким образом, что часть его поверхности представляет наружный слой, состоящий из сплющенных хондроцитов. Для предотвращения возможных деформаций хрящевых трансплантатов их следует вырезать из центральной части куска реберного хряща, равномерно удаленной от надхрящницы.
Исследования, проведенные проф. Н. М. Михельсоном, показали, что центральная часть хряща, наиболее удаленная от надхрящницы, в естественных условиях получает питание только за счет диффузии тканевых соков. Следовательно, в условиях пересадки эта часть хряща менее прихотлива в отношении измененного питания.
В зависимости от длины трансплантата, его толщины и формы не всегда представляется возможным вырезать его так, чтобы он был равномерно удален от надхрящницы и у него бы со всех сторон равномерно отсутствовал плотный фиброзный слой. Поэтому не исключена возможность его последующей деформации.
Для предупреждения различных изгибов хряща мы рекомендуем на изготовленном хрящевом трансплантате производить насечки, перерезая ножом его толщу на одну треть. Насечки производят на расстоянии 1 мм одна от другой со всех сторон трансплантата. Они устраняют оставшееся натяжение наружного слоя.
Трансплантат после таких насечек полностью сохраняет свою форму. Деформации хряща как в послеоперационном периоде, так и в отдаленные сроки после произведенных насечек не отмечаются.
Проф. Т. П. Виноградовой проведены наблюдения над трещинами реберных хрящей. Трещины хряща заполняются фиброзной соединительной тканью, которая через длительные сроки существования может замещаться волокнистым хрящом.
Это дает основание считать, что аналогичные явления происходят в насеченных хрящах. Клинические наблюдения подтверждают правильность этого вывода.
Мы отметили, что насеченные хрящевые трансплантаты становятся неподвижными, плотно приросшими через меньший промежуток времени, чем трансплантаты без насечек. Приготовленный таким образом хрящевой трансплантат вводят хирургическим пинцетом (чтобы не выскользнул) в подготовленное ложе, после чего кожные края раны сводят швами из тонкого волоса, тампонируют носовые ходы и фиксируют трансплантат при помощи коллодийной повязки, о которой подробней мы скажем ниже.
Тампонаду носа производят с целью предотвращения гематомы, которая может возникнуть между отслоенными тканями. Тампоны в носовых ходах обычно оставляют на 1—2 суток. Как показали наблюдения, этого срока вполне достаточно.
В отдельных случаях (при особо сложных западениях спинки носа, помещении верхнего конца трансплантата под край носовых костей, а также при применении эндоназального метода) описанную последовательность этапов операции приходится несколько изменить. В таких случаях хрящевой трансплантат изготавливают перед анестезией носа. Видя все тонкости не измененных введением раствора новокаина контуров носа (в профиль и анфас), можно более точно изготовить соответствующей формы трансплантат.
Однако некоторые хирурги опасаются длительного нахождения трансплантата до пересадки вне ложа и сначала подготовляют ложе, а затем трансплантат. Наш опыт подтверждает, что такие опасения напрасны.
А так же в разделе « Седловидный нос »
- Определение понятия и особенности косметической хирургии
- Показания и противопоказания к косметическим операциям на лице
- Обезболивание
- СПЕЦИАЛЬНАЯ ЧАСТЬ
- Хирургическая анатомия наружного носа
- Некоторые сведения из антропометрии лица и носа
- ВРОЖДЕННЫЕ ДЕФОРМАЦИИ НОСА
- Коллодийная повязка
- Устранение западения спинки носа в костном отделе
- Устранение западения спинки носа в хрящевом отделе
- Устранение западения спинки носа в костном и хрящевом отделах
- Эндоназальный метод введения трансплантата
- Удлинение носа за счет нависания его кончика
- Удлинение носа за счет чрезмерного выстояния его кончика
- Горбатый нос
- Устранение костного горба носа
- Комбинированные десрормации носа (длинный и горбатый нос)
- Деформации концевого отдела носа
- Устранение желобообразной формы искривления четырехугольного хряща
- Врожденные расщелины носа