ТРУБНО-ПЕРИТОНЕАЛЬНЫЙ ФАКТОР БЕСПЛОДИЯ
Патология маточных труб — одна из частых (35—74%) причин бесплодия [10, 11]. Основные причины, вызывающие нарушение проходимости одной или обеих маточных труб, особенно в сочетании со спаечным процессом, включают заболевания, передающиеся половым путём (ЗППП), осложнённые аборты,
самопроизвольные выкидыши, роды, многочисленные лечебно-диагностические гидротурбации, оперативные вмешательства на органах малого таза [6, 9].
Несмотря на успехи, достигнутые в лечении воспалительных заболеваний женских половых органов, их удельный вес среди причин бесплодия у женщин значителен [12, 13]. Тенденции к уменьшению частоты непроходимости маточных труб не отмечено.
Наиболее часто операции по поводу трубно-перитонеального бесплодия проводятся с целью разделения спаек и восстановления проходимости маточных труб (сальпингостомия, сальпингонеостомия).
Для каждой операции следует определить пределы технической операбельности, но существует несколько состояний, при которых хирургическое лечение противопоказано.
- Туберкулёз маточных труб.
- Выраженный склеротический процесс в трубах.
- Короткие трубы с отсутствием ампулярного отдела или фимбрий в результате предшествующего оперативного вмешательства.
- Длина трубы менее 4 см после ранее перенесённой операции.
- Распространённый спаечный процесс как следствие рецидивирующего воспалительного заболевания тазовых органов.
- Дополнительные инкурабельные факторы бесплодия.
Дополнительное обследование включает весь алгоритм исследований при
бесплодном браке. Внимание акцентируют на исключении ЗППП и анализе результатов бактериологического анализа.
Ведущим методом диагностики трубного бесплодия признана ГСГ. Как правило, операцию производят в I фазу менструального цикла (7—12-й день).
Оперативная техника
Операцию проводят под общим внутривенным или эндотрахеальным обезболиванием (последнее предпочтительнее).
Доступы. В полость матки вводят полый маточный зонд. При помощи этого инструмента матку во время осмотра и операции можно перемещать во фронтальной и сагиттальной плоскостях. Кроме этого, через маточный зонд вводят краситель для проведения хромосальпингоскопии.
Операцию выполняют, используя три троакара: параумбиликальный (10-миллиметровый) и дополнительные, вводимые в обе подвздошные области (5-миллиметровые). В момент введения троакаров больная находится в горизонтальном положении, затем его изменяют на положение Тренделенбурга.
Сальпинголизис — освобождение трубы от спаек, которое подразумевает рассечение спаек между трубой и яичником, между придатками и боковой стенкой малого таза, между придатками и кишечником, сальником.
- Спайки натягивают путём создания тракции и противотракции. Для этого изменяют положение матки с помощью внутриматочного зонда, захватывая сами спайки манипулятором или изменяя положение труб и яичников. Иссечение спаек производят ножницами с использованием ЭХ или без неё (рис. 10-1, см. цв. вклейку).
- Проводят хромосальпингоскопию: через канюлю маточного зонда вводят 10—15 мл метиленового синего или раствора индигокармина (рис. 10-2, см. цв. вклейку).
Фимбриопластика или фимбриолизис, проводят при частичной или полной окклюзии фимбриального отдела трубы, сохранённых фимбриях и возможности
их идентификации. Операцию выполняют также при фимозе фимбрий и их вывороте (рис. 10-3).
-
 Хромосальпингоскопия.
Хромосальпингоскопия. - Спайки рассекают с помощью L-образного электрода, стараясь приподнять их над фимб- риями. При выраженном спаечном процессе или склеивании фимбрий сквозь маленькое отверстие в просвет трубы вводят бранши диссектора, затем плавно раздвигают их, разделяя спайки. Кровоточащие участки осторожно коагулируют.
Сальпингостомия, или сальпингонеостомия, показана при полной окклюзии трубы и невозможности идентифицировать фимбрии (например, при гидросальпинксе). Такие изменения обусловлены эндосальпингитом, приводящим к повреждению эпителия трубы и полной утрате складчатости слизистой оболочки и ресничек (рис. 10-4). Прогноз при данном заболевании и после сальпингонеостомии неблагоприятный (рис. 10-5).
- Производят хромогистеросальпингоскопию.
- Находят рубец на свободном конце гидро- сальпинкса.
- С помощью L-образного электрода рассекают участок ткани в центре, затем производят радиальные разрезы (рис. 10-5).
-
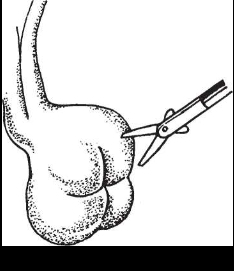
С помощью орошения находят участки кровотечения, коагулируют их.
- После гемостаза производят поверхностную коагуляцию брюшинного покрова трубы на расстоянии 2—3 мм от края разреза, так как это позволяет немного вывернуть слизистую оболочку маточной трубы наружу.
Послеоперационное ведение
- Ненаркотические анальгетики.
- Антибиотикотерапия.
- ЛФК, магнитотерапия.
- Постельный режим отменяют после пробуждения пациентки.
- Пероральное питание разрешают в первые сутки без ограничений.
- Мочеиспускание и стул восстанавливаются самостоятельно.
- Продолжительность госпитализации составляет 5—7 дней.
Осложнения
- Повреждение соседних органов (кишечника, мочевого пузыря) возможно при нарушении техники операции и правил пользования ВЧ-электроэнергией.
- Общие осложнения лапароскопии.
Операции при наружном эндометриозе
В структуре бесплодия частота эндометриоза составляет около 50% [9, 14, 15].
Наиболее часто эндометриоидные очаги располагаются на широких крестцово-маточных связках, в позадиматочном пространстве и на яичниках. Наиболее редкая локализация — переднематочное пространство, трубы и круглые связки матки.
Сравнительное изучение методов лечения бесплодия при эндометриозе показало, что применение только эндоскопической коагуляции очагов или удаление кист яичников приводит к наступлению беременности в 30—35% случаев [9].
Несколько более высокие результаты (35—40%) удаётся получить при использовании медикаментозной терапии [16].
Повысить до 45—52% эффективность восстановления менструально-репродуктивной функции и предотвратить рецидивы заболевания удаётся при использовании двух этапов лечения — лапароскопического и медикаментозного. Гормональную коррекцию мы производим при распространённых формах эндометриоза или после нерадикального хирургического вмешательства.
При радикально выполненных операциях по поводу эндометриоза мы рекомендуем разрешение беременности без назначения гормонального лечения.
Показания и техника оперативного лечения эндометриоза подробно описаны в главе 13.
Источник: Савельева Г.М., Фёдоров И.В., «ЛАПАРОСКОПИЯ В ГИНЕКОЛОГИИ» 1999
А так же в разделе «ТРУБНО-ПЕРИТОНЕАЛЬНЫЙ ФАКТОР БЕСПЛОДИЯ »
- 9.1. КЛАССИФИКАЦИЯ
- ДОБРОКАЧЕСТВЕННЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
- ДИАГНОСТИКА И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ОПУХОЛЕЙ
- ЛЕЧЕНИЕ
- Биопсия яичника
- Клиновидная резекция яичника
- Каутеризация яичника
- Цистэктомия
- Овариэктомия
- Аднексэктомия
- Способы извлечения препарата
- ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД, ОСЛОЖНЕНИЯ, ПРОФИЛАКТИКА
- ГЛАВА 10. ЛАПАРОСКОПИЧЕСКИЕ ОПЕРАЦИИ ПРИ БЕСПЛОДИИ. АДГЕЗИОЛИЗИС
- ЭТИОЛОГИЧЕСКИЕ И ПАТОГЕНЕТИЧЕСКИЕ ФАКТОРЫ БЕСПЛОДИЯ
- ЭНДОСКОПИЧЕСКАЯ ХИРУРГИЯ ПРИ ЭНДОКРИННЫХ ФОРМАХ БЕСПЛОДИЯ
- ЛАПАРОСКОПИЧЕСКИЙ АДГЕЗИОЛИЗИС (РАССЕЧЕНИЕ СПАЕК)
- Формирование спаек
- Формирование послеоперационных спаек
- Ценность дополнительных процедур
- Лапароскопический адгезиолизис
- ГЛАВА 11. ОПЕРАЦИИ ПРИ ВНЕМАТОЧНОЙ БЕРЕМЕННОСТИ
- ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
- Сальпингэктомия
- Органосохраняющие операции
- 11.1.2.1. Лапароскопическая линейная сальпинготомия
- Сегментарная резекция трубы
- Выдавливание плодного яйца из трубы
- Осложнения и их профилактика
- Интраоперационные осложнения
- Послеоперационные осложнения
- МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
- Метотрексат
- Лечение прогрессирующей трубной беременности
- Профилактика и лечение персистенции хориона
- Предварительное введение метотрексата перед хирургическим вмешательством
- Другие препараты
- ВЫЖИДАТЕЛЬНАЯ ТАКТИКА
- Реабилитация
- ГЛАВА 12. ОПЕРАЦИИ ПРИ ОСТРЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ ПРИДАТКОВ МАТКИ
- ОПЕРАТИВНАЯ ЛАПАРОСКОПИЯ ПРИ ОВЗПМ
- ТЕХНИКА ЛАПАРОСКОПИИ ПРИ ОВЗПМ
- ЛАПАРОСКОПИЧЕСКАЯ ТАКТИКА ПРИ РАЗЛИЧНЫХ ВИДАХ ОВЗПМ
- МЕТОДИКА АДНЕКСЭКТОМИИ
- ДИНАМИЧЕСКАЯ ЛАПАРОСКОПИЯ ПРИ ОВЗПМ
- Методика динамической лапароскопии
- ПРИНЦИП ВЕКТОРА ПРИ ИСПОЛЬЗОВАНИИ МОНОПОЛЯРНОЙ КОАГУЛЯЦИИ