ВЫБОР СПОСОБА И ТЕХНИКИ ОБЕЗБОЛИВАНИЯ
Анестезия в эндоскопической гинекологии требует полного понимания патофизиологии ПП для профилактики возможных осложнений. Многие пациентки имеют выраженную экстрагенитальную патологию, что позволяет отнести их к группе высокого анестезиологического риска. Чем более выражена сопутствующая патология, тем в большей степени показана операция без разреза. Безопасная анестезия требует проведения тщательного предоперационного обследования и интраоперационного мониторинга.
В задачи анестезиолога входят поддержание гемодинамической и респираторной стабильности и обеспечение адекватной анестезии, аналгезии и мышечной релаксации для лучшей визуализации брюшной полости.
В эндохирургии чаще всего применяют следующие методы обезболивания:
- Внутривенная многокомпонентная общая анестезия со спонтанным дыханием.
- Внутривенная многокомпонентная общая анестезия с ИВЛ.
- Перидуральная анестезия (ПА) в сочетании с внутривенной амнезией.
- ПА в сочетании с внутривенной амнезией и ИВЛ (применяют редко, только при отсутствии адекватной релаксации).
Применение ингаляционных анестетиков, в том числе N2O, в лапароскопии ограничено. Использование N2O не рекомендуют в силу ряда причин.
- Закись азота вытесняет кислород на альвеолярном уровне с последующей десатурацией гемоглобина. Этот феномен сильнее выражен при создании ПП.
- Закись азота увеличивает объём кишечника и ослабляет его перистальтику. Причина этого явления — более быстрое проникновение N2O в просвет кишечника по сравнению с элиминацией эндогенных газов (метан, нитрат). Увеличение размеров кишечных петель ухудшает панораму при лапароскопии и задерживает восстановление перистальтики в послеоперационном периоде.
- Закись азота, абсорбируясь в дыхательных путях, проникает в брюшную полость, создавая смесь N2O с CO2. Эта смесь — одна из причин возникновения типичного для лапароскопии плечелопаточного болевого синдрома.
Анестезия в эндогинекологии не имеет принципиальных отличий от обезболивания при выполнении открытых операций.
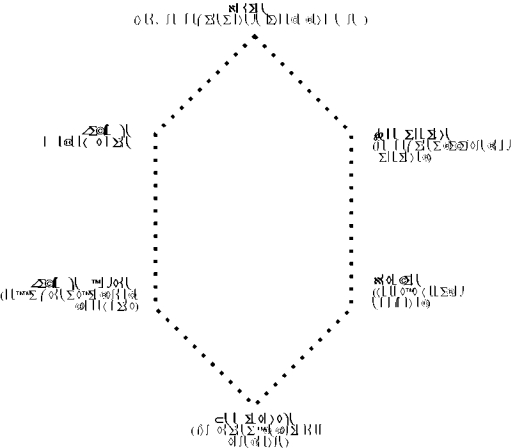
Компоненты анестезии можно изобразить схематично (см. схему ниже).
Предоперационная подготовка. Необходимо тщательное предоперационное обследование пациентки для выявления сопутствующей патологии, что важно как для хирурга, так и для анестезиолога. Уже на этом этапе хирург и анестезиолог совместно выбирают объём и способ оперативного лечения. Наиболее важны дооперационная диагностика и коррекция сердечно-сосудистых и лёгочных заболеваний: сердечных аритмий, поражения коронарных артерий, плохо корригируемой артериальной гипертензии, миокардиопатии, хронических обструктивных заболеваний лёгких.
Проводя предоперационную подготовку, врач должен помнить один из основных постулатов современной анестезиологии: «Если хирургическое лечение основного заболевания абсолютно необходимо, противопоказаний для наркоза нет!». Многое зависит от умения и профессиональных навыков врача.
Премедикация показана всем больным, она бывает лечебной и профилактической. Первую назначают за несколько суток до операции пациенткам с сопутствующей экстрагенитальной патологией, включающей психоэмоциональ-
ные расстройства. Профилактическую премедикацию проводят в течение суток перед плановыми операциями и за 40—60 мин — перед срочными.
Преиндукцию проводят седативными препаратами. Чаще используют медикаменты группы бензодиазепинов: седуксен, реланиум. В последнее время предпочтение имеет новый препарат дормикум. В процессе преиндукции достигают гипорефлексии — одного из компонентов общей анестезии. Возможно применение этих препаратов одновременно с премедикацией (за 40 мин до транспортировки больной в операционную).
Индукцию в наркоз и поддержание анестезии проводят следующими препаратами:
1. Кетамин (кеталар, кетанест, кетажект, калипсол, Cl-581) — единственный анестетик, не раздражающий ткани при любом способе введения (в/в, в/м, рек- тально). В эндохирургии кетамин используют в/в. Доза для вводного наркоза составляет 2 мг/кг массы тела больной. Через несколько секунд после введения наступают сон и хирургическая стадия наркоза. Пик максимальной концентрации в плазме наступает через 1 мин. Продолжительность анестезирующего действия кетамина характеризуется временем перераспределения его в организме и составляет при внутривенном введении 7—11 мин. Кетамин метаболизируется в
печени, что вместе с экскрецией препарата занимает 2—3 ч. По окончании анестезии кетамином (т.е. через 7—11 мин при внутривенном введении) бу льшая часть препарата сохраняется в организме в неизменённом состоянии, что даёт кумулятивный и потенцирующий эффект при его сочетанном применении с другими наркотическими средствами.
- Барбитураты ультракороткого действия (тиопентал-натрий и гексенал) желательно использовать при плановых операциях у предварительно обследованных пациенток. Ацидоз и недостаток альбуминов в плазме могут стать причиной нежелательного углубления анестезии и ухудшения кровотока в печени, особенно при желудочно-кишечных заболеваниях. Следует помнить, что барбитураты ультракороткого действия не дают гепатотоксического эффекта, как считали ранее. Желательно использовать барбитураты только для вводного наркоза. Для этой цели их применяют в дозе 300—500 мг в виде 1—2% раствора.
- Оксибутират натрия (ГОМК) — один из лучших препаратов как для вводного, так и для основного наркоза. На этапе индукции препарат вводят медленно в/в в течение 15 мин и более из расчёта 90—100 мг/кг массы тела. При этом введение в наркоз происходит медленно, мягко, что важно при плановых эндохирургических вмешательствах. ГОМК следует применять после предварительного введения дроперидола в дозе, необходимой для обеспечения нейролепсии II степени. Быстрое введение препарата недопустимо. Продолжительность снотворного эффекта при указанной выше дозе составляет около 2 ч. Оксибутират натрия разрушается в организме до естественных метаболитов. Он обладает выраженным антигипоксическим свойством и патогенетически обоснован для анестезиологического обеспечения эндохирургических операций. В указанной дозе ГОМК даёт только гипнотический эффект, поэтому для достижения поликомпонентной анестезии необходимо дополнительно использовать центральные наркотические анальгетики.
- Диприван (пропофол) относят к классу гипнотиков, т.е. препаратов, способных обеспечивать один из компонентов общей анестезии — медикаментозный сон. Это состояние наступает благодаря высокой липофильности диприва- на через 30—40 с от начала введения препарата в/в. Через 10 мин его концентрация не превышает 40% от исходной. Пробуждение наступает при достижении в плазме крови концентрации 1 мг/мл. Препарат не обладает способностью к кумуляции. При применении дипривана для индукции в обычных дозах (1,5— 2 мг/кг) наблюдают снижение АД. Существует пропорциональная зависимость степени снижения АД от возраста пациентки. При введении клинически эффективной дозы пропофола наблюдают тенденцию к брадикардии из-за вагото- нического действия препарата.
Эти эффекты пропофола можно использовать при выраженной тахикардии и артериальной гипертензии. Для уменьшения побочных эффектов дипривана во время индукции в наркоз обосновано введение кетамина, вызывающего тахикардию с повышением АД. Такое сочетание позволяет снизить дозы препаратов. При использовании дипривана для индукции его необходимо вводить фрак- ционно (примерно 40 мг каждые 10 с) до появления клинических признаков медикаментозного сна. Пожилым и ослабленным пациенткам вводят более низкие дозы (20 мг каждые 10с). В тех случаях, когда диприван применяют по методике постоянной, а не болюсной инфузии, необходимо использовать пер- фузоры или инфузоматы, чтобы контролировать скорость введения. Через несколько минут после прекращения инфузии пропофола восстанавливается сознание, быстро активизируется моторная функция, что даёт основание отнести его к универсальным по сравнению со всеми известными гипнотиками средствам. Это особенно важно в эндохирургии.
- Дормикум (мидазолам) даёт быстрый (через 2 мин после введения) седативный и выраженный снотворный эффект, оказывает анксиолитическое, противосудорожное и миорелаксирующее действие. Препарат можно вводить как в/в (медленно, 1 мл за 30 с), так и в/м. В последнем случае только через 10 мин удаётся получить такую концентрацию препарата, какую наблюдают сразу после внутривенного введения. Введение с постепенным увеличением дозы с 0,15 до 0,2 мг/кг массы тела позволяет достичь необходимой степени преиндукции и индукции от лёгкой седации с анксиолитическим эффектом до глубокого сна. Следовательно, анестезиолог может адаптировать режим дозирования препарата к целям вводного наркоза. Для поддержания анестезии дормикум сочетают с центральными анальгетиками и кетамином. В первом случае доза составляет 0,03—0,1 мг/(кгч), во втором — 0,03—0,3 мг/(кг-ч). Для поддержания анестезии на нужном уровне проводят болюсное введение либо непрерывную инфузию.
Таблица 5-1. Внутривенная общая анестезия с сохранением самостоятельного дыхания
|
Этап анестезии |
Препарат |
||
|
|
диприван |
кетамин |
фентанил |
|
Индукция |
1,4—1,5 мг/кг |
0,4—0,5 мг/кг |
0,001—0,002 мг/кг |
|
Поддержание анестезии |
5 мг/(кг.ч) |
1 мг/(кг.ч) |
0,003-0,004 мг/(кг.ч) |
Таблица 5-2. Внутривенная общая анестезия с ИВЛ
|
Этап анестезии |
Препарат |
|||
|
|
диприван |
кетамин |
фентанил |
миорелаксант |
|
Индукция |
1,9—2,0 мг/кг |
0,5—0,8 мг/кг |
0,002—0,004 мг/кг |
|
|
Миорелаксация перед интубацией |
|
|
|
Первоначально деполяризующий (15—20% терапевтической дозы), затем деполяризующий из расчёта 3 мг/кг |
|
Поддержание анестезии |
5—6 мг/(кг.ч) |
1,0—1,2 мг/(кг.ч) |
0,003—0,004 мг/(кг.ч) |
|
|
Тотальная миоплегия |
|
|
|
Недеполяризующий в терапевтической дозе либо деполяризующий (болюсно) |
- Перидуральная анестезия
При выраженных сопутствующих заболеваниях ССС и дыхательной системы предпочтение следует отдавать ПА. Особенности ПА:
- Надёжная аналгезия и гипорефлексия.
- Торможение гормональной активности хромаффинной ткани мозгового вещества надпочечников.
- Замедление синтеза миокардиального депрессивного фактора.
- Увеличение пластичности и уменьшение вязкости крови.
- Увеличение линейной и объёмной скоростей кровотока.
- Активация спонтанного фибринолиза и устранение гиперкоагуляции (если она есть).
- Снижение тонуса артериальных сосудов, пред- и постнагрузки на сердце.
ПА выполняет подготовленный анестезиолог-реаниматолог.
Техника ПА
- На фоне премедикации катетеризируют периферическую, а по показаниям центральную вену.
- Пациентку укладывают на бок с согнутыми в коленях и максимально приведёнными к животу нижними конечностями. Голова прижата к груди (рис. 5-2, см. цв. вклейку).
- Обрабатывают кожу спины антисептическими растворами.
- Для обезболивания кожи и создания «лимонной корочки» используют тот же анестетик, что и для последующей ПА.
- Специальной иглой с мандреном пунктируют кожу, подкожную клетчатку, надостную, межостную и жёлтую связки (рис. 5-3, см. цв. вклейку). Левая кисть врача прилежит тыльной стороной к коже пациентки, а большой и указательный пальцы фиксируют иглу. Правой рукой врач продвигает иглу шагами по 2—3 мм, периодически извлекая мандрен и проверяя шприцем сопротивление тканей. Важно, чтобы основание иглы упиралось в правую ладонь, а большой и указательный пальцы помогали движению иглы к перидуральному пространству.
- При попадании иглы в перидуральное пространство сопротивление тканей резко уменьшается, пузырь воздуха в шприце не сжимается при надавливании на поршень. Физиологический раствор свободно поступает в полость.
- Для дополнительной идентификации перидурального пространства вводят тестовую дозу анестетика. Она равна количеству, необходимому для достижения спинномозговой анестезии. Если через 5 мин не наступает субарахноидальная блокада, можно предположить, что игла в перидуральном пространстве. Вводят расчётную дозу анестетика с 0,15—0,25 мг адреналина (3—5 капель).
- Если предполагаемая продолжительность операции более 1 ч, перидураль- ное пространство катетеризируют.
- Атараксия наступает при внутривенном введении седуксена, реланиума или дормикума (наиболее эффективен) начиная с общей дозы 2,5 мг, либо натрия оксибутирата из расчёта 50—60 мг/кг, либо кетамина в дозе 0,7—1,0 мг/кг. При этих дозах успешно проходят операции на органах нижнего этажа брюшной полости и малого таза. В случае появления выраженного плечелопаточного синдрома во время инсуффляции газа необходимо достичь быстрой амнезии увеличением дозы кетамина до 1 мг/кг. По ходу всей операции больному постоянно подают кислородно-воздушную смесь, содержащую 60—80% О2. В случае депрессии или остановки дыхания проводят ИВЛ через маску наркозного аппарата. Если не удаётся обеспечить оптимальные условия для работы хирурга, особенно в случае конверсии, интубируют трахею на фоне введения миоре- лаксантов при полной амнезии больного.
Источник: Савельева Г.М., Фёдоров И.В., «ЛАПАРОСКОПИЯ В ГИНЕКОЛОГИИ» 1999
А так же в разделе «ВЫБОР СПОСОБА И ТЕХНИКИ ОБЕЗБОЛИВАНИЯ »
- Пневмоперитонеум
- Механическое поднятие брюшной стенки
- Операции при минимальном давлении
- Операции под лапароскопическим контролем
- ВИДЕОПАНОРАМА И ВВЕДЕНИЕ ИНСТРУМЕНТОВ
- ТЕХНИКА РАССЕЧЕНИЯ, СОЕДИНЕНИЕ ТКАНЕЙ И ГЕМОСТАЗ
- ИЗВЛЕЧЕНИЕ ПРЕПАРАТА
- ДРЕНИРОВАНИЕ БРЮШНОЙ ПОЛОСТИ
- ОКОНЧАНИЕ ОПЕРАЦИИ
- ПЕРЕХОД К ТРАДИЦИОННОЙ ОПЕРАЦИИ
- ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ
- ГЛАВА 5. ОСОБЕННОСТИ ОБЕЗБОЛИВАНИЯ В ЛАПАРОСКОПИЧЕСКОЙ ГИНЕКОЛОГИИ
- ВЛИЯНИЕ ПНЕВМОПЕРИТОНЕУМА И ИЗМЕНЕНИЯ ПОЛОЖЕНИЯ ТЕЛА
- АБСОРБЦИЯ УГЛЕКИСЛОГО ГАЗА
- МОНИТОРИНГ