Инфекции дыхательных путей.
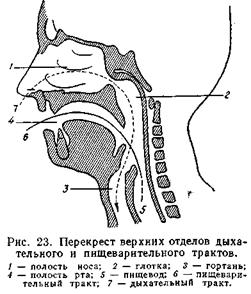
Вторую систему органов, которая явилась местом исторического приспособления к ней ряда патогенных паразитов, представляют дыхательные пути. В верхнем отделе дыхательный путь (нос, глотка, гортань) перекрещивается пищеварительным трактом, имея с ним общий орган — глотку (рис. 23). Кпереди от глотки располагаются зев и рот — начальные органы пищеварительного тракта, книзу — гортань, а затем трахея, бронхи, альвеолы. Все расположенные выше гортани перечисленные органы настолько связаны между собой в одну систему анатомическими и отчасти физиологическими отношениями, что совершенно логично рассматривать все инфекционные процессы, возбудители которых здесь локализуются, как одну группу болезней. Выше было указано, что
инфекции с локализацией возбудителей во рту и в зеве используют механизм передачи, свойственный инфекциям дыхательных путей.
 Выделение возбудителя во внешнюю среду зараженным организмом осуществляется при выдохе, проникновение же его извне в дыхательные органы возможно лишь со струей воздуха при вдохе. При этом для выведения возбудителей инфекции из дыхательных путей необходим усиленный выдох, осуществляемый, например, при кашле, чиханье, крике и т. п., в образовании капельной инфекции большую роль играет человеческая речь. В дыхательных путях микробы находятся всегда во влажной среде — слизи, постоянно покрывающей всю поверхность слизистой оболочки. Поэтому они могут быть выброшены во внешнюю среду не в свободном состоянии, а только в капельках слизи или экссудата, а нередко и внутри обрывков клеток слущившегося эпителия слизистой оболочки дыхательных путей (особенно вирусы). При всех болезненных состояниях дыхательных путей, как правило, наблюдается катаральное воспаление с усиленным отделением секрета и повышенной рефлекторной возбудимостью, сопровождающейся судорожными сокращениями мышц (кашель, чиханье). Не удивительно, что у возбудителей инфекций дыхательных путей в процессе эволюции выработался такой механизм воздействия на зараженный организм, при котором усиливается секреторная и рефлекторная деятельность дыхательных органов, ибо это повышает вероятность передачи возбудителя от зараженного индивидуума здоровому. Та форма, в которой заразное начало выводится из зараженного организма во внешнюю среду, со времени работ Лащенкова, Флюгге, Рубнера (90-е годы прошлого века) носит название капельной инфекции. В физическом отношении эта форма определяется как дисперсная фаза влажных аэрозолей.
Выделение возбудителя во внешнюю среду зараженным организмом осуществляется при выдохе, проникновение же его извне в дыхательные органы возможно лишь со струей воздуха при вдохе. При этом для выведения возбудителей инфекции из дыхательных путей необходим усиленный выдох, осуществляемый, например, при кашле, чиханье, крике и т. п., в образовании капельной инфекции большую роль играет человеческая речь. В дыхательных путях микробы находятся всегда во влажной среде — слизи, постоянно покрывающей всю поверхность слизистой оболочки. Поэтому они могут быть выброшены во внешнюю среду не в свободном состоянии, а только в капельках слизи или экссудата, а нередко и внутри обрывков клеток слущившегося эпителия слизистой оболочки дыхательных путей (особенно вирусы). При всех болезненных состояниях дыхательных путей, как правило, наблюдается катаральное воспаление с усиленным отделением секрета и повышенной рефлекторной возбудимостью, сопровождающейся судорожными сокращениями мышц (кашель, чиханье). Не удивительно, что у возбудителей инфекций дыхательных путей в процессе эволюции выработался такой механизм воздействия на зараженный организм, при котором усиливается секреторная и рефлекторная деятельность дыхательных органов, ибо это повышает вероятность передачи возбудителя от зараженного индивидуума здоровому. Та форма, в которой заразное начало выводится из зараженного организма во внешнюю среду, со времени работ Лащенкова, Флюгге, Рубнера (90-е годы прошлого века) носит название капельной инфекции. В физическом отношении эта форма определяется как дисперсная фаза влажных аэрозолей.
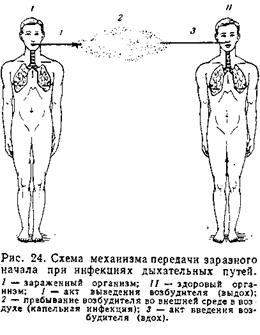
Капельки, попавшиев окружающую среду при выдохе, естественно, оказываются в воздуе, откуда они и поступают в дыхательные пути других людей при вдохе (рис. 24).
О некоторых дополнительных факторах передачи заразного начала, имеющих значение для отдельных инфекций этой группы, будет сказано ниже.
Теперь обратимся к оценке важнейших эпидемиологических черт инфекций дыхательных путей, вытекающих из особенностей механизма передачи.
Передача инфекции этим механизмом осуществляется и с- ключительно легко. Достаточно мимолетного сближения людей (зараженного и здорового) в любой обстановке, чтобы могло наступить заражение. Именно эта группа инфекций среди оседлого человечества особенно широко распространена. Именно в этой группе (но зато только в этой группе!) можно встретить болезни, избежать которых не удается ни одному человеку в течение своей жизни. Повсеместное распространение туберкулеза, многократные заболевания
одного и того же человека гриппом и тот факт, что корью болеет каждый человек в течение своей жизни, иллюстрируют это положение. Естественная восприимчивость человека к брюшному тифу приблизительно такова же, как и к кори, но из-за гораздо большей трудности передачи заразы при кишечных инфекциях, чем при инфекциях дыхательных путей, брюшной тиф встречается приблизительно в 100 раз реже, чем корь, и в 800—1000 раз реже, чем грипп. Размеры эпидемий кишечных инфекций в каждом отдельном случае зависят от того, каким фактором (например, вода, мухи и т. п.) и насколько интенсивно в данном случае и при данной обстановке осуществляется заражение людей. Поэтому, подавляя
 или полностью устраняя важнейшие факторы передачи заразного начала (например, уничтожая мух частично или полностью, оздоровляя водоснабжение и т. п.), можно снизить заболеваемость любой кишечной инфекцией в десятки и даже сотни раз; при инфекциях же дыхательных путей исключительная легкость передачи возбудителя и универсальность самого фактора переноса (воздух) делают нейтрализацию этого фактора при современной технике малоэффективной. Таким образом, важнейшим регулятором (тормозом) хода эпидемического процесса при инфекциях дыхательных путей становится уровень специфического иммунитета населения, за которым, однако, скрывается исключительно интенсивно действующий фактор механизма передачи возбудителя.
или полностью устраняя важнейшие факторы передачи заразного начала (например, уничтожая мух частично или полностью, оздоровляя водоснабжение и т. п.), можно снизить заболеваемость любой кишечной инфекцией в десятки и даже сотни раз; при инфекциях же дыхательных путей исключительная легкость передачи возбудителя и универсальность самого фактора переноса (воздух) делают нейтрализацию этого фактора при современной технике малоэффективной. Таким образом, важнейшим регулятором (тормозом) хода эпидемического процесса при инфекциях дыхательных путей становится уровень специфического иммунитета населения, за которым, однако, скрывается исключительно интенсивно действующий фактор механизма передачи возбудителя.
К, сожалению, современные широко распространенные взгляды склонны к переоценке роли иммунологического фактора за счет грубой недооценки значения механизма передачи инфекции в распространении инфекционных болезней. Одним из проявлений такой неправильной оценки движущих сил эпидемического процесса служит часто встречающееся отождествление во всех случаях и при всех инфекциях фактического уровня заболеваемости с восприимчивостью к данной болезни. Таково, например, широко распространенное мнение об «особо высокой восприимчивости» к кори, ветряной оспе, гриппу и т. п. наряду с меньшей будто бы восприимчивостью людей к сибирской язве, брюшному и сыпному тифам и т. п. Здесь, таким образом, функция механизма передачи ошибочно приписывается восприимчивости.
Инфекции дыхательных путей характеризуются еще одной эпидемиологической особенностью. Ввиду крайней легкости передачи заразного начала заражение этими инфекциями наступает в большинстве случаев уже в первые годы жизни человека. Эмпирически установленный факт преимущественной заболеваемости людей этими инфекциями в детском возрасте является причиной того, что многие инфекции дыхательных путей получили широкораспространенное название «детских инфекций». Объяснение этому надо видеть не в особой восприимчивостидетского организма, какэто часто ошибочно формулируют, а в исключительной легкости передачи возбудите
ля. Сказанное хорошо иллюстрируется эпидемией кори на Фарерских островах в 1846 г., куда она была занесена после 63-летнего перерыва и где она охватила в течение 5—6 месяцев поголовно все население без различия возраста.
Как же вести борьбу с инфекционными болезнями дыхательных путей? Пример оспы дает ответ на этот вопрос. Эта болезнь, бывшая 150 лет назад одной из распространеннейших в Европе (почти все взрослые люди того времени были «рябые»), как показывает блестящий опыт Советского Союза, может быть совершенно ликвидирована в течение нескольких лет. Искусственная иммунизация является здесь центральной и самой могущественной мерой, потому что она приводит в действие важнейший регулятор эпидемического процесса при этих болезнях — иммунитет населения. Другой путь —это энергичнейшая борьба с источником инфекции. Известно, что изоляция каждого больного проказой позволила ликвидировать громадное распространение этой инфекции в ряде стран; эта мера способна дать тем лучшие результаты, чем строже она проводится. Между тем особенно много упущений в этой области допускается в практической работе именно в отношении инфекций дыхательных путей. Наконец, и воздействие на механизм передачи может быть при желании осуществлено без непреодолимых технических затруднений. Известно, что ношение марлевого респиратора предохраняет от заражения любой инфекцией дыхательных путей (легочная чума!). Конечно, представить себе поголовное ношение респираторов всем населением трудно, но этот пример мог бы быть с пользой применен для предупреждения распространения инфекций дыхательных путей медицинским персоналом и другими лицами, ухаживающими за больными. О других приемах борьбы с распространением инфекций дыхательных путей капельным способом через воздух можно пока говорить лишь как о методах, находящихся в стадии разработки и изучения. Таким образом, из трех возможных путей борьбы при инфекциях дыхательных путей активной иммунизации населения, при обязательном условии наличия высокоэффективного препарата, принадлежит ведущая роль.
Указанный механизм передачи заразного начала отчетливо отразился на биологической природе возбудителей этой группы инфекционных болезней. Как мы видели, механизм капельной инфекции обусловливает, как правило, осуществление заражения на протяжении ближайших минут после выведения возбудителя во внешнюю среду; после этого возможность заражения по самому характеру процесса становится маловероятной. Следовательно, в ходе исторического процесса у возбудителей этой группы не существовало биологического стимула для повышения их устойчивости. И действительно, мывэтой группе наблюдаем множество совершенно нежизнеспособных во внешней среде микробов, вовсе не культивирующихся на искусственных питательных средах или требующих для своего выращивания сложных сред с содержанием животного и даже человеческого белка (асцитический агар, среды с прибавлением крови и т. п.). Здесь широко представлены вирусы. Известно, что в борьбе с соответствующими болезнями даже не всегда прибегают к дезинфекции (например, дезинфекция не применяется при кори, гриппе, ветряной оспе, краснухе, свинке, цереброспинальном менингите, коклюше и т. д.).
Лишь небольшое число микробов этой группы обладает достаточной жизнеспособностью вне человеческого организма и растет на искусственных питательных средах (бактерии дифтерии, коклюша и немногие другие). Исключение представляет возбудитель туберкулеза, сохраняющий жизнеспособность даже при пылевом механизме передаче, причину чего надо1 искать, вероятно, в его историческом прошлом.
К инфекциям дыхательных путей относится несколько б о л е е 20% всех заразных болезней человека, а именно грипп, корь, коклюш, натуральная оспа, алястрим, ветряная оспа, краснуха, цереброспинальный менингит, полиомиелит1, эпидемический энцефалит, насморк, вызываемый специфическим вирусом, обширная группа вирусных инфекций верхних дыхательных путей, вызываемых условно патогенными возбудителями (аденовирусы, или респираторные вирусы), туберкулез, проказа, риноскле- рома, озена, пневмония пневмококковая, пневмония другой этиологии, воспалительные поражения дыхательных путей, вызываемые гноеродными и другими условно патогенными микробами, дифтерия, скарлатина, ангина различной этиологии, паротит эпидемический (свинка) (всего 23 единицы).
Что касается распределения инфекций этой группы на подгруппы, то подавляющее большинство их является по механизму передачи типичными инфекциями дыхательных путей и составляет подгруппу I. Возбудители этих инфекций локализуются по месту своего внедрения.
Подгруппу II составляют инфекции, при которых возбудитель из места первичной локализации может проникатьс током крови или другими путями в различные глубжележащие ткани (вторичная локализация). Однако механизм капельной передачи инфекции остается и здесь вполне типичным, ибо вторичная локализация возбудителя в этих •случаях такова, что передача его из вторично пораженных органов невозможна. К этой подгруппе относятся цереброспинальный менингит, эпидемический энцефалит, редко —эпидемический паротит (орхит) и, вероятно, некоторые другие инфекции[3] [4].
Подгруппу III составляют оспа натуральная, алястрим, ветряная оспа, туберкулез и проказа, при которых, как и при болезнях первых двух подгрупп, сохраняется типичный способ передачи инфекции капельным путем. Но здесь, как правило, наблюдается проникновение возбудителей в ток крови с последующим образованием в коже, на слизистых или в других тканях и органах специфических поражений (пустул, гранулем), содержащих возбудителей. Хотя теоретически при изъязвлении кожных образований заразное содержимое их могло бы послужить материалом для заражения, однако практически этот способ передачи отступает на задний план по сравнению с механизмом капельной инфекции.
В эту же или во II подгруппу можно было бы отнести также полиомиелит, нос той оговоркой, что при этой инфекции возбудитель первично проникает в глотку, где и находится на протяжении 1—2 недель. Но эта локализация допускает при проглатывании пищи и питья проникновение (занос) возбудителя в кишечник, откуда он в дальнейшем в течение некоторого времени может выделяться наружу. Однако, как и при других инфекциях этой подгруппы, основную роль в распространении инфекции имеет начальный период болезни, сопровождающийся капельным способом распространения, интенсивность которого, как мы указывали выше, в сотни раз превосходит интенсивность фекально-орального способа, свойственного инфекциям с кишечной локализацией возбудителей. Поэтому больше оснований относить полиомиелит не в эту, ав IV подгрупп у, в которую входит ряд инфекций, весьма сходных с полиомиелитом по ряду признаков.
Подгруппа IV обладает наиболее существенными отличиями. Сюда относятся несколько инфекций слокализацией возбудителей в п о л ости рта и зева. Таковы дифтерия, скарлатина, полиомиелит, эпидемический цереброспинальный менингит, ангины разной этиологии, паротит. Как указывалось, такие инфекции с полным основанием относятся к инфекциям дыхательных путей с капельным механизмом передачи. Но ;если при типичных инфекциях дыхательных путей (например, коклюш, корь, грипп и т. п.) воздух служит единственным фактором внешней среды, принимающим участие в капельном механизме передачи, то в названные выше органы наряду с воздухом могут передать возбудителей и д р у- гие факторы, подвергшиеся загрязнению заразными выделениями (слюна, иногда кал) больного или носителя. Такими факторами могут служить посуда, игрушки, которые берут в рот, соски, духовые инструменты ит. п., а также пищевые продукты (особенно молоко) и питьевая вода. Этими обстоятельствами объясняются иногда возникающие пищевые, молочные и даже водные (полиомиелит) эпидемии названных болезней. Но никто еще не наблюдал подобного механизма возникновения эпидемий коклюша, кори или гриппа.
инфекции с локализацией возбудителей во рту и в зеве используют механизм передачи, свойственный инфекциям дыхательных путей.
 Выделение возбудителя во внешнюю среду зараженным организмом осуществляется при выдохе, проникновение же его извне в дыхательные органы возможно лишь со струей воздуха при вдохе. При этом для выведения возбудителей инфекции из дыхательных путей необходим усиленный выдох, осуществляемый, например, при кашле, чиханье, крике и т. п., в образовании капельной инфекции большую роль играет человеческая речь. В дыхательных путях микробы находятся всегда во влажной среде — слизи, постоянно покрывающей всю поверхность слизистой оболочки. Поэтому они могут быть выброшены во внешнюю среду не в свободном состоянии, а только в капельках слизи или экссудата, а нередко и внутри обрывков клеток слущившегося эпителия слизистой оболочки дыхательных путей (особенно вирусы). При всех болезненных состояниях дыхательных путей, как правило, наблюдается катаральное воспаление с усиленным отделением секрета и повышенной рефлекторной возбудимостью, сопровождающейся судорожными сокращениями мышц (кашель, чиханье). Не удивительно, что у возбудителей инфекций дыхательных путей в процессе эволюции выработался такой механизм воздействия на зараженный организм, при котором усиливается секреторная и рефлекторная деятельность дыхательных органов, ибо это повышает вероятность передачи возбудителя от зараженного индивидуума здоровому. Та форма, в которой заразное начало выводится из зараженного организма во внешнюю среду, со времени работ Лащенкова, Флюгге, Рубнера (90-е годы прошлого века) носит название капельной инфекции. В физическом отношении эта форма определяется как дисперсная фаза влажных аэрозолей.
Выделение возбудителя во внешнюю среду зараженным организмом осуществляется при выдохе, проникновение же его извне в дыхательные органы возможно лишь со струей воздуха при вдохе. При этом для выведения возбудителей инфекции из дыхательных путей необходим усиленный выдох, осуществляемый, например, при кашле, чиханье, крике и т. п., в образовании капельной инфекции большую роль играет человеческая речь. В дыхательных путях микробы находятся всегда во влажной среде — слизи, постоянно покрывающей всю поверхность слизистой оболочки. Поэтому они могут быть выброшены во внешнюю среду не в свободном состоянии, а только в капельках слизи или экссудата, а нередко и внутри обрывков клеток слущившегося эпителия слизистой оболочки дыхательных путей (особенно вирусы). При всех болезненных состояниях дыхательных путей, как правило, наблюдается катаральное воспаление с усиленным отделением секрета и повышенной рефлекторной возбудимостью, сопровождающейся судорожными сокращениями мышц (кашель, чиханье). Не удивительно, что у возбудителей инфекций дыхательных путей в процессе эволюции выработался такой механизм воздействия на зараженный организм, при котором усиливается секреторная и рефлекторная деятельность дыхательных органов, ибо это повышает вероятность передачи возбудителя от зараженного индивидуума здоровому. Та форма, в которой заразное начало выводится из зараженного организма во внешнюю среду, со времени работ Лащенкова, Флюгге, Рубнера (90-е годы прошлого века) носит название капельной инфекции. В физическом отношении эта форма определяется как дисперсная фаза влажных аэрозолей.
Капельки, попавшиев окружающую среду при выдохе, естественно, оказываются в воздуе, откуда они и поступают в дыхательные пути других людей при вдохе (рис. 24).
О некоторых дополнительных факторах передачи заразного начала, имеющих значение для отдельных инфекций этой группы, будет сказано ниже.
Теперь обратимся к оценке важнейших эпидемиологических черт инфекций дыхательных путей, вытекающих из особенностей механизма передачи.
Передача инфекции этим механизмом осуществляется и с- ключительно легко. Достаточно мимолетного сближения людей (зараженного и здорового) в любой обстановке, чтобы могло наступить заражение. Именно эта группа инфекций среди оседлого человечества особенно широко распространена. Именно в этой группе (но зато только в этой группе!) можно встретить болезни, избежать которых не удается ни одному человеку в течение своей жизни. Повсеместное распространение туберкулеза, многократные заболевания
одного и того же человека гриппом и тот факт, что корью болеет каждый человек в течение своей жизни, иллюстрируют это положение. Естественная восприимчивость человека к брюшному тифу приблизительно такова же, как и к кори, но из-за гораздо большей трудности передачи заразы при кишечных инфекциях, чем при инфекциях дыхательных путей, брюшной тиф встречается приблизительно в 100 раз реже, чем корь, и в 800—1000 раз реже, чем грипп. Размеры эпидемий кишечных инфекций в каждом отдельном случае зависят от того, каким фактором (например, вода, мухи и т. п.) и насколько интенсивно в данном случае и при данной обстановке осуществляется заражение людей. Поэтому, подавляя
 или полностью устраняя важнейшие факторы передачи заразного начала (например, уничтожая мух частично или полностью, оздоровляя водоснабжение и т. п.), можно снизить заболеваемость любой кишечной инфекцией в десятки и даже сотни раз; при инфекциях же дыхательных путей исключительная легкость передачи возбудителя и универсальность самого фактора переноса (воздух) делают нейтрализацию этого фактора при современной технике малоэффективной. Таким образом, важнейшим регулятором (тормозом) хода эпидемического процесса при инфекциях дыхательных путей становится уровень специфического иммунитета населения, за которым, однако, скрывается исключительно интенсивно действующий фактор механизма передачи возбудителя.
или полностью устраняя важнейшие факторы передачи заразного начала (например, уничтожая мух частично или полностью, оздоровляя водоснабжение и т. п.), можно снизить заболеваемость любой кишечной инфекцией в десятки и даже сотни раз; при инфекциях же дыхательных путей исключительная легкость передачи возбудителя и универсальность самого фактора переноса (воздух) делают нейтрализацию этого фактора при современной технике малоэффективной. Таким образом, важнейшим регулятором (тормозом) хода эпидемического процесса при инфекциях дыхательных путей становится уровень специфического иммунитета населения, за которым, однако, скрывается исключительно интенсивно действующий фактор механизма передачи возбудителя.
К, сожалению, современные широко распространенные взгляды склонны к переоценке роли иммунологического фактора за счет грубой недооценки значения механизма передачи инфекции в распространении инфекционных болезней. Одним из проявлений такой неправильной оценки движущих сил эпидемического процесса служит часто встречающееся отождествление во всех случаях и при всех инфекциях фактического уровня заболеваемости с восприимчивостью к данной болезни. Таково, например, широко распространенное мнение об «особо высокой восприимчивости» к кори, ветряной оспе, гриппу и т. п. наряду с меньшей будто бы восприимчивостью людей к сибирской язве, брюшному и сыпному тифам и т. п. Здесь, таким образом, функция механизма передачи ошибочно приписывается восприимчивости.
Инфекции дыхательных путей характеризуются еще одной эпидемиологической особенностью. Ввиду крайней легкости передачи заразного начала заражение этими инфекциями наступает в большинстве случаев уже в первые годы жизни человека. Эмпирически установленный факт преимущественной заболеваемости людей этими инфекциями в детском возрасте является причиной того, что многие инфекции дыхательных путей получили широкораспространенное название «детских инфекций». Объяснение этому надо видеть не в особой восприимчивостидетского организма, какэто часто ошибочно формулируют, а в исключительной легкости передачи возбудите
ля. Сказанное хорошо иллюстрируется эпидемией кори на Фарерских островах в 1846 г., куда она была занесена после 63-летнего перерыва и где она охватила в течение 5—6 месяцев поголовно все население без различия возраста.
Как же вести борьбу с инфекционными болезнями дыхательных путей? Пример оспы дает ответ на этот вопрос. Эта болезнь, бывшая 150 лет назад одной из распространеннейших в Европе (почти все взрослые люди того времени были «рябые»), как показывает блестящий опыт Советского Союза, может быть совершенно ликвидирована в течение нескольких лет. Искусственная иммунизация является здесь центральной и самой могущественной мерой, потому что она приводит в действие важнейший регулятор эпидемического процесса при этих болезнях — иммунитет населения. Другой путь —это энергичнейшая борьба с источником инфекции. Известно, что изоляция каждого больного проказой позволила ликвидировать громадное распространение этой инфекции в ряде стран; эта мера способна дать тем лучшие результаты, чем строже она проводится. Между тем особенно много упущений в этой области допускается в практической работе именно в отношении инфекций дыхательных путей. Наконец, и воздействие на механизм передачи может быть при желании осуществлено без непреодолимых технических затруднений. Известно, что ношение марлевого респиратора предохраняет от заражения любой инфекцией дыхательных путей (легочная чума!). Конечно, представить себе поголовное ношение респираторов всем населением трудно, но этот пример мог бы быть с пользой применен для предупреждения распространения инфекций дыхательных путей медицинским персоналом и другими лицами, ухаживающими за больными. О других приемах борьбы с распространением инфекций дыхательных путей капельным способом через воздух можно пока говорить лишь как о методах, находящихся в стадии разработки и изучения. Таким образом, из трех возможных путей борьбы при инфекциях дыхательных путей активной иммунизации населения, при обязательном условии наличия высокоэффективного препарата, принадлежит ведущая роль.
Указанный механизм передачи заразного начала отчетливо отразился на биологической природе возбудителей этой группы инфекционных болезней. Как мы видели, механизм капельной инфекции обусловливает, как правило, осуществление заражения на протяжении ближайших минут после выведения возбудителя во внешнюю среду; после этого возможность заражения по самому характеру процесса становится маловероятной. Следовательно, в ходе исторического процесса у возбудителей этой группы не существовало биологического стимула для повышения их устойчивости. И действительно, мывэтой группе наблюдаем множество совершенно нежизнеспособных во внешней среде микробов, вовсе не культивирующихся на искусственных питательных средах или требующих для своего выращивания сложных сред с содержанием животного и даже человеческого белка (асцитический агар, среды с прибавлением крови и т. п.). Здесь широко представлены вирусы. Известно, что в борьбе с соответствующими болезнями даже не всегда прибегают к дезинфекции (например, дезинфекция не применяется при кори, гриппе, ветряной оспе, краснухе, свинке, цереброспинальном менингите, коклюше и т. д.).
Лишь небольшое число микробов этой группы обладает достаточной жизнеспособностью вне человеческого организма и растет на искусственных питательных средах (бактерии дифтерии, коклюша и немногие другие). Исключение представляет возбудитель туберкулеза, сохраняющий жизнеспособность даже при пылевом механизме передаче, причину чего надо1 искать, вероятно, в его историческом прошлом.
К инфекциям дыхательных путей относится несколько б о л е е 20% всех заразных болезней человека, а именно грипп, корь, коклюш, натуральная оспа, алястрим, ветряная оспа, краснуха, цереброспинальный менингит, полиомиелит1, эпидемический энцефалит, насморк, вызываемый специфическим вирусом, обширная группа вирусных инфекций верхних дыхательных путей, вызываемых условно патогенными возбудителями (аденовирусы, или респираторные вирусы), туберкулез, проказа, риноскле- рома, озена, пневмония пневмококковая, пневмония другой этиологии, воспалительные поражения дыхательных путей, вызываемые гноеродными и другими условно патогенными микробами, дифтерия, скарлатина, ангина различной этиологии, паротит эпидемический (свинка) (всего 23 единицы).
Что касается распределения инфекций этой группы на подгруппы, то подавляющее большинство их является по механизму передачи типичными инфекциями дыхательных путей и составляет подгруппу I. Возбудители этих инфекций локализуются по месту своего внедрения.
Подгруппу II составляют инфекции, при которых возбудитель из места первичной локализации может проникатьс током крови или другими путями в различные глубжележащие ткани (вторичная локализация). Однако механизм капельной передачи инфекции остается и здесь вполне типичным, ибо вторичная локализация возбудителя в этих •случаях такова, что передача его из вторично пораженных органов невозможна. К этой подгруппе относятся цереброспинальный менингит, эпидемический энцефалит, редко —эпидемический паротит (орхит) и, вероятно, некоторые другие инфекции[3] [4].
Подгруппу III составляют оспа натуральная, алястрим, ветряная оспа, туберкулез и проказа, при которых, как и при болезнях первых двух подгрупп, сохраняется типичный способ передачи инфекции капельным путем. Но здесь, как правило, наблюдается проникновение возбудителей в ток крови с последующим образованием в коже, на слизистых или в других тканях и органах специфических поражений (пустул, гранулем), содержащих возбудителей. Хотя теоретически при изъязвлении кожных образований заразное содержимое их могло бы послужить материалом для заражения, однако практически этот способ передачи отступает на задний план по сравнению с механизмом капельной инфекции.
В эту же или во II подгруппу можно было бы отнести также полиомиелит, нос той оговоркой, что при этой инфекции возбудитель первично проникает в глотку, где и находится на протяжении 1—2 недель. Но эта локализация допускает при проглатывании пищи и питья проникновение (занос) возбудителя в кишечник, откуда он в дальнейшем в течение некоторого времени может выделяться наружу. Однако, как и при других инфекциях этой подгруппы, основную роль в распространении инфекции имеет начальный период болезни, сопровождающийся капельным способом распространения, интенсивность которого, как мы указывали выше, в сотни раз превосходит интенсивность фекально-орального способа, свойственного инфекциям с кишечной локализацией возбудителей. Поэтому больше оснований относить полиомиелит не в эту, ав IV подгрупп у, в которую входит ряд инфекций, весьма сходных с полиомиелитом по ряду признаков.
Подгруппа IV обладает наиболее существенными отличиями. Сюда относятся несколько инфекций слокализацией возбудителей в п о л ости рта и зева. Таковы дифтерия, скарлатина, полиомиелит, эпидемический цереброспинальный менингит, ангины разной этиологии, паротит. Как указывалось, такие инфекции с полным основанием относятся к инфекциям дыхательных путей с капельным механизмом передачи. Но ;если при типичных инфекциях дыхательных путей (например, коклюш, корь, грипп и т. п.) воздух служит единственным фактором внешней среды, принимающим участие в капельном механизме передачи, то в названные выше органы наряду с воздухом могут передать возбудителей и д р у- гие факторы, подвергшиеся загрязнению заразными выделениями (слюна, иногда кал) больного или носителя. Такими факторами могут служить посуда, игрушки, которые берут в рот, соски, духовые инструменты ит. п., а также пищевые продукты (особенно молоко) и питьевая вода. Этими обстоятельствами объясняются иногда возникающие пищевые, молочные и даже водные (полиомиелит) эпидемии названных болезней. Но никто еще не наблюдал подобного механизма возникновения эпидемий коклюша, кори или гриппа.
Источник: Проф. Л. В. Громашевский, «Общая эпидемиология» 1965
А так же в разделе «Инфекции дыхательных путей. »
- Современное состояние вопроса о классификации инфекционных болезней.
- Материал, подлежащий классификации.
- Кишечные инфекции.
- Кровяные инфекции.
- Инфекции наружных покровов.
- Инфекции с различными механизмами передачи и мало изученные инфекции.
- Глава VI ФАКТОРЫ ПЕРЕДАЧИ И ПУТИ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ
- Живые переносчики (передатчики) заразного начала.
- Роль воды в передаче заразного начала.
- Роль почвы в передаче заразного начала.
- Роль пищевых продуктов в передаче заразного начала.
- Роль различных предметов окружающей обстановки в передаче заразного начала.