Очаг и его ликвидация.
Как было указано в главе VII, очагом инфекционной болезни является место нахождения источника инфекции (больной человек, заразоноситель, зараженное животное) с окружающей его территорией в тех пределах, на которые распространяется его заражающее действие. Размеры очага определяются специфическими особенностями того механизма передачи, которым распространяются возбудители данной инфекционной болезни, и конкретными условиями природной и социально-бытовой обстановки.
Очаг обычно обнаруживается в связи с появлением в нем явного случая заболевания; гораздо реже он открывается в результате микробиологического обследования здоровых людей или животных. Однако и такое обследование обычно предпринимается по поводу наблюдавшегося случая явного или подозрительного заболевания, связанного с данным очагом. Все это делает больного исключительно важной, центральной фигурой очага.
Больной, во-первых, служит уже выявленным источником инфекции; во-вторых, он сигнализирует о существовавшем уже до него источнике инфекции, послужившем фактором его заражения; наконец, в-третьих, все направление работы по ликвидации очага в значительной степени определяется рядом моментов, связанных с больным (например, оставлен ли он на дому или госпитализирован и т. п.), и ближайшей целью имеет обезвредить больного как источник инфекции. Поэтому рассмотрение мероприятий, проводимых в очаге, следует начинать с мероприятий в отношении больного.
В некоторых случаях, как мы знаем, источником инфекции в очаге служат животные. Однако очаг и в этом случае нередко обнаруживается в связи с заболеванием человека (чума, туляремия, сибирская язва и т. п.). Поэтому мы считаем наши соображения правильными и для таких случаев. Это, однако, ни в какой степени не устраняет необходимости принять меры и в отношении первоисточника, т. е. зараженного животного. Но такие мероприятия, как борьба с грызунами (дератизация) или уничтожение бродячих собак, с точки зрения практической эпидемиологии обычно рассматриваются как воздействие на внешнюю среду.
В очаге инфекционной болезни мы встречаемся, кроме больного, также с окружающими его здоровыми людьми и окружающей больного средой. Если по эпидемиологическому значению первое место бесспорно принадлежит больному, то второе место мы должны отвести здоровым людям: именно они чаще всего являются естественными продолжателями эпидемического процесса вслед за больным, так как они могут находиться или в инкубационном периоде или в состоянии заразоносительства.
Даже тогда, когда источником инфекции явилось животное и заражение людей от первого больного маловероятно, лица, окружающие больного, все же должны привлекать к себе внимание эпидемиолога. В самом деле, если больной в данной обстановке инфицировался от животного, то очевидно, что такое же заражение было возможно и для окружающих его лиц, живущих в тех же условиях, а потому и в отношении их приходится проводить комплекс противоэпидемических мероприятий, сходный с тем, какой применяется в случаях, когда источником инфекции служит человек.
Таким образом, в порядке рассмотрения мероприятий в очаге мы отводим окружающей среде только третье место, что обычно соответствует и действительной роли внешней среды с точки зрения дальнейшего поддержания эпидемического процесса. Между тем и в теоретических работах и в практической эпидемиологии очень часто приходится встречаться с исключительным вниманием, которое уделяется внешней среде, при полном игнорировании роли здоровых людей как возможных носителей инфекции. Однако в очаге сыпного тифа или скарлатины было бы совершенно неправильно ограничиться (по удалении больного) лишь дезинсекцией или дезинфекцией окружающей обстановки. В том и в другом случае после удаления больного вероятными носителями инфекции в очаге должны считаться именно оставшиеся здесь здоровые (пока) люди; при сыпном тифе это вероятные носители зараженных вшей, возможно, сами уже находящиеся в инкубационном периоде болезни, а при скарлатине в связи со значительно легче осуществляющимся капельным механизмом передачи еще более высока вероятность того, что среди них имеются либо заразоносители, либо заразившиеся, но еще находящиеся в стадии инкубации лица. Отсюда ясно, насколько важно принять в отношении их соответствующие профилактические меры (санитарная обработка, разобщение, медицинское наблюдение и т. п.).
Изложенный выше логический (систематический) порядок рассмотрения мероприятий в очаге отнюдь не требует, чтобы именно в этом порядке проводились практические мероприятия по ликвидации очага. Окончательная установка диагноза у больного или обследование здоровых людей на заразо- носительство может потребовать нескольких дней, а наблюдение за здоровыми, пока истечет у них период инкубации,—-еще большего срока. Конечно, дезинфекция или предохранительные прививки окружающим не должны откладываться до выполнения перечисленных и им подобных мероприятий. Таким образом, порядок выполнения практических мер определяется конкретной обстановкой случая, причем все они должны осуществляться в возможно кратчайший срок.
Меры в отношении больного. По отношению к больному проводятся следующие противоэпидемические меры: распознавание болезни, регистрация больного, его изоляция и специфическое лечение.
На практике очаг приходится считать существующим обычно с того момента, когда выявлен случай заболевания, а это предполагает, что диагноз заболевания уже установлен. Фактически же работа над очагом, несомненно, начинается с того момента, когда заболевший впервые обращается за медицинской помощью.
Процесс распознавания болезни (постановка диагноза) есть первое по времени и исключительно важное по своему значению противоэпидемическое мероприятие. Кроме того, с него начинается вся цепь проводимых мероприятий.
Интересы противоэпидемической борьбы требуют возможно более раннего и точного диагноза. Если диагноз не может быть установлен сразу, необходимо, во-первых, установить хотя бы предварительный (предположительный) диагноз и, во-вторых, взять на учет данного больного (зарегистрировать).
Надо особенно подчеркнуть, что именно в этом вопросе нередко приходится встречаться с грубейшими ошибками в самой методике противоэпидемической работы. Бывают случаи, когда врач имеет под наблюдением больного на дому, у которого он подозревает, например, брюшной тиф, но не уверен в своем диагнозе. В подобных случаях точный диагноз устанавливается иногда только на 10—20-й день болезни и, таким образом, только после этого принимаются необходимые противоэпидемические меры (госпитализация, дезинфекция и пр.). Между тем такой больной, не будучи изолирован, продолжает распространять инфекцию. Понятно, что в таком случае необходимые меры оказываются запоздавшими. Но еще хуже бывает, когда больной, появившийся на амбулаторном приеме (или выявленный при посещении на дому) с температурой 39—40°, не изолируется и даже не берется под наблюдение, но с неопределенным диагнозом (Status typhosus или Status febrilis) отпускается домой в расчете на то, что при ухудшении его состояния он снова обратится за медицинской помощью. Последнее может иногда и не последовать, а этим создается возможность беспрепятственного рассеивания инфекции. Для устранения таких опасных и недопустимых явлений каждый лихорадящий больной с момента его обнаружения должен рассматриваться как подозрительный по той или иной инфекционной болезни с одновременным проведением всех необходимых противоэпидемических мероприятий.
Как запоздалый, так и ошибочный диагноз наносит тяжелый ущерб делу противоэпидемической борьбы.
Такие случаи, когда заразный больной рассматривается как незаразный или как больной другой, хотя бы и заразной, болезнью (например, грипп, пневмония, паратиф вместо сыпного тифа и т. п.), одинаково опасны в эпидемиологическом отношении. Противоэпидемические мероприятия, которые неминуемо были бы проведены при верном диагнозе болезни, в таких случаях или не проводятся или вместо них принимаются меры, не соответствующие истинной природе болезни.
Из изложенного ясно, какое огромное .значение имеет точная и быстрая диагностика каждого случая инфекционной болезни для успеха противоэпидемической борьбы.
Существует три метода распознавания заразных болезней: клинический, лабораторный и эпидемиологический. В сущности все эти методы должны использоваться одновременно во всем их объеме в каждом случае решения диагностической задачи. Несомненно, что при этом количество запоздалых и ошибочных диагнозов сократилось бы до минимума, а дело противоэпидемической борьбы значительно выиграло бы.
В отношении клинического метода диагноза необходимо отметить большую важность полноценного анамнеза.
Очень часто ошибочный диагноз бывает результатом того, что врач не думаетоболезни, которая находится перед ним, несмотря на наличие характерных признаков, и относит ее к банальным, постоянно встречающимся формам. Такие ошибки особенно часты при распознавании первых случаев в начале эпидемии; то же наблюдается и при так называемых редких болезнях.
Наблюдаются явления и обратного порядка. Во время эпидемии обнаруживается тенденция все сколько-нибудь похожие случаи инфекционных заболеваний относить к господствующей болезни. В главе IX упоминалось об «эпидемии» мышьяковых отравлений, все случаи которой были диагностированы и клиницистами и патологоанатомами как случаи холеры. Это произошло несомненно под впечатлением бывшей в это время в городе холерной эпидемии.
Выше уже отмечалась неправильность и даже опасность с эпидемиологической точки зрения оставления заразного больного на дому до установления у него диагноза. Но это неблагоприятно отражается и на самом установлении диагноза. Несомненно, что госпитализация больного в неясном случае создает наилучшие условия для скорейшего выяснения точного диагноза. Это обеспечивается всеми условиями больницы: систематической проверкой температуры, повседневным наблюдением за -ходом болезни, лучшими условиями для исследования больного и пр.
На результатах противоэпидемической работы очень неблагоприятно отражается так называемая перемена диагноза, встречающаяся в известном числе случаев. Ясно, что мероприятия, предпринятые в соответствии с первоначальным определением болезни, могут совершенно обесцениваться в связи с последующей переменой диагноза, особенно если перемена происходит в поздний период болезни. Следует еще упомянуть о случаях смешанных инфекций. Само собой разумеется, что в подобных случаях (например, одновременное заболевание брюшным и сыпным тифом или корью и дизентерией и т. п.) очаг, откуда поступил больной, требует особого подхода с учетом обеих выявленных инфекций.
Лабораторный метод распознавания болезни в сущности представляет собой естественное дополнение и подкрепление клинического метода. Вместе с тем только он нередко оказывается решающим в диагностике отдельных инфекций (возвратный тиф, малярия, бруцеллез, токсикоинфек- ция и т. д.). Инициатива, направление, время использования этого метода и пр. находятся целиком в руках клинициста. Таким образом, ограниченное использование лабораторного метода в практике распознавания инфекций должно быть отнесено за счет недостаточной квалификации лечащего врача или отсутствия у него привычки пользоваться помощью лаборатории. В важности лабораторного метода для точного и быстрого диагноза инфекции можно убедиться на каждом шагу. Например, диагноз возвратного тифа по клиническому течению болезни может быть с уверенностью поставлен только при втором приступе болезни, т. е. через 2—3 недели после ее начала, да и то лишь в том случае, если во время первого приступа эта болезнь была заподозрена, ибо без этого условия больной после окончания первого приступа рассматривается как выздоровевший и снимается с дальнейшего наблюдения. Между тем при исследовании мазка крови совершенно неоспоримый диагноз может быть поставлен всего через 10—15 минут после обращения больного за медицинской помощью. Брюшной тиф на основании только клинического течения болезни редко распознается с уверенностью ранее 10—12-го дня, в то время как путем выделения гемокультуры возбудителя точный диагноз можно поставить на 2—3-й день после первого обращения больного к врачу.
Что касается выбора метода и материала для лабораторного исследования, то здесь пришлось бы повторить все то, что было подробно изложено в главе об эпидемиологическом обследовании (глава IX). Там же была дана оценка значения отдельных способов лабораторного исследования.
Наконец, эпидемиологический метод диагноза инфекционной болезни также имеет большое значение. Он должен быть применен клиницистом еще при собирании анамнеза. При настойчивом и умелом опросе больного в эпидемиологическом направлении нередко получаются ясные указания на природу заболевания даже при недостаточно выраженной картине болезни. Нередко сам больной связывает свое заболевание с известными ему случаями заразной болезни, с которыми он имел общение (семья, соседи, школа и т. п.). Данные о профессии больного (например, обработка животных продуктов, скотоводство, охота и пр.), о тех или иных моментах социально-бытового характера (поездка за некоторое время до болезни, совместное пользование предметами обихода, участие в убое животного, половая жизнь и т. д.), о месте жительства больного при знакомстве врача с местной эпидемиологией —все это такие ценные сведения, которые могут очень помочь врачу при решении вопроса о природе болезни. Эпидемиологический метод диагностики, примененный умело, настолько доказателен, что его указания надо считать достаточными для окончательной постановки диагноза, если клиническое состояние больного соответствует или хотя бы не противоречит эпидемиологическому выводу. И, наоборот, недооценка этого метода приводит врача к грубейшим ошибкам.
Иногда в истории болезни больного сибирской язвой можно найти данные о наследственности, форме грудной клетки'и т. д. при отсутствии сведений о профессии больного или о работе его, например, с животными продуктами.
Поучителен следующий случай, происшедший много лет назад по вине врача приемного покоя большой инфекционной больницы. В семье, состоявшей из 5 человек, жил квартирант; семья последнего, проживавшая в другом городе, заболела сыпным тифом, и он был вызван туда для помощи. Через 2 недели он возвратился к месту своего жительства. Здесь на протяжении ближайших 15—20 дней заболели все 6 человек, населявшие квартиру,— как он сам, так и все 5 членов семьи квартирохозяев. Диагноз сыпного тифа у первого заболевшего (квартиранта) был установлен врачом на дому. Все 6 человек были отправлены в больницу: четверо были отвезены на одном извозчике в один день, другие двое —спустя 2 дня. Врач приемного покоя первых четырех больных распределил следующим образом: двое с явной картиной сыпного тифа, соответственно полу, были направлены в сыпнотифозные палаты —мужскую или женскую, третий получил диагноз Typhoid и был помещен в общую детскую мужскую палату; четвертому, который имел на голове паршу, в историю болезни был записан диагноз Favus и в качестве «осложнения» приписано Status typhosus, причем положен он был в мужскую кожи о-венерическую палату. Остальные двое больных из того же очага, прибывшие спустя 2 дня, были направлены: отец семьи с диагнозом сыпной тиф — в мужскую сыпнотифозную палату, а прибывшая с ним дочь 4 лет —в терапевтическую детскую женскую палату с диагнозом Typhus recurrens. Позже пришлось собирать всю эту разбросанную по разным отделениям больницы семью в сыпнотифозные отделения.
Если бы врач приемного покоя сразу обратил внимание на эпидемиологические данные первых случаев, он не сделал бы столь грубой и вредной ошибки.
Вслед за установлением диагноза следует обязательный акт — регистрация больного и немедленное отправление по адресу санитарноэпидемиологической службы официального уведомления (экстренного извещения) о случае инфекции. Важнейшие данные по этому вопросу были изложены в главе об эпидемиологическом обследовании. Законом о санитарной охране границ установлена обязательная регистрация и порядок извещения о случаях заболеваний экзотическими инфекциями. Обязательность регистрации случаев остальных инфекционных болезней регулируется «Инструкцией о порядке регистрации, учета и отчетности о движении острозаразных заболеваний», утвержденной Наркомздравом СССР 13 февраля 1941 г. Согласно этой инструкции, обязательному извещению подлежат: сыпной тиф, натуральная оспа, брюшной тиф, паратифы, возвратный тиф, дизентерия бактериальная и амебная, корь, дифтерия, скарлатина, сап, сибирская язва, бруцеллез, эпидемический цереброспинальный менингит, полиомиелит, эпидемический энцефалит, туляремия, бешенство, лептоспирозы, клещевой (весенне-летний) энцефалит, коклюш, токсическая диспепсия грудного возраста, малярия, грипп, острый гастроэнтероколит у детей до 2 лет и цинга. Кроме того, в зависимости от эпидемических показаний на территории отдельных областей, краев, АССР и ССР может вводиться обязательная регистрация и других заразных болезней.
Во всех странах мира обязательная регистрация и извещение о случаях заразных болезней составляют основу всей системы противоэпидемической борьбы.
Однако распознавание болезни и регистрация при всей их важности остаются все же предварительными мерами, создающими лишь предпосылки для развертывания противоэпидемических мероприятий. Изоляция же больного является уже активнейшим средством прямого воздействия на очаг.
Лишь в редких случаях заразный больной теряет способность распространять заразное начало, хотя продолжает оставаться носителем (резервуаром) инфекции. Примерами могут служить больной малярией в зимнее время года (отсутствие переносчика) или больной сифилисом, когда у него исчезли наружные проявления болезни.
Изоляция больного представляет собой помещение его в такие условия, при которых распространение им инфекции становится невозможным, а так как мы при большинстве инфекций не можем приостановить выделения возбудителей из его организма, то изоляцию можно рассматривать и как мероприятие, целью которого является уничтожение возможности передачи инфекции.
При большинстве хронических инфекций мы стремимся достигнуть изоляции больного или здорового носителя (хронические носители палочки брюшного тифа, больные трахомой, венерическими болезнями и т. д.) на дому путем соответствующей организации его быта. Когда это оказывается недостаточным из-за легко осуществляющегося механизма передачи инфекции (проказа, открытые формы туберкулеза легких), даже при хронических болезнях применяется более эффективная форма изоляции, т. е. госпитализация. Тем больше оснований применять госпитализацию при острых инфекционных болезнях. Сравнительно непродолжительное течение острых инфекций облегчает широкое проведение этой противоэпидемической меры, осуществимой при хронических инфекциях лишь с большими трудностями.
К сожалению, идля больных острыми инфекционными болезнями весьма широко применяется так называемая изоляция на дому. Даже в больницах нередки случаи внутрибольничных заражений, несмотря на то что в них происходит сортировка больных, больной обслуживается специально подготовленным персоналом, а вся больничная техника направлена на то, чтобы распространение инфекции стало невозможным. Создать такую обстановку на дому в большинстве случаев нельзя или весьма затруднительно. Мало того, здесь имеются налицо весьма трудно регулируемые процессы бытового общения между людьми, например, в форме посещения больного, общения членов семьи с окружающими и т. п. Нередко распространению инфекции от больного, оставленного на дому, способствуют окружающие условия, например, удаление отбросов и выделений больного без обеззараживания их, мытье посуды на общей кухне, стирка зараженного белья, перелеты мух и т. п. .
Все сказанное имеет еще большее значение применительно к инфекциям дыхательных путей, при которых распространение заразного начала происходит особенно легко. Между тем на практике можно наблюдать особенно часто оставление на дому именно больных этой категории (корь, скарлатина, коклюш и т. п.). •
Таким образом, изоляция на дому могла бы служить действенной противоэпидемической мерой лишь при условии, если бы она сопровождалась исключительно надежными мероприятиями, предупреждающими распространение инфекции. Без этого изоляция на дому не достигает цели.
Как мера вынужденная, обусловливаемая недостатком коечной сети, изоляция на дому должна проводиться в организованном порядке и допу-
 V4 18 Общая эпидемиология
V4 18 Общая эпидемиология
скаться лишь для определенных инфекций. Равным образом должны быть установлены обязательные требования, которым она должна удовлетворять.
Госпитализация необходима не только в интересах самого больного и общества, но и в смысле ее экономической целесообразности, так как уход за больным при домашнем содержании его требует по крайней мере одного полноценного работника, что в общей сложности ложится тяжелым бременем на само население, на состояние народного хозяйства и на средства социального страхования.
Коечная сеть, необходимая для обеспечения госпитализации инфекционных больных, определяется на основании эмпирических показателей. Для настоящего времени можно считать достаточно реальными следующие показатели: для города —одна инфекционная койка на 500—1000 человек населения и для сельских местностей — минимально одна койка на 2000 человек. Можно также исчислять эту потребность из фактического числа случаев заразных болезней, требующих госпитализации.
От способа и условий транспортировки инфекционных больных в больницу в значительной мере зависит успешность госпитализации как противоэпидемического мероприятия. Нередко отсутствие транспорта или сезонное бездорожье в сельских районах представляют серьезное препятствие для нормальной госпитализации. Вместе с тем неорганизованное пользование легко доступным общественным транспортом (железные дороги, трамвай и т. п.) способствует распространению инфекций. Поэтому необходимо регулирование транспортировки инфекционных больных органами здравоохранения.
Единственно нормальным надо считать порядок, при котором перевозка инфекционных больных осуществляется специально оборудованным автомобильным транспортом, находящимся в ведении противоэпидемической службы (в составе дезинфекционного учреждения). Обслуживание перевозки инфекционных больных станциями скорой медицинской помощи не представляется целесообразным ввиду различных целей этих двух видов перевозки больных.
Организация, ведающая перевозкой инфекционных больных, должна находиться в постоянной связи с коечной сетью; при этом нередко весь запас свободных инфекционных коек состоит на учете противоэпидемического учреждения, руководящего транспортом, что способствует рациональному использованию коечного фонда.
Больница, принявшая больного, должна обеспечить соответствующую дезинфекцию транспорта, если таковая не производится специальным дезинфекционным учреждением.
Больной, доставленный для госпитализации, прежде всего подвергается санитарной обработке. Отчасти это вызывается тем, что поверхность тела больного и его платье могут быть инфицированы. Главное же назначение санитарной обработки — освобождение больного от вшей, что при инфекциях, переносимых этими насекомыми, приобретает характер специфического мероприятия.
Санитарная обработка живого человека (больного или здорового, подвергшегося загрязнению поверхности своего тела заразным материалом или одержимого вшивостью) осуществляется путем обмывания его в специально оборудованном санитарно-техническом устройстве, обычно носящем название санитарного пропускника, который можно также назвать дезинфекционной баней, или баней пропускного типа. Принципиальной особенностью всякого санитарного пропускника является пропускная система его устройства, душевой способ омовения и связь с дезинфекционной установкой, позволяющей обеззаразить носильные вещи обрабатываемых людей.
На рис. 72 изображено устройство санитарного пропускника среднего размера, на котором можно видеть указанные принципы его устройства. В зависимости от целевого назначения и намечаемого объема работы санитарные пропускники могут различаться размерами и частными деталями своего устройства, но основные его признаки должны быть всегда сохранены. Прием больных в любую больницу должен производиться через устройство типа санитарного пропускника, но особенно строго эта система должна соблюдаться в инфекционной больнице (или инфекционном отделении общей больницы).
Очень крупные инфекционные больницы на 500—1000 коек, состоящие из многих павильонов, предназначенных для отдельных инфекций, могут иметь небольших размеров санитарные пропускники в составе каждого отде-
ления или один централизованный пропускник крупного размера. В первом случае до направления больного на санитарную обработку в павильон, предназначенный для определенной инфекции, больной должен быть предварительно осмотрен для установления или уточнения диагноза, для чего должно иметься специальное отдельное помещение, куда предварительно поступает больной. Во втором случае при централизованном санитарном пропускнике должно быть предусмотрено специальное помещение для врачебного осмотра и обследования больного, причем последний после обработки направляется в отделение в соответствии с выявленной у него болезнью.
Можно думать, что при пользовании централизованным санитарным пропускником возможны нежелательные в эпидемиологическом отношении встречи больных разными инфекциями. Носама «пропускная система», по которой работает пропускник и которая выражается в том, что проходящий обработку человек движется только в одном направлении, не делая ни шага назад, почти исключает вероятность указанного осложнения. Наконец, при очень строгом подходе к разбираемому вопросу можно указанную угрозу полностью исключить, прибегая к следующему приему. При устройстве пропускника вместо одного общего входа, как это показано на приведенном рисунке, вдоль одной из стен здания устраивается серия боксов, каждый из которых имеет входную дверь со двора и внутреннюю, ведущую в помещение пропускника. Поступивший больной может здесь находиться в полной изоляции до того момента, когда он может подвергнуться омовению, не встречаясь с другими больными.
Больничный санитарный пропускник в отличие от санитарных пропускников, обслуживающих здоровых людей, не должен обязательно работать синхронно с дезинфекционными установками, производящими обработку вещей моющихся, так как вещи больного остаются на хранении в больнице на время пребывания здесь больного. Это также может отражаться на соответствующей модификации устройства пропускника, однако указанный выше принцип его устройства ни в коем случае не должен нарушаться.
Следует отметить, что санитарный пропускник, обслуживающий небольшое отделение больницы или другой тип медицинского стационара, который по своим размерам может принимать не более нескольких человек в день, конечно, и сам может быть небольшого размера. Однако он никогда не должен состоять менее чем из двух смежных помещений (комнат): первая—«грязная», играющая роль ожидальной, используемая для предварительного осмотра прибывшего, раздевания, стрижки и пр., и «чистая»— душевая, где после омовения больного и выполнения в случае надобности других процедур он одевается и получает направление в соответствующую палату.
Иногда приходится слышать заявления, что душ в пропускнике не пригоден для тяжелых больных, для которых якобы необходима ванна. На самом же деле именно под душем может быть обмыт любой больной, в том числе и больные самой тяжелой категории (например, находящиеся в бессознательном состоянии, с тяжелыми травмами и т. п.), которые бывают абсолютно недоступны для омовения их в ванне. Для этого стоит лишь устроить для лежачих больных облицованную кафелем обогреваемую лежанку, а душ над лежанкой укрепить в подвижном состоянии на резиновом шланге или гибкой металлической трубке.
После окончания санитарной обработки начинается собственно госпитализация. Надо подчеркнуть, что самый факт госпитализации сам по себе еще не исчерпывает полностью проблемы изоляции: иногда даже госпитализированный больной может распространять инфекцию. Для предупреждения этого необходимо, чтобы работа больницы была очень хорошо продумана и тщательно организована.
Госпитализированный больной в качестве источника инфекции представляет опасность: 1) для обслуживающего его персонала, 2) для других больных, 3) для посетителей, 4) для лиц, с которыми он соприкасается после выписки из больницы, если он выписан ранее окончания заразного состояния. Наконец, больница в целом может передавать заразный материал окружающему населению в процессе того или иного общения с ним.
Обслуживающий медицинский персонал может заражаться сам и заболевать. При большинстве «детских» инфекций это наблюдается сравнительно редко, поскольку взрослые люди обычно к ним иммунны. При остальных же инфекциях такие случаи время от времени бывают. В некоторых случаях лица медицинского персонала, заражаясь от больных, могут становиться заразоносителями, а следовательно, и распространителями инфекций.
Мерами против заражения больничного персонала являются прежде всего хорошая подготовка его и строгая дисциплина учреждения. Для работников со специальной подготовкой (врачи, фельдшера, сестры, дезинфекторы и т. д.) ознакомление со всеми мерами предупреждения заражения должно осуществляться еще в процессе их обучения. Для технического персонала (санитарки, уборщицы и пр.) это должно входить вобязательный техминимум. Кроме того, медицинским работникам, подвергающимся опасности заражения, следует производить предохранительные прививки против соответствующих инфекций. Для работы с определенной инфекцией (например, с сыпным тифом) такое же значение иногда может иметь подбор лиц, ранее ее перенесших.
В ряде случаев большие услуги оказывают рационально выбранные защитные приспособления, например, респираторы при инфекциях дыхательных путей (легочная чума, оспа, легочная сибирская язва, скарлатина, дифтерия, менингит, полиомиелит и т. д.), очки при операции выдавливания трахоматозных зерен, плотно застегивающиеся комбинезоны при работе в обстановке, где существует опасность заражения вшами; перчатки при вскрытии заразных трупов и т. п.
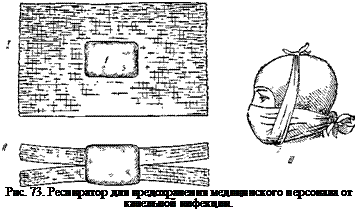
Упомянутый здесь респиратор представляет собой очень мощное профилактическое средство против капельной инфекции. Его применение особенно необходимо при наличии случаев легочной чумы или когда эта инфекция может подозреваться. В таких случаях важно правильно пользо-
ваться этим предохранительным приспособлением, так как малейшая неправильность, допущенная по неумению или небрежности, может стоить жизни. Приводим описание устройства респиратора.
Респиратор изготовляется из нескольких (8—12) слоев марли или из марли с прокладкой слоя ваты толщиной 2—3 см. В последнем случае берут кусокмарли размером 100 х 50 см и посередине его кладут слой ваты размером 25 х 15см(рис.73,/).Затем незанятые ватой верхнюю и нижнюю полосы марли загибают, накрывая ими слой ваты, и образовавшиеся с обоих концов полосы марли (без ваты) разрезают ножницами вдоль до куска ваты (рис. 73, II). Полученный респиратор типа хирургической пращевидной повязки надевают на лицо и завязывают два верхних конца под затылком, а затем два нижних на темени (рис. 73, III). Снабженный ватной прокладкой участок должен хорошо защищать рот и нос от попадания нефильтрованного воздуха при дыхании. Если при вдохе происходит засасывание воздуха по бокам носа, то с обеих сторон закладывают достаточные по размеру комки ваты.
Наконец, само поведение медицинского персонала должно сознательно преследовать цель избежать возможности инфицироваться и передать инфекцию окружающим и сопровождаться строгим выполнением правил внутреннего распорядка (запрещение приема пищи в помещениях, связанных с пребыванием инфекционных больных; постоянное содержание рук в чистоте, рациональные приемы ухода за больными и т. п.).
Внутрибольничные заражения самих больных от больных другими инфекциями возможны при ошибках в диагнозе, в случаях смешанных инфекций или носительства, а равно при недостаточной изоляции больных разными инфекциями друг от друга (например, общение в уборной, общая посуда) и т. п. Все эти возможности предупреждаются рациональ-
 19 Общая эпидемиологи
19 Общая эпидемиологи
ной организацией больничного дела и соответствующим устройством самой больницы, например, устройство отделений для разных инфекций в отдельных зданиях (павильонная система) или в общем здании, но с отдельными входами и полной их изоляцией. Для единичных случаев смешанных инфекций, для случаев носительства среди больных (например, больной скарлатиной с носительством дифтерийных микробов), для больных, находящихся в инкубационном периоде другой инфекции или подозреваемых в этом, и т. п.—
словом, для случаев, требующих особенно строгой (индивидуальной) изоляции, в инфекционных больницах устраивается некоторое количество индивидуальных изоляторов, или боксов. Наиболее развитой формой этой системы изоляции являются боксы системы Мельцера (рис. 74), представляющие собой одиночную палату со всеми обслуживающими ее элементами (ванна, уборная и т. д.). Больной поступает в бокс прямо со двора через наружную дверь, через которую он и оставляет палату при выписке. Обслуживающий персонал входит в бокс через внутренний ход из центрального коридора, соединяющего ряд боксов. Стенка бокса, выходящая в коридор, застеклена, что позволяет из коридора вести наблюдение за несколькими боксами одновременно.
В более крупные (общие) палаты можно помещать для совместного пребывания только больных с однородной инфекцией или таких, от которых передача инфекции абсолютно невозможна.
Для больных с неустановленным диагнозом, если все они не могут быть изолированы по индивидуальному принципу, устраиваются «изоляционные», «сортировочные», или «разборочные», отделения. Однако в такие отделения нельзя направлять больных, подозрительных по инфекции дыхательных путей (например, оспа, для детских отделений —все инфекции этой группы). В. них не должно также допускаться переполнения и необходимо соблюдать особенно строгий режим изоляции каждого больного в процессе ухода (кипячение посуды, индивидуальные предметы ухода и т. п.). Пребывание больного в разборочных отделениях должно быть по возможности кратковременным.
При случайном помещении в об
Очаг обычно обнаруживается в связи с появлением в нем явного случая заболевания; гораздо реже он открывается в результате микробиологического обследования здоровых людей или животных. Однако и такое обследование обычно предпринимается по поводу наблюдавшегося случая явного или подозрительного заболевания, связанного с данным очагом. Все это делает больного исключительно важной, центральной фигурой очага.
Больной, во-первых, служит уже выявленным источником инфекции; во-вторых, он сигнализирует о существовавшем уже до него источнике инфекции, послужившем фактором его заражения; наконец, в-третьих, все направление работы по ликвидации очага в значительной степени определяется рядом моментов, связанных с больным (например, оставлен ли он на дому или госпитализирован и т. п.), и ближайшей целью имеет обезвредить больного как источник инфекции. Поэтому рассмотрение мероприятий, проводимых в очаге, следует начинать с мероприятий в отношении больного.
В некоторых случаях, как мы знаем, источником инфекции в очаге служат животные. Однако очаг и в этом случае нередко обнаруживается в связи с заболеванием человека (чума, туляремия, сибирская язва и т. п.). Поэтому мы считаем наши соображения правильными и для таких случаев. Это, однако, ни в какой степени не устраняет необходимости принять меры и в отношении первоисточника, т. е. зараженного животного. Но такие мероприятия, как борьба с грызунами (дератизация) или уничтожение бродячих собак, с точки зрения практической эпидемиологии обычно рассматриваются как воздействие на внешнюю среду.
В очаге инфекционной болезни мы встречаемся, кроме больного, также с окружающими его здоровыми людьми и окружающей больного средой. Если по эпидемиологическому значению первое место бесспорно принадлежит больному, то второе место мы должны отвести здоровым людям: именно они чаще всего являются естественными продолжателями эпидемического процесса вслед за больным, так как они могут находиться или в инкубационном периоде или в состоянии заразоносительства.
Даже тогда, когда источником инфекции явилось животное и заражение людей от первого больного маловероятно, лица, окружающие больного, все же должны привлекать к себе внимание эпидемиолога. В самом деле, если больной в данной обстановке инфицировался от животного, то очевидно, что такое же заражение было возможно и для окружающих его лиц, живущих в тех же условиях, а потому и в отношении их приходится проводить комплекс противоэпидемических мероприятий, сходный с тем, какой применяется в случаях, когда источником инфекции служит человек.
Таким образом, в порядке рассмотрения мероприятий в очаге мы отводим окружающей среде только третье место, что обычно соответствует и действительной роли внешней среды с точки зрения дальнейшего поддержания эпидемического процесса. Между тем и в теоретических работах и в практической эпидемиологии очень часто приходится встречаться с исключительным вниманием, которое уделяется внешней среде, при полном игнорировании роли здоровых людей как возможных носителей инфекции. Однако в очаге сыпного тифа или скарлатины было бы совершенно неправильно ограничиться (по удалении больного) лишь дезинсекцией или дезинфекцией окружающей обстановки. В том и в другом случае после удаления больного вероятными носителями инфекции в очаге должны считаться именно оставшиеся здесь здоровые (пока) люди; при сыпном тифе это вероятные носители зараженных вшей, возможно, сами уже находящиеся в инкубационном периоде болезни, а при скарлатине в связи со значительно легче осуществляющимся капельным механизмом передачи еще более высока вероятность того, что среди них имеются либо заразоносители, либо заразившиеся, но еще находящиеся в стадии инкубации лица. Отсюда ясно, насколько важно принять в отношении их соответствующие профилактические меры (санитарная обработка, разобщение, медицинское наблюдение и т. п.).
Изложенный выше логический (систематический) порядок рассмотрения мероприятий в очаге отнюдь не требует, чтобы именно в этом порядке проводились практические мероприятия по ликвидации очага. Окончательная установка диагноза у больного или обследование здоровых людей на заразо- носительство может потребовать нескольких дней, а наблюдение за здоровыми, пока истечет у них период инкубации,—-еще большего срока. Конечно, дезинфекция или предохранительные прививки окружающим не должны откладываться до выполнения перечисленных и им подобных мероприятий. Таким образом, порядок выполнения практических мер определяется конкретной обстановкой случая, причем все они должны осуществляться в возможно кратчайший срок.
Меры в отношении больного. По отношению к больному проводятся следующие противоэпидемические меры: распознавание болезни, регистрация больного, его изоляция и специфическое лечение.
На практике очаг приходится считать существующим обычно с того момента, когда выявлен случай заболевания, а это предполагает, что диагноз заболевания уже установлен. Фактически же работа над очагом, несомненно, начинается с того момента, когда заболевший впервые обращается за медицинской помощью.
Процесс распознавания болезни (постановка диагноза) есть первое по времени и исключительно важное по своему значению противоэпидемическое мероприятие. Кроме того, с него начинается вся цепь проводимых мероприятий.
Интересы противоэпидемической борьбы требуют возможно более раннего и точного диагноза. Если диагноз не может быть установлен сразу, необходимо, во-первых, установить хотя бы предварительный (предположительный) диагноз и, во-вторых, взять на учет данного больного (зарегистрировать).
Надо особенно подчеркнуть, что именно в этом вопросе нередко приходится встречаться с грубейшими ошибками в самой методике противоэпидемической работы. Бывают случаи, когда врач имеет под наблюдением больного на дому, у которого он подозревает, например, брюшной тиф, но не уверен в своем диагнозе. В подобных случаях точный диагноз устанавливается иногда только на 10—20-й день болезни и, таким образом, только после этого принимаются необходимые противоэпидемические меры (госпитализация, дезинфекция и пр.). Между тем такой больной, не будучи изолирован, продолжает распространять инфекцию. Понятно, что в таком случае необходимые меры оказываются запоздавшими. Но еще хуже бывает, когда больной, появившийся на амбулаторном приеме (или выявленный при посещении на дому) с температурой 39—40°, не изолируется и даже не берется под наблюдение, но с неопределенным диагнозом (Status typhosus или Status febrilis) отпускается домой в расчете на то, что при ухудшении его состояния он снова обратится за медицинской помощью. Последнее может иногда и не последовать, а этим создается возможность беспрепятственного рассеивания инфекции. Для устранения таких опасных и недопустимых явлений каждый лихорадящий больной с момента его обнаружения должен рассматриваться как подозрительный по той или иной инфекционной болезни с одновременным проведением всех необходимых противоэпидемических мероприятий.
Как запоздалый, так и ошибочный диагноз наносит тяжелый ущерб делу противоэпидемической борьбы.
Такие случаи, когда заразный больной рассматривается как незаразный или как больной другой, хотя бы и заразной, болезнью (например, грипп, пневмония, паратиф вместо сыпного тифа и т. п.), одинаково опасны в эпидемиологическом отношении. Противоэпидемические мероприятия, которые неминуемо были бы проведены при верном диагнозе болезни, в таких случаях или не проводятся или вместо них принимаются меры, не соответствующие истинной природе болезни.
Из изложенного ясно, какое огромное .значение имеет точная и быстрая диагностика каждого случая инфекционной болезни для успеха противоэпидемической борьбы.
Существует три метода распознавания заразных болезней: клинический, лабораторный и эпидемиологический. В сущности все эти методы должны использоваться одновременно во всем их объеме в каждом случае решения диагностической задачи. Несомненно, что при этом количество запоздалых и ошибочных диагнозов сократилось бы до минимума, а дело противоэпидемической борьбы значительно выиграло бы.
В отношении клинического метода диагноза необходимо отметить большую важность полноценного анамнеза.
Очень часто ошибочный диагноз бывает результатом того, что врач не думаетоболезни, которая находится перед ним, несмотря на наличие характерных признаков, и относит ее к банальным, постоянно встречающимся формам. Такие ошибки особенно часты при распознавании первых случаев в начале эпидемии; то же наблюдается и при так называемых редких болезнях.
Наблюдаются явления и обратного порядка. Во время эпидемии обнаруживается тенденция все сколько-нибудь похожие случаи инфекционных заболеваний относить к господствующей болезни. В главе IX упоминалось об «эпидемии» мышьяковых отравлений, все случаи которой были диагностированы и клиницистами и патологоанатомами как случаи холеры. Это произошло несомненно под впечатлением бывшей в это время в городе холерной эпидемии.
Выше уже отмечалась неправильность и даже опасность с эпидемиологической точки зрения оставления заразного больного на дому до установления у него диагноза. Но это неблагоприятно отражается и на самом установлении диагноза. Несомненно, что госпитализация больного в неясном случае создает наилучшие условия для скорейшего выяснения точного диагноза. Это обеспечивается всеми условиями больницы: систематической проверкой температуры, повседневным наблюдением за -ходом болезни, лучшими условиями для исследования больного и пр.
На результатах противоэпидемической работы очень неблагоприятно отражается так называемая перемена диагноза, встречающаяся в известном числе случаев. Ясно, что мероприятия, предпринятые в соответствии с первоначальным определением болезни, могут совершенно обесцениваться в связи с последующей переменой диагноза, особенно если перемена происходит в поздний период болезни. Следует еще упомянуть о случаях смешанных инфекций. Само собой разумеется, что в подобных случаях (например, одновременное заболевание брюшным и сыпным тифом или корью и дизентерией и т. п.) очаг, откуда поступил больной, требует особого подхода с учетом обеих выявленных инфекций.
Лабораторный метод распознавания болезни в сущности представляет собой естественное дополнение и подкрепление клинического метода. Вместе с тем только он нередко оказывается решающим в диагностике отдельных инфекций (возвратный тиф, малярия, бруцеллез, токсикоинфек- ция и т. д.). Инициатива, направление, время использования этого метода и пр. находятся целиком в руках клинициста. Таким образом, ограниченное использование лабораторного метода в практике распознавания инфекций должно быть отнесено за счет недостаточной квалификации лечащего врача или отсутствия у него привычки пользоваться помощью лаборатории. В важности лабораторного метода для точного и быстрого диагноза инфекции можно убедиться на каждом шагу. Например, диагноз возвратного тифа по клиническому течению болезни может быть с уверенностью поставлен только при втором приступе болезни, т. е. через 2—3 недели после ее начала, да и то лишь в том случае, если во время первого приступа эта болезнь была заподозрена, ибо без этого условия больной после окончания первого приступа рассматривается как выздоровевший и снимается с дальнейшего наблюдения. Между тем при исследовании мазка крови совершенно неоспоримый диагноз может быть поставлен всего через 10—15 минут после обращения больного за медицинской помощью. Брюшной тиф на основании только клинического течения болезни редко распознается с уверенностью ранее 10—12-го дня, в то время как путем выделения гемокультуры возбудителя точный диагноз можно поставить на 2—3-й день после первого обращения больного к врачу.
Что касается выбора метода и материала для лабораторного исследования, то здесь пришлось бы повторить все то, что было подробно изложено в главе об эпидемиологическом обследовании (глава IX). Там же была дана оценка значения отдельных способов лабораторного исследования.
Наконец, эпидемиологический метод диагноза инфекционной болезни также имеет большое значение. Он должен быть применен клиницистом еще при собирании анамнеза. При настойчивом и умелом опросе больного в эпидемиологическом направлении нередко получаются ясные указания на природу заболевания даже при недостаточно выраженной картине болезни. Нередко сам больной связывает свое заболевание с известными ему случаями заразной болезни, с которыми он имел общение (семья, соседи, школа и т. п.). Данные о профессии больного (например, обработка животных продуктов, скотоводство, охота и пр.), о тех или иных моментах социально-бытового характера (поездка за некоторое время до болезни, совместное пользование предметами обихода, участие в убое животного, половая жизнь и т. д.), о месте жительства больного при знакомстве врача с местной эпидемиологией —все это такие ценные сведения, которые могут очень помочь врачу при решении вопроса о природе болезни. Эпидемиологический метод диагностики, примененный умело, настолько доказателен, что его указания надо считать достаточными для окончательной постановки диагноза, если клиническое состояние больного соответствует или хотя бы не противоречит эпидемиологическому выводу. И, наоборот, недооценка этого метода приводит врача к грубейшим ошибкам.
Иногда в истории болезни больного сибирской язвой можно найти данные о наследственности, форме грудной клетки'и т. д. при отсутствии сведений о профессии больного или о работе его, например, с животными продуктами.
Поучителен следующий случай, происшедший много лет назад по вине врача приемного покоя большой инфекционной больницы. В семье, состоявшей из 5 человек, жил квартирант; семья последнего, проживавшая в другом городе, заболела сыпным тифом, и он был вызван туда для помощи. Через 2 недели он возвратился к месту своего жительства. Здесь на протяжении ближайших 15—20 дней заболели все 6 человек, населявшие квартиру,— как он сам, так и все 5 членов семьи квартирохозяев. Диагноз сыпного тифа у первого заболевшего (квартиранта) был установлен врачом на дому. Все 6 человек были отправлены в больницу: четверо были отвезены на одном извозчике в один день, другие двое —спустя 2 дня. Врач приемного покоя первых четырех больных распределил следующим образом: двое с явной картиной сыпного тифа, соответственно полу, были направлены в сыпнотифозные палаты —мужскую или женскую, третий получил диагноз Typhoid и был помещен в общую детскую мужскую палату; четвертому, который имел на голове паршу, в историю болезни был записан диагноз Favus и в качестве «осложнения» приписано Status typhosus, причем положен он был в мужскую кожи о-венерическую палату. Остальные двое больных из того же очага, прибывшие спустя 2 дня, были направлены: отец семьи с диагнозом сыпной тиф — в мужскую сыпнотифозную палату, а прибывшая с ним дочь 4 лет —в терапевтическую детскую женскую палату с диагнозом Typhus recurrens. Позже пришлось собирать всю эту разбросанную по разным отделениям больницы семью в сыпнотифозные отделения.
Если бы врач приемного покоя сразу обратил внимание на эпидемиологические данные первых случаев, он не сделал бы столь грубой и вредной ошибки.
Вслед за установлением диагноза следует обязательный акт — регистрация больного и немедленное отправление по адресу санитарноэпидемиологической службы официального уведомления (экстренного извещения) о случае инфекции. Важнейшие данные по этому вопросу были изложены в главе об эпидемиологическом обследовании. Законом о санитарной охране границ установлена обязательная регистрация и порядок извещения о случаях заболеваний экзотическими инфекциями. Обязательность регистрации случаев остальных инфекционных болезней регулируется «Инструкцией о порядке регистрации, учета и отчетности о движении острозаразных заболеваний», утвержденной Наркомздравом СССР 13 февраля 1941 г. Согласно этой инструкции, обязательному извещению подлежат: сыпной тиф, натуральная оспа, брюшной тиф, паратифы, возвратный тиф, дизентерия бактериальная и амебная, корь, дифтерия, скарлатина, сап, сибирская язва, бруцеллез, эпидемический цереброспинальный менингит, полиомиелит, эпидемический энцефалит, туляремия, бешенство, лептоспирозы, клещевой (весенне-летний) энцефалит, коклюш, токсическая диспепсия грудного возраста, малярия, грипп, острый гастроэнтероколит у детей до 2 лет и цинга. Кроме того, в зависимости от эпидемических показаний на территории отдельных областей, краев, АССР и ССР может вводиться обязательная регистрация и других заразных болезней.
Во всех странах мира обязательная регистрация и извещение о случаях заразных болезней составляют основу всей системы противоэпидемической борьбы.
Однако распознавание болезни и регистрация при всей их важности остаются все же предварительными мерами, создающими лишь предпосылки для развертывания противоэпидемических мероприятий. Изоляция же больного является уже активнейшим средством прямого воздействия на очаг.
Лишь в редких случаях заразный больной теряет способность распространять заразное начало, хотя продолжает оставаться носителем (резервуаром) инфекции. Примерами могут служить больной малярией в зимнее время года (отсутствие переносчика) или больной сифилисом, когда у него исчезли наружные проявления болезни.
Изоляция больного представляет собой помещение его в такие условия, при которых распространение им инфекции становится невозможным, а так как мы при большинстве инфекций не можем приостановить выделения возбудителей из его организма, то изоляцию можно рассматривать и как мероприятие, целью которого является уничтожение возможности передачи инфекции.
При большинстве хронических инфекций мы стремимся достигнуть изоляции больного или здорового носителя (хронические носители палочки брюшного тифа, больные трахомой, венерическими болезнями и т. д.) на дому путем соответствующей организации его быта. Когда это оказывается недостаточным из-за легко осуществляющегося механизма передачи инфекции (проказа, открытые формы туберкулеза легких), даже при хронических болезнях применяется более эффективная форма изоляции, т. е. госпитализация. Тем больше оснований применять госпитализацию при острых инфекционных болезнях. Сравнительно непродолжительное течение острых инфекций облегчает широкое проведение этой противоэпидемической меры, осуществимой при хронических инфекциях лишь с большими трудностями.
К сожалению, идля больных острыми инфекционными болезнями весьма широко применяется так называемая изоляция на дому. Даже в больницах нередки случаи внутрибольничных заражений, несмотря на то что в них происходит сортировка больных, больной обслуживается специально подготовленным персоналом, а вся больничная техника направлена на то, чтобы распространение инфекции стало невозможным. Создать такую обстановку на дому в большинстве случаев нельзя или весьма затруднительно. Мало того, здесь имеются налицо весьма трудно регулируемые процессы бытового общения между людьми, например, в форме посещения больного, общения членов семьи с окружающими и т. п. Нередко распространению инфекции от больного, оставленного на дому, способствуют окружающие условия, например, удаление отбросов и выделений больного без обеззараживания их, мытье посуды на общей кухне, стирка зараженного белья, перелеты мух и т. п. .
Все сказанное имеет еще большее значение применительно к инфекциям дыхательных путей, при которых распространение заразного начала происходит особенно легко. Между тем на практике можно наблюдать особенно часто оставление на дому именно больных этой категории (корь, скарлатина, коклюш и т. п.). •
Таким образом, изоляция на дому могла бы служить действенной противоэпидемической мерой лишь при условии, если бы она сопровождалась исключительно надежными мероприятиями, предупреждающими распространение инфекции. Без этого изоляция на дому не достигает цели.
Как мера вынужденная, обусловливаемая недостатком коечной сети, изоляция на дому должна проводиться в организованном порядке и допу-
 V4 18 Общая эпидемиология
V4 18 Общая эпидемиологияскаться лишь для определенных инфекций. Равным образом должны быть установлены обязательные требования, которым она должна удовлетворять.
Госпитализация необходима не только в интересах самого больного и общества, но и в смысле ее экономической целесообразности, так как уход за больным при домашнем содержании его требует по крайней мере одного полноценного работника, что в общей сложности ложится тяжелым бременем на само население, на состояние народного хозяйства и на средства социального страхования.
Коечная сеть, необходимая для обеспечения госпитализации инфекционных больных, определяется на основании эмпирических показателей. Для настоящего времени можно считать достаточно реальными следующие показатели: для города —одна инфекционная койка на 500—1000 человек населения и для сельских местностей — минимально одна койка на 2000 человек. Можно также исчислять эту потребность из фактического числа случаев заразных болезней, требующих госпитализации.
От способа и условий транспортировки инфекционных больных в больницу в значительной мере зависит успешность госпитализации как противоэпидемического мероприятия. Нередко отсутствие транспорта или сезонное бездорожье в сельских районах представляют серьезное препятствие для нормальной госпитализации. Вместе с тем неорганизованное пользование легко доступным общественным транспортом (железные дороги, трамвай и т. п.) способствует распространению инфекций. Поэтому необходимо регулирование транспортировки инфекционных больных органами здравоохранения.
Единственно нормальным надо считать порядок, при котором перевозка инфекционных больных осуществляется специально оборудованным автомобильным транспортом, находящимся в ведении противоэпидемической службы (в составе дезинфекционного учреждения). Обслуживание перевозки инфекционных больных станциями скорой медицинской помощи не представляется целесообразным ввиду различных целей этих двух видов перевозки больных.
Организация, ведающая перевозкой инфекционных больных, должна находиться в постоянной связи с коечной сетью; при этом нередко весь запас свободных инфекционных коек состоит на учете противоэпидемического учреждения, руководящего транспортом, что способствует рациональному использованию коечного фонда.
Больница, принявшая больного, должна обеспечить соответствующую дезинфекцию транспорта, если таковая не производится специальным дезинфекционным учреждением.
Больной, доставленный для госпитализации, прежде всего подвергается санитарной обработке. Отчасти это вызывается тем, что поверхность тела больного и его платье могут быть инфицированы. Главное же назначение санитарной обработки — освобождение больного от вшей, что при инфекциях, переносимых этими насекомыми, приобретает характер специфического мероприятия.
Санитарная обработка живого человека (больного или здорового, подвергшегося загрязнению поверхности своего тела заразным материалом или одержимого вшивостью) осуществляется путем обмывания его в специально оборудованном санитарно-техническом устройстве, обычно носящем название санитарного пропускника, который можно также назвать дезинфекционной баней, или баней пропускного типа. Принципиальной особенностью всякого санитарного пропускника является пропускная система его устройства, душевой способ омовения и связь с дезинфекционной установкой, позволяющей обеззаразить носильные вещи обрабатываемых людей.
На рис. 72 изображено устройство санитарного пропускника среднего размера, на котором можно видеть указанные принципы его устройства. В зависимости от целевого назначения и намечаемого объема работы санитарные пропускники могут различаться размерами и частными деталями своего устройства, но основные его признаки должны быть всегда сохранены. Прием больных в любую больницу должен производиться через устройство типа санитарного пропускника, но особенно строго эта система должна соблюдаться в инфекционной больнице (или инфекционном отделении общей больницы).
Очень крупные инфекционные больницы на 500—1000 коек, состоящие из многих павильонов, предназначенных для отдельных инфекций, могут иметь небольших размеров санитарные пропускники в составе каждого отде-
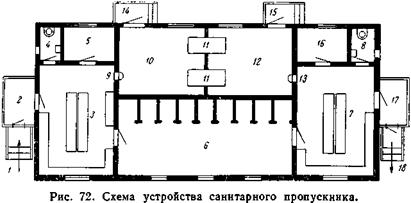
1 — вход для моющихся; 2 — тамбур; 3 — раздевальня; 4 — уборная при ней; 5 — парикмахерская при ней; 6 — душевая; 7 — одевальня; 8 — уборная при ней; 9 — окошко для сдачи вещей; 10 — грязное дезинфекционное отделение; 11,11 — дезинфекционные (дезинсекционные) камеры; 12 — чистое дезинфекционное отделение; 13 — окошко для выдачи вещей; 14, 15 — служебные ходы; 16 — служебное помещение (дежурная); 17 — тамбур; 18 — выход. |
ления или один централизованный пропускник крупного размера. В первом случае до направления больного на санитарную обработку в павильон, предназначенный для определенной инфекции, больной должен быть предварительно осмотрен для установления или уточнения диагноза, для чего должно иметься специальное отдельное помещение, куда предварительно поступает больной. Во втором случае при централизованном санитарном пропускнике должно быть предусмотрено специальное помещение для врачебного осмотра и обследования больного, причем последний после обработки направляется в отделение в соответствии с выявленной у него болезнью.
Можно думать, что при пользовании централизованным санитарным пропускником возможны нежелательные в эпидемиологическом отношении встречи больных разными инфекциями. Носама «пропускная система», по которой работает пропускник и которая выражается в том, что проходящий обработку человек движется только в одном направлении, не делая ни шага назад, почти исключает вероятность указанного осложнения. Наконец, при очень строгом подходе к разбираемому вопросу можно указанную угрозу полностью исключить, прибегая к следующему приему. При устройстве пропускника вместо одного общего входа, как это показано на приведенном рисунке, вдоль одной из стен здания устраивается серия боксов, каждый из которых имеет входную дверь со двора и внутреннюю, ведущую в помещение пропускника. Поступивший больной может здесь находиться в полной изоляции до того момента, когда он может подвергнуться омовению, не встречаясь с другими больными.
Больничный санитарный пропускник в отличие от санитарных пропускников, обслуживающих здоровых людей, не должен обязательно работать синхронно с дезинфекционными установками, производящими обработку вещей моющихся, так как вещи больного остаются на хранении в больнице на время пребывания здесь больного. Это также может отражаться на соответствующей модификации устройства пропускника, однако указанный выше принцип его устройства ни в коем случае не должен нарушаться.
Следует отметить, что санитарный пропускник, обслуживающий небольшое отделение больницы или другой тип медицинского стационара, который по своим размерам может принимать не более нескольких человек в день, конечно, и сам может быть небольшого размера. Однако он никогда не должен состоять менее чем из двух смежных помещений (комнат): первая—«грязная», играющая роль ожидальной, используемая для предварительного осмотра прибывшего, раздевания, стрижки и пр., и «чистая»— душевая, где после омовения больного и выполнения в случае надобности других процедур он одевается и получает направление в соответствующую палату.
Иногда приходится слышать заявления, что душ в пропускнике не пригоден для тяжелых больных, для которых якобы необходима ванна. На самом же деле именно под душем может быть обмыт любой больной, в том числе и больные самой тяжелой категории (например, находящиеся в бессознательном состоянии, с тяжелыми травмами и т. п.), которые бывают абсолютно недоступны для омовения их в ванне. Для этого стоит лишь устроить для лежачих больных облицованную кафелем обогреваемую лежанку, а душ над лежанкой укрепить в подвижном состоянии на резиновом шланге или гибкой металлической трубке.
После окончания санитарной обработки начинается собственно госпитализация. Надо подчеркнуть, что самый факт госпитализации сам по себе еще не исчерпывает полностью проблемы изоляции: иногда даже госпитализированный больной может распространять инфекцию. Для предупреждения этого необходимо, чтобы работа больницы была очень хорошо продумана и тщательно организована.
Госпитализированный больной в качестве источника инфекции представляет опасность: 1) для обслуживающего его персонала, 2) для других больных, 3) для посетителей, 4) для лиц, с которыми он соприкасается после выписки из больницы, если он выписан ранее окончания заразного состояния. Наконец, больница в целом может передавать заразный материал окружающему населению в процессе того или иного общения с ним.
Обслуживающий медицинский персонал может заражаться сам и заболевать. При большинстве «детских» инфекций это наблюдается сравнительно редко, поскольку взрослые люди обычно к ним иммунны. При остальных же инфекциях такие случаи время от времени бывают. В некоторых случаях лица медицинского персонала, заражаясь от больных, могут становиться заразоносителями, а следовательно, и распространителями инфекций.
Мерами против заражения больничного персонала являются прежде всего хорошая подготовка его и строгая дисциплина учреждения. Для работников со специальной подготовкой (врачи, фельдшера, сестры, дезинфекторы и т. д.) ознакомление со всеми мерами предупреждения заражения должно осуществляться еще в процессе их обучения. Для технического персонала (санитарки, уборщицы и пр.) это должно входить вобязательный техминимум. Кроме того, медицинским работникам, подвергающимся опасности заражения, следует производить предохранительные прививки против соответствующих инфекций. Для работы с определенной инфекцией (например, с сыпным тифом) такое же значение иногда может иметь подбор лиц, ранее ее перенесших.
В ряде случаев большие услуги оказывают рационально выбранные защитные приспособления, например, респираторы при инфекциях дыхательных путей (легочная чума, оспа, легочная сибирская язва, скарлатина, дифтерия, менингит, полиомиелит и т. д.), очки при операции выдавливания трахоматозных зерен, плотно застегивающиеся комбинезоны при работе в обстановке, где существует опасность заражения вшами; перчатки при вскрытии заразных трупов и т. п.
|
Упомянутый здесь респиратор представляет собой очень мощное профилактическое средство против капельной инфекции. Его применение особенно необходимо при наличии случаев легочной чумы или когда эта инфекция может подозреваться. В таких случаях важно правильно пользо-
ваться этим предохранительным приспособлением, так как малейшая неправильность, допущенная по неумению или небрежности, может стоить жизни. Приводим описание устройства респиратора.
Респиратор изготовляется из нескольких (8—12) слоев марли или из марли с прокладкой слоя ваты толщиной 2—3 см. В последнем случае берут кусокмарли размером 100 х 50 см и посередине его кладут слой ваты размером 25 х 15см(рис.73,/).Затем незанятые ватой верхнюю и нижнюю полосы марли загибают, накрывая ими слой ваты, и образовавшиеся с обоих концов полосы марли (без ваты) разрезают ножницами вдоль до куска ваты (рис. 73, II). Полученный респиратор типа хирургической пращевидной повязки надевают на лицо и завязывают два верхних конца под затылком, а затем два нижних на темени (рис. 73, III). Снабженный ватной прокладкой участок должен хорошо защищать рот и нос от попадания нефильтрованного воздуха при дыхании. Если при вдохе происходит засасывание воздуха по бокам носа, то с обеих сторон закладывают достаточные по размеру комки ваты.
Наконец, само поведение медицинского персонала должно сознательно преследовать цель избежать возможности инфицироваться и передать инфекцию окружающим и сопровождаться строгим выполнением правил внутреннего распорядка (запрещение приема пищи в помещениях, связанных с пребыванием инфекционных больных; постоянное содержание рук в чистоте, рациональные приемы ухода за больными и т. п.).
Внутрибольничные заражения самих больных от больных другими инфекциями возможны при ошибках в диагнозе, в случаях смешанных инфекций или носительства, а равно при недостаточной изоляции больных разными инфекциями друг от друга (например, общение в уборной, общая посуда) и т. п. Все эти возможности предупреждаются рациональ-
 19 Общая эпидемиологи
19 Общая эпидемиологиной организацией больничного дела и соответствующим устройством самой больницы, например, устройство отделений для разных инфекций в отдельных зданиях (павильонная система) или в общем здании, но с отдельными входами и полной их изоляцией. Для единичных случаев смешанных инфекций, для случаев носительства среди больных (например, больной скарлатиной с носительством дифтерийных микробов), для больных, находящихся в инкубационном периоде другой инфекции или подозреваемых в этом, и т. п.—
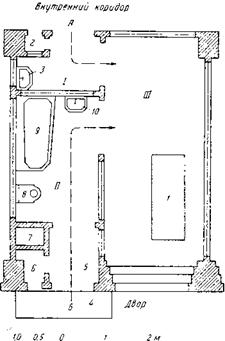
Рис. 74. Бокс системы Мельцера. А — вход для персонала; Б — вход для больного; 1 — шлюз для персонала; И — шлюз для больного; ¡11 — палата; 1 — койка; 2 — окошко для подачи пищи; 3 —умывальная раковина для персонала; 4 — ступень у входа; 5 — передняя; 6 — место для грязного белья и посуды; 7 — вентиляционный канал; 8 — унитаз; 9— ванна; 10 — умывальная раковина для больного. |
словом, для случаев, требующих особенно строгой (индивидуальной) изоляции, в инфекционных больницах устраивается некоторое количество индивидуальных изоляторов, или боксов. Наиболее развитой формой этой системы изоляции являются боксы системы Мельцера (рис. 74), представляющие собой одиночную палату со всеми обслуживающими ее элементами (ванна, уборная и т. д.). Больной поступает в бокс прямо со двора через наружную дверь, через которую он и оставляет палату при выписке. Обслуживающий персонал входит в бокс через внутренний ход из центрального коридора, соединяющего ряд боксов. Стенка бокса, выходящая в коридор, застеклена, что позволяет из коридора вести наблюдение за несколькими боксами одновременно.
В более крупные (общие) палаты можно помещать для совместного пребывания только больных с однородной инфекцией или таких, от которых передача инфекции абсолютно невозможна.
Для больных с неустановленным диагнозом, если все они не могут быть изолированы по индивидуальному принципу, устраиваются «изоляционные», «сортировочные», или «разборочные», отделения. Однако в такие отделения нельзя направлять больных, подозрительных по инфекции дыхательных путей (например, оспа, для детских отделений —все инфекции этой группы). В. них не должно также допускаться переполнения и необходимо соблюдать особенно строгий режим изоляции каждого больного в процессе ухода (кипячение посуды, индивидуальные предметы ухода и т. п.). Пребывание больного в разборочных отделениях должно быть по возможности кратковременным.
При случайном помещении в об
Источник: Проф. Л. В. Громашевский, «Общая эпидемиология» 1965