Роль воды в передаче заразного начала.
Уже не раз указывалось, что вода, как и другие элементы внешней среды, может подвергаться заражению в результате попадания в нее заразных выделений людей и животных. Наиболее опасным способом загрязнения водоемов является спуск сточных вод в открытые водоемы без очистки. В старой России, исключительно отсталой в техническом отношении стране, этот способ широко применялся для коммунальных и промышленных сточных вод. В этом отношении весьма неблагоприятную картину представляла даже столица государства — Петербург (см. стр. 128). В нашей стране специальным законом спуск сточных вод в открытые водоемы запрещен, а старые установки подобного типа подлежат реконструкции. Однако данный процесс еще полностью не закончился, и вопрос этот до сих пор еще представляет для эпидемиолога самый непосредственный практический интерес.
Наряду с указанным важнейшим механизмом загрязнения воды источниками ее заражения могут быть также речное судоходство со сбросом нечистот в реку, иногда массовые купания, стирка белья, загрязнение берега, устройство водопоев для скота, переправы, просачивание в водоисточник жидкости из выгребов и пр. Все это становится особенно опасным, когда массовый забор воды для питья производится близко от мест загрязнения и ниже их по течению реки.
Следует отметить, что при осуществлении канала Волга —Москва было предусмотрено соответствующее разрешение проблемы безупречного в гигиеническом отношении судоходства. Плавающие по каналу суда обязаны иметь специальные приемники для сбора нечистот, опорожнение которых допускается в соответственно оборудованных пунктах.
Совершенно недопустимы случаи спуска в водоем заведомо зараженных сточных вод из инфекционных больниц, ветеринарных лечебниц, а также кожевенных заводов и шерстемоек, работающих с негарантированным от сибиреязвенной инфекции животным сырьем.
При заражении воды в экспериментальных условиях возбудители кишечных инфекций обнаруживают иногда очень высокую жизнеспособность, не погибая в течение многих месяцев. В естественных же условиях обычно не существует того массивного заражения воды патогенными микробами, которое осуществляется в эксперименте, когда создаются условия свободного от конкуренции сапрофитов (при стерильном заражении) или почти бесконкурентного (при нестерильном заражении проб воды) существования патогенного микроба. Даже при массовом поступлении в водоем заразного материала последний подвергается громадному разведению. В результате относительно немногочисленные патогенные микробы противопоставляются громадному числу их антагонистов — сапрофитов. Следует думать, что в естественных условиях патогенные микробы кишечной группы сохраняют жизнеспособность в воде не более 2—3 дней. Это подтверждается многочисленными эпидемиологическими наблюдениями, в том числе и личными наблюдениями автора, когда с прекращением поступления заразного материала в водоем немедленно (с учетом длительности инкубационного периода) прекращалась и заболеваемость (см. ниже).
Из трех основных антропонозных кишечных инфекций холера и брюшной тиф (включая паратифы) очень легко дают водные эпидемии, если
только в местности, где наблюдались хотя бы немногочисленные случаи заболеваний этими инфекциями среди населения, происходит загрязнение фекальными сточными водами источника питьевой воды. Но весьма примечательно, что дизентерия, количество источников которой среди населения обычно в десятки раз больше, чем источников брюшного тифа, при аналогичных условиях дает водные эпидемии значительно реже. В литературе встречаются высказывания, пытающиеся объяснить это парадоксальное явление предполагаемой меньшей устойчивостью дизентерийных возбудителей к переживанию во внешней среде. Однако ряд опубликованных в последние годы работ, по-видимому, не подтверждает этих данных. Это обстоятельство в связи с некоторыми другими соображениями и результатами эпидемиологических наблюдений дает основание высказать предположение, что указанное выше несоответствие можно объяснить тем, что для заражения клинически выраженной дизентерией необходимо введение более массивной дозы возбудителей.
Вода открытых водоемов (рек, прудов, а также у морских побережий и- т. д.), загрязняемых сточными водами или прямым попаданием фекалий, может вызывать заражение кишечными инфекциями (главным образом брюшным тифом и паратифами) лиц, пользующихся такими водоемами для купания. Очевидно, заражение при этом происходит в результате случайного заглатывания воды при купании. В зависимости от частоты таких случаев это может в большей или меньшей степени повышать летний сезонный подъем заболеваемости брюшным тифом, так как купание в открытых водоемах обычно практикуется в теплое время года. Распознавание таких случаев удается при тщательном изучении анамнеза лиц, заболевающих брюшным тифом, и параллельно проводимыми наблюдениями за состоянием загрязнения водоема.
Но и другие кишечные инфекции несомненно могут распространяться при участии водного фактора. Так, вода играет существенную роль в распространении лептоспирозов. Безжелтушный лептоспироз, или водная лихорадка, вполне заслуженно получил свое второе из приведенных названий, так как заражения этой инфекцией лишь в редких случаях возникают без участия водного фактора. Но и инфекционная желтуха (желтушный лептоспироз, или болезнь Васильева — Вейля), которая в городах с благоустроенным водоснабжением передается обычно посредством пищевого фактора, во всех случаях, когда служащие ее источником грызуны имеют доступ к водоемам, связанным с водоснабжением, легко распространяется и водным путем.
В 1932 г. П. В. Сомов на территории Ростовской области впервые наблюдал водную эпидемию туляремии (ангинозно-кишечная форма). В дальнейшем аналогичные эпидемии описывались и в других странах (Турция, Чехословакия и т. д.) разными авторами.
Водный способ распространения сибирской язвы среди животных может иметь практическое значение лишь при систематическом спуске в водоем (реку) зараженных сточных вод. Случаев возникновения этим путем человеческих эпидемий кишечной формы сибирской язвы, по-видимому, никто не наблюдал.
Следует упомянуть, что при сапе лошадей водный механизм передачи инфекции (корыта для пойки лошадей) является основным способом распространения этой инфекции.
Наконец, вода иногда может быть фактором передачи возбудителей инфекций наружных покровов и даже вызывать этим путем своего рода микроэпидемии —семейные, домовые. Ясно, что, обмывая водой поверхность тела (кожу, слизистые оболочки), пораженную инфекционным процессом, мы можем заразить смывные воды.
Так как возбудители этой группы инфекций, как правило, передаются вообще посредством различных факторов неживой внешней среды, то они. могут быть переданы и водой. Это типичный образец «бытовой» эпидемии, возникающей из-за антигигиенической, нерациональной с эпидемиологической точки зрения формы обслуживания бытовых нужд населения.
Примерами подобного рода могут служить следующие наблюдения. В дореволюционное время в некоторых национальных районах со смешанным населением трахома была широко распространена среди тех групп, в которых практиковалось поочередное умывание лица в тазу всей семьей без смены воды. Далее в старых военных госпиталях наблюдалось, что в связи с массовым прибытием испытуемых новобранцев во время призыва возникали внутригоспитальные заражения чесоткой. Такие случаи имели место там, где при приеме поступающих в госпиталь пользовались ваннами, вода в которых при спешной работе не всегда менялась полностью. При пользовании душами внутригоспитальные заражения чесоткой отсутствовали. Наконец, можно привести еще описанные в литературе случаи массовых заражений гонореей среди девочек в детских домах и приютах при пользовании одной и той же водой для подмывания половых органов взрослых женщин и детей.
Однако важнейшая роль воды как фактора распространения заразного начала заключается в том, что этим путем возникают так называемые водные эпидемии, главным образом холеры и брюшного тифа.
Отметим, что при системе децентрализованного пользования населения водой из больших открытых водоемов, подверженных загрязнению, обычно все же не бывает массовых эпидемий, хотя в таких пунктах уровень заболеваемости брюшным тифом и может стоять относительно высоко. Мелкие же примитивные источники водоснабжения, которыми пользуются несколько соседних хозяйств или мелкие населенные пункты (колодцы, каптированные ключи, небольшие пруды и т. п.), могут вызывать в случае их заражения водные эпидемии, размер которых определяется количеством потребителей воды (в сыром виде) из данного источника. Такие случаи на практике бывают значительно чаще, чем это думают. К ним несомненно относятся (за вычетом пищевых эпидемий) случаи, когда при незначительном числе заболеваний вне времени сезонного подъема внезапно на протяжении 1 —-11/г месяцев на ограниченной территории (село, город, часть города) появляется 15—30—60 или более больных брюшным тифом. Весьма часто вследствие непонимания механизма таких эпидемических взрывов они проходят под определением «контактных эпидемий». Добавим, что в таких случаях источником загрязнения колодцев и других водоемов могут быть иногда не различимые при поверхностном осмотре процессы —просачивание нечистот сквозь небольшой слой почвы, подземные промоины и т. п.
Классическим механизмом, способным при заражении воды вызывать большие водные эпидемии, несомненно являются крупные централизованные водопроводы, снабжающие питьевой водой города, поселки или отдельные их районы, также крупные учреждения, промышленные предприятия и т. п. Обязательным условием появления эпидемии в таких случаях является нарушение, а иногда и полное игнорирование санитарных правил и норм. Иногда это бывает результатом внезапно наступившей аварии, не предотвращенной вследствие небрежного или недостаточно квалифицированного наблюдения и эксплуатации установок.
Классические описания водных холерных эпидемий в 1892 г. в Гамбурге и в 1893 г. в большой психиатрической больнице в Нитлебене (Германия) дал еще Кох. Аналогичные наблюдения над брюшным тифом делались и более старыми эпидемиологами. С тех пор накопилось громадное количество хорошо изученных водных эпидемий, наблюдавшихся в разных странах, в том числе и у нас.
Очень демонстративной по условиям ее возникновения является водная эпидемия брюшного тифа 1926 г. в Ростове-на-Дону. Эпидемии предшествовали обстоятельства, позволившие точно установить ее начало. 23 апреля исследование водопроводной воды обнаружило резкое ухудшение ее качества (появление аммиака, азотной и азотистой кислот). В последующие 2 дня вода приобрела явный характер клоачной воды. Причина
была установлена лишь 27 апреля. Оказалось (рис. 43), что на одном из спусков города, где канализационной магистралью пользовались для слива в нее нечистот из ассенизационных бочек, произошло засорение: возле попавшей в магистраль доски образовалась пробка, а выше ее сильный напор воды разорвал трубу магистрали, отчего нечистоты стали просачиваться в окружающую почву. На расстоянии 15—20 м от места разрыва находились подземные каптажные галереи подсобного ключевого водоснабжения города, сообщавшиеся с городской водопроводной сетью. Когда сточные воды промыли себе ход до этих сооружений, нечистоты хлынули в водопроводную сеть. 27 апреля вечером повреждение было устранено и водопроводная сеть прохлорирована. С 28 апреля население стало получать нормальную водопроводную воду.
В ближайшие после этого дни во все медицинские учреждения города начались обращения по поводу острых и быстро проходящих кишечных расстройств, которых всего было зарегистрировано не менее 20 000. Этиология их осталась неопределенной. Во всяком случае их можно рассматривать как заболевания с короткой инкубацией (вероятнее всего, это была дизентерия, возможно, с примесью кишечных поражений другой этиологии). С 30 апреля начались массовые заболевания брюшным тифом. Максимум их наблюдался на второй и третьей неделе мая (надо думать, что не всегда было точно учтено начало заболевания). Главная волна эпидемии дала около 2000 случаев брюшного тифа, затем началось падение (рис. 44), в августе и сентябре несколько задержавшееся (сезонный фактор). Приведенный случай особенно поучителен в том отношении, что здесь были точно установлены все обстоятельства и точный срок поступления заразного начала в питьевую воду.
Очень поучительна также водная эпидемия, наблюдавшаяся нами в 1934 г. в городе Н. с числом жителей около 30 000 человек. Повышенная заболеваемость брюшным тифом стала здесь отмечаться за последние 2 года. Тем не менее это не привлекло к себе особого внимания. В 1933 г. подъем заболеваемости, по времени совпадающий с сезонным, вместо того, чтобы
закончиться обычным снижением в ноябре —декабре, перешел в дальнейший подъем (рис. 45). В январе 1934 г. заболеваемость дала совершенно' невероятную для этого города цифру — 225 случаев. Из предосторожности начали хлорировать воду водопровода вопреки мнению большинства, местных специалистов, твердо считавших, что это «чисто контактная эпидемия», хотя заболеваемость января превосходила обычную для города Н. в десятки раз. После введения хлорирования воды заболеваемость несколько снизилась, но продолжала оставаться на высоком уровне.
При осмотре водоснабжения города выяснилось следующее. Город имеет отдельный водопровод, забирающий воду без очистки из многоводной реки, протекающей по мало населенной местности (рис. 46). Вода забиралась насосной станцией из правого (более узкого) рукава реки, отделенного здесь от левого рукава длинным песчаным островом. Последние 2 года, на реке несколько выше города строился железнодорожный мост. В связи с этим кессонные работы настолько изменили течение реки, что в правом рукаве у самой водонасосной станции, но несколько выше ее, образовался песчаный перешеек, соединивший правый берег реки с островом. Вслед-
ствие этого резко изменились условия забора воды: вода теперь забиралась из длинного залива со стоячей водой, причем убыль воды от забора ее станцией пополнялась обратным током по этому заливу за счет подпора

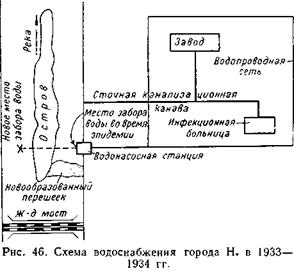 воды в реке ниже острова. При обследовании оказалось, что метрах в 100 от места забора воды и значительно выше нижнего конца острова в правый рукав реки впадает открытая канализационная канава (в которую спускала свои фекально-хозяйственные воды и инфекционная больница). Механизм эпидемии стал совершенно ясен. В качестве немедленной меры для ее ликвидации было предложено вывести место забора воды в бывший левый, ныне единственный нормально действующий рукав реки. Это было осуществлено, и с 25 апреля город стал получать чистую речную воду вместо загрязненной, которой он питался в предыдущие 9 месяцев. Результат показан на приведенной кривой (см. рис. 45). Лишь в первой декаде мая (инкубационный период) еще
воды в реке ниже острова. При обследовании оказалось, что метрах в 100 от места забора воды и значительно выше нижнего конца острова в правый рукав реки впадает открытая канализационная канава (в которую спускала свои фекально-хозяйственные воды и инфекционная больница). Механизм эпидемии стал совершенно ясен. В качестве немедленной меры для ее ликвидации было предложено вывести место забора воды в бывший левый, ныне единственный нормально действующий рукав реки. Это было осуществлено, и с 25 апреля город стал получать чистую речную воду вместо загрязненной, которой он питался в предыдущие 9 месяцев. Результат показан на приведенной кривой (см. рис. 45). Лишь в первой декаде мая (инкубационный период) еще
наблюдалась значительная заболеваемость. В течение года, следующего за ликвидацией эпидемии, было зарегистрировано всего 20 случаев брюшного тифа (включая 6 случаев в июне 1934 г.—«хвост» предшество-
вавшей эпидемии), или 6,7 на 10 000 населения, против 876 случаев предыдущего года, или 292 на 10 000 населения.
Можно с полной уверенностью сказать, что, если бы механизм этой эпидемии не был обнаружен и устранен, она продолжалась бы и дальше с прежней интенсивностью; как видно из приведенного описания, никакой тенденции к самопроизвольному снижению заболеваемости не наблюдалось.
Такой тип эпидемии можно с полным правом назвать хронической водной эпидемией. Очень наглядный пример этого рода представляет эпидемиология брюшного тифа в старом Петербурге (рис. 47).
На приведенной кривой можно различить три периода. Первый период — до 1909 г. —смертность от брюшного тифа составляла в среднем около
80 на 100 000 населения с колебаниями от 50 до 110. Этот показатель даже в то время являлся одним из самых высоких в мире. Второй период — с 1909 по 1922 г. —характеризуется средним показателем смертности около 45 с колебаниями от 30 до 60. Наконец, в третий период —с 1923 г.— смертность составляет в среднем около 15. Что же является причиной такого снижения смертности?
Исторически складывавшееся строительство города в дельте реки Невы при отсутствии единой канализации привело к использованию реки и ее рукавов для спуска в них нечистот чуть ли не из каждого дома в отдельности. В период, характеризовавшийся наивысшей смертностью, водоснабжение города осуществлялось многочисленными мелкими и одной центральной водопроводной станцией, причем все они подавали воду из реки непосредственно в сеть без всякой очистки. Ясно, что это создавало условия, благоприятные для хронической водной эпидемии, длившейся несколько десятилетий. Такое состояние водоснабжения привело к тому, что при заносе в Петербург холеры в 1908 г. она стала в нем перманентной, не прекращавшейся круглый год, с прямыми доказательствами водного характера и этой эпидемии. Лишь это вынудило городские власти пойти на устройство первых очистных сооружений на водопроводах, которые начали действовать с 1909 г. Однако несовершенство и нерациональность их устройства сказались в том, что заболеваемость брюшным тифом снизилась всего лишь вдвое. Только произведенная в 1922—1923 гг. реконструкция водоснабжения города с обеспечением полноценной очистки всей попадающей в сеть воды снизила заболеваемость брюшным тифом до среднего уровня его в СССР в то время. Другими словами, можно сказать, что после этой даты водный фактор распространения брюшного тифа был для Ленинграда полностью устранен.
Праусниц сообщил данные о городе Гамбурге, где высокая заболеваемость брюшным тифом на уровне около 100 на 10 000 населения держалась 114 лет до момента реконструкции водоснабжения этого города, произведенной в связи с возникновением здесь водной эпидемии холеры в 1892 г.
Здесь уместно отметить, что водные эпидемии брюшного тифа (геэр. других кишечных инфекций), возникающие в результате фекального загрязнения источников водоснабжения, могут носить или хронический или «острый», кратковременный характер. Если последнего типа эпидемии, связанные с явлениями случайно наступающего загрязнения источника, могут происходить в любое время года, а поэтому не имеют строго выраженного сезонного характера, то для хронических водных эпидемий, непрерывно длящихся на протяжении всех сезонов года, типичен зимний подъем заболеваемости, связанный с лучшим сохранением (консервированием) патогенных возбудителей в холодной воде, что связано с подавлением в это время биологических процессов самоочищения воды. Из сказанного можно заключить, насколько ошибочно встречающееся еще в некоторых кругах специалистов мнение, что присущие основным кишечным инфекциям летние сезонные подъемы будто бы обусловливаются питьевой водой. Но указанные выше случаи заражения, связанные с купанием, напротив, носят именно летний сезонный характер, хотя в количественном отношении этот тип заболеваемости обычно значительно уступает водным эпидемиям от загрязненной питьевой воды. '
Старые авторы такое состояние определяли как «эндемичность города по брюшному тифу», мы рекомендуем для него термин «хроническая водная эпидемия брюшного тифа». Обусловливающий его механизм заключается в снабжении населенного пункта питьевой водой из водоема, служащего местом спуска фекальных сточных вод.
Наряду с указанным важнейшим механизмом загрязнения воды источниками ее заражения могут быть также речное судоходство со сбросом нечистот в реку, иногда массовые купания, стирка белья, загрязнение берега, устройство водопоев для скота, переправы, просачивание в водоисточник жидкости из выгребов и пр. Все это становится особенно опасным, когда массовый забор воды для питья производится близко от мест загрязнения и ниже их по течению реки.
Следует отметить, что при осуществлении канала Волга —Москва было предусмотрено соответствующее разрешение проблемы безупречного в гигиеническом отношении судоходства. Плавающие по каналу суда обязаны иметь специальные приемники для сбора нечистот, опорожнение которых допускается в соответственно оборудованных пунктах.
Совершенно недопустимы случаи спуска в водоем заведомо зараженных сточных вод из инфекционных больниц, ветеринарных лечебниц, а также кожевенных заводов и шерстемоек, работающих с негарантированным от сибиреязвенной инфекции животным сырьем.
При заражении воды в экспериментальных условиях возбудители кишечных инфекций обнаруживают иногда очень высокую жизнеспособность, не погибая в течение многих месяцев. В естественных же условиях обычно не существует того массивного заражения воды патогенными микробами, которое осуществляется в эксперименте, когда создаются условия свободного от конкуренции сапрофитов (при стерильном заражении) или почти бесконкурентного (при нестерильном заражении проб воды) существования патогенного микроба. Даже при массовом поступлении в водоем заразного материала последний подвергается громадному разведению. В результате относительно немногочисленные патогенные микробы противопоставляются громадному числу их антагонистов — сапрофитов. Следует думать, что в естественных условиях патогенные микробы кишечной группы сохраняют жизнеспособность в воде не более 2—3 дней. Это подтверждается многочисленными эпидемиологическими наблюдениями, в том числе и личными наблюдениями автора, когда с прекращением поступления заразного материала в водоем немедленно (с учетом длительности инкубационного периода) прекращалась и заболеваемость (см. ниже).
Из трех основных антропонозных кишечных инфекций холера и брюшной тиф (включая паратифы) очень легко дают водные эпидемии, если
только в местности, где наблюдались хотя бы немногочисленные случаи заболеваний этими инфекциями среди населения, происходит загрязнение фекальными сточными водами источника питьевой воды. Но весьма примечательно, что дизентерия, количество источников которой среди населения обычно в десятки раз больше, чем источников брюшного тифа, при аналогичных условиях дает водные эпидемии значительно реже. В литературе встречаются высказывания, пытающиеся объяснить это парадоксальное явление предполагаемой меньшей устойчивостью дизентерийных возбудителей к переживанию во внешней среде. Однако ряд опубликованных в последние годы работ, по-видимому, не подтверждает этих данных. Это обстоятельство в связи с некоторыми другими соображениями и результатами эпидемиологических наблюдений дает основание высказать предположение, что указанное выше несоответствие можно объяснить тем, что для заражения клинически выраженной дизентерией необходимо введение более массивной дозы возбудителей.
Вода открытых водоемов (рек, прудов, а также у морских побережий и- т. д.), загрязняемых сточными водами или прямым попаданием фекалий, может вызывать заражение кишечными инфекциями (главным образом брюшным тифом и паратифами) лиц, пользующихся такими водоемами для купания. Очевидно, заражение при этом происходит в результате случайного заглатывания воды при купании. В зависимости от частоты таких случаев это может в большей или меньшей степени повышать летний сезонный подъем заболеваемости брюшным тифом, так как купание в открытых водоемах обычно практикуется в теплое время года. Распознавание таких случаев удается при тщательном изучении анамнеза лиц, заболевающих брюшным тифом, и параллельно проводимыми наблюдениями за состоянием загрязнения водоема.
Но и другие кишечные инфекции несомненно могут распространяться при участии водного фактора. Так, вода играет существенную роль в распространении лептоспирозов. Безжелтушный лептоспироз, или водная лихорадка, вполне заслуженно получил свое второе из приведенных названий, так как заражения этой инфекцией лишь в редких случаях возникают без участия водного фактора. Но и инфекционная желтуха (желтушный лептоспироз, или болезнь Васильева — Вейля), которая в городах с благоустроенным водоснабжением передается обычно посредством пищевого фактора, во всех случаях, когда служащие ее источником грызуны имеют доступ к водоемам, связанным с водоснабжением, легко распространяется и водным путем.
В 1932 г. П. В. Сомов на территории Ростовской области впервые наблюдал водную эпидемию туляремии (ангинозно-кишечная форма). В дальнейшем аналогичные эпидемии описывались и в других странах (Турция, Чехословакия и т. д.) разными авторами.
Водный способ распространения сибирской язвы среди животных может иметь практическое значение лишь при систематическом спуске в водоем (реку) зараженных сточных вод. Случаев возникновения этим путем человеческих эпидемий кишечной формы сибирской язвы, по-видимому, никто не наблюдал.
Следует упомянуть, что при сапе лошадей водный механизм передачи инфекции (корыта для пойки лошадей) является основным способом распространения этой инфекции.
Наконец, вода иногда может быть фактором передачи возбудителей инфекций наружных покровов и даже вызывать этим путем своего рода микроэпидемии —семейные, домовые. Ясно, что, обмывая водой поверхность тела (кожу, слизистые оболочки), пораженную инфекционным процессом, мы можем заразить смывные воды.
Так как возбудители этой группы инфекций, как правило, передаются вообще посредством различных факторов неживой внешней среды, то они. могут быть переданы и водой. Это типичный образец «бытовой» эпидемии, возникающей из-за антигигиенической, нерациональной с эпидемиологической точки зрения формы обслуживания бытовых нужд населения.
Примерами подобного рода могут служить следующие наблюдения. В дореволюционное время в некоторых национальных районах со смешанным населением трахома была широко распространена среди тех групп, в которых практиковалось поочередное умывание лица в тазу всей семьей без смены воды. Далее в старых военных госпиталях наблюдалось, что в связи с массовым прибытием испытуемых новобранцев во время призыва возникали внутригоспитальные заражения чесоткой. Такие случаи имели место там, где при приеме поступающих в госпиталь пользовались ваннами, вода в которых при спешной работе не всегда менялась полностью. При пользовании душами внутригоспитальные заражения чесоткой отсутствовали. Наконец, можно привести еще описанные в литературе случаи массовых заражений гонореей среди девочек в детских домах и приютах при пользовании одной и той же водой для подмывания половых органов взрослых женщин и детей.
Однако важнейшая роль воды как фактора распространения заразного начала заключается в том, что этим путем возникают так называемые водные эпидемии, главным образом холеры и брюшного тифа.
Отметим, что при системе децентрализованного пользования населения водой из больших открытых водоемов, подверженных загрязнению, обычно все же не бывает массовых эпидемий, хотя в таких пунктах уровень заболеваемости брюшным тифом и может стоять относительно высоко. Мелкие же примитивные источники водоснабжения, которыми пользуются несколько соседних хозяйств или мелкие населенные пункты (колодцы, каптированные ключи, небольшие пруды и т. п.), могут вызывать в случае их заражения водные эпидемии, размер которых определяется количеством потребителей воды (в сыром виде) из данного источника. Такие случаи на практике бывают значительно чаще, чем это думают. К ним несомненно относятся (за вычетом пищевых эпидемий) случаи, когда при незначительном числе заболеваний вне времени сезонного подъема внезапно на протяжении 1 —-11/г месяцев на ограниченной территории (село, город, часть города) появляется 15—30—60 или более больных брюшным тифом. Весьма часто вследствие непонимания механизма таких эпидемических взрывов они проходят под определением «контактных эпидемий». Добавим, что в таких случаях источником загрязнения колодцев и других водоемов могут быть иногда не различимые при поверхностном осмотре процессы —просачивание нечистот сквозь небольшой слой почвы, подземные промоины и т. п.
Классическим механизмом, способным при заражении воды вызывать большие водные эпидемии, несомненно являются крупные централизованные водопроводы, снабжающие питьевой водой города, поселки или отдельные их районы, также крупные учреждения, промышленные предприятия и т. п. Обязательным условием появления эпидемии в таких случаях является нарушение, а иногда и полное игнорирование санитарных правил и норм. Иногда это бывает результатом внезапно наступившей аварии, не предотвращенной вследствие небрежного или недостаточно квалифицированного наблюдения и эксплуатации установок.
Классические описания водных холерных эпидемий в 1892 г. в Гамбурге и в 1893 г. в большой психиатрической больнице в Нитлебене (Германия) дал еще Кох. Аналогичные наблюдения над брюшным тифом делались и более старыми эпидемиологами. С тех пор накопилось громадное количество хорошо изученных водных эпидемий, наблюдавшихся в разных странах, в том числе и у нас.
Очень демонстративной по условиям ее возникновения является водная эпидемия брюшного тифа 1926 г. в Ростове-на-Дону. Эпидемии предшествовали обстоятельства, позволившие точно установить ее начало. 23 апреля исследование водопроводной воды обнаружило резкое ухудшение ее качества (появление аммиака, азотной и азотистой кислот). В последующие 2 дня вода приобрела явный характер клоачной воды. Причина
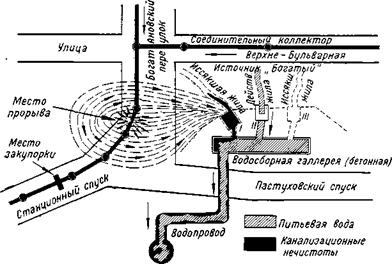
Рис. 43. Схема прорыва канализационных вод в водопроводную сеть. |
была установлена лишь 27 апреля. Оказалось (рис. 43), что на одном из спусков города, где канализационной магистралью пользовались для слива в нее нечистот из ассенизационных бочек, произошло засорение: возле попавшей в магистраль доски образовалась пробка, а выше ее сильный напор воды разорвал трубу магистрали, отчего нечистоты стали просачиваться в окружающую почву. На расстоянии 15—20 м от места разрыва находились подземные каптажные галереи подсобного ключевого водоснабжения города, сообщавшиеся с городской водопроводной сетью. Когда сточные воды промыли себе ход до этих сооружений, нечистоты хлынули в водопроводную сеть. 27 апреля вечером повреждение было устранено и водопроводная сеть прохлорирована. С 28 апреля население стало получать нормальную водопроводную воду.
В ближайшие после этого дни во все медицинские учреждения города начались обращения по поводу острых и быстро проходящих кишечных расстройств, которых всего было зарегистрировано не менее 20 000. Этиология их осталась неопределенной. Во всяком случае их можно рассматривать как заболевания с короткой инкубацией (вероятнее всего, это была дизентерия, возможно, с примесью кишечных поражений другой этиологии). С 30 апреля начались массовые заболевания брюшным тифом. Максимум их наблюдался на второй и третьей неделе мая (надо думать, что не всегда было точно учтено начало заболевания). Главная волна эпидемии дала около 2000 случаев брюшного тифа, затем началось падение (рис. 44), в августе и сентябре несколько задержавшееся (сезонный фактор). Приведенный случай особенно поучителен в том отношении, что здесь были точно установлены все обстоятельства и точный срок поступления заразного начала в питьевую воду.
Очень поучительна также водная эпидемия, наблюдавшаяся нами в 1934 г. в городе Н. с числом жителей около 30 000 человек. Повышенная заболеваемость брюшным тифом стала здесь отмечаться за последние 2 года. Тем не менее это не привлекло к себе особого внимания. В 1933 г. подъем заболеваемости, по времени совпадающий с сезонным, вместо того, чтобы
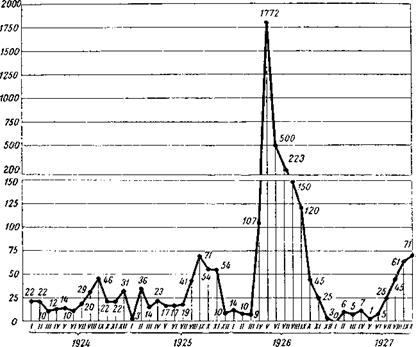
Рис. 44. Кривая заболеваемости брюшным тифом в Ростове-на-Дону за 1924—1927 гг. |
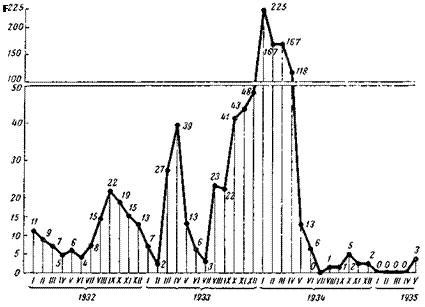
закончиться обычным снижением в ноябре —декабре, перешел в дальнейший подъем (рис. 45). В январе 1934 г. заболеваемость дала совершенно' невероятную для этого города цифру — 225 случаев. Из предосторожности начали хлорировать воду водопровода вопреки мнению большинства, местных специалистов, твердо считавших, что это «чисто контактная эпидемия», хотя заболеваемость января превосходила обычную для города Н. в десятки раз. После введения хлорирования воды заболеваемость несколько снизилась, но продолжала оставаться на высоком уровне.
При осмотре водоснабжения города выяснилось следующее. Город имеет отдельный водопровод, забирающий воду без очистки из многоводной реки, протекающей по мало населенной местности (рис. 46). Вода забиралась насосной станцией из правого (более узкого) рукава реки, отделенного здесь от левого рукава длинным песчаным островом. Последние 2 года, на реке несколько выше города строился железнодорожный мост. В связи с этим кессонные работы настолько изменили течение реки, что в правом рукаве у самой водонасосной станции, но несколько выше ее, образовался песчаный перешеек, соединивший правый берег реки с островом. Вслед-
|
ствие этого резко изменились условия забора воды: вода теперь забиралась из длинного залива со стоячей водой, причем убыль воды от забора ее станцией пополнялась обратным током по этому заливу за счет подпора

 воды в реке ниже острова. При обследовании оказалось, что метрах в 100 от места забора воды и значительно выше нижнего конца острова в правый рукав реки впадает открытая канализационная канава (в которую спускала свои фекально-хозяйственные воды и инфекционная больница). Механизм эпидемии стал совершенно ясен. В качестве немедленной меры для ее ликвидации было предложено вывести место забора воды в бывший левый, ныне единственный нормально действующий рукав реки. Это было осуществлено, и с 25 апреля город стал получать чистую речную воду вместо загрязненной, которой он питался в предыдущие 9 месяцев. Результат показан на приведенной кривой (см. рис. 45). Лишь в первой декаде мая (инкубационный период) еще
воды в реке ниже острова. При обследовании оказалось, что метрах в 100 от места забора воды и значительно выше нижнего конца острова в правый рукав реки впадает открытая канализационная канава (в которую спускала свои фекально-хозяйственные воды и инфекционная больница). Механизм эпидемии стал совершенно ясен. В качестве немедленной меры для ее ликвидации было предложено вывести место забора воды в бывший левый, ныне единственный нормально действующий рукав реки. Это было осуществлено, и с 25 апреля город стал получать чистую речную воду вместо загрязненной, которой он питался в предыдущие 9 месяцев. Результат показан на приведенной кривой (см. рис. 45). Лишь в первой декаде мая (инкубационный период) еще
наблюдалась значительная заболеваемость. В течение года, следующего за ликвидацией эпидемии, было зарегистрировано всего 20 случаев брюшного тифа (включая 6 случаев в июне 1934 г.—«хвост» предшество-
вавшей эпидемии), или 6,7 на 10 000 населения, против 876 случаев предыдущего года, или 292 на 10 000 населения.
Можно с полной уверенностью сказать, что, если бы механизм этой эпидемии не был обнаружен и устранен, она продолжалась бы и дальше с прежней интенсивностью; как видно из приведенного описания, никакой тенденции к самопроизвольному снижению заболеваемости не наблюдалось.
Такой тип эпидемии можно с полным правом назвать хронической водной эпидемией. Очень наглядный пример этого рода представляет эпидемиология брюшного тифа в старом Петербурге (рис. 47).
На приведенной кривой можно различить три периода. Первый период — до 1909 г. —смертность от брюшного тифа составляла в среднем около
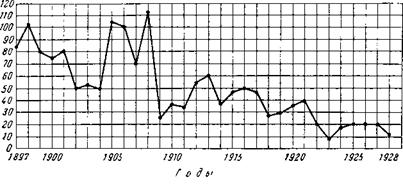
Рис. 47. Кривая смертности от брюшного тифа в Петербурге (Ленинграде) за 1897—1928 гг. (на 100 000 населения). |
80 на 100 000 населения с колебаниями от 50 до 110. Этот показатель даже в то время являлся одним из самых высоких в мире. Второй период — с 1909 по 1922 г. —характеризуется средним показателем смертности около 45 с колебаниями от 30 до 60. Наконец, в третий период —с 1923 г.— смертность составляет в среднем около 15. Что же является причиной такого снижения смертности?
Исторически складывавшееся строительство города в дельте реки Невы при отсутствии единой канализации привело к использованию реки и ее рукавов для спуска в них нечистот чуть ли не из каждого дома в отдельности. В период, характеризовавшийся наивысшей смертностью, водоснабжение города осуществлялось многочисленными мелкими и одной центральной водопроводной станцией, причем все они подавали воду из реки непосредственно в сеть без всякой очистки. Ясно, что это создавало условия, благоприятные для хронической водной эпидемии, длившейся несколько десятилетий. Такое состояние водоснабжения привело к тому, что при заносе в Петербург холеры в 1908 г. она стала в нем перманентной, не прекращавшейся круглый год, с прямыми доказательствами водного характера и этой эпидемии. Лишь это вынудило городские власти пойти на устройство первых очистных сооружений на водопроводах, которые начали действовать с 1909 г. Однако несовершенство и нерациональность их устройства сказались в том, что заболеваемость брюшным тифом снизилась всего лишь вдвое. Только произведенная в 1922—1923 гг. реконструкция водоснабжения города с обеспечением полноценной очистки всей попадающей в сеть воды снизила заболеваемость брюшным тифом до среднего уровня его в СССР в то время. Другими словами, можно сказать, что после этой даты водный фактор распространения брюшного тифа был для Ленинграда полностью устранен.
Праусниц сообщил данные о городе Гамбурге, где высокая заболеваемость брюшным тифом на уровне около 100 на 10 000 населения держалась 114 лет до момента реконструкции водоснабжения этого города, произведенной в связи с возникновением здесь водной эпидемии холеры в 1892 г.
Здесь уместно отметить, что водные эпидемии брюшного тифа (геэр. других кишечных инфекций), возникающие в результате фекального загрязнения источников водоснабжения, могут носить или хронический или «острый», кратковременный характер. Если последнего типа эпидемии, связанные с явлениями случайно наступающего загрязнения источника, могут происходить в любое время года, а поэтому не имеют строго выраженного сезонного характера, то для хронических водных эпидемий, непрерывно длящихся на протяжении всех сезонов года, типичен зимний подъем заболеваемости, связанный с лучшим сохранением (консервированием) патогенных возбудителей в холодной воде, что связано с подавлением в это время биологических процессов самоочищения воды. Из сказанного можно заключить, насколько ошибочно встречающееся еще в некоторых кругах специалистов мнение, что присущие основным кишечным инфекциям летние сезонные подъемы будто бы обусловливаются питьевой водой. Но указанные выше случаи заражения, связанные с купанием, напротив, носят именно летний сезонный характер, хотя в количественном отношении этот тип заболеваемости обычно значительно уступает водным эпидемиям от загрязненной питьевой воды. '
Старые авторы такое состояние определяли как «эндемичность города по брюшному тифу», мы рекомендуем для него термин «хроническая водная эпидемия брюшного тифа». Обусловливающий его механизм заключается в снабжении населенного пункта питьевой водой из водоема, служащего местом спуска фекальных сточных вод.
Источник: Проф. Л. В. Громашевский, «Общая эпидемиология» 1965
А так же в разделе «Роль воды в передаче заразного начала. »
- Современное состояние вопроса о классификации инфекционных болезней.
- Материал, подлежащий классификации.
- Кишечные инфекции.
- Инфекции дыхательных путей.
- Кровяные инфекции.
- Инфекции наружных покровов.
- Инфекции с различными механизмами передачи и мало изученные инфекции.
- Глава VI ФАКТОРЫ ПЕРЕДАЧИ И ПУТИ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ
- Живые переносчики (передатчики) заразного начала.
- Роль почвы в передаче заразного начала.
- Роль пищевых продуктов в передаче заразного начала.
- Роль различных предметов окружающей обстановки в передаче заразного начала.