ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЦИРКУЛЯТОРНЫХ НЕКРОЗОВ
Возникновение циркуляторных (непрямых) некрозов связано с нарушением питания клеток и тканей в живом организме. Для их развития не нужно непосредственное воздействие извне на определенную область тела, некрозы возникают как бы сами собой вследствие внутренних причин.
- КЛАССИФИКАЦИЯ
Основными причинами развития циркуляторных некрозов являются:
- нарушение артериальной проходимости,
- нарушение венозного оттока,
- нарушение микроциркуляции,
- нарушение лимфообращения,
- нарушение иннервации.
Указанные причины могут развиваться остро или возникать постепенно вследствие прогрессирования хронических заболеваний.
В некоторых случаях некрозы развиваются также вследствие нарушений системной гемодинамики. Описано развитие трофических язв (один из видов некроза) на голенях при гипертонической болезни и т. д.
- ОСТРЫЕ И ХРОНИЧЕСКИЕ НАРУШЕНИЯ АРТЕРИАЛЬНОЙ ПРОХОДИМОСТИ
Нарушение притока артериальной крови является наиболее частой причиной развития циркуляторных некрозов, так как недостаток поступления к тканям кислорода и питательных веществ довольно быстро вызывает гибель клеток. Нарушения артериальной проходимости могут возникать остро и развиваться постепенно.
- ОСТРЫЕ НАРУШЕНИЯ АРТЕРИАЛЬНОЙ ПРОХОДИМОСТИ
Острое нарушение артериального кровоснабжения наиболее опасно в плане развития массивного некроза тканей.
При этом наблюдаются сильнейшие, с трудом купируемые боли в конечности, кожные покровы приобретают мраморную окраску (бледные с синюшными пятнами), становятся холодными, часто выявляются ишемическая мышечная контрактура, нарушение чувствительности, парестезии. Больные вынуждены опускать конечность вниз, что из-за некоторого увеличения притока крови способствует уменьшению болевого синдрома.
Наиболее известна классификация стадий острой ишемии, предложенная В. С. Савельевым.
Стадия функциональных нарушений. Продолжается в течение нескольких часов. Отмечаются резкие боли, побледнение и похолодание конечности. Расстройств чувствительности и выраженного ограничения движений нет. При восстановлении кровотока функция полностью нормализуется.
Стадия органических изменений. Продолжительность ишемии до 12- 24 часов. К описанной картине присоединяются нарушения тактильной и болевой чувствительности и ограничение движений вследствие мышечной контрактуры. Восстановление кровотока позволяет сохранить конечность, но отмечается ограничение функции. Некротическая стадия. Обычно наступает через 24-48 часов. Развивается картина некроза конечности, начиная с самых дистальных ее отделов (с кончиков пальцев, со стопы). Восстановление кровотока в некоторых случаях лит*, уменьшает формирующуюся зону некроза. При 1 и 2 стадии необходимо восстановить кровоток, что будет способствовать устранению ишемии и обратному развитию симптомов. В 3 стадии наступают необратимые изменения, создается угроза жизни пациента, поэтому основными методами лечения являются некрэктомия и ампутация.
Степень развивающейся ишемии при остром нарушении артериального кровотока во многом связана с развитием коллатералей в данной области у каждого конкретного пациента.
В диагностическом плане крайне важным является определение пульсации периферических артерий. Их отсутствие на определенном уровне позволяет установить топический диагноз повреждения сосуда.
Для подтверждения диагноза и уточнения характера, локализации и протяженности поражения сосуда применяются специальные методы исследования: реовазография, допплерография и ангиография.
Основными причинами острого нарушения артериального кровообращения являются:
- повреждение магистрального сосуда,
- тромбоз,
- эмболия.
а) Повреждение магистрального сосуда
При травме может произойти пересечение артерии, сдавление ее костными отломками, образование пульсирующей гематомы, сдавливающей магистральный сосуд. При этом перестает определяться пульсация артерии дистальнее зоны повреждения и развивается характерная клиника острой ишемии. Следует отметить, что при любой травме имеет место выраженный болевой синдром и изменение окраски кожи в зоне повреждения, что может затруднить диагностику нарушения кровообращения. В связи с этим обязательным при обследовании пострадавшего с травмой является определение пульсации периферических артерий, а при необходимости и применение специальных методов диагностики.
К травматическим повреждениям артерий условно можно отнести наложение жгута на конечность на длительный срок, а также случайную интраоперационную перевязку артерии. Так например, при удалении желчного пузыря вместо пузырной артерии можно лигировать аномально расположенную печеночную артерию, что может вызвать развитие некрозов в печени и привести к гибели пациента.
Основной метод восстановления кровотока по поврежденной магистральной артерии — наложение сосудистого шва, протезирование или шунтирование поврежденного сосуда.
б) Тромбоз
Закрытие магистральной артерии тромбом обычно происходит на фоне предшествующего поражения сосудистой стенки вследствие хронического сосудистого заболевания, а также при повышении вязкости крови и ее свертывающей способности.
В клинической картине преобладают классические симптомы острой ишемии.
Следует отметить, что в ряде случаев они выражены умеренно, симптоматика сглажена. Это объясняется тем, что в результате предшествующего хронического поражения магистральной артерии довольно активно развились коллатерали.
Выраженность клинических проявлений, характер некроза зависит от уровня тромбоза и его протяженности.
Восстановление кровотока при тромбозе осуществляется путем инти- мотромбэктомии или обходного шунтирования. Причем чем раньше выполнена операция, тем меньше вероятность развития некроза и его возможный объем.
в) Эмболия
Эмболия — закупорка сосуда принесенным током крови тромбом, реже — воздухом или жиром.
В зависимости от локализации эмбола разделяют эмболию легочной артерии и тромбэмболию артерий большого круга кровообращения (сонной, бедренной, мезентериальных и пр.).
Причинами тромбэмболии легочной артерии являются тромбофлебит и флеботромбоз вен большого круга кровообращения, наиболее часто — вен нижних конечностей п малого таза.
Тромбэмболии артерий большого круга кровообращения встречаются при заболеваниях сердца (септический эндокардит, стеноз митрального клапана, мерцательная аритмия и др.)» а также при атеросклерозе аорты и ее ветвей.
Воздушная эмболия является следствием нарушения правил инфу- зионной терапии, когда в сосуды больного попадает воздух. Ее возникновение возможно также при повреждении вен шеи (они плохо спадаются, а на вдохе при отрицательном давлении в них может поступать воздух).
Существуют типичные места тромбэмболий. Эмбол почти всегда застревает в месте бифуркации или сужения сосуда. Типичными локализациями эмбола в плечевой артерии являются: пространство между лестничными мышцами, место отхождения глубокой артерии плеча, место деления на лучевую и локтевую артерии. В сосудах нижних конечностей — бифуркация брюшной аорты, у места деления подвздошной артерии на наружную и внутреннюю, у места отхождения глубокой артерии бедра, у выхода бедренной артерии из мышечного пространства отводящих мышц, у места деления на переднюю и заднюю большеберцовые артерии.
Клиника тромбэмболии заключается во внезапном появлении симптомов острой ишемии. Причем выраженность симптомов, как и частота развития обширных некрозов, больше, чем при тромбозе. Это связано с тем, что в большинстве случаев эмболы перекрывают неизмененные магистральные артерии, приводя к одномоментному прекращению мощного нормального притока крови, в то время как коллатерали обычно еще не развиты.
Метод лечения — эмболэктомия (кроме крайней ишемии), а при предшествующем поражении сосудов — реконструктивная операция.
Различают прямую и непрямую эмболэктомию.
При прямой эмболэктомии делают разрез в области локализации эмбола, вскрывают артерию, механически удаляют эмбол и накладывают сосудистый шов. В настоящее время прямая эмболэктомия уступила место непрямой (операция Фогарти).
Преимущества непрямой эмболэктомии:
- Не надо точно знать локализацию эмбола и выходить на него.
- Выполняется из наиболее удобных для доступа мест (как в проксимальном, так и дистальном направлениях).
-
 Рассечение артерии выполняется в интактной зоне, что снижает опасность тромбоза.
Рассечение артерии выполняется в интактной зоне, что снижает опасность тромбоза.
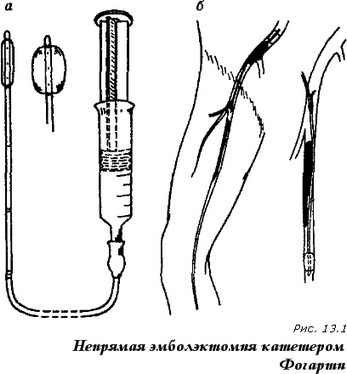
Для выполнения непрямой эмболэктомии используют катетер Фогарти — катетер со специальным резиновым баллончиком на конце.
После осуществления типичного доступа к соответствующей магистральной артерии последнюю вскрывают и в ее просвет вводят катетер Фогарти (рис. 13.1).
Катетер продвигают заведомо за зону локализации тромба, с помощью шприца с инертным раствором раздувают баллончик и вытягивают зонд, удаляя при этом находящийся в артерии эмбол и восстанавливая кровоток.
- ХРОНИЧЕСКИЕ НАРУШЕНИЯ АРТЕРИАЛЬНОЙ ПРОХОДИМОСТИ
Постепенное уменьшение диаметра артерии (стенозирование) вплоть до полной закупорки развивается при так называемых облитерирующих заболеваниях. Наиболее распространенными из них являются облитери- рующий атеросклероз и облитерирующий эндартериит.
Облитерирующие заболевания в принципе поражают различные магистральные сосуды (сонные, коронарные, мезентериальные, почечные артерии и т. д.), но в хирургии особое значение имеет поражение сосудов нижних конечностей, наиболее часто вызывающее развитие некрозов.
а) Клиническая картина облитерирующих заболеваний сосудов нижних конечностей
Основным симптомом в клинической картине облитерирующих заболеваний при развитии хронической ишемии конечности является симптом перемежающейся хромоты: при ходьбе появляются выраженные боли в икроножных мышцах, что вынуждает пациента остановиться, при этом боль стихает и он может идти снова, затем ситуация повторяется.
Степень выраженности симптома перемежающейся хромоты свидетельствует о глубине нарушения кровоснабжения конечностей и определяет степень ишемии:
- степень — возникновение болей после 500 м ходьбы;
- степень — после 200 м ходьбы;
- степень — после ходьбы менее 50 м и в покое;
- степень — появление очагов некроза.
Характерными являются жалобы больных на похолодание стоп и голеней, парестезии.
Важнейшим предрасполагающим фактором для развития облитерирующих заболеваний сосудов нижних конечностей является курение (!)
При объективном исследовании отмечается гипотрофия конечности, уменьшение волосяного покрова, конечность бледная, холодная на ощупь.
При 4 степени ишемии возникают некрозы (трофические язвы, гангрена). Характерной является локализация некрозов на пальцах (особенно на дистальных фалангах) и в пяточной области. Это связано с наибольшим удалением указанных зон от сердца, что создает наихудшие условия для их кровоснабжения.
Для топической диагностики поражения сосудов необходимо определение пульсации магистральных сосудов, проведение допплерографии и ангиографии.
б) Клинические отличия облитерирующего атеросклероза и эндартериита
Несмотря на то что как облитерирующий атеросклероз, так и облитерирующий эндартериит вызывают развитие хронической ишемии конечностей, они имеют ряд существенных отличий. Основные особенности клинического течения заболеваний представлены в таблице 13.1.
Таблица 13Л
Клинические отличия облитерирующего атеросклероза и эндартериита
|
Атеросклероз |
Эндартериит |
|
1. Развивается в возрасте более 40 лет |
1. Развивается в возрасте 30-40 лет |
|
2. В аиамиезе у больных отмечаются частые стрессы, малоподвижный образ жизни |
2. В анамнезе характерны эпизоды переохлаждения нижних конечностей |
|
3. Преимущественно поражается аорта и крупные ее ветви |
3. Поражаются артерии среднего и мелкою калибра . |
|
4. Заболеванию сопутствуют нарушение липидного обмена, артериальная гипертензия |
4. Заболеванию могут сопутствовать явления мигрирующего тромбофлебита (болезнь Бюргера) |
|
5. Поражаются артерии различных регионов |
5. Поражаются практически только артерии нижних конечностей |
|
6. Возможно локальное поражение сосуда, которое можно ликвидировать обходным шунтированием |
6. Поражается вся сосудистая стейка на значительном протяжении, шунтирование практически невозможно |
в) Основные принципы лечения
Все методы лечения хронического нарушения артериальной проходимости делят на консервативные и оперативные (хирургические).
Консервативные методы
Проводится комплексное лечение. С учетом особенностей заболевания, показаний и противопоказаний применяют следующие препараты и методы:
- спазмолитики (но-шпа, никошпан, никотиновая кислота),
- дезагреганты (аспирин, курантил, трентал),
- антикоагулянты (гепарин, фенилин),
- методы и препараты для улучшения реологических свойств крови (УФ- и лазерное облучение аутокрови, реополиглюкин),
- ангиопротекторы (агапурин, трентал),
- препараты простогландина Ег (вазопростан),
- препараты, повышающие устойчивость тканей к кислородному голоданию (солкосерин, актовегин),
- физиотерапевтическое воздействие на поясничные симпатические ганглии.
Хирургические методы
Поясничная симпатэктомия. Прерывает симпатическую иннервацию, уменьшая спастическое сокращение сосудов нижних конечностей, способствует раскрытию коллатералей. Улучшение кровотока нерадикальное, что делает метод близким по своей сути к консервативному лечению заболевания.
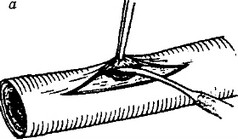
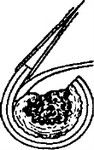
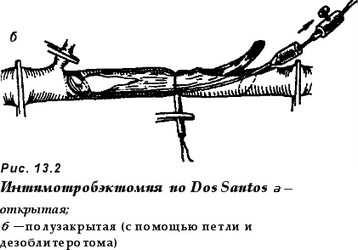
Интимотромбэктомия (эндартерэк- томия) — удаление атеросклеротической бляшки с тромботическими массами вместе с интимой сосуда. Используется при локальном сужении сосуда вследствие патологического процесса. Различают открытую и полузакрытую интимотромбэкто- мию (рис. 13.2).
 Протезирование и шунтирование.
Протезирование и шунтирование.
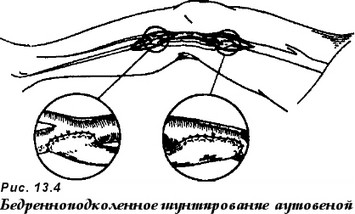
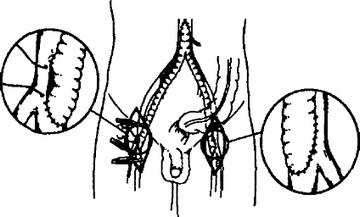 Пораженный участок сосуда замещается протезом (протезирование), или выше и ниже места стенозирования в сосуд вшивают шунт, создавая условия для окольного тока крови (шунтирование). В качестве протезов чаще используют аутовену (большая подкожная вена бедра больного) или синтетические протезы из лавсана, велюра и пр. (рис. 13.3 и 1 ЗА). В некоторых случаях применяют аллотрансплантат из сосудов пуповины. Для шунтирования сосудов среднего и мелкого калибра используют методику шунтирования « by pass in situ » (вместо пораженной артерии кровоток «пускают» по расположенной здесь же вене в обратном направлении с помощью проксимального и дистального анастомозов с соответствующими артериями, предварительно разрушив специальным стриптором клапаны вены).
Пораженный участок сосуда замещается протезом (протезирование), или выше и ниже места стенозирования в сосуд вшивают шунт, создавая условия для окольного тока крови (шунтирование). В качестве протезов чаще используют аутовену (большая подкожная вена бедра больного) или синтетические протезы из лавсана, велюра и пр. (рис. 13.3 и 1 ЗА). В некоторых случаях применяют аллотрансплантат из сосудов пуповины. Для шунтирования сосудов среднего и мелкого калибра используют методику шунтирования « by pass in situ » (вместо пораженной артерии кровоток «пускают» по расположенной здесь же вене в обратном направлении с помощью проксимального и дистального анастомозов с соответствующими артериями, предварительно разрушив специальным стриптором клапаны вены).
 Методы эндоваскулярной хирургии. Основаны на введении в просвет артерии специальных катетеров и инструментов, позволяющих под рентгеновским контролем произвести дилятацию стенозированного участка артерии (с помощью специального катетера с баллоном на конце), лазерную реканализацию (атеросклеротическая бляшка «прожигает- ся* лазерным лучом), постановку внутри сосуда своеобразного каркаса сосуда (стента).
Методы эндоваскулярной хирургии. Основаны на введении в просвет артерии специальных катетеров и инструментов, позволяющих под рентгеновским контролем произвести дилятацию стенозированного участка артерии (с помощью специального катетера с баллоном на конце), лазерную реканализацию (атеросклеротическая бляшка «прожигает- ся* лазерным лучом), постановку внутри сосуда своеобразного каркаса сосуда (стента).
Источник: Петров Сергей Викторович, «Общая хирургия » 1999
А так же в разделе «ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЦИРКУЛЯТОРНЫХ НЕКРОЗОВ »
- ОБЩИЕ ПОНЯТИЯ
- ЗАБОЛЕВАЕМОСТЬ, ЛЕТАЛЬНОСТЬ
- ОБЩИЕ ПРИНЦИПЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРОЙ гнойной ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
- РЕАКЦИЯ МАКРООРГАНИЗМА
- КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
- ОБЩАЯ РЕАКЦИЯ
- ПРИНЦИПЫ ЛЕЧЕНИЯ
- ГНОЙНЫЕ ЗАБОЛЕВАНИЯ КОЖИ И ПОДКОЖНОЙ КЛЕТЧАТКИ
- КАРБУНКУЛ
- ГИДРАДЕНИТ
- АБСЦЕСС
- ФЛЕГМОНА
- РОЖИСТОЕ ВОСПАЛЕНИЕ
- АДЕНОФЛЕГМОНА
- ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ЖЕЛЕЗИСТЫХ ОРГАНОВ
- МАСТИТ
- ЛЕЧЕНИЕ
- ГНОЙНЫЕ ЗАБОЛЕВАНИЯ КОСТЕЙ И СУСТАВОВ
- КЛИНИЧЕСКАЯ КАРТИНА
- ЛЕЧЕНИЕ
- ХРОНИЧЕСКИЙ ГЕМАТОГЕННЫЙ ОСТЕОМИЕЛИТ
- ПОСТТРАВМАТИЧЕСКИЙ ОСТЕОМИЕЛИТ
- (3) ПОСЛЕОПЕРАЦИОННЫЙ ОСТЕОМИЕЛИТ
- ОСТРЫЙ гнойный АРТРИТ
- ОСТРЫЙ ГНОЙНЫЙ БУРСИТ
- ГНОЙНЫЕ ЗАБОЛЕВАНИЯ ПАЛЬЦЕВ И КИСТИ
- АНАТОМОФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ ПАЛЬЦЕВ И КИСТИ
- ПАНАРИЦИЙ
- ПОДКОЖНЫЙ ПАНАРИЦИЙ
- СУХОЖИЛЬНЫЙ ПАНАРИЦИЙ
- КОСТНЫЙ ПАНАРИЦИЙ
- СУСТАВНОЙ ПАНАРИЦИЙ
- ПАНДАКТИЛИТ
- ФЛЕГМОНЫ КИСТИ
- ОТДЕЛЬНЫЕ ВИДЫ ФЛЕГМОН КИСТИ
- АНАЭРОБНАЯ И ГНИЛОСТНАЯ ИНФЕКЦИЯ
- КЛИНИЧЕСКАЯ КАРТИНА
- ЛЕЧЕНИЕ
- ПРОФИЛАКТИКА
- АНАЭРОБНАЯ НЕКЛОСТРИДИАЛЬНАЯ ИНФЕКЦИЯ
- ГНИЛОСТНАЯ ИНФЕКЦИЯ
- СТОЛБНЯК
- КЛИНИЧЕСКАЯ КАРТИНА
- ЛЕЧЕНИЕ
- ПРОФИЛАКТИКА
- ОБЩАЯ ГНОЙНАЯ ИНФЕКЦИЯ (СЕПСИС)
- ТЕОРИИ СЕПСИСА
- КЛАССИФИКАЦИЯ СЕПСИСА
- ЭТИОЛОГИЯ
- ПАТОГЕНЕЗ
- КЛИНИЧЕСКАЯ КАРТИНА
- ЛЕЧЕНИЕ
- ОБЩЕЕ ЛЕЧЕНИЕ
- Глава 13 НЕКРОЗЫ (ОМЕРТВЕНИЯ)
- НАРУШЕНИЕ ВЕНОЗНОГО ОТТОКА
- НАРУШЕНИЕ МИКРОЦИРКУЛЯЦИИ
- ОСНОВНЫЕ ВИДЫ НЕКРОЗОВ
- ГАНГРЕНА
- ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
- МЕСТНОЕ ЛЕЧЕНИЕ