В военное время СПЭР в МПП -
В военное время СПЭР в МПП (ОМедБ) предусматривает осуществление комплекса режимных правил и санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение заноса и распространения ОИЗ среди раненых, больных, пораженных, а также среди медицинского состава данного этапа и предотвращения выноса этих инфекций на последующие этапы медицинской эвакуации, в войска и тыл страны.
СПЭР работы обычно вводит старший начальник медицинской службы или начальник этапа по результатам оценки санитарно-эпидемического состояния части (соединения).
Показаниями к введению СПЭР являются:
- поступление больного (больных) опасным инфекционным заболеванием (чума, холера, натуральная оспа, лихорадки Ласса, Эбола, Марбург и др.);
- поступление больного (больных), подозрительного на заболевание опасной инфекцией;
- поступление пораженных биологическими агентами из очага биологического заражения;
- поступление раненых и больных из части, находящейся в очаге биологического заражения (находящейся в карантине или обсервации по факту применения БО);
- поступление больных с инфекционным заболеванием (синдромом) неясной этиологии;
- массовое поступление больных известным инфекционным заболеванием.
Наиболее предпочтительно осуществлять перевод МПП (ОМедБ) на СПЭР работы заблаговременно, при появлении первых сведений об ухудшении санитарно-эпидемиологической обстановки.
Обычно СПЭР в МПП (ОМедБ) вводится на срок максимального инкубационного периода опасного инфекционного заболевания, выявленного на этапе (при чуме - 6 сут, холере - 5 сут, натуральной оспе - 14 сут, лихорадке Ласса - 8 сут, лихорадке Эбола - 10 сут, болезни Марбург - 7 сут).
СПЭР в условиях военного времени и чрезвычайных ситуациях предусматривает:
- развертывание этапа по определенной схеме (рис. 4, 5), отвечающей требованиям работы в особых условиях с выделением зоны строгого режима и зоны ограничений;
- проведение медицинской сортировки всех поступающих раненых и больных на предмет выявления инфекционных больных, лиц, подозрительных на опасное инфекционное заболевание, и лиц, не опасных для окружающих;
- недопущение контакта между инфекционными больными, лицами, подозрительными на опасное инфекционное заболевание с другими ранеными и больными и защиту медицинского состава от заражения;
- развертывание изоляторов для раздельного размещения инфекционных больных и лиц, подозрительных на опасное инфекционное заболевание; проведение (продолжение) экстренной профилактики больным (подозрительным) и медицинскому составу; снабжение зоны строгого режима через передаточные пункты; оборудование перегрузочных площадок; полную (частичную) санитарную обработку всех раненых и больных, поступающих на этап; дезинфекцию санитарного и другого транспорта, доставившего раненых и больных из эпидемического очага (очага биологического заражения); запись в первичную карточку о пребывании в эпидемическом очаге, очаге биологического заражения;
- соблюдение медицинским составом установленных мер защиты от заражения, работу в защитной одежде при обследовании раненых и больных, поступающих из эпидемического очага (очага биологического заражения);
- оказание первой врачебной, квалифицированной медицинской помощи инфекционным больным, их временную изоляцию и подготовку к эвакуации по назначению в инфекционный госпиталь (военный полевой инфекционный госпиталь).
Рис. 5. Развертывание ОМедБ в строгом противоэпидемическом режиме.
I - сортировочно-эвакуационное отделение; II - операционно-перевязочное отделение и отделение анестезиологии и реанимации; III - госпитальное отделение; IV - изоляционное отделение; V - отделение специальной обработки:
1 - сортировочный пост; 2 - сортировочная площадка; 3 - сортировочная палатка;
4 - перевязочная; 5 - операционный блок; 6 - противошоковая; 7 - подразделения обслуживания; 8 - личный состав других подразделений; 9 - команда выздоравливаю- щих; 10 - личный состав изоляционного отделения; 11 - изолятор;
12 - клиническая лаборатория; 13 - госпитальная палатка; 14 - аптека;
15 - передаточный пункт; 16 - стационар для больных; 17 - операционная;
18 - санитарный пропускник; 19 - ДДА; 20 - ЛМП; 21 - площадка дезинфекции транс- порта и носилок.
Сплошная линия - движение раненых и больных, подвергавшихся риску заражения, но без признаков поражения БО; прерывистая линия - движение пораженных БО, а также раненых и больных с подозрением на поражение БО; сплошная линия со звездочкой - границы зоны строгого режима
Организация перевода и содержание мероприятий СПЭР на этапе медицинской эвакуации - достаточно сложная и трудоемкая задача, при этом следует учитывать ряд специальных требований и положений. При выборе площадки и развертывании этапа необходимо заблаговременно учитывать возможность его перевода на СПЭР в дальнейшем. Следует знать, что число необходимых помещений при работе этапов на СПЭР за счет дополнительных функциональных подразделений возрастает (в МПП на 1015%, в ОМедБ - на 20-30%). Развертывание функциональных подразделений нужно осуществлять так, чтобы при переводе на СПЭР не возникала необходимость их перемещения с места на место или она была сведена к минимуму (т.е. соответствующее взаиморасположение и удаление друг от друга). Перевод на СПЭР этапа потребует дополнительного медицинского состава в связи с частой сменой медицинского персонала, работающего в зоне строгого режима, а также в связи с увеличением объема работ в санитарных пропускниках, при проведении дезинфекционных мероприятий и т.д. Производительность труда медицинского состава при работе в средствах защиты, особенно в ПЧО I типа, заметно снижается (продолжительность непрерывной работы в ПЧО 1-11 типов - 2-4 ч, а в ПЧО Ш-1У типов - 6-8 ч). В этом смысле современные комплекты ПЧО отличаются в лучшую сторону. Потребность в дезинфекционных средствах и воде возрастает в 3-5 раз и более.
Для успешного выполнения этапом медицинской эвакуации своих задач в условиях СПЭР необходимы хорошая специальная подготовка, слаженность действий медицинского состава для перестройки работы этапа к требованиям СПЭР, что достигается периодическим проведением тренировочных занятий. Немаловажную роль играют хорошая физическая подготовка, тренированность медицинского состава к работе в средствах индивидуальной защиты; наличие достаточного количества средств экстренной и иммунопрофилактики, дезинфекционных и других материальных средств, а также своевременное и квалифицированное проведение микробиологических исследований с целью установления вида возбудителя опасного инфекционного заболевания.
Площадку развертывания МПП, включая и зону ограничений (рис. 5), огораживают или обозначают предупредительными знаками, организуют ее охрану и оцепление.
В зоне ограничений размещаются площадка специальной обработки, сортировочная площадка, сортировочная палатка, перевязочная, эвакуационная, аптека, кухня, транспорт, палатки для личного состава МПП. В зоне строгого режима — площадка специальной обработки, сортировочная площадка, сортировочная палатка, автоперевязочная, изоляторы.
Вся работа по оказанию медпомощи раненым и больным в зоне строгого режима осуществляется в защитной одежде. Тип защитной одежды определяется видом возбудителя болезни, механизмом передачи и риском заражения.
Переход медицинского состава из зоны ограничений в зону строгого режима осуществляется через санитарный пропускник, который развертывается в палатке типа УСБ (ПМК, УЗ), его работа обеспечивается дезинфекционно-душевыми установками (ДА, ДДА, ДДП).
Медицинский персонал, работающий в зоне строгого режима, размещается отдельно от остального личного состава. Палатки для размещения персонала должны располагаться вблизи от санитарного пропускника для персонала. Аптека и кухня развертываются ближе к передаточному пункту.
Личный состав в зоне ограничений обычно работает в облегченном комплекте защитной одежды (в зависимости от вида инфекции ПЧО Ш-1У типов). Проход в зону строгого режима личного состава подразделений обеспечения допускается лишь в случае служебной необходимости и только в защитной одежде с последующим прохождением полной санитарной обработки.
Раненые и больные с признаками ОИЗ поступают на сортировочную площадку или в сортировочную палатку в зоне строгого режима, где производятся их осмотр и сортировка. Здесь же забирают материал для бактериологического исследования и заполняют первичную медицинскую карточку.
Раненых и больных, прошедших санитарную обработку, направляют в перевязочную или изоляторы.
Изоляторы предназначены для временного размещения раненых и больных с признаками ОИЗ. Изоляторы оснащаются необходимой мебелью, медикаментами, дезинфекционными средствами и предметами ухода. В них же оказывают медицинскую помощь.
Зона строгого режима обеспечивается всем необходимым через передаточный пункт.
Для обеспечения работы МПП всеми необходимыми видами материальных средств организуется перегрузочная площадка, которая размещается на внешней границе зоны ограничений.
Личный состав МПП подвергается вакцинации (ревакцинации) с учетом реальной эпидемиологической обстановки. До установления вида примененного противником биологического агента личному составу МПП, всем раненым и больным проводят общую экстренную профилактику, а после получения результатов специфической индикации БС (клинической диагностики заболевания) — специальную экстренную профилактику.
В ОМедБ СПЭР дополнительно предусматривает:
- развертывание изоляционного отделения в соответствии со специальной схемой (см. рис. 2.) и перераспределение личного состава и имущества по функциональным подразделениям;
- временное, на 2-3 суток (до установления вида БС или клиникомикробиологического диагноза заболевания), прекращение выписки и эвакуации за пределы ОМедБ;
- размещение и оказание медицинской помощи больным ОИЗ, пораженным БО и лицам с подозрением на поражение БО — в изоляционном отделении, остальным раненым и больным — в других функциональных подразделениях;
- активное раннее выявление больных ОИЗ и пораженных БО среди раненых, больных и медицинского состава, их перевод в изоляционное отделение, а также проведение необходимых противоэпидемических мероприятий;
- проведение полной санитарной обработки всем поступающим раненым и больным.
Порядок эвакуации раненых и больных из МПП (ОМедБ), работающего на СПЭР, определяется указанием старшего начальника медицинской службы (главного эпидемиолога). За организацию эвакуации больного (подозрительного) на ОИЗ из ОМедБ на следующий этап медицинской эвакуации отвечает лично командир ОМедБ, где были выявлены или куда были доставлены такие больные. Он дает разрешение на эвакуацию больных ОИЗ при письменном подтверждении старшего медицинского начальника (главного эпидемиолога). Эвакуация больных ОИЗ из ОМедБ, а в отдельных случаях и непосредственно из МПП, осуществляется отдельным, специально оборудованным, охраняемым транспортом в военные полевые инфекционные госпитали. Эвакуировать больных ОИЗ за пределы госпитальной базы фронта строго запрещается.
Особенности эвакуации больных ОИЗ заключаются в следующем. Выявленных в подразделениях больных с признаками ОИЗ независимо от тяжести состояния эвакуируют в МПП (ОМедБ) только санитарными транспортными средствами отдельно от других раненых и больных. Эвакуация больных ОИЗ, в том числе ходячих, попутным транспортом и совместная эвакуация на одном автомобиле больных с различными инфекционными заболеваниями запрещаются.
При решении вопроса о транспортировке (лежа, сидя) и очередности эвакуации больных ОИЗ (пораженных БО) необходимо учитывать состояние больного и возможность его ухудшения в процессе эвакуации, его высокую степень опасности для окружающих. Необходимо принять меры безопасности для сопровождающего медперсонала и водителя санитарнотранспортного средства.
Эвакуация больного ОИЗ должна производиться бригадой эвакуаторов, состоящей из врача, 1-2 помощников (фельдшер, сестра), знающих требования СПЭР. Машину необходимо обеспечить посудой с плотно закрывающейся крышкой для сбора выделений больного, запасом дезсредств, медикаментов для оказания неотложной медицинской помощи больному. Санитарная машина по возможности не должна останавливаться в пути, заезжать куда-либо и менять маршрут движения. Эвакуаторы и водитель находятся в машине в ПЧО. При подозрении на легочную форму чумы, контагиозную геморрагическую вирусную лихорадку или другое ОИЗ с аэрозольным механизмом передачи используют ПЧО I типа, на холеру - IV типа, дополненный ватно-марлевой повязкой, перчатками, фартуком.
В пути следования никто из больных ОИЗ и членов эвакуационной бригады из автомашины не выходит. Приемы пищи и воды ограничивают насколько это возможно. Используют возимый запас воды и бортпаек, употребление которых осуществляется с соблюдением всех мер предосторожности. Испражнения и выделения больных ОИЗ собирают и обеззараживают.
После доставки больного по назначению бригада эвакуаторов должна пройти полную санитарную обработку (в приемном отделении, отделении санитарной обработки, санитарном пропускнике). ПЧО, одежда медицинского персонала подвергаются камерной обработке и при возможности заменяются из подменного фонда военного полевого инфекционного госпиталя. Машина, носилки, другой инвентарь подвергаются заключительной дезинфекции до покидания территории этапа. Выезд машины и бригады эвакуаторов с территории этапа без дезинфекции и санитарной обработки запрещается. Эвакуатора, допустившего аварию во время транспортировки или нарушение правил использования защитной одежды, изолируют на данном этапе эвакуации. За членами бригады устанавливают медицинское наблюдение в течение срока, равного инкубационному периоду ОИЗ, с которым эвакуировался больной. По решению специалистов эвакуаторы могут подвергаться изоляции на весь срок медицинского наблюдения.
При установлении факта применения противником возбудителей опасных инфекций после эвакуации раненых и больных из МПП весь его личный состав подвергается карантину на срок максимального инкубационного периода при данной инфекции. В функциональных подразделениях МПП проводят тщательную заключительную дезинфекцию.
СПЭР работы этапа медицинской эвакуации отменяют решением старшего начальника медицинской службы. Обычно решение об отмене по времени совпадает с предложением о снятии режима карантина (обсервации) с части, которую обеспечивал данный этап.
Соблюдение противоэпидемического режима работы различных этапов медицинской эвакуации дает возможность своевременно диагностировать инфекционные заболевания, локализовать эпидемические очаги и избежать их распространение, исключить занос в войска, вынос (вывоз) из войск, заражение внутри медицинских частей (подразделений) и учреждений.
СПЭР работы обычно вводит старший начальник медицинской службы или начальник этапа по результатам оценки санитарно-эпидемического состояния части (соединения).
Показаниями к введению СПЭР являются:
- поступление больного (больных) опасным инфекционным заболеванием (чума, холера, натуральная оспа, лихорадки Ласса, Эбола, Марбург и др.);
- поступление больного (больных), подозрительного на заболевание опасной инфекцией;
- поступление пораженных биологическими агентами из очага биологического заражения;
- поступление раненых и больных из части, находящейся в очаге биологического заражения (находящейся в карантине или обсервации по факту применения БО);
- поступление больных с инфекционным заболеванием (синдромом) неясной этиологии;
- массовое поступление больных известным инфекционным заболеванием.
Наиболее предпочтительно осуществлять перевод МПП (ОМедБ) на СПЭР работы заблаговременно, при появлении первых сведений об ухудшении санитарно-эпидемиологической обстановки.
Обычно СПЭР в МПП (ОМедБ) вводится на срок максимального инкубационного периода опасного инфекционного заболевания, выявленного на этапе (при чуме - 6 сут, холере - 5 сут, натуральной оспе - 14 сут, лихорадке Ласса - 8 сут, лихорадке Эбола - 10 сут, болезни Марбург - 7 сут).
СПЭР в условиях военного времени и чрезвычайных ситуациях предусматривает:
- развертывание этапа по определенной схеме (рис. 4, 5), отвечающей требованиям работы в особых условиях с выделением зоны строгого режима и зоны ограничений;
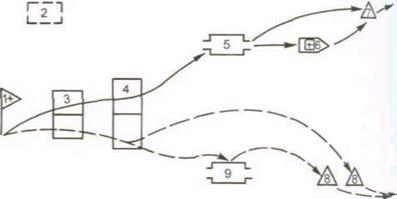
Рис. 4. Схема развертывания МПП в строгом противоэпидемическом режиме. 1 - сортировочный пост; 2 - площадка дезинфекции транспорта; 3 - сортировочная площадка; 4 - площадка специальной обработки; 5 - сортировочная; 6 - автоперевязочная; 7 - эвакуационная; 8 - изолятор; 9 - перевязочная. Сплошная линия — движение раненых и больных, подвергавшихся риску заражения, но без признаков поражения БО; прерывистая линия — движение пораженных БО, а также раненых и больных с подозрением на поражение БО |
- проведение медицинской сортировки всех поступающих раненых и больных на предмет выявления инфекционных больных, лиц, подозрительных на опасное инфекционное заболевание, и лиц, не опасных для окружающих;
- недопущение контакта между инфекционными больными, лицами, подозрительными на опасное инфекционное заболевание с другими ранеными и больными и защиту медицинского состава от заражения;
- развертывание изоляторов для раздельного размещения инфекционных больных и лиц, подозрительных на опасное инфекционное заболевание; проведение (продолжение) экстренной профилактики больным (подозрительным) и медицинскому составу; снабжение зоны строгого режима через передаточные пункты; оборудование перегрузочных площадок; полную (частичную) санитарную обработку всех раненых и больных, поступающих на этап; дезинфекцию санитарного и другого транспорта, доставившего раненых и больных из эпидемического очага (очага биологического заражения); запись в первичную карточку о пребывании в эпидемическом очаге, очаге биологического заражения;
- соблюдение медицинским составом установленных мер защиты от заражения, работу в защитной одежде при обследовании раненых и больных, поступающих из эпидемического очага (очага биологического заражения);
- оказание первой врачебной, квалифицированной медицинской помощи инфекционным больным, их временную изоляцию и подготовку к эвакуации по назначению в инфекционный госпиталь (военный полевой инфекционный госпиталь).
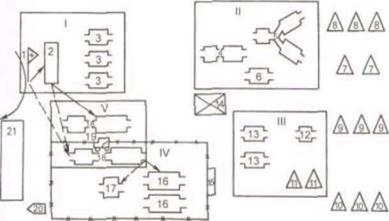 |
Рис. 5. Развертывание ОМедБ в строгом противоэпидемическом режиме.
I - сортировочно-эвакуационное отделение; II - операционно-перевязочное отделение и отделение анестезиологии и реанимации; III - госпитальное отделение; IV - изоляционное отделение; V - отделение специальной обработки:
1 - сортировочный пост; 2 - сортировочная площадка; 3 - сортировочная палатка;
4 - перевязочная; 5 - операционный блок; 6 - противошоковая; 7 - подразделения обслуживания; 8 - личный состав других подразделений; 9 - команда выздоравливаю- щих; 10 - личный состав изоляционного отделения; 11 - изолятор;
12 - клиническая лаборатория; 13 - госпитальная палатка; 14 - аптека;
15 - передаточный пункт; 16 - стационар для больных; 17 - операционная;
18 - санитарный пропускник; 19 - ДДА; 20 - ЛМП; 21 - площадка дезинфекции транс- порта и носилок.
Сплошная линия - движение раненых и больных, подвергавшихся риску заражения, но без признаков поражения БО; прерывистая линия - движение пораженных БО, а также раненых и больных с подозрением на поражение БО; сплошная линия со звездочкой - границы зоны строгого режима
Организация перевода и содержание мероприятий СПЭР на этапе медицинской эвакуации - достаточно сложная и трудоемкая задача, при этом следует учитывать ряд специальных требований и положений. При выборе площадки и развертывании этапа необходимо заблаговременно учитывать возможность его перевода на СПЭР в дальнейшем. Следует знать, что число необходимых помещений при работе этапов на СПЭР за счет дополнительных функциональных подразделений возрастает (в МПП на 1015%, в ОМедБ - на 20-30%). Развертывание функциональных подразделений нужно осуществлять так, чтобы при переводе на СПЭР не возникала необходимость их перемещения с места на место или она была сведена к минимуму (т.е. соответствующее взаиморасположение и удаление друг от друга). Перевод на СПЭР этапа потребует дополнительного медицинского состава в связи с частой сменой медицинского персонала, работающего в зоне строгого режима, а также в связи с увеличением объема работ в санитарных пропускниках, при проведении дезинфекционных мероприятий и т.д. Производительность труда медицинского состава при работе в средствах защиты, особенно в ПЧО I типа, заметно снижается (продолжительность непрерывной работы в ПЧО 1-11 типов - 2-4 ч, а в ПЧО Ш-1У типов - 6-8 ч). В этом смысле современные комплекты ПЧО отличаются в лучшую сторону. Потребность в дезинфекционных средствах и воде возрастает в 3-5 раз и более.
Для успешного выполнения этапом медицинской эвакуации своих задач в условиях СПЭР необходимы хорошая специальная подготовка, слаженность действий медицинского состава для перестройки работы этапа к требованиям СПЭР, что достигается периодическим проведением тренировочных занятий. Немаловажную роль играют хорошая физическая подготовка, тренированность медицинского состава к работе в средствах индивидуальной защиты; наличие достаточного количества средств экстренной и иммунопрофилактики, дезинфекционных и других материальных средств, а также своевременное и квалифицированное проведение микробиологических исследований с целью установления вида возбудителя опасного инфекционного заболевания.
Площадку развертывания МПП, включая и зону ограничений (рис. 5), огораживают или обозначают предупредительными знаками, организуют ее охрану и оцепление.
В зоне ограничений размещаются площадка специальной обработки, сортировочная площадка, сортировочная палатка, перевязочная, эвакуационная, аптека, кухня, транспорт, палатки для личного состава МПП. В зоне строгого режима — площадка специальной обработки, сортировочная площадка, сортировочная палатка, автоперевязочная, изоляторы.
Вся работа по оказанию медпомощи раненым и больным в зоне строгого режима осуществляется в защитной одежде. Тип защитной одежды определяется видом возбудителя болезни, механизмом передачи и риском заражения.
Переход медицинского состава из зоны ограничений в зону строгого режима осуществляется через санитарный пропускник, который развертывается в палатке типа УСБ (ПМК, УЗ), его работа обеспечивается дезинфекционно-душевыми установками (ДА, ДДА, ДДП).
Медицинский персонал, работающий в зоне строгого режима, размещается отдельно от остального личного состава. Палатки для размещения персонала должны располагаться вблизи от санитарного пропускника для персонала. Аптека и кухня развертываются ближе к передаточному пункту.
Личный состав в зоне ограничений обычно работает в облегченном комплекте защитной одежды (в зависимости от вида инфекции ПЧО Ш-1У типов). Проход в зону строгого режима личного состава подразделений обеспечения допускается лишь в случае служебной необходимости и только в защитной одежде с последующим прохождением полной санитарной обработки.
Раненые и больные с признаками ОИЗ поступают на сортировочную площадку или в сортировочную палатку в зоне строгого режима, где производятся их осмотр и сортировка. Здесь же забирают материал для бактериологического исследования и заполняют первичную медицинскую карточку.
Раненых и больных, прошедших санитарную обработку, направляют в перевязочную или изоляторы.
Изоляторы предназначены для временного размещения раненых и больных с признаками ОИЗ. Изоляторы оснащаются необходимой мебелью, медикаментами, дезинфекционными средствами и предметами ухода. В них же оказывают медицинскую помощь.
Зона строгого режима обеспечивается всем необходимым через передаточный пункт.
Для обеспечения работы МПП всеми необходимыми видами материальных средств организуется перегрузочная площадка, которая размещается на внешней границе зоны ограничений.
Личный состав МПП подвергается вакцинации (ревакцинации) с учетом реальной эпидемиологической обстановки. До установления вида примененного противником биологического агента личному составу МПП, всем раненым и больным проводят общую экстренную профилактику, а после получения результатов специфической индикации БС (клинической диагностики заболевания) — специальную экстренную профилактику.
В ОМедБ СПЭР дополнительно предусматривает:
- развертывание изоляционного отделения в соответствии со специальной схемой (см. рис. 2.) и перераспределение личного состава и имущества по функциональным подразделениям;
- временное, на 2-3 суток (до установления вида БС или клиникомикробиологического диагноза заболевания), прекращение выписки и эвакуации за пределы ОМедБ;
- размещение и оказание медицинской помощи больным ОИЗ, пораженным БО и лицам с подозрением на поражение БО — в изоляционном отделении, остальным раненым и больным — в других функциональных подразделениях;
- активное раннее выявление больных ОИЗ и пораженных БО среди раненых, больных и медицинского состава, их перевод в изоляционное отделение, а также проведение необходимых противоэпидемических мероприятий;
- проведение полной санитарной обработки всем поступающим раненым и больным.
Порядок эвакуации раненых и больных из МПП (ОМедБ), работающего на СПЭР, определяется указанием старшего начальника медицинской службы (главного эпидемиолога). За организацию эвакуации больного (подозрительного) на ОИЗ из ОМедБ на следующий этап медицинской эвакуации отвечает лично командир ОМедБ, где были выявлены или куда были доставлены такие больные. Он дает разрешение на эвакуацию больных ОИЗ при письменном подтверждении старшего медицинского начальника (главного эпидемиолога). Эвакуация больных ОИЗ из ОМедБ, а в отдельных случаях и непосредственно из МПП, осуществляется отдельным, специально оборудованным, охраняемым транспортом в военные полевые инфекционные госпитали. Эвакуировать больных ОИЗ за пределы госпитальной базы фронта строго запрещается.
Особенности эвакуации больных ОИЗ заключаются в следующем. Выявленных в подразделениях больных с признаками ОИЗ независимо от тяжести состояния эвакуируют в МПП (ОМедБ) только санитарными транспортными средствами отдельно от других раненых и больных. Эвакуация больных ОИЗ, в том числе ходячих, попутным транспортом и совместная эвакуация на одном автомобиле больных с различными инфекционными заболеваниями запрещаются.
При решении вопроса о транспортировке (лежа, сидя) и очередности эвакуации больных ОИЗ (пораженных БО) необходимо учитывать состояние больного и возможность его ухудшения в процессе эвакуации, его высокую степень опасности для окружающих. Необходимо принять меры безопасности для сопровождающего медперсонала и водителя санитарнотранспортного средства.
Эвакуация больного ОИЗ должна производиться бригадой эвакуаторов, состоящей из врача, 1-2 помощников (фельдшер, сестра), знающих требования СПЭР. Машину необходимо обеспечить посудой с плотно закрывающейся крышкой для сбора выделений больного, запасом дезсредств, медикаментов для оказания неотложной медицинской помощи больному. Санитарная машина по возможности не должна останавливаться в пути, заезжать куда-либо и менять маршрут движения. Эвакуаторы и водитель находятся в машине в ПЧО. При подозрении на легочную форму чумы, контагиозную геморрагическую вирусную лихорадку или другое ОИЗ с аэрозольным механизмом передачи используют ПЧО I типа, на холеру - IV типа, дополненный ватно-марлевой повязкой, перчатками, фартуком.
В пути следования никто из больных ОИЗ и членов эвакуационной бригады из автомашины не выходит. Приемы пищи и воды ограничивают насколько это возможно. Используют возимый запас воды и бортпаек, употребление которых осуществляется с соблюдением всех мер предосторожности. Испражнения и выделения больных ОИЗ собирают и обеззараживают.
После доставки больного по назначению бригада эвакуаторов должна пройти полную санитарную обработку (в приемном отделении, отделении санитарной обработки, санитарном пропускнике). ПЧО, одежда медицинского персонала подвергаются камерной обработке и при возможности заменяются из подменного фонда военного полевого инфекционного госпиталя. Машина, носилки, другой инвентарь подвергаются заключительной дезинфекции до покидания территории этапа. Выезд машины и бригады эвакуаторов с территории этапа без дезинфекции и санитарной обработки запрещается. Эвакуатора, допустившего аварию во время транспортировки или нарушение правил использования защитной одежды, изолируют на данном этапе эвакуации. За членами бригады устанавливают медицинское наблюдение в течение срока, равного инкубационному периоду ОИЗ, с которым эвакуировался больной. По решению специалистов эвакуаторы могут подвергаться изоляции на весь срок медицинского наблюдения.
При установлении факта применения противником возбудителей опасных инфекций после эвакуации раненых и больных из МПП весь его личный состав подвергается карантину на срок максимального инкубационного периода при данной инфекции. В функциональных подразделениях МПП проводят тщательную заключительную дезинфекцию.
СПЭР работы этапа медицинской эвакуации отменяют решением старшего начальника медицинской службы. Обычно решение об отмене по времени совпадает с предложением о снятии режима карантина (обсервации) с части, которую обеспечивал данный этап.
Соблюдение противоэпидемического режима работы различных этапов медицинской эвакуации дает возможность своевременно диагностировать инфекционные заболевания, локализовать эпидемические очаги и избежать их распространение, исключить занос в войска, вынос (вывоз) из войск, заражение внутри медицинских частей (подразделений) и учреждений.
Источник: Коллектив авторов, «ВОПРОСЫ военной эпидемиологии Учебное пособие» 2015
А так же в разделе «В военное время СПЭР в МПП - »
- Введение
- Учебная программа дисциплины (выписка)
- Цель занятия
- Задачи изучения
- Указания по изучению
- Содержание и структура занятий
- Ориентировочная основа деятельности
- Основные понятия
- Становление и развитие военной эпидемиологии
- Особенности этиологической структуры инфекционной заболеваемости в военное время и при стихийных бедствиях
- Пути заноса инфекции в войска и факторы (условия), влияющие на развитие и проявления эпидемического процесса в чрезвычайных ситуациях и в военное время
- Мероприятия по предупреждению заноса и возникновения инфекционных заболеваний
- Санитарно-противоэпидемические (профилактические) мероприятия на ЭМЭ
- Мероприятия по предупреждению заноса и выноса за пределы ЭМЭ инфекционных болезней
- Дезинфекция
- Стерилизация
- Дезинсекция
- Дератизация
- Профилактические прививки
- Войсковой район (до 30 км)
- Армейский район (до 60 км)
- Фронтовой район (до 90—120 км)
- Изоляционно-пропускной пункт
- Санэпидотдел УГБФ
- Основные задачи и принципы использования санитарно-эпидемиологических подразделений
- Военно-полевые госпитали -
- Содержание и организация санитарно-противоэпидемических (профилактических) мероприятий в войсках
- Планирование профилактических мероприятий в войсках
- Биологическое оружие. Основы биологической защиты. Биологическая разведка
- Понятие о биологическом оружии
- Особенности поражающего действия БО:
- Технические средства биологического нападения
- Тактика и способы применения биологического оружия
- Понятие о районе (очаге) биологического заражения (ОБЗ)
- Общие принципы организации защиты войск и объектов тыла от биологического оружия
- Санитарно-эпидемиологическая разведка (СЭР)
- Биологическая разведка
- Оценка биологической обстановки
- Мероприятия по защите войск от биологического оружия, проводимые в мирное время
- Мероприятия по защите войск от биологического оружия, проводимые в период угрозы биологического нападения
- Мероприятия по защите войск в период применения биологического оружия
- Мероприятия по защите войск в период ликвидации последствий биологического нападения
- Санитарно-противоэпидемические (профилактические) мероприятия, проводимые при ликвидации эпидемических очагов и очагов биологического заражения
- Организация лечебно-эвакуационных мероприятий в условиях применения противником БО
- Специальная обработка войск в ОБЗ
- Санитарная обработка личного состава
- Дезинфекция местности, помещений и сооружений
- Обеззараживание воды
- Обеззараживание продовольствия
- Дезинсекция на этапах медицинской эвакуации
- Дератизация
- Иммунопрофилактика -
- Средства иммунопрофилактики
- Методы иммунизации
- Порядок проведения иммунопрофилактики
- Поствакцинальные реакции и их купирование
- Поствакцинальные осложнения и их лечение
- Противопоказания к иммунизации
- Вакцинопрофилактика, проводимая лицам из числа молодого пополнения
- Вакцинопрофилактика, проводимая лицам, проходящим службу по контракту
- Вакцинопрофилактика, проводимая личному составу медицинской службы Вооруженных сил
- Иммунопрофилактика личного состава по эпидемическим показаниям
- Экстренная профилактика
- Сочетанное проведение экстренной профилактики и иммунопрофилактики в очаге биологического заражения
- Режимно-ограничительные мероприятия
- Обсервация
- Карантин
- Противоэпидемический и строгий противоэпидемический режим в военное время
- Обычный противоэпидемический режим
- Организация работы этапов медицинской эвакуации в условиях строгого противоэпидемического режима
- Требования противоэпидемического режима при организации питания больных
- Требования противоэпидемического режима при организации водоснабжения
- Содержание и назначение мероприятий СПЭР работы медицинского пункта части (организации), отдельного медицинского батальона (роты) и лечебно-профилактического учреждения
- Перевод медицинского пункта части (организации, поликлиники) на работу в условиях СПЭР при выявлении больного (подозрительного) опасной инфекцией (синдромом)
- Особенности проведения противоэпидемических мероприятий при выявлении больного (подозрительного) опасной инфекцией (синдромом) в лазарете медицинского пункта
- Содержание и порядок проведения мероприятий СПЭР в госпитале (отдельном медицинском батальоне, медицинской роте) при выявлении больного (подозрительного) опасной инфекцией (синдромом)
- Особенности проведения противоэпидемических мероприятий при выявлении больного (подозрительного) опасной инфекцией (синдромом) в лечебном отделении госпиталя (отдельном медицинском батальоне, медицинской роте)
- Обязанности должностных лиц госпиталя (отдельного медицинского батальона, медицинской роты) при проведении мероприятий по локализации очага опасного инфекционного заболевания (синдрома)
- Инфекционное отделение (нештатный инфекционный изолятор)
- Организация материального обеспечения госпиталя (отдельного медицинского батальона, медицинской роты)
- Классификация медицинских средств защиты от поражений факторами биологической природы Средства санитарно-эпидемиологической разведки и лабораторной диагностики инфекций
- Средства обеззараживания, санитарной обработки и стерилизации медицинского имущества
- Защитная одежда и порядок ее применения
- Порядок снятия костюма
- Порядок работы учреждений, проводящих специфическую индикацию
- Задания для самоподготовки
- Приложение № 1 Санитарно-эпидемиологическая разведка населенного пункта: задание к практическому занятию